La patología cerebrovascular puede manifestarse de diferentes formas clínicas, en otras ocasiones, el diagnóstico puede verse sesgado o dificultado por la presencia de síntomas o signos atípicos que pueden llegar a confundir al neurólogo y más al paciente dada la naturaleza de la clínica.
Presentamos 2 casos clínicos de patología cerebrovascular en las cuales la sintomatología atípica alucinatoria fue presentándose en el transcurso de la evolución de la misma y, posteriormente, revisamos brevemente lo descrito hasta ahora sobre el síndrome de Alicia en el país de las maravillas.
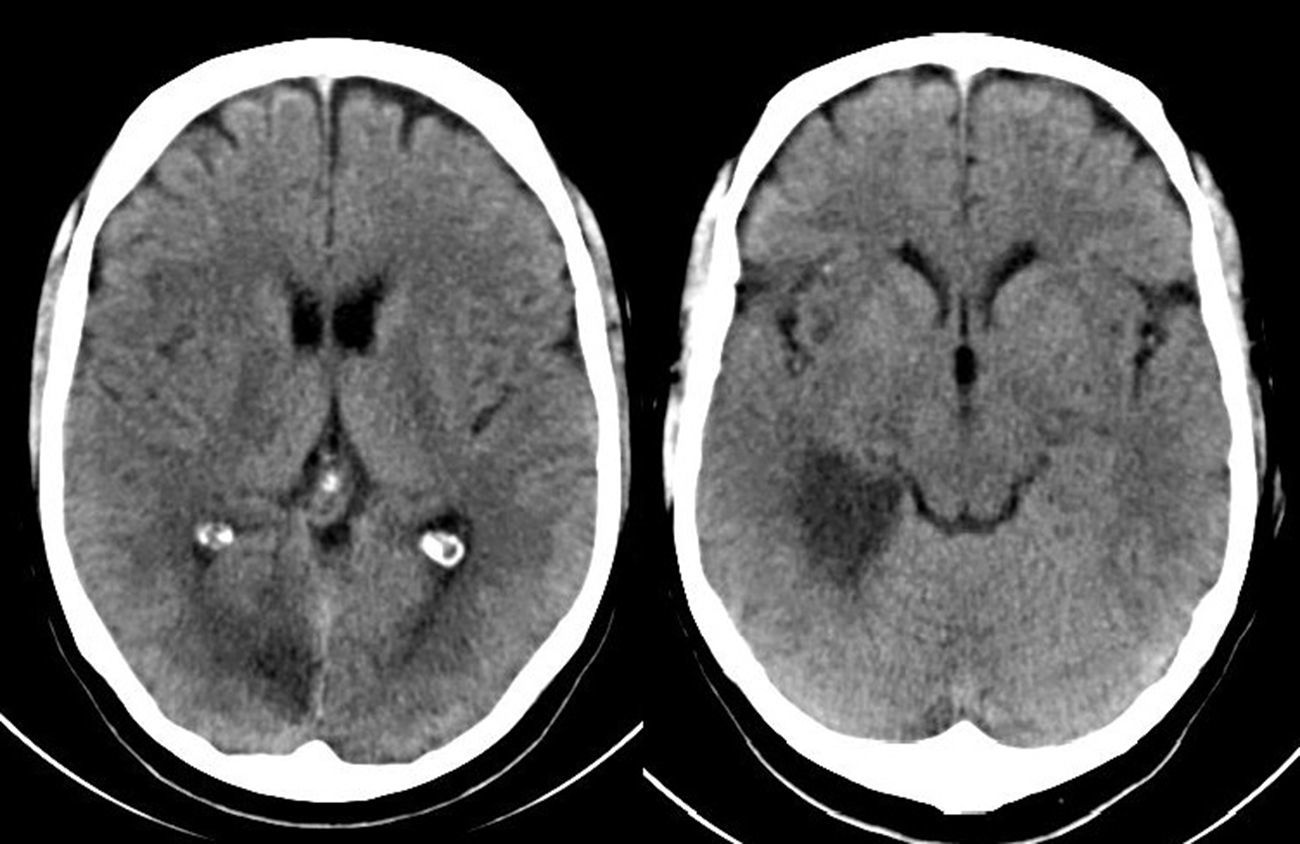
Caso 1Paciente de 55 años, con antecedentes de valvulopatía aórtica con prótesis mecánica y anticoagulado con acenocumarol. Acude a urgencias por un cuadro de un día de evolución con sensación de parestesias en el miembro inferior izquierdo, que fueron progresando al miembro superior homolateral; al hablar notaba dificultades de articulación y su familia apreció una desviación de comisura labial leve transitoria. Además, sus familiares indicaban que presenciaron conductas extrañas para su forma de comportarse habitual, como beber de una botella de aceite, tomar los mismos medicamentos de forma repetida, mantener una conversación incoherente; también presentaba alteraciones de la memoria a corto plazo. El paciente indicaba que no recordaba haber actuado diferente en los últimos días y lo único que le preocupaba era la sensación parestésica. En el examen físico, resaltaba desorientación temporal, actitud indiferente hacia su situación; cuadrantanopsia superior izquierda, leve paresia del miembro superior izquierdo 4+/5 con componente atáxico, hemihipoestesia braquiocrural izquierda, reflejo cutáneo plantar izquierdo indiferente y derecho flexor. En la TC cerebral se apreciaba hipodensidad en el territorio de ramas perforantes talámicas dorsolaterales y temporooccipital de la arteria cerebral posterior derecha (fig. 1).Durante su ingreso, el paciente presentó episodios transitorios y repetidos de ilusiones ópticas, tales como notar que en el hemicampo visual izquierdo las imágenes se distorsionaban (dismorfopsia), «veía la figura de mi esposa alargarse el cuerpo a la vez que se alejaba» (macropsia y teleopsia respectivamente), «veía gente en el lado izquierdo que estaban vestidos de blanco, veía coches que cruzaban de un lado a otro y siempre eran de color blanco», «mi esposa estaba de blanco y cuando se ponía a mi derecha aparecía con la ropa que realmente llevaba puesta», y notaba aparición de figuras geométricas e inversión de la imagen en dicho campo visual, «las imágenes iban como lentas y a veces parecían como si se congelaran» (palinopsia). Se le realizó estudio electroencefalográfico en el que se detectó una interferencia lenta posterior derecha (coincidente con territorio de lesión isquémica); es de resaltar que el paciente los reconocía convencido de que eran ilusiones.
Por el hallazgo en electroencefalograma y la sintomatología indicativa de crisis focal del lóbulo occipital, se inició mediación antiepiléptica con levetiracetam, mejorando considerablemente la sintomatología, llegando a desaparecer por completo.
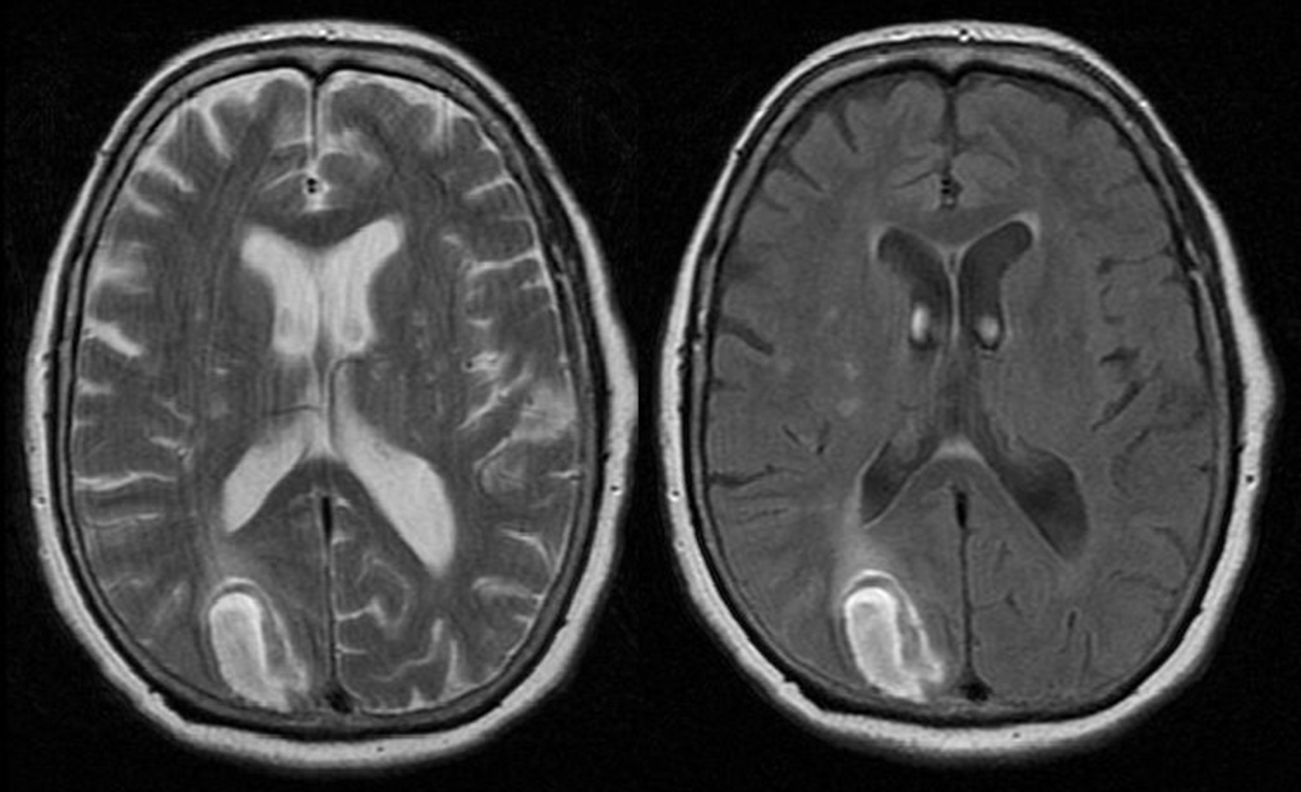
Caso 2Paciente de 74 años, con antecedentes de diabetes mellitus tipo 2, que acude a hospital refiriendo que, tras importante sobresalto, de forma brusca, notó que era incapaz de ver los objetos situados en el campo visual izquierdo. A la exploración física destacaba hemianopsia homónima izquierda, negligencia izquierda leve. No hay clara extinción sensitiva, reflejo cutáneo-plantar flexor bilateral. Marcha cautelosa, sin claro déficit motor. La TC cerebral mostraba hemorragia aguda occipital derecha. El eco-Doppler transcraneal mostró detección del contraste intravenoso antes del décimo latido en la arteria cerebral media; compatible con fístula dural. La resonancia magnética cerebral mostraba lesión hiperintensa en ponderación T1 en su periferia e hiperintensa en ponderación T2 y FLAIR relacionada como hemorragia intraparenquimatosa con distribución corticosubcortical occipital derecha que ejercía efecto de masa (fig. 2).
Durante su ingreso, el paciente empezó a desarrollar alucinaciones, las cuales describía en observar objetos y familiares en el suelo, «la cabeza del personal hospitalario se inflaba como globos» (macropsia). Pese a no presentar alteraciones en electroencefalograma, se inició levetiracetam para controlar dichas alucinaciones pero no se logró, por lo cual se añadió eslicarbacepina como coadyuvante, con lo cual se consiguió controlar la clínica alucinatoria.
Al síndrome de Alicia en el país de las maravillas, descrito por primera vez por Lippman1 en 1952, se le dio el nombre debido a la similitud de los síntomas con el relato en uno de los capítulos del libro de Lewis Carroll; a saber, el autor aparentemente padecía de migraña de forma frecuente, lo cual puede explicar la precisión con la cual describe los fenómenos visuales en su novela.
Este síndrome se define como una serie de trastornos de la percepción visual, la cual consiste en alteraciones de la forma (metamorfopsia), que es el principal síntoma, acompañado de alteraciones del tamaño, el color y la situación espacial de objetos. Dentro de las alteraciones visuales que se presentan, se encuentran la inversión del campo visual, palinopsia (percepción reiterada de imágenes por parte de un individuo tras la desaparición del estímulo visual que las originó), la prosopagnosia (incapacidad para reconocer caras conocidas), la teleopsia (las imágenes parecen alejarse), la micropsia (los objetos son más pequeñas de lo que en realidad son, llamada también alucinación liliputiense o liliputianismo), la peliopsia (las imágenes parecen acercarse), la alestesia óptica (pérdida de la visión estereoscópica), la poliopia (percepción de múltiples imágenes), la zoopsia (percepción de animales), la acromatopsia (incapacidad para percibir colores), la agnosia visual (incapacidad de reconocer objetos) y la akinetopsia (pérdida de la percepción del movimiento de objetos)2-5; ocasionalmente, puede acompañarse también de sensación de despersonalización, desrealización y alteración de la percepción del tiempo, las cuales pueden ensombrecer el diagnóstico y confundirlo con alteraciones psiquiátricas1. El dato más importante de este síndrome es que los pacientes son conscientes de la naturaleza ilusoria de sus percepciones4.Entre las causas más frecuentes de este síndrome se encuentran infecciones del sistema nervioso central, particularmente por virus Epstein-Barr6, migraña, epilepsia, sustancias alucinógenas, como el LSD o la marihuana, y lesiones ocupantes de espacio; de forma aislada, se describió este síndrome secundario a medicación con topiramato y dextrometorfano; se debe también descartar alteraciones oftalmológicas como alteraciones de la retina, que pueden cursar también con metamorfopsias. Ocurre más frecuentemente en población joven de menos de 14 años7, llegando a producir en este grupo de edad dificultades en el diagnóstico con cuadros de ansiedad secundaria u otras alteraciones psiquiátricas que involucren cuadros alucinatorios psicóticos8. Estudios de estimulación eléctrica directa del cerebro, electroencefalogramas y resonancia magnética funcional indican sugieren alteración de córtex visual primario del lado no dominante (áreas 18 y 19 de Brodmann), que corresponden a cisura calcarina y giro lingual derecho, estando estas zonas hipoactivas3; también se encontraron alteraciones en la región parietal superior del hemisferio derecho, la cual se encontraba hiperactiva; existen también reportes de TC por emisión de fotones simples con evidencia de hipoperfusión del lóbulo frontal y parietal derecho, siendo esta última un área de asociación visual6. También están descritas descargas epilépticas localizadas únicamente en el lóbulo frontal como causa de este síndrome8. En los casos secundarios a migrañas, los potenciales evocados visuales suelen mostrar aumento de amplitud, probablemente por isquémica transitoria del tracto visual.En los casos anteriormente presentados, se determinó como causa del síndrome una actividad epiléptica secundaria a lesión isquémica y hemorrágica, respectivamente, ambas involucrando el lóbulo occipital.