La esclerosis lateral primaria (ELP) es una variante de esclerosis lateral amiotrófica (ELA), donde degeneran la primera motoneurona y, secundariamente, el tracto corticoespinal, sin afectación clínica ni neurofisiológica de la segunda motoneurona1. Clínicamente se caracteriza por espasticidad y torpeza progresivas. El pronóstico de la ELP es significativamente mejor que el de la ELA clásica, con menores tasas de progresión y mayores índices de supervivencia2. El tratamiento de la espasticidad puede tener un impacto significativo en su calidad de vida, pero existen pocos estudios al respecto. Presentamos un caso de ELP, con espasticidad severa desde el inicio, que presentó una gran mejoría tras el tratamiento con toxina botulínica (BTX).
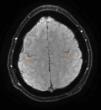
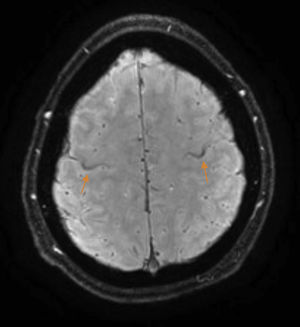
Se trata de un paciente varón de 37 años, que comenzó con alteraciones de la marcha en 2010. En la exploración se evidenció hiperreflexia, espasticidad y torpeza en las piernas, sin afectación sensitiva. Se realizó una analítica (incluyendo estudio de autoinmunidad y componente monoclonal) y una punción lumbar que fueron normales. El estudio neurofisiológico descartó la presencia de afectación de segunda motoneurona, mientras que la RM cerebral mostró hiperintensidad de los tractos corticoespinales en secuencia FLAIR y un ribete hipointenso en la circunvolución precentral en la secuencia SWI (fig. 1). En función de estos hallazgos se estableció el diagnóstico de sospecha de ELP y se inició tratamiento con riluzol. Con la evolución apareció piramidalismo en extremidades superiores y disartria espástica. Un segundo electromiograma descartó la afectación de segunda motoneurona 4 años tras el inicio de los síntomas, por lo que se estableció el diagnóstico definitivo de ELP1. La espasticidad se trató inicialmente con tetrazepam, con reducción de la misma, pero asociando debilidad generalizada que imposibilitaba la bipedestación. En septiembre de 2012 presentaba una marcha espástica de corto recorrido, precisando 2 bastones para marcha por interiores, con caídas frecuentes y silla de ruedas para marcha por exteriores. Presentaba también torpeza de la mano derecha, con caída de objetos. Su ALS Functional Rating Scale (ALSFRS-R) era de 32 (tabla 1). El balance motor (BM) era de 3-4/5 globalmente. Los reflejos osteotendinosos estaban exaltados en miembros inferiores, con clonus inagotable y reflejos cutáneo-plantares extensores. Presentaba espasticidad (Ashworth 2) que aumentaba al iniciar la marcha, con sensación de bloqueo. No se pudo realizar el test de la marcha, porque el paciente no era capaz de caminar 10m.
Evolución en ALS functional rating SCALE (ALSFRS-R)
| ALSFRS-R | Enero 2012 | Julio 2013 | Junio 2014 |
|---|---|---|---|
| Lenguaje | Habla normal | Habla normal | Alteraciones en el habla detectables |
| Salivación | Normal | Normal | Exceso de saliva leve (pero claro) en boca; posible babeo nocturno |
| Tragar | Hábitos de alimentación normales | Hábitos de alimentación normales | Problemas precoces para tragar (atragantamiento ocasional) |
| Escritura | Lenta; pero todas las palabras son legibles | Lenta; pero todas las palabras son legibles | Lenta; pero todas las palabras son legibles |
| Cortar alimentos y manejar cubiertos | Capaz de cortar la mayoría de los alimentos, torpe y lento; necesita alguna ayuda | Capaz de cortar la mayoría de los alimentos, torpe y lento; necesita alguna ayuda | Capaz de cortar la mayoría de los alimentos, torpe y lento; necesita alguna ayuda |
| Vestido e higiene | Precisa ayuda para la mayor parte de las tareas | Precisa asistencia intermitente o el uso de métodos sustitutivos | Cuidado personal independiente y completo, pero con mayor esfuerzo |
| Girarse en la cama y ajustarse la ropa de la cama | Puede girarse o ajustar sábanas solo, aunque con mucha dificultad | Algo lento y torpe, pero no precisa ayuda | Algo lento y torpe, pero no precisa ayuda |
| Andar | Puede realizar movimientos con piernas, pero no puede caminar | Dificultades incipientes para caminar | Camina con ayuda |
| Subir escaleras | No puede hacerlo | Necesita ayuda | Necesita ayuda |
| Disnea | No | No | No |
| Ortopnea | No | No | No |
| Insuficiencia respiratoria | No | No | No |
| Años de evolución desde el inicio de la enfermedad | 1-2 | 3-5 | 5-10 |
| Total [0=peor, 48=mejor] | Puntuación:32 | Puntuación:38 | Puntuación:36 |
Iniciamos tratamiento con Lioresal®, combinado con estiramientos en gimnasio terapéutico e hidroterapia. No toleró el Lioresal®, y el nivel funcional de la marcha no se modificó con el tratamiento físico, así que propusimos intentar controlar la espasticidad con inyecciones locales de BTX. Se inyectaron 50 unidades en sóleos izquierdo y derecho (febrero 2013). Siguió el programa de fisioterapia, en el que progresivamente se realizaron estiramientos, tonificación muscular, control de equilibrio y reeducación de la marcha. Un mes después, el paciente presentó gran mejoría de la espasticidad y, secundariamente, de su funcionalidad, caminando con un bastón por interiores y 2 bastones por exteriores, cortas distancias. Las caídas disminuyeron, por lo que el paciente se sentía seguro y le posibilitó el realizar ejercicio en piscina y tonificación según las pautas aprendidas, también en ámbito externo al gimnasio terapéutico, para mejorar su condición física (ALSFRS-R en tabla 1). En la exploración, el BM había mejorado, así como la espasticidad y el clonus, que había desaparecido. Completó el test de la marcha de 10m en 20s y 21 pasos.
Cuatro meses después (junio 2013) y en sesiones posteriores, se le inyectaron 50 unidades de BTX distribuidas entre sóleos y gastrocnemios de forma bilateral. Actualmente, la ALSFRS-R es de 36, a expensas de la aparición de síntomas bulbares (tabla 1). Durante este tiempo el paciente ha seguido caminando, aunque en este momento usa 2 bastones para la marcha por interiores y exteriores.
Numerosos estudios han demostrado la efectividad y seguridad de la BTX para el tratamiento de la sialorrea en ELA, sin haberse descrito empeoramiento global de la enfermedad3–5. Hemos encontrado solo 2 referencias sobre el uso de BTX para el tratamiento de la espasticidad en ELA, y ninguna para la ELP. Kent et al.6 presentaron un caso con mala respuesta por efectos secundarios remotos (disfagia y disartria). Deffontaines- Rufin et al.7 comunicaron una serie de 39 pacientes de ELA con mejoría de la espasticidad en más de la mitad de ellos tras una primera inyección de BTX, pero se trata de una comunicación a congreso y los datos clínicos no están disponibles. Uno de estos pacientes presentó un deterioro respiratorio transitorio, y no se reportó ningún otro efecto secundario. No existen bases fisiológicas que contraindiquen el uso de BTX en ELP y, por tanto, no debería aparecer empeoramiento de la enfermedad usando una dosis adecuada8–10.
Considerando lo anteriormente expuesto, y dado que nuestro paciente había respondido mal al tratamiento médico y fisioterápico, decidimos intentar el tratamiento con inyecciones locales de BTX persiguiendo un objetivo funcional. Ha sido infiltrado periódicamente durante más de 2 años, consiguiendo el objetivo funcional propuesto y sin aparición de efectos secundarios.
La mejoría de una función tan importante como la marcha y la posibilidad de mantener actividades sociales han permitido a nuestro paciente alcanzar una calidad de vida significativamente mejor, pese a la evolución de su enfermedad, que es la esperada por su diagnóstico clínico.
FinanciaciónEl trabajo no ha recibido ninguna financiación.
Conflicto de interesesLos autores declaran que no existe ningún conflicto de intereses.