La hemicránea paroxística (HP) es una cefalea primaria infrecuente caracterizada por ataques recurrentes de dolor estrictamente unilateral, muy intenso, de 2 a 30min de duración, asociados a síntomas trigémino-autonómicos1. De acuerdo con la ICHD-3, la HP se cataloga como crónica cuando los episodios ocurren durante más de un año sin remisión, o si los períodos de remisión son menores a 3 meses1. Esta forma se manifiesta en aproximadamente el 65-88% de las personas con esta entidad2. Aunque la HP generalmente responde por completo a la indometacina, en torno a un 30% de los pacientes tienen efectos adversos y aproximadamente un 20% terminan suspendiendo la medicación3. Se han probado diferentes alternativas terapéuticas, como bloqueos anestésicos4, verapamilo5, flunarizina6, topiramato7, melatonina8 y derivados de Boswellia serratia9, entre otros10, con eficacia y tolerabilidad variable. En un estudio previo, se evidenció que la estimulación no invasiva (nVNS, del inglés non-invasive vagus nerve stimulation)11 puede ser útil en el tratamiento de la HP. Se considera que el mecanismo de acción puede implicar la modulación del núcleo caudado del trigémino12 mediante la disminución de los niveles de glutamato13, la inhibición de la depresión cortical propagada14 y la modulación del reflejo trigémino-autonómico15.
En este manuscrito, describimos un nuevo caso de HP crónica con respuesta favorable a la nVNS.
Descripción del casoLa paciente es una mujer de 72 años, con antecedente de hipertensión arterial, dislipidemia y síndrome de apnea obstructiva del sueño. Derivada a nuestro centro por cefaleas de 6 años de evolución, con fallo a carbamazepina y pregabalina. Los episodios de cefalea eran muy intensos, de localización facial y temporal derecha, con una frecuencia de hasta 8 episodios al día, cada uno con una duración de 20min, aunque ocasionalmente se prolongaban hasta 60min. Los episodios asociaban epífora, congestión nasal y ocasionalmente ptosis ipsilateral. Desde el inicio de los síntomas, no había tenido períodos de remisión.
Ante la sospecha de HP crónica, se inició tratamiento con indometacina 25mg cada 8h, consiguiendo la desaparición completa de los síntomas. Tras 8 meses de tratamiento, la paciente presentó un síndrome hemolítico urémico con fracaso renal, por lo que la indometacina y otros AINE fueron suspendidos de forma permanente. Desde entonces, los episodios de HP reaparecieron, con igual frecuencia, duración e intensidad que antes. Se le realizaron bloqueos anestésicos del nervio occipital mayor, supraorbitario y auriculotemporal mayor, notando mejoría en la intensidad (pasando de 10/10 a 7/10), con una duración del efecto de 3 semanas. Ante dicha situación, fue necesario repetirlos de forma periódica mientras que simultáneamente se exploraban otros tratamientos preventivos. Se llevó a cabo una prueba terapéutica con verapamilo, flunarizina, topiramato, melatonina, derivados de B. serratia y toxina botulínica según el protocolo PREEMPT, sin beneficio.
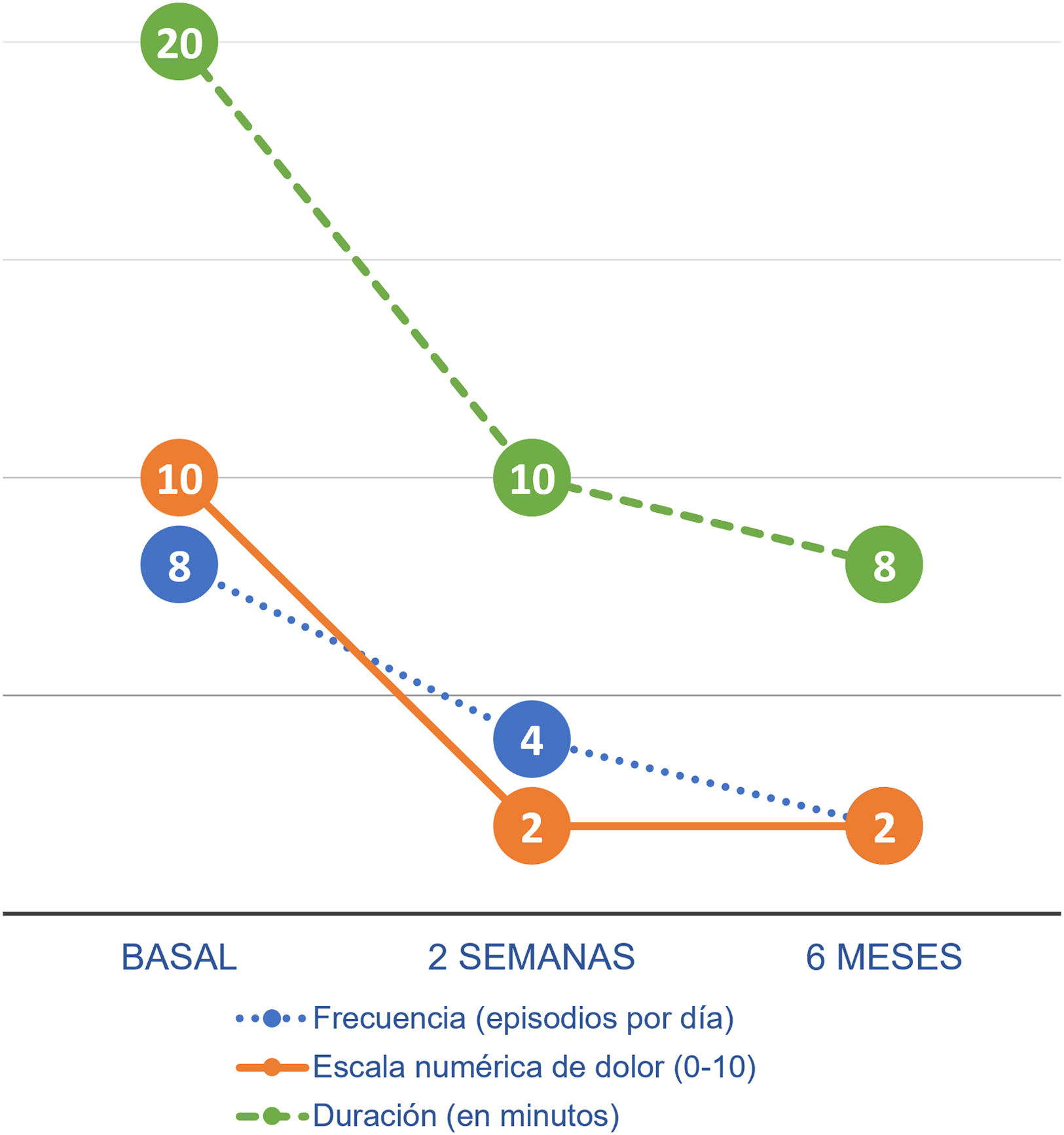
Finalmente, se inició estimulación no invasiva del nervio vago con el dispositivo gammaCore® (electroCore), con una frecuencia de 3 sesiones diarias. Cada sesión consistía en 2 estimulaciones consecutivas, cada una de 2min de duración, dirigidas al lado afecto. Tras 2 semanas de tratamiento, la duración del dolor disminuyó de 20 a 10min, la intensidad del dolor de 10/10 a 2/10 en la escala numérica, y la frecuencia de 8 a 4 episodios al día. Tras 6 meses de tratamiento, la paciente continúa mejorando (fig. 1). Como efecto adverso, presentó parestesias y contracciones musculares locales. En conclusión, se trata de una paciente con HP crónica, con episodios francamente incapacitantes, con contraindicación a la indometacina u otros AINE, con respuesta transitoria a los bloqueos anestésicos, sin respuesta a otros preventivos, en quien la nVNS significó un cambio drástico en su calidad de vida. Nuestros hallazgos son de especial interés, dado que aportan un nuevo caso de HP con respuesta a la nVNS, por lo que en pacientes seleccionados podría tratarse de una alternativa terapéutica para esta rara e incapacitante enfermedad. Sin embargo, como está descrito en el consenso sobre neuromodulación en cefaleas y neuralgias craneofaciales de la Sociedad Española de Neurología y de la Sociedad Española de Neurocirugía, estas terapias tienen que reservarse para los pacientes que han agotado las terapias farmacológicas, a dosis óptimas y durante el tiempo necesario16.
FinanciaciónLa presente investigación no ha recibido ayudas específicas provenientes de agencias del sector público, sector comercial o entidades sin ánimo de lucro.
Consideraciones éticasEl reporte del caso fue aprobado por el comité de ética médica. La paciente firmó el consentimiento informado.
Conflicto de interesesAJ ha recibido honorarios por la participación en simposios patrocinados por AbbVie, Lilly y Teva. JRV ha recibido honorarios por la participación en simposios organizados por AbbVie, Lilly, Teva y Novartis. El resto de los autores declara no tener ningún conflicto de intereses.