Conocer el alcance socieoeconómico de la enfermedad de Parkinson es esencial para la planificación de recursos y concienciación social.
DesarrolloSe ha realizado una revisión de los datos publicados hasta el momento sobre epidemiología, morbimortalidad, dependencia e impacto económico de la enfermedad de Parkinson en España. Además se ha llevado a cabo un estudio cuyo objetivo principal ha sido definir los recursos asistenciales públicos y privados que tienen los afectados por la enfermedad de Parkinson en nuestro país mediante una encuesta por mail a todos los neurólogos con dedicación especial a esta enfermedad, pertenecientes al grupo de Trastornos del Movimiento de la Sociedad Española de Neurología.
ConclusionesLa enfermedad de Parkinson en España tiene una incidencia y prevalencia similar al resto de Europa. Con la estimación de población actual se obtiene que debe haber en España al menos 300.000 pacientes con enfermedad de Parkinson y a al menos un nuevo caso por 10.000 habitantes año. Esta produce gran impacto en la calidad de vida del paciente y aumenta a casi el doble la mortalidad de los pacientes. Además supone un coste económico muy importante para el país, que puede llegar hasta más de 17.000€ anuales por paciente y que con el envejecimiento de la población y las nuevas terapias va a ir incrementándose. Los profesionales y administraciones realizan un gran esfuerzo para proporcionar una asistencia de calidad a los pacientes. A pesar de ello es mucho el camino que nos queda por recorrer para que una asistencia de calidad, eficaz y multidisciplinar sea universal para todos los pacientes con esta enfermedad.
Understanding the social and economic impact of Parkinson's disease is essential for resource planning and raising social awareness.
DevelopmentResearchers reviewed the data published to date on epidemiology, morbidity and mortality, dependency, and economic impact of Parkinson's disease in Spain. In addition, a study has been carried out in order to define the public and private health care resources of Spanish patients affected by Parkinson's disease by means of an e-mail survey of all neurologists specialising in this disease and belonging to the Spanish Society of Neurology's study group for movement disorders.
ConclusionsThe incidence and prevalence rates of Parkinson's disease in Spain are similar to those in the rest of Europe. According to current population estimates, there are at least 300.000 patients with Parkinson's disease and one new case per 10.000 habitants per year in Spain. This has a major impact on the patient's quality of life and nearly doubles patient mortality. In addition, the disease generates sizeable costs for the country that may exceed 17.000€ per year per patient; costs will rise due to the ageing of the population and the new therapies employed. Healthcare professionals and administrators dedicate their efforts to providing quality care to patients. Despite the above, we still have a long way to go in order to provide quality, efficient, multidisciplinary, and universal healthcare.
La Fundación del Cerebro nace con la vocación de promocionar la concienciación social sobre las enfermedades neurológicas y procurar la máxima información de calidad para pacientes, familiares y profesionales no neurólogos, así como la formación de los mismos y de los medios de comunicación, agentes sociales y la sociedad en general no solo en cuanto a los aspectos científicos sino también sanitarios, sociales, profesionales y familiares. Para cumplir con parte de este objetivo la Fundación del Cerebro realiza informes de impacto social sobre las diferentes enfermedades neurológicas en España.
La enfermedad de Parkinson (EP) es la segunda enfermedad neurodegenerativa más frecuente en nuestro medio tras la enfermedad de Alzheimer1. Esta supone un impacto muy importante en la calidad de vida de los pacientes así como en la de los cuidadores desde el diagnóstico. Existe una creciente concienciación social y de las autoridades sanitarias de la necesidad de una asistencia de calidad y especializada de estos pacientes, debido a la complejidad e importancia del manejo, principalmente terapéutico, que puede hacer cambiar el pronóstico de estos a largo plazo.
Concienciada la Fundación del Cerebro de esto, se ha llevado a cabo un informe social sobre la EP, intentando recopilar en un documento aquello que conocemos sobre epidemiología, morbimortalidad, impacto económico y asistencia de estos pacientes en nuestro país.
DesarrolloEpidemiología de la enfermedad de Parkinson en EspañaEstimar la incidencia y prevalencia de las enfermedades degenerativas como la EP es importante no solo como fuente de información epidemiológica, sino para planificar recursos. Las estimaciones de prevalencia e incidencia de la EP en todo el mundo varían en los distintos estudios, debido principalmente a diferencias metodológicas pero también genéticas y ambientales en las diferentes poblaciones estudiadas. Desde el punto de vista metodológico, las principales diferencias se deben a distintos criterios diagnósticos, edad de la población a estudio y los métodos de selección de casos.
Debido a la ausencia de marcadores biológicos, el diagnóstico de la EP es clínico2. Los criterios clínicos más usados en la actualidad son los del United Kingdom Brain Bank3. No hay muchos estudios de validación clinicopatológicos, pero en una serie4 de 100 pacientes diagnosticados clínicamente de EP solo 75 cumplen criterios patológicos de la misma; otro estudio5 más reciente muestra una ratio mejor 72/79, lo que habla de la mayor concienciación de los clínicos en el diagnóstico. De todos los datos clínicos, son la asimetría y la respuesta a levodopa los más discriminatorios para el diagnóstico diferencial entre la EP y otros parkinsonismos6.
La mejor metodología para la identificación de casos son los estudios llamados «puerta a puerta», en los que todos los individuos de una determinada población, o habitualmente una muestra representativa, son examinados uno a uno para investigar la posible existencia de la enfermedad. Los datos epidemiológicos más importantes son los provenientes de este tipo de estudios al que pertenecen los grandes estudios epidemiológicos de carácter longitudinal como el Framingham Study, el East Boston Community-Based o el estudio EURODEM.
Los estudios de incidencia, aparte de ayudarnos a planificar recursos, permiten conocer la historia natural de las enfermedades. La variación de la incidencia de una enfermedad en un lugar, por sexos o por edad, permite también estudiar posibles factores ambientales o de otro tipo, que influyan en la enfermedad.
Comparados con los estudios de prevalencia (tabla 1), los de incidencia son relativamente pocos. Se considera una incidencia anual mundial de EP que varía de 1,5-22 pacientes/100.000 habitantes año2. En una revisión sistemática realizada por Twelves et al.7 de todos los estudios de incidencia realizados en el mundo hasta diciembre del 2001, concluyen que se puede considerar una incidencia anual extraída de los estudios con metodología comparable y mejor diseñada de 17/100.000 habitantes y año (aunque probablemente infraestimada), con un pico de incidencia máxima entre los 70-79 años (probablemente sesgada por la dificultad de identificar a los pacientes con inicio muy tardío) y con datos conflictivos en cuanto a la incidencia por sexos, con algunos estudios que mostraban un ligero predominio masculino. La principal conclusión de este estudio es que se necesitan estudios mejor diseñados para calcular la incidencia de la EP. En una revisión sistemática previa realizada por de Pedro-Cuesta y Stawiarz 8 las conclusiones son similares; consideran que hay gran disparidad metodológica en los estudios de incidencia, lo que resta validez a las comparaciones de incidencia, y que hay un infraestimación en los estudios realizados, porque muchos utilizan registros de diagnóstico y obvian a los que no acuden a un centro médico.
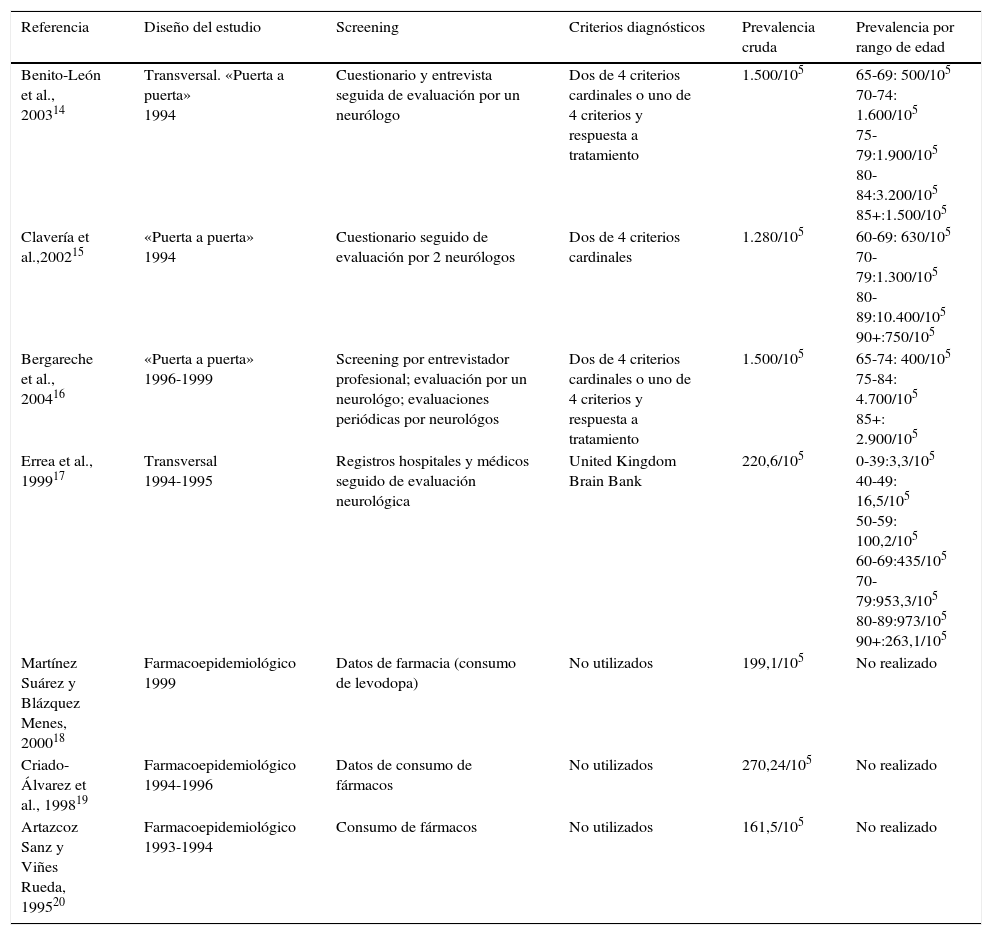
Estudios de prevalencia de la enfermedad de Parkinson en España
| Referencia | Diseño del estudio | Screening | Criterios diagnósticos | Prevalencia cruda | Prevalencia por rango de edad |
|---|---|---|---|---|---|
| Benito-León et al., 200314 | Transversal. «Puerta a puerta» 1994 | Cuestionario y entrevista seguida de evaluación por un neurólogo | Dos de 4 criterios cardinales o uno de 4 criterios y respuesta a tratamiento | 1.500/105 | 65-69: 500/105 70-74: 1.600/105 75-79:1.900/105 80-84:3.200/105 85+:1.500/105 |
| Clavería et al.,200215 | «Puerta a puerta» 1994 | Cuestionario seguido de evaluación por 2 neurólogos | Dos de 4 criterios cardinales | 1.280/105 | 60-69: 630/105 70-79:1.300/105 80-89:10.400/105 90+:750/105 |
| Bergareche et al., 200416 | «Puerta a puerta» 1996-1999 | Screening por entrevistador profesional; evaluación por un neurológo; evaluaciones periódicas por neurológos | Dos de 4 criterios cardinales o uno de 4 criterios y respuesta a tratamiento | 1.500/105 | 65-74: 400/105 75-84: 4.700/105 85+: 2.900/105 |
| Errea et al., 199917 | Transversal 1994-1995 | Registros hospitales y médicos seguido de evaluación neurológica | United Kingdom Brain Bank | 220,6/105 | 0-39:3,3/105 40-49: 16,5/105 50-59: 100,2/105 60-69:435/105 70-79:953,3/105 80-89:973/105 90+:263,1/105 |
| Martínez Suárez y Blázquez Menes, 200018 | Farmacoepidemiológico 1999 | Datos de farmacia (consumo de levodopa) | No utilizados | 199,1/105 | No realizado |
| Criado-Álvarez et al., 199819 | Farmacoepidemiológico 1994-1996 | Datos de consumo de fármacos | No utilizados | 270,24/105 | No realizado |
| Artazcoz Sanz y Viñes Rueda, 199520 | Farmacoepidemiológico 1993-1994 | Consumo de fármacos | No utilizados | 161,5/105 | No realizado |
En Europa los resultados de incidencia varían entre 9-22 casos por 100.000 habitantes año9. En España son 2 los estudios de incidencia realizados. El primero por Viñes et al.10 en Navarra a través de un registro poblacional de casos diagnosticados en los años 1994-1995 de la información obtenida de neurólogos, médicos de familia y médicos de residencias. Los pacientes detectados en estos registros luego se valoraron por un neurólogo del estudio y confirmaron el diagnóstico utilizando los criterios de Ward y Gibb. La incidencia que encuentran de EP es de 8,2/100.000 habitantes y año. Se observa una incidencia superior en varones (10,2/105 habitantes y año) respecto a las mujeres (4,02/105 habitantes y año). La mayor incidencia en los hombres es entre los 70-74 años y en las mujeres en cambio aumenta progresivamente hasta los 85 años.
El segundo estudio de incidencia es el realizado en la cohorte NEDICES11. En este se utiliza la siguiente metodología: tras realizar un estudio de prevalencia de casos de EP, la cohorte resultante libre de parkinsonismo es seguida posteriormente durante 3 años al cabo de los cuales se realiza un screening inicial para detectar EP seguido de un examen neurológico confirmatorio. Se utilizan los criterios del United Kingdom Brain Bank para la EP. La incidencia de EP ajustada entre las edades de 65-85 años encontrada es de 186,8/105 por habitante y año. La incidencia aumenta con la edad en hombres y desciende en mujeres por encima de 79 años. El riesgo de EP encontrado es de 2,55 (IC: 1,21-5,37) en la población a estudio. Esta metodología de diseño epidemiológico obtiene una incidencia mayor que en otros estudios. Además muchos de los pacientes diagnosticados confirman que nunca han recibido atención neurológica. Este estudio tiene muchas limitaciones como estudiar solo a pacientes por encima de 65 años y no tener neuroimagen en muchos casos, lo que no permite excluir parkinsonismo vascular.
Los estudios epidemiológicos de prevalencia en la EP son mucho más frecuentes que los de incidencia. Se han realizado en muchos países del mundo y con resultados muy dispares. La metodología utilizada en ellos también ha sido muy variable. Hay principalmente 3 tipos: comunitarios o basados en registros clínicos, los farmacoepidemiológicos o basados en el consumo de fármacos o los «puerta a puerta» que tienen la ventaja de detectar los casos que no acuden a los centros médicos12.
Los más cercanos a la realidad probablemente son los «puerta a puerta» con examen clínico posterior de los casos sospechosos. En estos la prevalencia mundial varía entre 167-5.703 por 100.000 habitantes. Los basados en registros clínicos, hospitalarios, etc. son menos estrictos y las cifras que nos aportan hablan de una prevalencia mundial entre 100-300 casos por 100.000 habitantes. Se encuentran muchas diferencias en los datos según los países a estudio. Las diferencias son principalmente entre Europa y EE. UU. frente a África, Asia y América del Sur, probablemente debidas a la variabilidad en la esperanza de vida y a la metodología utilizada, pero a pesar de todo no se puede descartar factores genéticos o ambientales2.
Basados en los estudios de prevalencia publicados hasta el 2007, Dorsey et al.13 publican la estimación de pacientes con EP que podían existir en el oeste europeo y en los 10 países más populosos del mundo para el 2005, cifrada entre 4,1 y 4,6 millones de pacientes con EP, y estimándose a más del doble, entre 8,7 y 9,3 millones, para el año 2030.
La prevalencia media en Europa9 de la EP se estima en 108-207/105. La edad aumenta la prevalencia de la EP esporádica, aunque por encima de los 80 años, debido a las comorbilidades y ausencia de respuesta a levodopa por otros motivos, esta tiende a decrecer. No hay acuerdo en los diferentes estudios si es mayor la prevalencia en hombres que en mujeres.
En España son muchos los estudios de prevalencia realizados. Los resultados de prevalencia obtenidos varían entre 150 y 1.500/105 habitantes. La prevalencia media de EP en España es de 682,2/105 con IC: 127,4/105-1491,7/105. Mostramos en una tabla las características metodológicas y los resultados de cada uno de los estudios realizados (tabla 1). Aparte de los estudios referidos en la tabla 1, hay algunos otros estudios «puerta a puerta»: 2 de los que solo está disponible el resumen a congresos (como el estudio de López et al. y Acosta et al.); y el estudio EUROPARKINSON21 al que contribuyeron 2 regiones españolas (Gerona y Pamplona) y en el que la selección de pacientes se realiza inicialmente con una entrevista clínica seguida de evaluación por neurólogo el cual utiliza para el diagnóstico 2 de 4 criterios cardinales o uno de 4 criterios y respuesta a tratamiento, y que obtienen una prevalencia de 700-1.100/105 habitantes año.
Muchos de los estudios de prevalencia realizados en España tienen limitaciones metodológicas claras, pero es la única información disponible de la EP en nuestro país y además hay que tener en cuenta que son estudios muy costosos, que requieren gran esfuerzo económico y de tiempo y que a veces son poco valorados.
En los estudios españoles la prevalencia aumenta claramente a partir de los 70 años y desciende conforme avanza la edad probablemente por la mortalidad de los pacientes. Solo hay uno que estudia a los pacientes menores de 60 años, el de Errea et al.17, que observa una prevalencia de párkinson en menores de 40 años de 3,3/105 y en menores de 50 años de 16,5/105. Aparte de los ya señalados, hay un estudio retrospectivo transversal multicéntrico que encuentra una frecuencia mayor en varones de medio urbano de párkinson de inicio en edad menor de 40 años22.
En cuanto a la prevalencia por sexos, en los estudios de prevalencia realizados se encuentra que en el de Benito-León et al.14 la prevalencia es mayor en hombres en todos los rangos de edad estudiados excepto para el de 80-85 años. El estudio de Bergareche et al.16 encuentra una prevalencia de EP del 1,3% en hombres respecto al 1,6% en mujeres. El de Clavería et al.15 también obtiene mayor prevalencia en hombres respecto a mujeres 1,7:1. En el de Errea et al.17 la prevalencia ajustada por edad en hombres también es mayor que en mujeres en rango 1,2:1. Aunque esta tendencia parece observarse en los estudios españoles, los datos europeos son contradictorios.
En el estudio de Benito-León et al.14, más del 60% de los pacientes se encuentran en estadio i y ii de Hoenh y Yahr, y en torno al 25% en estado iv y v. En el estudio de Clavería et al.15, el 55% se encuentran en estadio i y ii de Hoenh y Yahr y el 15% en estadio iv y ninguno en estadio v.
La etiología de la EP esporádica es desconocida. Factores ambientales y genéticos contribuyen a su fisiopatogenia. La EP de origen genético supone un 10% de todas los pacientes con EP. La mutación en LRRK2 es la causa más frecuente de EP conocida hasta el momento, puede suponer hasta el 40% (Asia y norte de África) de las causas genéticas de EP y hasta el 2% de las formas esporádicas23. La mutación patogénica más frecuente es G2019S de LRRK2 y se ha encontrado que tiene una gran variabilidad según las regiones estudiadas. Supone el 0,5-2% de los párkinson esporádicos y el 5% de las formas familiares en Europa y EE. UU.24. En la población vasca está presente en el 3,82% de los pacientes con EP, algo inferior a la media europea25,26. En Cantabria27 esta mutación supone el 8,7% de los casos de EP y tiene una penetrancia reducida (47% a los 80 años). La misma mutación se ha encontrado en muy pocos pacientes en Extremadura28 (22% familiares y en ningún esporádico) en el estudio de una serie de casos. En Sevilla29 se ha hallado una frecuencia del 1,7% de los casos de EP esporádica. La mutación LRRK2 R1441G fue identificada por primera vez en familias vascas y es responsable del 46% de la EP familiar y del 2,5% de la EP esporádica en la población vasca, con una penetrancia del 12,5% a los 65 años y del 83,4% a los 80 años26. En un estudio realizado en Cataluña30 la mutación G2019S se ha encontrado en el 6,4 y el 3,4% de los pacientes con EP familiar y esporádica respectivamente. Estos datos son similares a los encontrados en otras regiones europeas. La mutación R1441G tan frecuente en la población vasca, en cambio en Cataluña supone según este estudio una rara causa de EP, solo presente en el 0,7% del total de los pacientes con EP.
Morbimortalidad y dependencia de la enfermedad de Parkinson en EspañaMorbilidadMorbilidad se define como la proporción de personas que enferman en un sitio y tiempo determinado; sin embargo, desde el punto de vista epidemiológico este concepto se puede ampliar al estudio y cuantificación de la presencia y efectos de alguna enfermedad en una población. En lo referente a la EP se pueden entender 2 perspectivas de cuantificación de esos efectos:
- -
De forma global en la población. En el análisis de esta perspectiva en los últimos años ha adquirido suma importancia el concepto de «carga de la enfermedad».
- -
De forma concreta en el individuo enfermo. Los conceptos que mejor engloban el impacto de la enfermedad en todas sus vertientes en el propio paciente son los de calidad de vida, que se define como la percepción individual de la posición en la vida de una persona en el contexto de la cultura y sistema de valores en el cual vive; y calidad de vida relacionada con la salud, que incluye la salud física y mental y sus consecuencias. La EP se incluye en el modelo psicobiosocial, y por lo tanto el análisis del impacto sobre la calidad de vida de todas las medidas dirigidas a los pacientes, tanto médicas como sociales, ha ido adquiriendo progresiva importancia.
Con respecto a estos conceptos, en los años 90 comienzan las referencias en publicaciones nacionales31, lideradas por el doctor Martínez Martín32, sobre calidad de vida en la EP y desarrollo de instrumentos de medición como el Parkinson‘s Disease Questionnare Spanish versión (PDQ-39)33–35. Se insiste en que la calidad de vida es un concepto que engloba la propia evaluación del paciente sobre el impacto de su enfermedad, existiendo numerosas razones para una disminución en la calidad de vida en los pacientes con EP: movilidad reducida, caídas, complicaciones motoras, trastornos afectivos y trastornos del sueño. Muchos de estos aspectos pasan desapercibidos en la evaluación clínica rutinaria, y por lo tanto es necesario contar con instrumentos específicos de medición de calidad de vida que se puedan aplicar de forma sistemática. En este sentido, un estudio piloto y un estudio multicéntrico concluyen que la versión española del cuestionario PDQ-39 se valida como un instrumento consistente para la evaluación de los aspectos físicos, emocionales y psicosociales de la calidad de vida en los pacientes con EP.
También se ha estudiado en diversas publicaciones el impacto del tratamiento quirúrgico para la EP sobre la calidad de vida relacionada con la salud. Un estudio36 en 11 pacientes sometidos a palidotomía, con mediciones de calidad de vida mediante PDQ-39 halla una mejoría estadísticamente significativa tanto en el índice total como en 4 aspectos del PDQ-39: movilidad, actividades de la vida diaria, emociones y dolor corporal. Otro estudio37 en 17 pacientes intervenidos mediante estimulación cerebral profunda bilateral del núcleo subtalámico analiza el impacto en la calidad de vida de este tratamiento a través de la versión española del PDQ-39, y encuentra mejoría estadísticamente significativa tanto del índice total como de dimensiones como movilidad y actividades de la vida diaria. El beneficio es menor en otros aspectos como dolor corporal, bienestar emocional y estigma, y nulo en el resto. Y un tercer estudio38 investiga los cambios en la misma escala PDQ-39 en 14 pacientes un año después de ser sometidos a una estimulación subtalámica, y en 11 de esos mismos pacientes 2 años después, alcanzándose una mejoría significativa en el índice total del cuestionario mantenida en ese tiempo, y también una mejoría en la calidad de vida de los cuidadores. A la vista de los resultados, todos los autores subrayan la importancia de la evaluación de la calidad de vida como parte de la valoración pre y posquirúrgica de los pacientes con EP.
Cubo et al.39 estudian una muestra de 158 pacientes con EP referidos a una unidad especializada y encuentran que los factores educacionales y psicológicos influyen más en la calidad de vida que los físicos, de forma que un nivel educativo bajo y la presencia de quejas de memoria y síntomas psicóticos se asocian a peor calidad de vida; con la depresión, las partes i y ii de la Unified Parkinson's Disease Rate Scale (UPDRS) y la carga educacional son los factores predictivos más importantes en las variaciones de puntuación en los cuestionarios de calidad de vida.
En una revisión del año 200640, Martínez-Martín hace referencia a la escasez de datos sobre la influencia del deterioro cognitivo en la calidad de vida relacionada con la salud en la EP41,42 y señala que los instrumentos habituales de medición de calidad de vida relacionada con la salud pueden no ser válidos en pacientes con deterioro cognitivo o demencia43–45.
Respecto a los síntomas de la enfermedad y su impacto en la calidad de vida, un estudio46 en 110 pacientes analiza la correlación entre años de evolución de la enfermedad y PDQ-39 con la UPDRS. Se halla que hay 3 variables que condicionan el 51% de la variabilidad en el PDQ-39: el estado cognitivo, la alteración de la marcha y las complicaciones del tratamiento con fármacos dopaminérgicos. En otro estudio47 se estudia la rigidez axial en 36 pacientes mediante un dinamómetro isocinético y se correlaciona con la gravedad de la enfermedad, los años desde su diagnóstico, la funcionalidad y la calidad de vida relacionada con la salud; los autores interpretan que la rigidez axial tiene un impacto sobre la calidad de vida, pues su aumento se asocia a una mayor discapacidad en la movilidad del tronco, un aumento del estigma percibido y un empeoramiento en la función cognitiva.
En cuanto a los síntomas no motores, en una ponencia publicada en el año 201048 se hace énfasis en su prevalencia, la tasa de infradiagnóstico y su impacto en la calidad de vida, siendo la principal causa de morbilidad y suponiendo el motivo de institucionalización e ingreso hospitalario en la mayoría de los casos. También se pone de manifiesto el desarrollo de numerosas escalas para su detección y medición, incluyendo las escalas de medición de calidad de vida. Haciendo referencia a síntomas no motores como el dolor, un estudio prospectivo49 en el que se incluyen 159 pacientes con EP valorados en una unidad de trastornos del movimiento encuentra una prevalencia muy elevada del mismo (72,3%) comportándose además como un predictor independiente de peor calidad de vida medida con el PDQ-39 y menor autonomía medida a través de la escala Schawb y England, y asociándose a depresión y mayor estrés y sobrecarga por parte del cuidador.
Hay que mencionar asimismo de forma destacada la puesta en marcha en 2006 del grupo Estudio Longitudinal de pacientes con Enfermedad de Parkinson (ELEP)50 (), que es la contribución española al proyecto internacional SCOPA-Propark, que también cuenta con la ayuda del Programa Intramural de Investigación del Instituto Carlos III. El ELEP es un estudio multicéntrico de ámbito nacional, de seguimiento longitudinal a largo plazo (6 años), observacional, con inclusión de 320 pacientes y evaluaciones transversales repetidas una vez al año durante el período de estudio. Además el ELEP conforma el Consorcio Español sobre la EP junto con el proyecto VIP51, una cohorte multipropósito de pacientes centrada en la recogida de muestras biológicas y el desarrollo de aspectos genéticos y de neuroimagen. Este proyecto tiene 2 vertientes:
- -
Aplicar los métodos de evaluación desarrollados en la primera fase de este proyecto llamado Scales for Outcomes in Parkinson's Disease (SCOPA), que de forma global constituyen un sistema completo de valoración de la EP.
- -
Obtener mediante dichos sistemas de valoración datos que mejoren el conocimiento de aspectos evolutivos de la EP a largo plazo, conocimiento hasta ahora limitado por la falta de estudios longitudinales protocolizados y sistematizados con los instrumentos adecuados.
El grupo ELEP ha dado ya lugar a diversas publicaciones, relacionadas con la validación de escalas en EP y su asociación con la calidad de vida52–56 así como con diversos aspectos clínicos de la EP57–60. Además encuentran56 que la gravedad de la enfermedad, la discapacidad motora y las complicaciones motoras tienen un impacto mayor en los costes directos de la EP que los síntomas no motores, y que la edad y la afectación en las actividades de la vida diaria son los predictores principales para el abandono de la conducción en pacientes parkinsonianos58.
MortalidadEn 1967 Hoehn y Yahr60 publican el primer estudio con referencias a la mortalidad en una población con parkinsonismo. Se trataba de un estudio retrospectivo, hallándose una tasa de mortalidad estandarizada de 2,9 (más del doble que en una población control de similar edad). Desde entonces se han publicado múltiples estudios en la literatura internacional que han originado una enorme cantidad de estadísticas en cuanto a la mortalidad en la EP, y en general apuntando a un aumento de la mortalidad.
Para la obtención de datos de mortalidad en la realización de estudios, en España es posible acceder a los datos del Instituto Nacional de Estadística61 de defunciones por causa de muerte codificadas en listado de la CIE-10. En cualquier caso esta información depende de que en el certificado de defunción se especifique el diagnóstico de EP, y esto es algo que no ocurre en porcentajes variables que pueden llegar a ser altos según varios estudios internacionales62–64.
Deben destacarse varias publicaciones dirigidas a la mortalidad en la EP en España como la de Burguera et al.65 que analizan en una publicación de 1992 la mortalidad de la EP en España durante el período 1980-1985. Los datos del número anual de muertes y su distribución por sexo, grupos de edad y provincias españolas son obtenidos a través del instituto Nacional de Estadística. Se obtiene una tasa de mortalidad global de 2,14/100000 habitantes, con una tasa de mortalidad específica algo mayor en varones; pero el dato más interesante al que se hace referencia es a la existencia de un «gradiente de mortalidad» geográfica, de forma que la mortalidad es más alta en las provincias del norte que en las del sur de España, y también mayor en áreas rurales que en urbanas, llamando a la necesidad de la realización de más estudios para clarificar la posibilidad de que el lugar de residencia pueda influir en el desarrollo de EP.
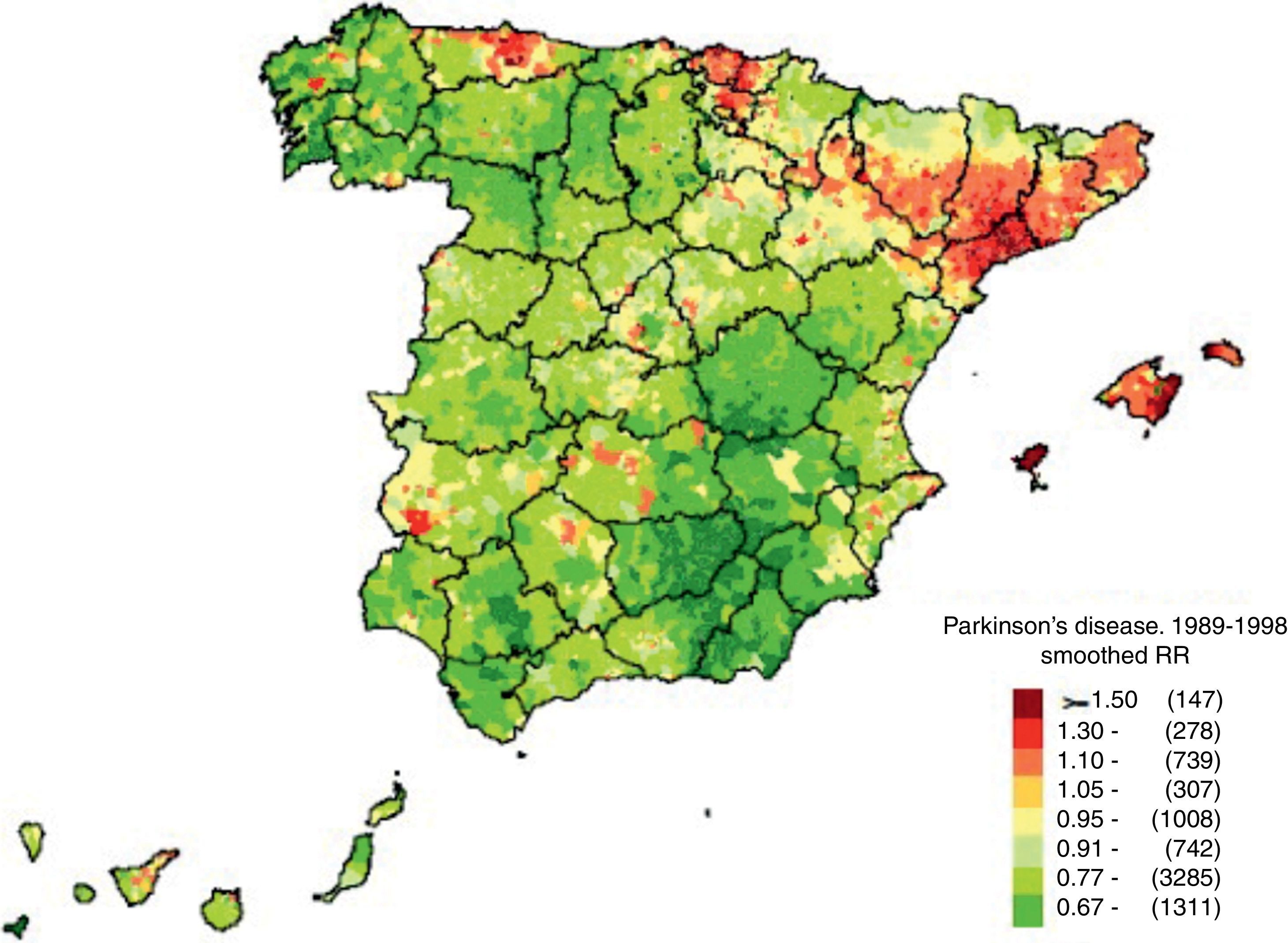
El gradiente de mortalidad descrito se analiza con gran detalle en el estudio de de Pedro-Cuesta de 200966 (fig. 1). Se trata de un estudio de la distribución espacial municipal de la mortalidad por EP en España durante el período 1989-1998, con el propósito de detectar una posible distribución no azarosa de esta mortalidad y analizar las causas. Los datos son conseguidos también a través del Instituto Nacional de Estadística. Se obtienen varios resultados llamativos: se registran un total de 12.531 muertes por EP durante ese período sin diferencias significativas entre sexos. Se detectan zonas de alta mortalidad en el área noreste del Bajo Ebro y Cataluña, sobre todo en Tarragona, y baja mortalidad en el sudeste, en un área que comprende las provincias de Jaén, Granada, Almería, Albacete y Murcia. Esta distribución es superponible a la del estudio anterior65 y también al consumo de levodopa en España durante los años 1990-1995 analizado en una publicación anterior67, con altas ventas en el norte y bajas en el sur, por lo que el patrón parece corresponder con áreas selectivas de infradiagnóstico de EP y no con factores etiológicos de aparición de la enfermedad, y por lo tanto se deben realizar intervenciones dirigidas a mejorar esta situación (los autores mencionan la falta de neurólogos en hospitales comarcales de Andalucía). Sin embargo, se identifican algunos municipios aislados o agrupados con alta mortalidad cerca de plantas industriales, por lo que no se puede excluir que estos «puntos calientes» no reflejen la posibilidad de factores genéticos y ambientales inductores de parkinsonismo, y los autores sugieren la necesidad de realizar estudios etiológicos concretos en estas poblaciones.
Mortalidad de la enfermedad de Parkinson. Fuente: De Pedro-Cuesta et al.66 (con permiso de los autores).
En 2008 se publica la metodología y los principales hallazgos neurológicos de la cohorte de ancianos NEDICES68. El análisis de la mortalidad en EP de esta cohorte se publica en 201169. La cohorte completa analizada incluye a 5.262 pacientes con un seguimiento de 13 años (1994-2007). Se refieren 81 pacientes con EP, con 66 muertes durante el seguimiento. El riesgo de mortalidad se halló elevado (2,29) para pacientes con EP frente a los pacientes control sin ella, permaneciendo elevado (1,67) con diversos ajustes por edad, demencia, enfermedad cardiaca y número de medicamentos, así como ajustado (1,75) a variables asociadas con párkinson o muerte. El riesgo de mortalidad fue más elevado en pacientes con demencia. Por tanto, en este estudio se concluye que la EP es un predictor independiente de mortalidad en el anciano, con un riesgo particularmente alto en pacientes con demencia. Hay que señalar que solo en un 18,2% de los casos se detalla EP en el certificado de defunción, y la causa más frecuente de muerte es la enfermedad cardiovascular, sin diferencias con los controles no afectos de párkinson.
Otro estudio70 longitudinal en un seguimiento de 20 años (1978-1998) incluye a 273 pacientes en la provincia de Segovia. La tasa de mortalidad estandarizada es de 1,39 con los siguientes factores como predictores independientes de mortalidad: edad al inicio, forma clínica rígido-acinética y tratamiento inicial sin agonistas dopaminérgicos.
DependenciaEn los últimos años la discapacidad y la dependencia son 2 conceptos que han adquirido una gran relevancia política y sociosanitaria. En España el Instituto Nacional de Estadística ha realizado 3 grandes encuestas sobre discapacidad y dependencia (1986, 1999, 2008)71–73, que ponen de manifiesto su importancia cuantitativa. Asimismo, en un artículo especial de la Gaceta Sanitaria74 se analiza el cambio producido en la consideración de estos conceptos, desde el estudio inicial de la discapacidad como el conjunto de deficiencias y enfermedades del individuo, al que se daba respuesta mediante tratamiento, rehabilitación y atención sanitaria, hasta la importancia capital actual de su consecuencia, la dependencia, entendida como la necesidad de cuidados personales.
Se puede acceder a los datos de las 2 últimas encuestas en la página web del Instituto Nacional de Estadística72,73, encontrando datos relacionados con la EP como que en el grupo de edad de 65-79 años para ambos sexos se obtiene una cifra en esos momentos de 38.235 pacientes con discapacidad y EP diagnosticada, y que para el grupo de edad de 65-69 años en ambos sexos se obtiene una cifra en ese momento de 6,6 por cada 1.000 personas mayores de 6 años con discapacidad y EP diagnosticada.
Sí existen referencias por parte de autores españoles al concepto de «carga de enfermedad» («burden of disease» en la literatura internacional), que incluye aspectos del paciente, como la discapacidad, la mortalidad prematura y la necesidad de cuidados y tratamientos, y su impacto en factores del entorno como el apoyo social, económico y familiar, con gran interés en la relación de este concepto social con la calidad de vida relacionada con la salud de pacientes y cuidadores. Existe un estudio75 comparativo sobre la carga de enfermedad relacionada con la EP en España en el año 2000 en relación con los datos mundiales y europeos de los países comparables con España. Para medir la carga de enfermedad se usa el parámetro Dissability-adjusted life years (DALY) como medida de mortalidad prematura y discapacidad, ya que equivale a años sanos de vida perdidos por una determinada condición. Se encuentran valores de DALY para la EP en España superiores a los del mundo y Europa (84/100.000 habitantes) con la discapacidad como principal factor contribuyente, y aunque los autores interpretan estos datos con precaución llaman la atención sobre la necesidad de profundizar en el conocimiento de la carga de enfermedad relacionada con la EP en España. Consideran que la discapacidad en este contexto puede estar generada por múltiples factores, y aunque el párkinson es un trastorno motor, la depresión, la demencia y la psicosis suelen ser manifestaciones de la enfermedad avanzada que aumentan la carga.
Existen también publicaciones76–79 acerca de la carga del cuidador en la EP y su impacto en la calidad de vida. Un estudio76 de 2005 analiza el impacto de la EP en los cuidadores de los pacientes, intentando identificar los principales factores asociados al estrés del cuidador. Las conclusiones que se obtienen son que el estado funcional de los pacientes se asocia significativamente a la carga psicosocial del cuidador; la calidad relacionada con la salud de los pacientes se probó como un factor adicional ligado a la calidad de vida del cuidador; y por tanto, la mejora en la discapacidad y la calidad de vida relacionada con la salud puede aliviar la carga del cuidador. Otro estudio77 multicéntrico transversal evalúa a 80 pacientes y sus cuidadores, con los siguientes hallazgos: el tiempo dedicado al cuidado y el estrés derivado del estado del paciente influyen en la carga del cuidador; hay una asociación entre carga del cuidador y calidad de vida relacionada con la salud; la discapacidad y la severidad de la enfermedad tienen impacto en la carga del cuidador y los aspectos mentales de la calidad de vida relacionada con la salud; la depresión del cuidador se asocia a más carga y peor calidad de vida relacionada con la salud; la depresión del paciente también tiene una influencia indirecta en estos factores; como resumen el bienestar psicológico de los cuidadores, los aspectos clínicos de la enfermedad, el estado de ánimo de los pacientes y la calidad de vida relacionada con la salud de pacientes y cuidadores son predictores de carga de enfermedad.
El grupo ELEP78 también dedica una publicación a estos aspectos, estudiando a 289 pacientes y sus cuidadores con las siguientes conclusiones: el cuidador principal es mujer, esposa, ama de casa y dedicada en cuidado permanente al paciente; en conjunto los cuidadores de pacientes con párkinson desarrolla más ansiedad, depresión y peor estado de salud que la población general; la carga y la depresión del cuidador se incrementan con el nivel de severidad de la enfermedad; y finalmente, el estado afectivo del cuidador es el factor que más influye en la carga y la salud percibida del propio cuidador, por tanto la atención a este aspecto puede aliviar la carga y prevenir el deterioro de la calidad de vida relacionada con la salud, e influir positivamente en el cuidado a los paciente y el uso de los recursos sanitarios.
En una publicación reciente el doctor Martínez-Martín79 continúa haciendo referencia al concepto de carga del cuidador, su relación con la calidad de vida y la calidad de vida relacionada con la salud, su dependencia de factores sociodemográficos, psicológicos y relacionados con la enfermedad y la importancia de implementar intervenciones efectivas para preservar el bienestar del cuidador y así permitir la estancia del paciente en casa con una asistencia adecuada como una consecuencia pragmática de este conocimiento.
Impacto económico de la enfermedad de Parkinson en EspañaDiversos estudios han mostrado la repercusión sociosanitaria de la EP tanto por el gasto sanitario que genera como por la disminución de la productividad laboral y el decremento de la calidad de vida relacionada con la enfermedad. Teniendo en cuenta el aumento en la esperanza de vida de la población y al ser la EP una patología con mayor prevalencia e incidencia a edades avanzadas (>60 años, 1.280-1.500×105 habitantes y 346×105habitantes/año, respectivamente) se estima que los gastos generados por la enfermedad ascenderán en los próximos años9.
Los costes ocasionados por la EP se estiman englobando tanto los costes directos como los indirectos. Los costes directos a su vez abarcan los generados directamente de la asistencia médica y los tratamientos así como los ocasionados por el cuidado ambulatorio del paciente. Los costes indirectos se relacionan con la disminución de la productividad laboral por jubilación anticipada del paciente o con la disminución de la misma por parte de los cuidadores. De la misma forma, también existen costes intangibles que hacen referencia al grado de sufrimiento del paciente en relación con el decremento de la calidad de vida.
En la EP, además de la sintomatología motora característica de la enfermedad, es de importancia la evaluación de síntomas no motores que contribuyen en gran parte al grado de institucionalización de los pacientes, principalmente aquellos derivados del espectro psiquiátrico. Existen múltiples estudios que evalúan los costes directos e indirectos generados por la EP asociados tanto a los síntomas motores como a los no motores 80–83. Evaluando la población del sur de Europa, se evidenció que los costes generales ocasionados por la EP suponían un gasto semestral de 8.640€ (IC 95%: 6.700-11.240€), siendo el coste directo el de mayor representación, alcanzando los 6.030€ (IC 95%: 4.700-7.970€). Dentro de los costes directos, el tratamiento farmacológico con fármacos dopaminérgicos representa la mayor contribución a la génesis de los mismos, suponiendo un gasto de 1.456€ (IC 95%: 100-310), siendo los agonistas dopaminérgicos los fármacos que contribuyen al mayor porcentaje del coste. Asimismo, los costes económicos van en aumento a medida que la enfermedad progresa, de tal modo que a mayor puntuación en la escala UPDRS, mayores son los costes directos generados por la enfermedad84.
Con relación a la población española, el impacto económico de la EP fue constatado mediante un estudio transversal y multicéntrico en una cohorte de 82 pacientes en el año 20045. Fueron evaluados síntomas motores y no motores, valores de calidad de vida y severidad de la enfermedad, tratamiento y datos epidemiológicos con relación a los 3 meses previos al inicio del estudio. De esta forma se analizó la asociación de las variantes clínicas con costes directos e indirectos. Los costes directos, principalmente representados por el tratamiento farmacológico, supusieron un gasto medio por persona de 669±405,7€ (34% gastos directos). Los fármacos dopaminérgicos fueron los que contribuyeron a la mayor parte del gasto, suponiendo el 83% del gasto farmacológico. Con relación a la cirugía de la EP, el gasto medio por pacientes fue de 475±2.951,7€. El resto de costes indirectos tanto médicos como no médicos incluían la asistencia a consultas (tanto de atención primaria como de especialidad), pruebas diagnósticas, requerimiento de ortesis, transporte, servicio de cuidadores, adaptaciones al hogar, etc. Los gastos indirectos generados por la enfermedad se relacionaban con la disminución en la productividad laboral y con la jubilación precoz. Esta última supuso un gasto de de 6.691±16.283€ por persona en relación con los 3 meses previos al inicio del estudio. Finalmente, teniendo en cuenta aspectos clínicos y epidemiológicos, obtuvieron, de forma estadísticamente significativa (p<0,05) un mayor coste directo en pacientes jóvenes, mayor severidad según estadio de Hoenh y Yahr, mayor duración y gravedad de la EP, mayor discapacidad y mayor gravedad de los signos motores y complicaciones motoras.
Como se ha evaluado en múltiples ocasiones, el gasto farmacológico es el que supone una mayor carga económica al sistema sanitario. Recientemente, se han obtenido los datos de un estudio85 español en el que se comparaban los costes de las terapias avanzadas en EP como la cirugía con estimulación cerebral profunda (ECP), la infusión continua de levodopa intraduodenal (ICLI) y la infusión continua de apomorfina subcutánea (ICAS). Teniendo en cuenta los gastos de cada procedimiento, se calculó el coste a 5 años, siendo la ECP el tratamiento que ocasionaba un menor coste (88.104€) comparado con la ICAS (141.393€) y la ICLI (233.986€) (p<0,0001). Anualmente el gasto de cada tratamiento suponía 17.603€ para ECP, 28.279€ para ICAS y 46.796€ para ICLI. La disminución del gasto generado por la cirugía venía determinada por la reducción del tratamiento farmacológico en pacientes tratados con ECP en comparación con las otras técnicas avanzadas, que emplean la administración continua de fármacos dopaminérgicos. En cuanto a la comparación entre la terapia farmacológica convencional y el uso de terapias avanzadas en EP, existen datos a favor del uso de estas últimas en pacientes subsidiarios. Así, en pacientes intervenidos mediante ECP, aunque a nivel global, se ha evidenciado que el coste sanitario anual puede ascender hasta en un 54,7% por encima del de pacientes tratados con terapia convencional; si se tienen en cuenta los costes indirectos, el gasto sanitario en pacientes tratados con ECP es un 34,7% inferior que en aquellos con tratamiento farmacológico convencional86. Además de los costes directos, los costes indirectos e intangibles también se ven influidos por los tratamientos empleados en la EP, ya que también influyen en el grado de discapacidad y calidad de vida de los pacientes. La aparición de complicaciones motoras genera un empeoramiento en la calidad de vida y un ascenso en el coste. En estos casos, se ha mostrado que el uso de terapias avanzadas ocasiona una mejoría de los pacientes tanto en el plano motor como en el no motor, así como en la calidad de vida87,88. De esta forma, disminuyen los gastos indirectos e intangibles en pacientes con complicaciones.
En conclusión, la EP, como segunda enfermedad neurodegenerativa más frecuente genera un gran gasto sociosanitario en la población. La severidad de la enfermedad, el grado de discapacidad ocasionado tanto por síntomas motores como no motores contribuyen notablemente al incremento de los costes, tanto directos como indirectos. En estos casos, resulta de gran importancia la evaluación del uso de terapias avanzadas en EP. Como previsión de futuro y teniendo en cuenta la tendencia al incremento en la esperanza de vida de la población, las perspectivas apuntan a la elevación en la demanda de recursos sociosanitarios relacionados con la EP. Así, resulta de gran importancia desarrollar y optimizar terapias, así como planes de salud que puedan reducir el impacto socioeconómico que genera la EP en la población.
Situación de la atención neurológica de los pacientes con enfermedad de Parkinson en EspañaDado que los datos publicados sobre la asistencia neurológica en España no existen, se ha realizado como parte de este informe un estudio cuyo objetivo principal ha sido definir los recursos asistenciales públicos y privados que tienen los afectados por la EP en España.
Recursos asistenciales públicosSe ha realizado una encuesta vía mail a todos los neurólogos con dedicación especial a la EP, pertenecientes al grupo de Trastornos del Movimiento de la Sociedad Española de Neurología. La encuesta la contestaron un total de 40 neurólogos pertenecientes a 40 hospitales diferentes distribuidos por toda España. Entre los que contestaron había representados neurólogos de todas las comunidades autónomas. Aunque los datos no recogen la totalidad de la asistencia española al párkinson, ya que no tenemos datos de todas las áreas sanitarias, sí ofrecen un mapa bastante aproximado de cómo se está realizando la asistenta neurológica de estos pacientes en este momento.
En segundo lugar, se han consultado los datos del Imserso89 a través de su publicación La situación de los enfermos afectados por la EP, sus necesidades y sus demandas.
Según los datos analizados de las encuestas recibidas, en todas las comunidades autónomas existe al menos una unidad especializada en EP. En las áreas con menos de 200.000 habitantes existen consultas monográficas. En comunidades como Madrid existen unidades especializadas en todos los grandes hospitales, y consultas monográficas en los hospitales más pequeños. En Cataluña también existen unidades especializadas en todos los grandes hospitales, fundamentalmente en Barcelona. Los tipos de pacientes que son atendidos en las unidades varían de unas a otras. En la mitad de las unidades se ven todos los pacientes diagnosticados de EP referidos a neurología. El paciente que es derivado con sospecha por el médico de atención primaria es visto por un neurólogo general, este lo deriva directamente a la unidad especializada y el seguimiento completo se realiza en la unidad. Este modelo es el que predomina en Madrid y Barcelona. En el resto de las unidades, como ocurre por ejemplo en Sevilla y en la mayoría de los hospitales de la Comunidad Valenciana y Castilla-León, solo se realiza el seguimiento de pacientes complicados o susceptibles de terapias avanzadas como perfusiones o estimuladores profundos, o pacientes jóvenes.
Las unidades cuentan con uno a 5 neurólogos. En la a mayoría de las unidades los neurólogos no trabajan en dedicación exclusiva. Parte de su trabajo se desarrolla en otras áreas de la neurología. Habitualmente los pacientes con EP inicial son visitados en las unidades una o 2 veces al año y los pacientes con EP avanzada como media cada 3 meses, aunque en la mayoría de los centros informan que existe la posibilidad de ofrecer un método de contacto al paciente para poder adelantar la cita en caso de necesidad.
Llama la atención que solo en 10 de las unidades de las 40 de las que tenemos datos existe una consulta de enfermería especializada. La consulta de enfermería se suele pasar una vez a la semana. En otros 10 centros existe enfermería no especializada que ayuda en las consultas al neurólogo especialista en EP. La consulta telefónica es una práctica poco habitual.
Lo que hemos constatado es que a pesar de que las unidades de EP deberían ser multidisciplinares, es cierto que prácticamente todas solo cuentan con los neurólogos. EL 30% tienen neuropsicólogos en su gran mayoría financiados con fondos privados. No existen logopedas, fisioterapeutas, psicólogos ni psiquiatras asignados específicamente a la unidad en prácticamente ninguna unidad (exceptuando el Hospital Clínic de Barcelona y el Virgen del Rocío). En las unidades en las que se realiza ECP se colabora con neurocirujanos y neurofisiólogos.
No existen programas de rehabilitación específica en ninguna unidad ni en ningún servicio de rehabilitación de los hospitales públicos. Esto se corresponde con la cartera de servicios comunes del Sistema Nacional de Salud aprobada por el Real Decreto del año 2006, donde la rehabilitación, que incluye la fisioterapia, terapia ocupacional y logopedia, hasta el momento solo se contempla como destinada a pacientes con déficit funcional recuperable, con lo que los paciente con EP no pueden, en la mayoría de los casos, acceder a estos tratamientos de manera continuada en los centros del Sistema Nacional de Salud. Como se verá más adelante, este papel es cubierto por las asociaciones de pacientes.
Las terapias avanzadas según los datos obtenidos están cubiertas de manera adecuada en la gran mayoría de las comunidades. En todos los hospitales, de los 40 que han contestado la encuesta, existe la posibilidad de realizar perfusiones de apomorfina y duodopa. La ECP se realiza en 15 de los 40 hospitales y cubre todas las comunidades. A pesar de esto, las listas de espera son largas, entre 6m a un año en la mayoría de los centros.
En resumen, nuestros datos, aunque limitados, evidencian que una vez que se llega a la atención superespecializada, que es posible en la mayoría de las provincias, la asistencia neurológica está bien cubierta. Hay unidades con neurólogos dedicados al menos parcialmente en todas las provincias. Los tiempos de revisiones no son excesivos. Hay modos de contactar para urgencias. Como aspectos negativos, existe una gran carencia en la prestación de otros tratamientos imprescindibles en el manejo completo de la enfermedad como son la rehabilitación y el tratamiento psicológico y de enfermería, y las listas de espera para los tratamientos quirúrgicos son muy elevadas.
Según los datos del Imserso90, el principal problema parece radicar en el nivel previo de atención primaria. El paciente tarda en ocasiones mucho tiempo en ser reconocido como posible enfermo de párkinson y en ser derivado al neurólogo. Esto puede ser por la gran cantidad de manifestaciones que tiene la enfermedad que hace que a veces sea difícil de reconocer para el médico de atención primaria. También por la baja prevalencia de la EP en atención primaria, con relación a otras patologías, que hace que el médico de atención primaria no esté familiarizado con ella.
Recursos asistenciales privados: papel de las asociacionesComo previamente se ha comentado, en la actualidad la seguridad social no ofrece parte del tratamiento integral que los enfermos de párkinson precisan, que incluye la fisioterapia, la logopedia, la terapia ocupacional y el apoyo psicológico. Este papel actualmente lo desempeñan las asociaciones de pacientes91,92. Sin embargo una gran parte de los pacientes no son informados de la existencia de las asociaciones ni de la conveniencia de estos tratamientos. En parte esto sucede porque los neurólogos no les informan. Esta información habitualmente se proporciona en las unidades especializadas, donde el neurólogo está más concienciado con el tratamiento integral de la enfermedad y en relación con la asociación de su zona.
Pero estos tratamientos son parte fundamental en todas las etapas de la enfermedad. Como hemos visto, en muchos casos los enfermos de párkinson en estadio inicial no son visitados en unidades especializadas y esto conlleva que los neurólogos generales no proporcionen esta información, ya que ellos mismos no son conocedores de su existencia ni de los tratamientos que estas ofrecen. Desde atención primaria tampoco se tiene habitualmente conocimiento de la existencia de estas asociaciones.
Las asociaciones además son referencia en aportar información a los pacientes y a sus familiares, que en ocasiones no es suficientemente cubierta por los profesionales sanitarios. En este sentido las asociaciones desarrollan cursos de formación, charlas y talleres sobre aspectos de la enfermedad dirigidos tanto a cuidadores como a afectados. Por ello se hace necesaria una mayor difusión del papel de las asociaciones y de la coordinación entre profesionales de los niveles asistenciales y de las asociaciones.
Influencia de la enfermedad de Parkinson en la familiaLa EP no solo afecta al que la padece sino a todos los que conviven con él. Los pacientes con párkinson presentan una serie de síntomas motores que les van a ir condicionando distintos problemas e incapacidades a lo largo de la evolución de la enfermedad. A medida que la enfermedad evoluciona las capacidades para ser independientes van disminuyendo y la familia debe ir asumiendo poco a poco más tareas de sus actividades diarias. Esto implica dejar tiempo libre, trabajo u ocio por parte del cuidador principal de la familia. Pero también presentan otros síntomas igual de importantes y que condicionan su calidad de vida y sus relaciones sociales en el ámbito psicológico como son la depresión, la apatía, la ansiedad, el deterioro cognitivo, problemas sexuales (tanto por hipersexualidad como por impotencia), trastornos de impulsividad que pueden llevar a la ludopatía, compras compulsivas, celotipias y otras alteraciones conductuales. Todo esto hace que las relaciones interfamiliares se vean afectadas en todos los estadios de le enfermedad.
La manera en que todos estos aspectos determinan el impacto en la familia viene condicionada fundamentalmente por la edad del afectado. Cuando la persona es mayor, la aceptación es más resignada. En el caso de los jóvenes es más traumático, ya que implica aspectos laborales y económicos más problemáticos. Los trastornos conductuales en pacientes jóvenes sobre todo los trastornos compulsivos son frecuentes y pueden llevar problemas graves de convivencia que desemboquen en el divorcio y en la desestructuración de las familias.
Las consecuencias de todas estas alteraciones sobre las familias son en ocasiones muy negativas. Los cuidadores pueden llegar a sufrir depresiones, apatía, agotamiento y aislamiento social. Es necesario un apoyo psicológico importante y proporcionar ayuda social e información. Estos aspectos habitualmente son proporcionados por las asociaciones.
ConclusionesCon este informe podemos concluir que la EP en España tiene una incidencia y prevalencia similar al resto de Europa. Con la estimación de población actual se obtiene que debe de haber en España al menos 300.000 pacientes con EP. Esta produce gran impacto en la calidad de vida del paciente y aumenta a casi el doble la mortalidad de los pacientes. Además supone un coste económico muy importante para el país, que puede llegar hasta más de 17.000€ anuales por paciente, y que con el envejecimiento de la población y las nuevas terapias va a ir incrementándose. Los profesionales y administraciones realizan un gran esfuerzo para proporcionar una asistencia de calidad a los pacientes. A pesar de ello es mucho el camino que nos queda por recorrer para que una asistencia de calidad, eficaz y multidisciplinar sea universal para todos los pacientes con EP en España.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.