En menores de 45 años, el infarto cerebral (IC) criptogénico representa hasta el 40% de los casos. El objetivo de la presente serie es determinar la tasa de recurrencia, la evolución clínica funcional a largo plazo y las características de imagen de pacientes menores de 45 años, con IC criptogénico.
Métodos98 pacientes con diagnóstico confirmado de IC criptogénico fueron seguidos durante una mediana de 54 meses (rango de 12 a 238). Registramos los datos demográficos, factores de riesgo, hallazgos clínicos, de laboratorio y de imagen, así como las complicaciones y la evolución funcional. La evaluación de los casos incluyó estudios de imagen vascular intra y extracraneal, ecocardiograma y dos determinaciones de estudios protrombóticos.
ResultadosEsta serie representa el 11% de los casos de IC en jóvenes en nuestro hospital. La edad promedio de los casos fue de 39,5±5, 48 (49%) fueron mujeres, 6 (6%) tenían hipertensión arterial, 11 (11%) hipercolesterolemia, 7 (7%) antecedente de migraña, 32 (33%) de tabaquismo activo y 11 (11%) de alcoholismo. Todos los casos fueron manejados con aspirina. Se observó buen pronóstico funcional (Rankin 0 a 2) en 65 (66%) casos y recurrencia en 4 (4%). La circulación anterior (parcial en 56%, total 12%) fue la más afectada y en 87 (88%) casos el infarto fue único.
ConclusionesEn esta serie, los IC criptogénicos fueron mayoritariamente únicos, con baja recurrencia y buen pronóstico funcional a largo plazo. Los infartos totales de circulación anterior se correlacionaron con mal pronóstico.
Around 40% of strokes in young people are labelled as infarcts of undetermined cause. The aim of this study was to determine the image characteristics, the long-term functional outcome and recurrence after cryptogenic ischaemic stroke.
MethodsWe studied ninety-eight patients under 45 years of age during a median follow up of 54 months (range 12-238), with ischaemic stroke of undetermined cause. We registered vascular risk factors, clinical syndrome, laboratory and imaging results. We used Rankin disability score to assess functional outcome. The cases were evaluated with intracranial and extracranial vascular imaging studies, echocardiogram, and at least two determinations of prothrombotic states.
ResultsIn our hospital 11% of the patients with cerebral infarction under 45 years of age were labelled as cryptogenic. The mean age of the cases was 39.5±5, 48 (49%) were women, 6 (6%) had arterial hypertension, 7 (7%) prior history of migraine, 32 (33%) were active smokers, 11 (11%) had hypercholesterolemia, and 11 (11%) had alcoholism. All cases were treated with aspirin. We observed good functional outcome (Rankin 0-2) in 65 (65%) cases. The anterior circulation was the most affected (partial in 56%, total in 12%). Infarction was unique in 87 (88%) cases. Recurrence was observed in 4 (4%) cases.
ConclusionsIn this study cryptogenic cerebral infarctions were mostly single, had low recurrence and good functional outcome in the long-term follow-up. Total anterior circulation infarctions correlated with poor outcome.
Establecer la causa de un infarto cerebral (IC) es de importancia para determinar el pronóstico funcional y para reducir el riesgo de recurrencia con la elección de medidas de prevención secundaria adecuadas. En la práctica clínica, la etiología de un IC puede ser identificada en más de la mitad de los casos, con procedimientos de diagnóstico rutinarios. Sin embargo, a pesar de un estudio exhaustivo, la causa de un IC puede no determinarse entre el 30 al 40% de los casos, especialmente en pacientes menores de 45 años1.
A pesar de los importantes avances en los métodos de imagen vascular, cerebral y cardiaca, y al mayor reconocimiento de alteraciones hematológicas, un número importante de ictus isquémicos continúan siendo de etiología desconocida2. Estos IC clasificados como criptogénicos se han considerado benignos y con bajo riesgo de recurrencia cuando se comparan con otros subtipos de IC1,3. Sin embargo, la serie más recientemente publicada reporta una tasa de recurrencia cercana al 30%3 durante el primer año de seguimiento, en contradicción clara con otros estudios en los que la tasa de recurrencia encontrada, después de 2 años de seguimiento, fue del 10 al 20%4. Los estudios previos relacionados con IC criptogénico han incluido a pacientes mayores de 45 años, con factores de riesgo para ateroesclerosis y con causas probables de IC, como el foramen oval permeable (FOP), por lo que sus resultados no han sido concluyentes1,3,4-7.
En la presente serie se analiza un grupo de pacientes de hasta 45 años de edad con IC de causa no definida a pesar de estudio completo y seguimiento a largo plazo, con el objetivo de determinar la tasa de recurrencia y la evolución clínica funcional, y detallar los hallazgos de neuroimagen.
Pacientes y métodosAnalizamos los datos de 127 pacientes menores de 45 años con diagnóstico confirmado de IC de etiología no determinada. Utilizamos los datos prospectivamente incluidos en el registro de ictus de nuestra institución, siguiendo un protocolo estandarizado. La base de datos de nuestro registro se inició en 1987 e incluye 156 variables con datos demográficos, factores de riesgo vascular, hallazgos clínicos, de laboratorio y de imagen, así como complicaciones y pronóstico funcional al alta del hospital y durante la evolución. Actualmente, el registro incluye 4.600 casos con un promedio de edad de 52,3±19 años, de los cuales el 20% (914 casos) corresponden a IC en menores de 45 años.
En los casos incluidos se registraron también la historia de eventos vasculares o neurológicos previos y los resultados de imagen por resonancia magnética (IRM) o tomografía computarizada (TC). Todos los casos fueron estudiados dentro del primer mes del ictus y tratados en la sala general de neurología. Las siguientes condiciones fueron consideradas causas definidas de IC y, por lo tanto, se excluyeron: a) ateroesclerosis de grandes vasos (estenosis por lo menos del 50% u oclusión del vaso afectado); b) infarto lacunar de al menos 15mm de diámetro en pacientes con síndromes clínicos lacunares tradicionales, sin evidencia de afección cortical y con antecedente de hipertensión o diabetes; c) patología cardiaca potencialmente embolígena, tales como fibrilación auricular (FA), cardiopatía reumática inactiva, prótesis valvular mecánica, trombo auricular, síndrome del seno enfermo, infarto al miocardio reciente, mixoma auricular, segmento ventricular izquierdo acinético y cardiomiopatía dilatada, así como causas posibles tales como FOP, aneurisma de septo interauricular (ASA) o prolapso de la válvula mitral, y d) otras causas definidas de IC, tales como disección arterial, fibrodisplasia muscular, coagulopatías o síndrome antifosfolípidos.
En cada paciente, los resultados de los hallazgos clínicos, de los estudios de laboratorio y de imagen fueron revisados por neurólogos con adiestramiento en patología vascular cerebral.
Clasificación del infarto cerebralPara determinar la etiología del IC, se utilizó la clasificación de TOAST8, tomando al subtipo de infarto de etiología no determinada con evaluación completa o negativa para el presente análisis. Definimos como IC criptogénico a los casos con: a) déficit neurológico agudo con duración mayor de 24h, b) con imagen TC o IRM de encéfalo, que corroboró IC correspondiente con la sintomatología del enfermo, c) ausencia de lesión carotídea por ateroesclerosis, o vasculopatía no ateroesclerosa; de fuentes cardiacas embolígenas y de estados hipercoagulables responsables del IC9.
Clasificación clínica y topográficaLas características clínicas y de imagen (TC o IRM) de los IC fueron catalogadas, de acuerdo con la clasificación Oxfordshire Community Stroke Project, en: a) infarto total de circulación anterior (TACI); b) infarto lacunar (LACI); c) infarto parcial de circulación anterior (PACI), y d) infarto de circulación posterior (POCI)10.
Otros estudiosEn todos los casos, se realizó Doppler de vasos de cuello y por lo menos uno de los siguientes estudios: Doppler transcraneal, angiografía por resonancia magnética (ARM), angio-tomografía (ATC) o angiografía cerebral convencional, para valoración de arterias intra y extracraneales.
EcocardiogramaLa valoración ecocardiográfica se realizó en todos los pacientes en búsqueda de fuentes embolígenas, así como de FOP y/o ASA. El ecocardiograma fue realizado en un solo centro (Instituto Nacional de Cardiología de México), con la participación de dos cardiólogos con entrenamiento en ecocardiografía y siguiendo un protocolo previamente establecido para pacientes jóvenes con IC. El protocolo se inició con un abordaje transtorácico, una vez descartada la posibilidad de alteraciones estructurales relacionadas con embolismo de origen cardiaco se procedía a la administración por vena periférica de microburbujas obtenidas al agitar solución salina11. El estudio se realizó en reposo y con maniobras de Valsalva y en caso de estudios dudosos o subóptimos para la valoración morfológica adecuada o negativos para el diagnóstico de FOP, se procedió a complementar el estudio con un abordaje transesofágico y la administración de nueva cuenta de solución salina agitada12. En todos los casos incluidos se descartaron cualquier patología cardiaca potencialmente embolígena y causas menores o posibles de embolia cerebral, tales como FOP o ASA.
Valoración hematológicaSe realizaron estudios bioquímicos sanguíneos rutinarios y estudios protrombóticos, con determinación de proteína S, proteína C, antitrombina III, anticuerpos antifosfolípidos (IgG, IgM) y anti-β2 glucoproteína (IgG, IgM). En algunos casos estos estudios se realizaron durante la fase aguda del ictus; sin embargo, y dado que sus valores tienden a modificarse en esta etapa, para los fines de esta serie se tomaron en cuenta los estudios realizados a los 3 y 6 meses después del IC. En ninguno de los casos se encontraron anormalidades en estos estudios.
SeguimientoLos pacientes fueron valorados en promedio cada 6 meses. Cualquier complicación médica y/o neurológica observada durante la fase aguda y en los seguimientos fue registrada. Todos los pacientes recibieron manejo de prevención secundaria con aspirina13.
Los siguientes eventos fueron registrados durante el seguimiento; IC recurrente, definido como la ocurrencia de nuevos signos neurológicos con duración mayor de 24h en diferente localización del evento previo, o bien empeoramiento del déficit neurológico existente, documentándose, por estudios de imagen, nuevas lesiones o extensión de las previas. Se registró también cualquier evento vascular cardiaco o periférico.
La evolución funcional fue evaluada mediante la escala de Rankin modificada (eRm)14 en cada consulta; se consideró como pronóstico favorable Rankin de 0 a 2.
Análisis estadísticoSe realizó un análisis descriptivo de todas las variables recogidas, con cálculo de porcentajes para las variables cualitativas y con cálculo de medidas de centralización y dispersión para las variables numéricas. La comparación de porcentajes entre grupos se realizó mediante el test chi-cuadrado o el test exacto de Fisher, según correspondiese.
El análisis estadístico se realizó con el programa SPSS 17 para Windows. Todos los test se realizaron con un planteamiento bilateral. Se consideraron significativos valores de p<0,05.
ResultadosDe un total de 127 casos catalogados inicialmente como idiopáticos, excluimos 29: 12 por no tener estudio completo y 17 porque fueron perdidos después del alta hospitalaria o durante el seguimiento y no se pudieron localizar para documentar recurrencia o muerte. La población de estudio consistió en 98 pacientes (50 hombres, 48 mujeres) con una media de edad de 39,5±5 (rangos 21-45 años).
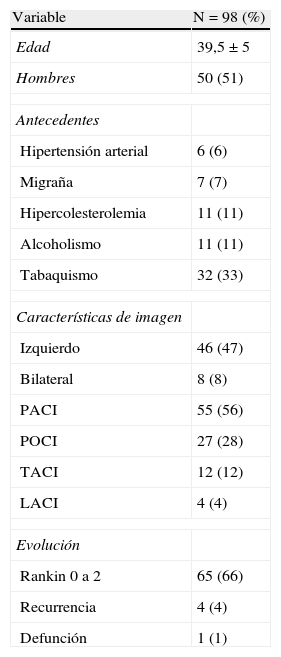
Las características basales de los pacientes se muestran en la tabla 1. Los factores de riesgo más comunes fueron el hábito tabáquico (33%), hipertensión arterial (6%), migraña (7%), hipercolesterolemia (11%) y el hábito enólico (11%). En 2 casos el IC se asoció a la ingesta aguda de alcohol, mientras que en ninguno de los casos se documentó historia de trombosis venosa periférica, consumo de drogas, abortos de repetición o IC previo.
Características demográficas, de imagen y evolución de los pacientes.
| Variable | N=98 (%) |
| Edad | 39,5±5 |
| Hombres | 50 (51) |
| Antecedentes | |
| Hipertensión arterial | 6 (6) |
| Migraña | 7 (7) |
| Hipercolesterolemia | 11 (11) |
| Alcoholismo | 11 (11) |
| Tabaquismo | 32 (33) |
| Características de imagen | |
| Izquierdo | 46 (47) |
| Bilateral | 8 (8) |
| PACI | 55 (56) |
| POCI | 27 (28) |
| TACI | 12 (12) |
| LACI | 4 (4) |
| Evolución | |
| Rankin 0 a 2 | 65 (66) |
| Recurrencia | 4 (4) |
| Defunción | 1 (1) |
LACI: infarto lacunar; PACI: infarto parcial de la circulación anterior; POCI: infarto de la circulación posterior; TACI: infarto total de la circulación anterior.
En todos los casos se realizó una TC de encéfalo; en 87 (87%) se realizó también IRM. Además del Doppler de vasos del cuello, los vasos extra e intracraneales se estudiaron complementariamente, con alguno de los siguientes métodos: ARM en 33 (33%), ATC en 6 (6%), angiografía por sustracción digital en 59 (59%) y Doppler transcraneal en 59 (59%). Todos los casos se estudiaron con ecocardiograma transtorácico y 70 (70%) requirieron complemento con transesofágico.
En ninguno de los casos se administró rtPa y 3 (3%) requirieron de craniectomía descompresiva en la fase aguda.
Características de imagen de los infartos cerebralesLas características radiológicas de los IC se muestran en la tabla 1. En 46 (47%) de los casos el lado afectado fue el izquierdo; en 44 (45%) el derecho, y en 8 (8%) fue bilateral. En 87 (88%) pacientes el infarto fue único; en 11(11%) fue múltiple. La localización de los infartos, de acuerdo con la clasificación de Oxfordshire, fue la siguiente: PACI en 55 (56%) pacientes, POCI en 27 (28%), TACI en 12 (12%) y LACI en 4 (4%).
Evolución y recurrenciaDurante la fase aguda, uno de los pacientes falleció. Después de una mediana de seguimiento de 54 meses (rango de 12 a 238 meses), 65 (66%) pacientes evolucionaron con eRm de 0 a 2. Los infartos totales de la circulación anterior se asociaron con mal pronóstico (p=0,0001).
Durante el seguimiento se objetivaron 4 (4%) casos de recidiva. La edad promedio de los casos recurrentes fue de 33 años. En 2 casos la recurrencia se presentó a los 13 meses de seguimiento, en uno a los 12 meses y en otro a los 13 años. En 3 casos, el territorio cerebral afectado inicialmente fue el vertebrobasilar (POCI) y la recurrencia se presentó en la misma localización. En el caso de afección de la circulación anterior, la recurrencia se presentó en el hemisferio contralateral. La evolución posterior a la recurrencia fue favorable en los 3 casos con afectación de la circulación posterior y desfavorable (Rankin de 3) en el caso de afección del territorio anterior (PACI).
En ninguno de los casos la recurrencia se relacionó con un mal cumplimiento terapéutico, que en todos los casos consistió en aspirina a dosis promedio de 100mg por día. Los 4 pacientes fueron nuevamente estudiados con el mismo protocolo de estudio, concluyéndose nuevamente en IC criptogénico.
DiscusiónLa revisión de la epidemiología de los ictus isquémicos sugiere que, a diferencia de los IC de causa determinada, los pacientes con IC criptogénico son más jóvenes y con menor frecuencia de factores de riesgo vascular tradicionales. En la presente serie, el IC criptogénico representó el 11% del total de nuestra muestra, la edad promedio de los casos fue de 39 años y similar a otras series, y el principal factor de riesgo fue el tabaquismo activo1,3,5,15,16. Nuestros casos se estudiaron de forma protocolizada y prospectiva, lo que puede explicar la menor frecuencia de IC criptogénico observada1,3,5,15-18.
En el registro de ictus de nuestro hospital, destaca el promedio de edad de los casos (52 años), lo que se explica por las circunstancias epidemiológicas de nuestra institución en la que los criterios de ingreso de los pacientes atendidos en nuestro centro favorecen a los pacientes más jóvenes. Nuestro registro se inició hace más de 20 años, época en que no se contaba con A-IRM o A-TC, por lo que muchos de nuestros pacientes fueron estudiados con angiografía.
En los casos incluidos se descartó ateroesclerosis prematura como posible etiología, así como vasculopatías no ateroesclerosas, patologías cardiacas potencialmente embolígenas y los estados hipercoagulables más frecuentes. Sin embargo, no se realizaron estudios genéticos y, por tanto, la mutación del factor V de Leyden, el gen de la protrombina 20210 A y el C677T de la MTHFR no fueron determinados. Estudios previos han sugerido que el IC puede tener una base poligénica, pero la identificación de la susceptibilidad genética y los riesgos asociados han sido obstaculizados por los discordantes resultados de series de casos y controles19. Un metaanálisis de los estudios genéticos en IC mostró que algunos genes pueden incrementar riesgo de IC, aunque de forma modesta20.
El FOP y el ASA han sido identificados como factores de riesgo potencial, particularmente en pacientes jóvenes con IC idiopático. Algunos estudios han encontrado asociación entre el grado de cortocircuito, el tamaño del foramen o la presencia de ASA y el riesgo de IC. La evidencia disponible de una revisión sistemática y metaanálisis sugiere que el riesgo relativo de recurrencia es similar en pacientes jóvenes con IC idiopático, con y sin FOP21. En nuestra serie incluimos a pacientes sin anormalidades cardiacas y nuestros resultados son similares a los descritos en otros estudios de la literatura12,21.
Existen algunas situaciones que, aunque hipotéticas, tendrán que tomarse en consideración, tratando de explicar la causa del IC en estos pacientes: a) causas transitorias o reversibles, y que la evaluación diagnóstica no logró determinar la etiología en el tiempo apropiado, y b) que algunas causas de infarto continúan desconocidas. Dentro de las primeras se pueden mencionar: a) la FA, y b) vasoespasmo cerebral transitorio y reversible.
Respecto a la FA, ésta frecuentemente no se diagnostica y puede ser intermitente en el 30% de los pacientes con IC22,23. Sin embargo, es claro que su prevalencia se incrementa después de los 50 años y que es poco frecuente en edades menores. Se ha sugerido que la ingesta reciente y excesiva de alcohol pudiera desencadenar arritmias, considerándose un factor de riesgo independiente para embolia cerebral. La arritmia asociada más frecuentemente en estos casos es la FA, tanto en ingesta aguda como crónica de alcohol24. Dos de nuestros casos desarrollaron la sintomatología neurológica en relación con la ingesta de alcohol y en 11 se documentó el antecedente de ingesta crónica de alcohol. En ninguno de los casos se documentaron arritmias durante la fase aguda o durante el seguimiento. Sin embargo, al igual que en otras series, las características de imagen de nuestros casos sugieren etiología embolica17,25, lo que enfatiza la necesidad de buscar intencionadamente la presencia de arritmias.
El vasoespasmo cerebral transitorio ha sido reportado en casos aislados de migraña, vasculitis y eclampsia. La vasoconstricción extracraneal puede ser secundaria a manipulaciones mecánicas, punciones, cateterismo y asociada al uso de ergotamínicos. En 1998, Arming et al26 lograron documentar la presencia de vasoespasmo extracraneal en una mujer de 32 años sin factores de riesgo vascular y en la que no se encontró la causa del mismo. Previamente, se ha sospechado que el vasoespasmo extracraneal puede ser de importancia en el IC migrañoso, pero esta posibilidad no ha sido confirmada. En nuestra serie, el 7% de los casos tenía antecedente de migraña, pero todos los estudios de los vasos intra y extracraneales fueron normales y ninguno cumplió criterios para infarto migrañoso.
Las posibilidades de vasoespasmo cerebral transitorio y de FA sugieren que en los pacientes jóvenes con IC es importante la evaluación temprana de la circulación cerebral y la búsqueda de arritmias cardiacas.
Independientemente o en conjunto con los factores de riesgo convencionales, las infecciones agudas o crónicas pueden precipitar un IC a través de ateroesclerosis acelerada o alteraciones inmunohematológicas. Aunque su contribución directa en el riesgo de IC es pequeña, cuando se asocia con factores de riesgo convencionales y predisposición genética incrementa significativamente este riesgo27. En nuestra serie se descartó ateroesclerosis en todos los casos. La determinación de marcadores inflamatorios y genéticos, y su contribución con el riesgo de IC, tendrán que ser motivo de investigaciones futuras.
Estudios previos sugieren la teoría del IC inducido por estrés, en la que hipotéticamente el estrés puede inducir una activación episódica y sistémica de las plaquetas e hipercoagulabilidad, lo cual promueve la formación transitoria de trombos y la embolización subsecuente28. Esta teoría no ha sido aún probada.
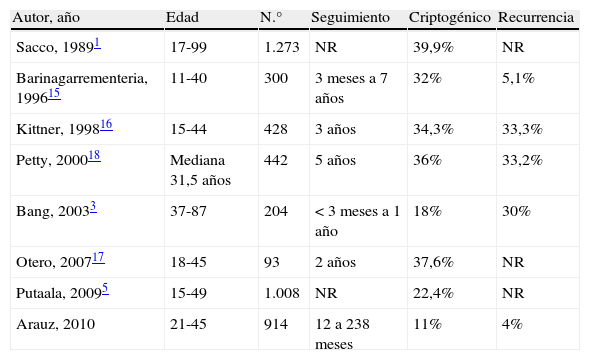
A diferencia de otras series, en la nuestra la recurrencia fue baja. En la tabla 2, se muestra el porcentaje de recurrencia reportado en diferentes estudios. Los rangos varían ampliamente del 4%, en nuestra serie, al 33% en la serie de Kittner et al16, reportada en 1998. Es probable que la disminución de la recurrencia se explique por los diferentes tiempos en que se revisaron los casos y por la identificación de nuevos mecanismos de producción de IC, principalmente hematológicos.
Recurrencia de infarto cerebral en diferentes estudios.
| Autor, año | Edad | N.° | Seguimiento | Criptogénico | Recurrencia |
| Sacco, 19891 | 17-99 | 1.273 | NR | 39,9% | NR |
| Barinagarrementeria, 199615 | 11-40 | 300 | 3 meses a 7 años | 32% | 5,1% |
| Kittner, 199816 | 15-44 | 428 | 3 años | 34,3% | 33,3% |
| Petty, 200018 | Mediana 31,5 años | 442 | 5 años | 36% | 33,2% |
| Bang, 20033 | 37-87 | 204 | < 3 meses a 1 año | 18% | 30% |
| Otero, 200717 | 18-45 | 93 | 2 años | 37,6% | NR |
| Putaala, 20095 | 15-49 | 1.008 | NR | 22,4% | NR |
| Arauz, 2010 | 21-45 | 914 | 12 a 238 meses | 11% | 4% |
NR: no referido.
El pronóstico funcional a largo plazo fue bueno en el 66% de los casos, lo que se podría correlacionar con la baja frecuencia de factores de riesgo y de comorbilidades, y desde luego con la edad de los pacientes.
En conclusión, la gran mayoría de los infartos de causa indeterminada fueron únicos, tienen una baja recurrencia y pronóstico funcional favorable a largo plazo. Los infartos cerebrales totales de la circulación anterior se asociaron con mal pronóstico.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.