Dadas las altas tasas de recurrencia, el hematoma subdural crónico (HSDC) es una condición que supone un reto para el clínico. La embolización endovascular de la arteria meníngea media (EeAMM) ha surgido como una alternativa para aquellos pacientes con problemas de salud o con varias recurrencias de su HSDC. A pesar de la publicación de algunos artículos prometedores referentes a esta técnica, el perfil de seguridad, las indicaciones y las limitaciones no están claramente establecidas.
DesarrolloNuestro objetivo es evaluar la evidencia actual sobre la EeAMM en el HSDC. Se realizó una revisión sistemática de la literatura según las guías PRISMA. Nuestra búsqueda arrojó un total de 6 estudios, en los que 164 pacientes con HSDC se sometieron a EeAMM. La tasa de recurrencia entre todos los estudios fue del 6,7% y se produjeron complicaciones en hasta el 6% de los pacientes.
ConclusiónLa EeAMM es una técnica factible en el tratamiento del HSDC con una tasa de recurrencia relativamente baja y tasas aceptables de complicaciones. Se necesitan más estudios prospectivos y aleatorizados para establecer formalmente un perfil de seguridad claro y su efectividad.
Chronic subdural haematoma (CSDH) represents a clinical challenge due to its high recurrence rate. Endovascular middle meningeal artery embolisation (eMMAE) has emerged as an alternative for those patients presenting health problems or multiple recurrences of CSDH. Despite several encouraging reports, the safety profile, indications, and limitations of the technique are not clearly established.
DevelopmentThis study aimed to evaluate the current evidence on eMMAE in patients with CSDH. We performed a systematic review of the literature, following the PRISMA guidelines. Our search yielded a total of 6 studies, in which a total of 164 patients with CSDH underwent eMMAE. The recurrence rate across all studies was 6.7%, and complications occurred in up to 6% of patients.
ConclusionseMMAE is a feasible technique for treating CSDH, with a relatively low recurrence rate and an acceptable rate of complications. Further prospective and randomised studies are needed to formally establish a clear profile of the safety and effectiveness of the technique.
El hematoma subdural crónico (HSDC) es una colección de productos de degradación sanguíneos en el espacio subdural que se acumula en el espacio entre la superficie cerebral y la duramadre1. Aunque pueden permanecer asintomáticos, cuando el volumen de la colección aumenta, esta ocasiona un efecto masa sobre la corteza cerebral que da lugar a la aparición de focalidad neurológica2. Dada la disminución de la compliance del parénquima cerebral asociada a la edad, estos hematomas se acumulan con mayor frecuencia en pacientes de edad más avanzada o con cierta atrofia cerebral3. Con el envejecimiento de la población en Europa y el aumento del uso del consumo de antiagregantes y anticoagulantes se estima que, en el año 2030, el HSDC sea la consulta neuroquirúrgica más frecuente en urgencias4.
El tratamiento clásico de esta entidad consiste en la evacuación quirúrgica urgente a través de uno o 2 orificios de trépano1. A pesar de que dicho procedimiento es capaz de aliviar de manera casi inmediata el efecto masa provocado por el hematoma, puede que este no sea capaz de interrumpir los mecanismos fisiopatológicos que desencadenan la aparición del HSDC5. Así pues, y aun cuando es considerado un procedimiento sencillo, la evacuación quirúrgica se encuentra asociada a una tasa de recidiva no desdeñable de hasta el 30%3,6,7. Las intervenciones repetidas en pacientes donde la reacumulación del hematoma es una constante hacen que se incrementen, de manera progresiva, las posibilidades de un pronóstico sombrío con cada cirugía, especialmente si se tiene en cuenta la fragilidad de la población de mayor edad en la que se presentan estos HSDC2,8,9.
En el año 2000, Mandai et al.10 describieron por primera vez la técnica consistente en la embolización endovascular de la arteria meníngea media (AMM) para tratar de manera satisfactoria un HSDC recurrente. De esta manera, la embolización selectiva de las ramas durales permitiría bloquear el mecanismo que perpetúa la recurrencia del HSDC11,12. Desde entonces se han reportado algunos casos aislados y pequeñas series intervencionales que muestran la efectividad de la técnica en pacientes con HSDC13–16. No obstante, los posibles sesgos de publicación y la heterogeneidad en las técnicas utilizadas hacen difícil la comprensión del verdadero valor terapéutico de esta técnica intervencional.
Es por todo ello que se hace necesario la revisión sistemática de la literatura existente hasta la fecha. Nuestro objetivo en este artículo es, por tanto, determinar la efectividad de la embolización endovascular para el tratamiento de los HSDC, el sustento fisiopatológico de la misma, así como el perfil de seguridad, las tasas de complicaciones y la evolución a largo plazo
MétodosNuestro estudio incluyó una revisión sistemática de la literatura que incluyera estudios prospectivos randomizados o no, o series de casos retrospectivas de pacientes con HSDC, recurrentes o no, tratados mediante embolización selectiva de la AMM. Para ello, se realizó una búsqueda en las bases de datos PUBMED y MEDLINE, que incluyera diversas combinaciones de los siguientes términos MESH: hematoma subdural (subdural hematoma), hematoma (hematoma), embolización (embolization), meníngea media (meningeal artery), endovascular (endovascular), recidiva (recurrence). La búsqueda y el reporte de los resultados de la presente revisión sistemática fue llevada a cabo mediante las guías «Prefferred Reporting Items for Systematic Reviews and Meta Analysis» (PRISMA guidelines)17.
Las búsquedas incluyeron todos los trabajos publicados en inglés o español entre el año 2000, momento en el cual se describió por primera vez la técnica de la embolización selectiva de la AMM para el tratamiento del HSDC, hasta septiembre de 2019. Para disminuir potenciales sesgos de publicación, las series clínicas con un número de pacientes igual o inferior a 5 y los reportes aislados de casos quedaron excluidos del análisis.
La pesquisa fue realizada de manera independiente por 2 autores (RMP y NR) y el análisis crítico de las publicaciones potencialmente incluibles en nuestro análisis y la extracción de datos relevantes tras una lectura exhaustiva de los artículos seleccionados fueron realizados por 2 autores (RMP y AT). La información extraída de cada artículo incluía la naturaleza del estudio realizado (prospectivo, retrospectivo, series clínicas, cohorte, casos-controles), la edad media de los participantes, el tamaño muestral, el material de embolización, si se trataba de HSDC recidivados o HSDC previamente no evacuados, la tasa de recurrencia y la presencia de complicaciones. Cualquier tipo de discordancia entre los dos autores encargados de la extracción de datos se resolvía por consenso entre ambos.
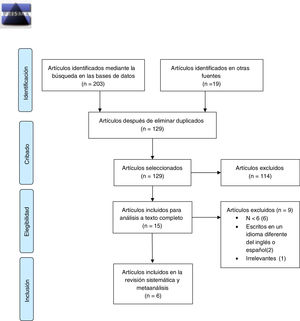
ResultadosLa búsqueda inicial arrojó 222 resultados (fig. 1). Tras retirar los artículos duplicados y un primer cribado, se pasó a la lectura y análisis detallado de 15 artículos, de los cuales 6 se consideraron incluibles en nuestro análisis considerando los criterios de inclusión y exclusión11,18–22 (tabla 1). De entre los estudios seleccionados, 2 eran estudios prospectivos no randomizados controlados con una serie histórica de pacientes tratados mediante evacuación quirúrgica19,21, y el resto se trataba de series retrospectivas de HSDC tratados mediante embolización endovascular11,18,20,22.
Diagrama de flujo de acuerdo a Moher et al.17.
Resumen de los estudios incluidos en el análisis cualitativos, indicaciones y resultados de la intervención endovascular
| País del estudio | Naturaleza del estudio | N.° | Edad (media) | Indicaciones | Seguimiento (meses) | Recurrencia (%) | Complicaciones (%) | |
|---|---|---|---|---|---|---|---|---|
| Waqas et al., 201918 | EE. UU. | Series de casos retrospectiva | 8 | 63 | Recurrencia: 2; tratamiento primario: 6 | > 2 | 0 | 0 |
| Saito, et al. 201911 | Japón | Series de casos retrospectiva | 8 | 79 | Recurrencia | 28,3 | 12,5 | 0 |
| Link et al., 201920 | EE. UU. | Series de casos retrospectiva | 49 | 69 | Recurrencia: 42;primario; 8;profilaxis: 10 | NR | 8,1 | 0 |
| Ban et al., 201819 | Corea | Prospectivo no randomizado | 72 | 69 | Tratamiento primario | > 6 | 6,9 | 0 |
| Kim, 201721 | Corea | Prospectivo no randomizado | 20 | 74 | Recurrencia o alto riesgo para cirugía | NR | 1,3 | 10 |
| Ishihara et al., 200722 | Japón | Series de casos retrospectiva | 7 | NR | Recurrencia | > 15 | 0 | 0 |
| 164 | 69,8 | 6.70731707 | 6% |
N: número de pacientes incluidos; NR: no reportado.
Se incluyeron 164 procedentes de estos estudios, con una media de edad de 69,8 años. Las indicaciones para el tratamiento endovascular fueron en su mayoría pacientes con HSDC recidivados, aunque también algunos estudios incluyeron pacientes con HSDC tratados de forma primaria (sin intervención quirúrgica previa18,20,21. Cuatro de los 6 estudios incluidos reportaron el tiempo de seguimiento de sus pacientes11,18,19,22. Entre los estudios en los que se reporta el tiempo de seguimiento, este era variable en un amplio rango entre los 2 y los 28,3 meses.
La tasa de recurrencia fue del 6,7%, variando entre el 0 y el 12,5%, según los estudios. Los estudios con un período de seguimiento mostraron una tasa de recurrencia más alta11,19. Solo Kim mostró complicaciones asociadas a la embolización de la AMM, aunque no se especifica el tipo de complicaciones que experimentaron21. La tasa global de complicaciones fue del 6%. Solo un estudio reporta mortalidad durante el período de seguimiento.
DiscusiónSituación actualLa literatura existente acerca del resultado quirúrgico de la técnica de embolización de la AMM para el tratamiento de los pacientes con HSDC es escasa y está mayoritariamente compuesta por reportes de casos o series clínicas carentes de randomización o seguimiento a largo plazo. Estos resultados preliminares son alentadores en el sentido de que la terapia endovascular muestra unas tasas de recurrencia inferiores a las reportadas en el tratamiento quirúrgico invasivo, con una baja tasa de complicaciones.
Entre los estudios incluidos, solo 2 de ellos son prospectivos19,21, ninguno de los cuales es randomizado. Es por ello que es difícil evaluar el verdadero papel de la terapia endovascular en comparación a la historia natural en los pacientes con HSDC que no requieren una evacuación quirúrgica urgente. En el momento actual se encuentra en curso un estudio clínico randomizado prospectivo destinado a evaluar la efectividad de la terapia endovascular en el tratamiento del HSDC, así como su perfil de seguridad23. Hasta el momento de su publicación nuestras conclusiones solo pueden ser inferidas de los estudios previos. Tanto las series clínicas no controladas, como los reportes de casos, es que los autores científicos son más propensos a publicar los resultados positivos, y hacer un resumen poco exhaustivo de las complicaciones. Por otro lado, otra de las limitaciones de esta revisión sistemática es la heterogeneidad de los estudios incluidos11,18–22. La definición de la indicación de tratamiento, las diversas técnicas utilizadas y la variabilidad en el tiempo de seguimiento dificultan aún más, si cabe, el análisis. A pesar de todo lo expuesto, tras la exhaustiva investigación de la literatura existente es posible llegar a ciertos consensos y tendencias que establezcan los pilares de una investigación clínica futura respecto a la terapia endovascular de embolización en hematomas subdurales crónicos.
Indicaciones, efectividad y perfil de seguridadLos complejos procesos fisiopatológicos implicados en el desarrollo y la evolución de los HSDC comienza con los procesos de inflamación y respuesta que tienen lugar ante un insulto externo, tales como un traumatismo craneal, incluso de baja intensidad19. Así mismo, la separación de la duramadre de la corteza cerebral puede provocar la disrupción de estructuras vasculares, fundamentalmente venosas, que se localizan entre la corteza cerebral y la duramadre24–26. Los procesos de inflamación inducen la formación de tejido de granulación y la proliferación de macrófagos, que dan lugar a la proliferación de las membranas vasculares que recubren el HSDC26–28. Al tiempo que tienen lugar estos procesos neoformativos, la inflamación local da lugar a la fibrinólisis del HSDC29, lo que determina un aumento de la producción del factores angiogénicos, dando lugar al sangrado y microfiltrado de pequeños capilares que se han formado en las membranas que recubren al HSDC24.
En base a estos mecanismos fisiopatológicos, se han propuesto varias terapias no quirúrgicas para su tratamiento con un efecto limitado para un reducido número de pacientes30–33. La evacuación quirúrgica sigue siendo, no obstante, la primera opción terapéutica en la mayoría de casos9.
Recientemente, la embolización de la AMM surgió como alternativa al tratamiento quirúrgico en pacientes con HSDC recidivantes10,13–16,22. La AMM es una rama de la arteria maxilar interna, encargada de irrigar los huesos frontal, temporal y parietal, así como las cubiertas durales adyacentes. Del mismo modo, varios estudios de imagen y microbiológicos avanzados han dejado evidencia de que las membranas fibrovasculares del HSDC, responsables de la perpetuación y la recidiva de HSDC, están irrigadas por ramas meníngeas, fundamentalmente de ramas procedentes de la AMM11,12,19,34,35. El objetivo, por tanto, de la embolización de ramas de la AMM será el de devascularizar las membranas fibrovasculares hasta tal punto de que el equilibrio entre la producción y la reabsorción del hematoma subdural se desvíe hacia la reabsorción y la ulterior resolución del hematoma5. Motivada por los resultados positivos iniciales, la indicación de terapia endovascular pronto se extendió como tratamiento primario en pacientes con HSDC (sin evacuación quirúrgica previa) y en pacientes con un alto riesgo para la cirugía y una sedación general9,19–21. No obstante, a día de hoy aun se desconoce el verdadero perfil de seguridad y cuáles son los pacientes que obtendrían un mayor beneficio de la técnica36.
En este sentido, en la comunidad científica debemos a Ban et al. el estudio más exhaustivo hasta la fecha19. En una serie prospectiva de 72 HSDC tratados con técnica endovascular, los autores compararon sus resultados con los de una serie histórica del mismo centro tratados de forma convencional (evacuación quirúrgica) o de manera conservadora. La embolización endovascular de la AMM arrojó unos resultados significativamente favorables, con una tasa de éxito a los 6 meses del 99%, en comparación con el 82 y el 17% obtenidos con la evacuación quirúrgica y el manejo conservador, respectivamente. Por su parte, Kim21 obtuvo resultados similares en su serie prospectiva con una tasa de recurrencia significativamente menor para los pacientes abordados mediante terapia endovascular en comparación con aquellos pacientes que fueron sometidos a una evacuación quirúrgica (34 vs 5%). En un reciente metaanálisis, la tasa de recurrencia era de hasta 10 veces superior en el grupo de evacuación quirúrgica37.
En cualquier caso, la definición de éxito y recidiva es heterogénea a través de los estudios, y algunas veces puede resultar confusa. Por ejemplo, Waqas et al. especifican el éxito total de la técnica endovascular al no obtener ninguna recidiva en el seguimiento, si bien sí señalan que en 2 de los 8 pacientes incluidos, la resolución del hematoma fue parcial, mientras que en solo 3 la resolución fue completa18. Por otro lado, Ban et al. definieron «éxito» como la ausencia de recidiva a los 6 meses19. Además, hemos observado ciertas asimetrías en el análisis basal de la muestra en varios de estudios citados anteriormente19,21, tanto en la proporción de pacientes que estaban bajo tratamiento antiagregante como en la proporción de hematomas bilaterales. Esta heterogeneidad muestra que los resultados deben interpretarse de forma cuidadosa. Igualmente, el período de seguimiento varía enormemente entre los estudios, y en algunos casos podemos indicar que es insuficiente o no está descrito, especialmente si se pretende evaluar la recurrencia20,21. En este sentido, Waqas et al.18 siguieron a sus pacientes por un tiempo mínimo de 2 meses. Si bien la metodología puede ser adecuada desde el punto de vista estadístico, no es aplicable para evaluar la recurrencia en HSDC, puesto que estos tienen su mayor período de recurrencia en los primeros 6 meses38.
Algo que nos ha llamado especialmente la atención es que la tasa de complicación asociada a la terapia endovascular sea del 6%. De hecho, únicamente el estudio de Kim reportó 2 complicaciones directamente asociadas al procedimiento quirúrgico21. Dicho dato resulta dudoso, especialmente si consideramos que la tasa de complicaciones, incluso en los casos de la angiografía diagnóstica asciende hasta el 2,6% en algunos casos39,40 y que la mortalidad en pacientes con HSDC a los 30 días y 6 meses es del 3,2 y del 26,3, respectivamente41,42. Esta disonancia puede estar determinada por el corto período de seguimiento, así como por el inherente riesgo de sesgo de publicación. Resulta llamativo, por ejemplo, que Link20 presentara una mortalidad del 6%, sin embargo, hacen la aclaración de que dicha mortalidad ocurrió después de los primeros 30 días y no la contabilizan como complicación o mortalidad asociada al procedimiento.
Propiedades técnicas, ventajas y limitaciones de la embolización endovascular de la arteria meníngea mediaLo que sí parece consistente, es que el beneficio de la técnica endovascular, en tanto en cuanto su efecto terapéutico se basa en disminuir el aporte y la producción del HSDC, requiere de un período ventana para poder hacerse evidente desde el punto de vista clínico y radiológico. Ban et al. trataron 27 HSDC asintomáticos con un grosor de más de 1cm19. El 97,8% de los pacientes mostraron una resolución completa de su hematoma al seguimiento a los 6 meses19. En cambio, la evacuación quirúrgica es capaz de aliviar el efecto masa en el mismo momento de la cirugía1. Parece lógico pensar, por consiguiente, que la embolización de la AMM como único tratamiento en pacientes con un gran efecto masa y un rápido deterioro neurológico no es la mejor alternativa, y el paciente requerirá de otras técnicas más efectivas en un corto período de tiempo, tales como la evacuación quirúrgica a través de trépanos. La embolización de la AMM sí puede resultar especialmente beneficiosa, en cambio, en pacientes que han presentado una recidiva y se encuentran estables desde el punto de vista neurológico21,43. A fin de reducir el riesgo de recurrencia, también se ha utilizado la terapia endovascular y embolización de AMM de manera profiláctica en pacientes que han sido sometidos a evacuación quirúrgica de su HSDC18,20.
Además, la terapia endovascular, cuando se usa PVA puede realizarse con sedación ligera, disminuyendo el riesgo anestésico en pacientes con un mayor número de comorbilidades5,20,21,43. Otra de las ventajas de la embolización endovascular sobre el tratamiento quirúrgico, es que los pacientes intervenidos mediante técnica endovascular no precisan de revertir la anticoagulación y de hecho pueden mantener la misma terapia anticoagulante y antiagregante5. El grupo de trabajo de Ban et al.19 mostró que la mayoría de complicaciones asociadas al procedimiento quirúrgico se debían a accidentes vasculares isquémicos que ocurrían con mayor frecuencia en pacientes a los que se le había cortado la terapia anticoagulante.
PerspectivaQueda patente la necesidad de evaluar, desde un punto de vista científico basado en una evidencia más robusta, el verdadero grado de efectividad de la técnica, así como sus potenciales complicaciones y limitaciones36. Será además preciso establecer los pacientes en los cuales la técnica repercutirá en un mayor porcentaje de beneficios, con una limitación del riesgo.
Con la introducción de la terapia endovascular, el tratamiento de los HSDC se convierte en multidisciplinar, donde más que por un único procedimiento «apto-para-todo», se deberá abogar por escoger el tratamiento más adecuado para cada caso teniendo en cuenta las condiciones personales de cada paciente. Las múltiples variables que entran en juego, la avanzada edad de los pacientes, la potencial comorbilidad en estos pacientes hacen que sea difícil establecer guías clínicas homogéneas, sino que más bien cada caso deberá ser evaluado de forma individual. En cualquier caso, la terapia endovascular abre una puerta al tratamiento de los HSDC con unos resultados prometedores, los cuales deseamos se aclaren en los años sucesivos.
ConclusiónA pesar de que el gold standard en el tratamiento de los HSDC sigue siendo la evacuación quirúrgica a trapes de trépanos, la revisión de la literatura actual sugiere que la embolización de la AMM es una terapia válida en algunos casos seleccionados de pacientes con HSDC. Aún pendiente de la finalización de estudios clínicos randomizados y a riesgo de que algunas de nuestras conclusiones estén bajo el efecto de ciertos sesgos de publicación, las series clínicas actuales indican una tasa de recidiva y complicaciones relativamente limitada.
Será necesario, por tanto, establecer las indicaciones y limitaciones de las técnicas actuales, teniendo a considerar la situación funcional del paciente, el estado de salud previo, la capacidad de tolerar un procedimiento anestésico y la función neurológica entre otras. La embolización endovascular de la AMM es una alternativa eficaz en pacientes con poca sintomatología neurológica, con una pobre situación de salud previa (dado que pueden intervenirse con sedación ligera) o cuando se trata de una recidiva del HSDC.
FinanciaciónLos autores del presente manuscrito no reportan ninguna financiación, personal o institucional, en el uso de medicación, material o dispositivos que se describen en él.
Conflicto de interesesLos autores del presente manuscrito no reportan ningún tipo de conflicto de intereses.