El TCE es una de las principales causas de muerte y discapacidad a nivel mundial. Presentamos este estudio con el objetivo de detallar el cambio epidemiológico de la población que sufre TCE severo, su influencia en el tipo de tratamiento ofrecido y analizar alternativas que mejoren los resultados ante el nuevo tipo de población que afrontamos.
Material y métodosSe ha realizado un análisis descriptivo, transversal y retrospectivo de los pacientes que sufrieron TCE severo en nuestro hospital en los periodos 1992-1996 y 2009-2013. Se analizaron datos demográficos como edad, sexo, mortalidad, etiología, anticoagulación, tratamiento realizado y resultados funcionales.
ResultadosSe revisaron 220 pacientes. En la segunda cohorte el número de pacientes con TCE severo disminuyó un 40%, eran de media 12años mayores, más frecuentemente anticoagulados y las intervenciones se redujeron a la mitad. Varió la etiología, predominando en el primer grupo los accidentes de tráfico y en el segundo las caídas casuales y los atropellos. No hubo diferencias en la mortalidad de ambos grupos, y sí en su situación funcional.
ConclusiónEn este estudio encontramos un envejecimiento de la población que ingresa por TCE severo. Ello hace que, en la actualidad, la principal causa de TCE severo en nuestra población sean las caídas casuales en pacientes anticoagulados mayores. A pesar de ser traumatismos de poca energía, los pacientes presentan peores condiciones basales y son menos candidatos a cirugía, sin que mejoren la mortalidad ni la situación funcional.
Traumatic brain injury (TBI) is one of the leading causes of death and disability globally. We present a study describing epidemiological changes in severe TBI and the impact these changes have had on management and analysing alternatives that may improve outcomes in this new population.
Materials and methodsWe performed a retrospective, descriptive, cross-sectional analysis of patients presenting severe TBI at our hospital in the period of 1992-1996 and 2009-2013. We analysed demographic data, including age, sex, mortality, aetiology, anticoagulation, treatment, and functional outcome.
ResultsWe reviewed data from 220 patients. In the second cohort, there were 40% fewer patients, mean age was 12years older, patients were more frequently receiving anticoagulation therapy, and the percentage of interventions was halved. Aetiology varied, with traffic accidents being the main cause in the first group, and accidental falls and being hit by cars in the second group. There were no intergroup differences for mortality or functional outcomes.
ConclusionThe age of patients admitted due to severe TBI has increased. As a result of this, the main cause of severe TBI in our population is accidental falls in elderly, anticoagulated patients. Despite the low-energy nature of trauma, patients in the second cohort presented a poorer baseline status, and were less frequently eligible for surgery, with no improvement in mortality or functional outcomes.
El traumatismo craneoencefálico (TCE) es una de las principales causas de muerte y discapacidad mundial. De acuerdo con la OMS, será la primera causa en el año 20201.
La media de edad de la población en países desarrollados aumenta a gran ritmo, haciendo que muchos de los conceptos y estrategias de manejo usadas hasta hoy día queden obsoletas. Nos enfrentamos a una población más anciana, pluripatológica, que debe hacernos cambiar el enfoque.
El objetivo de este trabajo es estudiar cómo ha variado la población y el tratamiento del TCE severo en nuestro hospital a lo largo de las últimas dos décadas.
Material y métodosSe realizó un estudio descriptivo, transversal, retrospectivo de todos los pacientes ingresados en el Servicio de Medicina Intensiva (SMI) mayores de 18años de edad de nuestro centro por TCE severo, definido por una puntuación en la escala de coma de Glasgow (Glasgow Coma Score [GCS]) post-resucitación ≤82. Se analizaron dos cohortes de pacientes: la primera desde enero de 1992 a diciembre de 1996, y la segunda desde enero de 2009 a diciembre de 2013. No se excluyeron pacientes con anomalías pupilares o por GCS de 3.
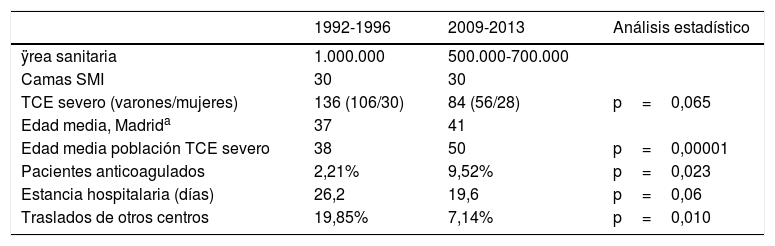
El Hospital Universitario La Paz es un hospital de tercer nivel, uno de los centros de referencia en Madrid de atención al paciente politraumatizado, con equipo de intensivistas y neurocirujanos de presencia física durante todos los días del año. Su área sanitaria ha oscilado entre los 500.000 y los 700.00 habitantes (tabla 1). El SMI es un servicio polivalente que consta de 30camas. Entre los dos periodos se abrieron dos nuevos hospitales con servicio de neurocirugía en áreas que nuestro hospital cubría inicialmente.
Comparación de datos demográficos de ambas poblaciones
| 1992-1996 | 2009-2013 | Análisis estadístico | |
|---|---|---|---|
| ÿrea sanitaria | 1.000.000 | 500.000-700.000 | |
| Camas SMI | 30 | 30 | |
| TCE severo (varones/mujeres) | 136 (106/30) | 84 (56/28) | p=0,065 |
| Edad media, Madrida | 37 | 41 | |
| Edad media población TCE severo | 38 | 50 | p=0,00001 |
| Pacientes anticoagulados | 2,21% | 9,52% | p=0,023 |
| Estancia hospitalaria (días) | 26,2 | 19,6 | p=0,06 |
| Traslados de otros centros | 19,85% | 7,14% | p=0,010 |
Se recogieron variables epidemiológicas: edad, sexo, mecanismo del trauma (agrupándose posteriormente las diferentes categorías en alta vs baja energía), traslados secundarios desde otros hospitales. Variables clínicas: puntuación en la GCS post-resucitación (valor una vez estabilizado el paciente y antes de cirugía neurológica), lesión inicial en TC de acuerdo a la clasificación del Trauma Coma Data Bank, estancia hospitalaria, anticoagulación crónica, comorbilidades. Situación pupilar al ingreso. Días de estancia en el SMI. Mortalidad en el SMI (diferenciando entre precoz, <72h y tardía). Situación funcional a los 6meses medida por la Glasgow Outcome Scale (GOS) separada como buenos y malos resultados. Neurocirugía urgente y tipo de intervención (craneotomía o craniectomía, sin reposición ósea). Monitorización de la presión intracraneal (PIC), inserción de drenajes ventriculares externos.
EstadísticaPara realizar la comparación de las variables categóricas se utilizó el test exacto de Fisher y el test de χ2 de Pearson, y para el análisis de las variables continuas se empleó el test de la t de Student con varianzas homogéneas. También se realizaron estudios de regresión logística multivariable para la mortalidad y el GOS. El análisis estadístico fue realizado con el programa STATA, versión 12 (StataCorp. 2011. Stata Statistical Software: Release 12. College Station, TX: StataCorp LP).
ResultadosDurante el periodo de estudio se revisaron un total de 220 pacientes. En el periodo 1992-1996 ingresaron 136 pacientes con TCE grave y 84 entre 2009-2013. La tabla 1 muestra las variables demográficas de ambos periodos. La edad media de los pacientes aumentó en 12años (p=0,00001) y hubo un aumento en la proporción del sexo femenino, pasando del 22 al 33%, aunque sin alcanzarse la significación. El número de traslados secundarios se redujo significativamente (19,85% frente al 7,14% p=0,010). La cohorte más reciente tiene más pacientes anticoagulados (9,52% vs 2,21%; p=0,023). No se objetivaron diferencias significativas en la duración del ingreso en el SMI (26,2días primer periodo vs 19,6 del segundo; p=0,06).
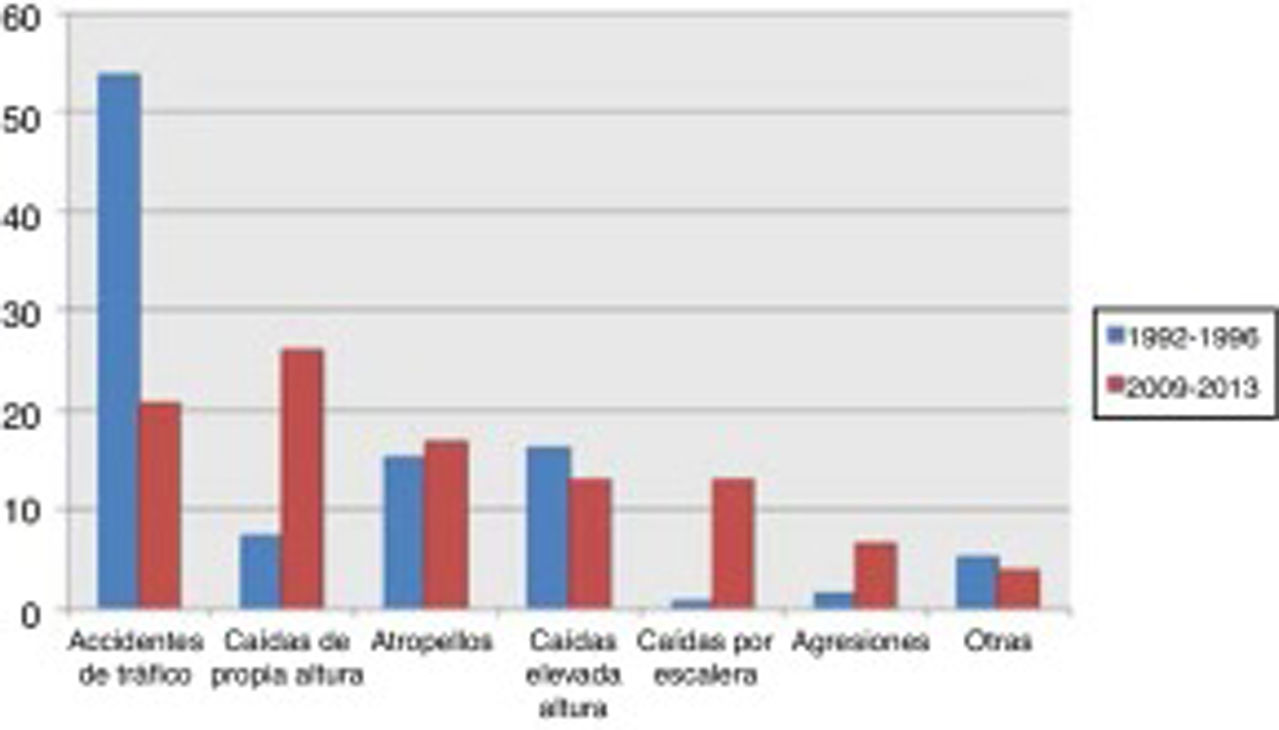
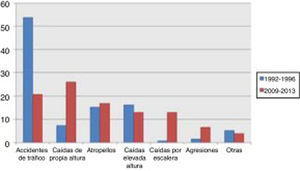
Los accidentes de tráfico disminuyen del 52,9% al 17,9%, dejando de ser la principal causa de TCE grave en nuestra población. La nueva principal causa son las caídas desde propia altura, que cuadruplican su frecuencia (del 8 al 36,9%). En otros mecanismos de lesión no hay cambios significativos, incluidos los atropellos, a pesar de ser una de las causas principales (fig. 1).
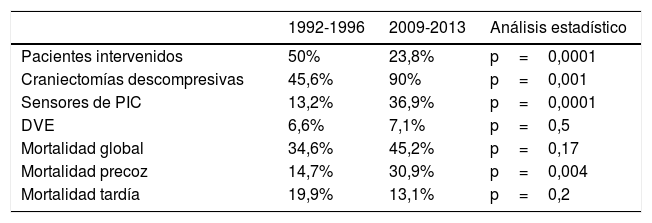
Respecto al manejo quirúrgico, el porcentaje de pacientes que se intervienen ha disminuido a la mitad. En el periodo 1992-1996 se intervinieron el 50% de pacientes, frente al 23,8% entre 2009 y 2013 (p=0,0001) (tabla 2). En el análisis de pacientes intervenidos se observa un cambio en la técnica quirúrgica elegida. En el 90% de las intervenciones del segundo periodo se realizó una craniectomía descompresiva, mientras que en el primer periodo se optó por esta técnica en el 45,6% (p=0,001). La inserción de sensores de PIC aumentó del 13,2 al 36,9% (p=0,0001). No hubo cambios en el porcentaje de casos en los que se empleó drenaje ventricular externo (tabla 2). No hubo cambios en la distribución radiológica de acuerdo con la clasificación de Marshall, salvo en los tiposV yVI (pacientes que sí se intervienen y que no) (tabla 3). Tampoco hubo diferencias significativas en el porcentaje de pacientes que ingresaron con anomalías pupilares (tabla 3).
Análisis de pacientes intervenidos y mortalidad en el SMI
| 1992-1996 | 2009-2013 | Análisis estadístico | |
|---|---|---|---|
| Pacientes intervenidos | 50% | 23,8% | p=0,0001 |
| Craniectomías descompresivas | 45,6% | 90% | p=0,001 |
| Sensores de PIC | 13,2% | 36,9% | p=0,0001 |
| DVE | 6,6% | 7,1% | p=0,5 |
| Mortalidad global | 34,6% | 45,2% | p=0,17 |
| Mortalidad precoz | 14,7% | 30,9% | p=0,004 |
| Mortalidad tardía | 19,9% | 13,1% | p=0,2 |
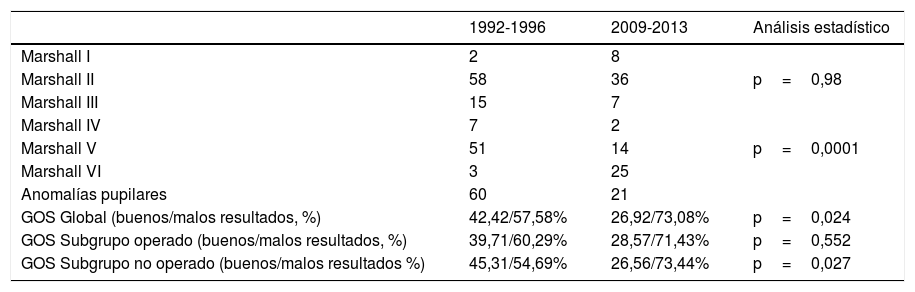
Distribución de pacientes según clasificación Marshall en TC una vez estabilizado, anomalías pupilares al ingreso y GOS
| 1992-1996 | 2009-2013 | Análisis estadístico | |
|---|---|---|---|
| Marshall I | 2 | 8 | |
| Marshall II | 58 | 36 | p=0,98 |
| Marshall III | 15 | 7 | |
| Marshall IV | 7 | 2 | |
| Marshall V | 51 | 14 | p=0,0001 |
| Marshall VI | 3 | 25 | |
| Anomalías pupilares | 60 | 21 | |
| GOS Global (buenos/malos resultados, %) | 42,42/57,58% | 26,92/73,08% | p=0,024 |
| GOS Subgrupo operado (buenos/malos resultados, %) | 39,71/60,29% | 28,57/71,43% | p=0,552 |
| GOS Subgrupo no operado (buenos/malos resultados %) | 45,31/54,69% | 26,56/73,44% | p=0,027 |
GOS (Glasgow Outcome Scale): buenos resultados si puntuación 1-2. Malos resultados si 3-5.
Escala GOS: 1: buena recuperación; 2: discapacidad moderada sin precisar asistencia; 3: discapacidad severa que precisa asistencia; 4: estado vegetativo; 5: muerte.
La mortalidad global varió del 34,6% en la cohorte antigua al 45,2% en la reciente, aumento sin significación estadística. La mortalidad precoz fue del 14,7% durante el periodo 1992-1996 y creció hasta el 30,9% en la segunda cohorte (p=0,004). La mortalidad tardía descendió del 19,9 al 13,1%, sin alcanzar significación estadística (p=0,2) (tabla 2).
Al comparar la situación funcional de ambas cohortes, el 42,4% de los pacientes del periodo 1992-1996 presentaron buenos resultados, frente al 26,9% del segundo grupo (p=0,2). Al comparar el GOS de solo los pacientes operados no hubo diferencias estadísticamente significativas entre ambos periodos, mientras que en los no operados sí se observaron cambios significativos (tabla 3).
En el análisis de regresión logística para estudio multivariable de la mortalidad se vio que ser mayor de 45años aumenta el OR de fallecer en 2,31 (IC95%: 1,15-4,61) independientemente de la lesión tipo Marshall, de presentar anomalías pupilares y de la causa del traumatismo. Presentar anomalías pupilares se tradujo en un OR 3,19 mayor de fallecer que no (IC95%: 1,45-7,06). En el mismo análisis respecto al estudio del GOS, el ser mayor de 45años (OR: 0,12; IC95%: 0,05-0,25), ser intervenido (OR: 0,19; IC95%: 0,03-0,97) y presentar anomalías pupilares (OR: 0,33; IC95%: 0,13-0,84) se mostraron como variables independientes que reducían la probabilidad de obtener una buena situación funcional con significación estadística.
DiscusiónNuestro estudio muestra diferencias importantes en la población que atendemos en nuestro hospital por TCE severo a lo largo de las dos últimas décadas. Los pacientes son, de media, 12años mayores. Ahora las caídas accidentales son la causa más frecuente de lesión. Los accidentes de tráfico (clásicamente asociados a gente joven) han disminuido y otros mecanismos atribuidos a población anciana, como caídas por escaleras, han aumentado. Los atropellos siguen estando presentes en ambos grupos, sin cambios significativos. Asimismo hemos observado cambios en el manejo de estos pacientes, optando por cirugía urgente en la mitad de ocasiones respecto a hace 20años posiblemente condicionado por una población más anciana, pluripatológica, más frecuentemente anticoagulada, lo que hace que el pronóstico quirúrgico sea peor. La experiencia obtenida con la primera cohorte, donde hubo un alto porcentaje de pacientes secuelares a pesar de ser pacientes jóvenes, puede haber influido en no ofrecer la posibilidad de intervención a pacientes del segundo grupo, que, siendo más ancianos, tienen teóricamente una menor capacidad de recuperación funcional. Esto, junto al cambio de patrón del TCE, puede haber influido en el cambio de indicación quirúrgica.
El TCE es una de las principales causas de muerte y discapacidad mundial. Según la OMS, será la primera causa en el año 20201. La historia natural del TCE ha variado mucho a lo largo de los años por muy diversas razones. En España, la incidencia anual de TCE se estima en 200 nuevos casos/100.000 habitantes. El 70% de estos tienen buena recuperación, el 9% fallecen antes de llegar al hospital, el 6% lo hacen durante su estancia en el hospital y el 15% quedan funcionalmente incapacitados3-6. Se estima que el TCE severo, definido por un GCS ≤8, supone alrededor del 10% de todos los TCE7.
Nos enfrentamos cada día a una nueva población con mayor esperanza de vida y con más problemas asociados al envejecimiento. El grupo de personas mayores de 60años crece más rápidamente que cualquier otro grupo de edad, y en especial los mayores de 80años8. Dicho envejecimiento es más frecuente en países desarrollados, como es el caso de España, y se refleja en nuestra población de atención (tabla 1). Se estima que en los últimos 20años la incidencia del TCE en población anciana se ha duplicado8.
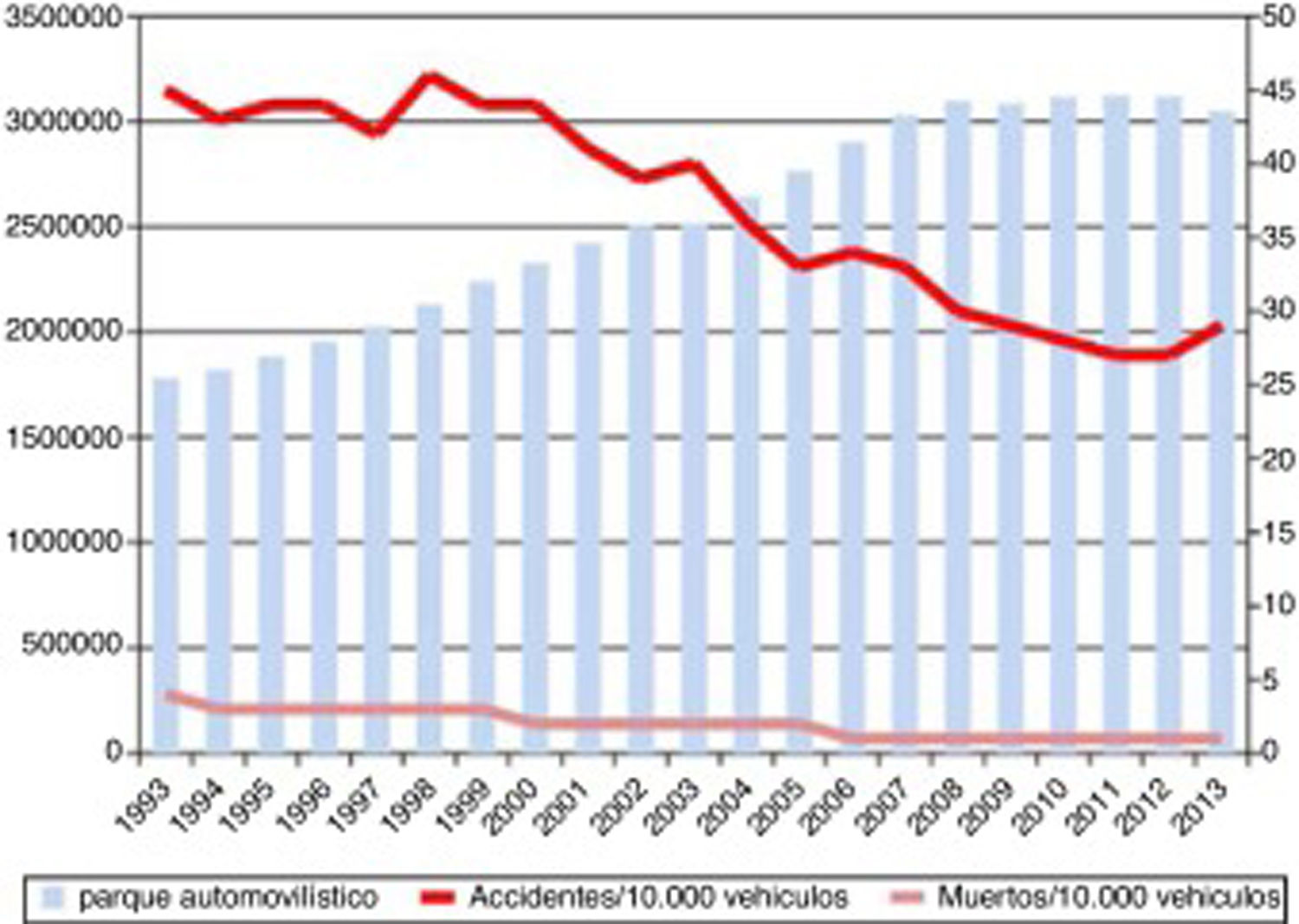
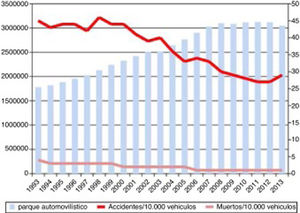
El TCE severo está muy influenciado por las características epidemiológicas de la población que lo padece. Wu et al.9 presentan en su revisión del TCE en China una serie con edad media de 36años y como principal causa los accidentes de tráfico, lo mismo que nuestra primera cohorte. Ello contrasta con otra serie francesa10, que presenta una edad media de 44años, más parecida a nuestra segunda cohorte. En esta serie también se observó un cambio en la etiología muy similar a los descritos por nuestro grupo. Nuestro trabajo muestra una disminución en los accidentes de tráfico como causa de TCE severo. Esto se asocia a una serie de cambios culturales y en las normas de circulación que se han traducido en una disminución de los accidentes de tráfico, clásicamente atribuidos a varones jóvenes (fig. 2). En la actualidad la causa más frecuente son las caídas accidentales.
Evolución de la letalidad (número de fallecidos/número de víctimas×100) y del número de accidentes de tráfico desde 1993 a 2013 frente al parque automovilístico en dicho periodo.
Fuente: Ministerio del Interior, Dirección general de Tráfico, Boletín informativo, Anuario Estadístico de Accidentes 2013, p. 56.
El número de intervenciones quirúrgicas en pacientes traumáticos a lo largo de las últimas décadas ha disminuido, especialmente en cirugías de órganos sólidos, sin que ello haya impactado de manera negativa en los resultados11-14. En nuestro estudio la indicación quirúrgica se ha reducido drásticamente, aun existiendo un número similar de casos, posiblemente por ser pacientes mayores, con peor situación basal y con más frecuencia anticoagulados (tabla 1). En la primera cohorte se intervenía un mayor número de pacientes, en el convencimiento de que una buena situación basal asociada a su juventud podría mejorar el pronóstico; sin embargo, esto no ocurrió, y pudo influir en las decisiones tomadas en la segunda cohorte. El TCE grave presenta todavía a día de hoy muy mal pronóstico3-6.
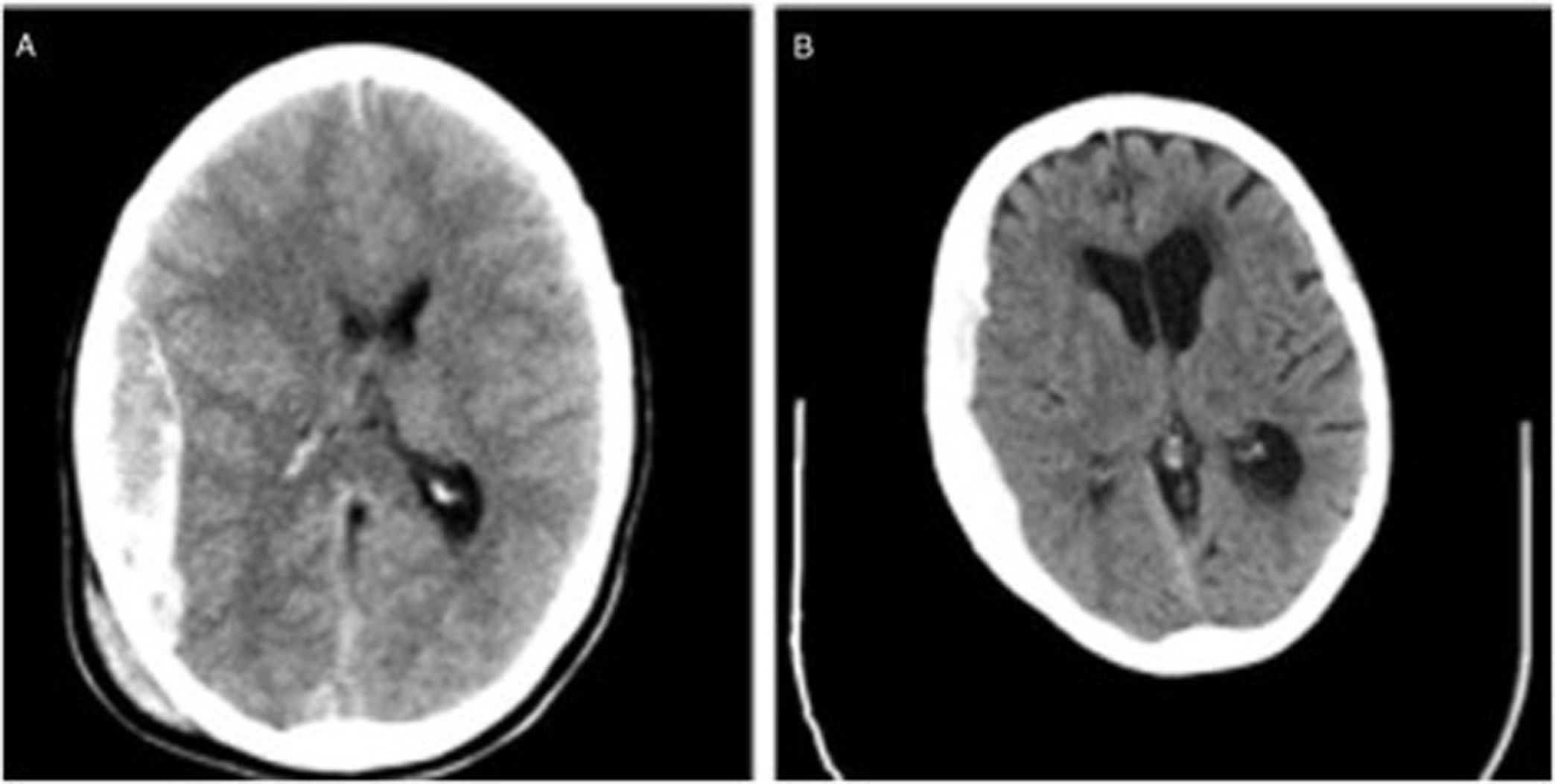
Asimismo hemos encontrado cambios en el tipo de intervención realizado, optando en la actualidad principalmente por la craniectomía descompresiva, es decir, sin reposición del hueso. Podríamos argumentar que en pacientes ancianos con sistemas de coagulación que no funcionan adecuadamente es más probable el resangrado. Aparte, el control de la PIC siempre será mejor sin hueso. También se debe tener en cuenta que actualmente en la práctica diaria encontramos más hematomas subdurales, típicos de población anciana, comparados con epidurales, que clásicamente se asocian a gente joven; y en los hematomas epidurales se suele reponer el hueso en el mismo acto quirúrgico, a diferencia del manejo habitual del hematoma subdural (fig. 3).
Asimismo hemos observado un aumento del uso de sensores de PIC en la población estudiada. Esto puede haber permitido que ciertos pacientes que antiguamente se intervenían, al monitorizarse la PIC hayan evitado la cirugía. El empleo de sensores de PIC en el TCE está registrado dentro de las guías de manejo del TCE por la Brain Trauma Foundation15,16, aunque también existen detractores de su uso en relación fundamentalmente con la publicación del Benchmark Evidence from South American Trials: Treatment of Intracranial Pressure (BEST:TRIP)17. Es posible que el porcentaje de pacientes neuromonitorizados sea menor del esperado, pero es frecuente que tras TC urgente se decida intervención quirúrgica sin paso previo por el SMI ni neuromonitorización inicial.
Cada vez es más frecuente encontrar referencias a favor de la realización de craniectomías descompresivas18-21. Hay que reconocer que la evidencia disponible sobre la craniectomía descompresiva para el TCE muestra resultados ambiguos a corto plazo y no ha demostrado de una manera consistente reducir la morbimortalidad o mejorar la calidad de vida a corto plazo22-25. Uno de los estudios más recientes en este tema es el RescueICP, que si bien confirma una disminución en la mortalidad de la craniectomía descompresiva como medida secundaria de hipertensión intracraneal refractaria, también muestra un aumento del número de pacientes dependientes, confirmando la percepción clínica obtenida durante estos años26.
El descenso de intervenciones neuroquirúrgicas por TCE severos ya se ha descrito previamente. Flynn-Obrien et al.27 realizaron un análisis en Washington desde el año 1995 al 2002, con 22.974 pacientes, y aunque la incidencia del TCE fue estable, las intervenciones se redujeron del 36 al 7%.
En los últimos tiempos se han realizado grandes avances en el manejo médico del paciente politraumatizado y del TCE. En un metaanálisis28 que estudió la evolución del TCE durante más de 150años y más de 140.000 pacientes se observó una disminución de la mortalidad del 50%. Entre 1930 y 1970 la mortalidad se mantuvo estable y los autores lo atribuyen a la generalización del automóvil y a los accidentes de tráfico de ese periodo. La gran mejoría observada entre 1970-1990 se asoció a los avances médicos (manejo médico, TC rutinario en el politrauma…). Que la mortalidad no siguiese disminuyendo a partir de 1990 lo consideraron secundario al envejecimiento de la población, que ensombrece el pronóstico en el TCE. Ello invita al planteamiento de nuevas maneras de enfocar esta patología y de centrarnos en ciertos objetivos que puedan mejorar los resultados, como la optimización de la coagulación, ya que cada vez es más frecuente encontrarnos con pacientes anticoagulados, lo que contribuye a una mayor probabilidad de fallecimiento.
Es muy difícil establecer la mortalidad global del TCE por las diferencias metodológicas en la bibliografía. Nuestras cifras de mortalidad son similares a las de otras series, algunas de nuestro país29-33. La mortalidad en las primeras 72h es mucho mayor en el grupo reciente, posiblemente por la mejoría de los servicios extrahospitalarios, ya que se evita que fallezcan en el lugar del accidente pero su situación clínica es muy mala y finalmente fallecen en el hospital. Si atendemos a la mortalidad transcurrida más allá del tercer día, encontramos una importante disminución entre la cohorte antigua y la moderna, a pesar de intervenirse muchos menos pacientes. Estos hallazgos coinciden con los de revisiones más grandes27,28.
Aunque la población anciana sufre traumatismos que en su origen suelen ser de baja energía, la mayor edad está asociada a un peor pronóstico funcional y mayor mortalidad8,34-36. En alguna serie se llega a establecer la mortalidad en pacientes >70años con TCE severo en el 80%37, con muy mal pronóstico funcional y sin que se haya mostrado mejoría en estas cifras con el paso de los años. El peor resultado GOS en la cohorte reciente creemos que es otro fenómeno que refleja el envejecimiento de la población en dicha cohorte. Tal como se refleja en los análisis multivariables realizados, el ser más anciano, presentar anomalías pupilares y el ser intervenido se mostraron como variables con significación estadística que aumentaron la probabilidad de ser dependiente. Patel et al.38 mostraron un cambio cuasi exponencial, ya que sus pacientes con TCE severo entre 65-70años presentaban una mortalidad del 47-56% y los mayores de 75años, del 78,5%.
Este trabajo es una revisión retrospectiva, y por lo tanto podemos sugerir ideas o hipótesis que intenten justificar los hallazgos sin poder establecer relaciones causales, además de los posibles fallos que puedan haberse producido en la recolección de datos. Otras limitaciones para este estudio son el pequeño tamaño muestral, el hecho de que la muestra provenga de un único centro y la diversidad de formas de analizar en la literatura el TCE por medio de múltiples escalas, entre otras.
La comparación con otras publicaciones es de extrema dificultad. Como hemos visto, estamos ante una patología que se ve muy influenciada por las características epidemiológicas de la población que la padece. Por ejemplo, mientras que en España el uso de casco en moto se hizo obligatorio en el año 1992, en China no ocurrió hasta el año 2004. Existe también gran diversidad en las escalas analizadas en los diferentes estudios. Asimismo, muchas publicaciones obtienen sus datos de grandes centros de registro basados en los códigos diagnósticos de CIE-9, asociados en muchas ocasiones a errores de codificación.
ConclusiónLa epidemiología del TCE ha cambiado a lo largo de los años. De manera global, se observa una tendencia a que la población que sufre TCE severo suela ser población de mayor edad, especialmente en países desarrollados. A pesar de que las caídas accidentales desde la propia altura supongan la principal causa de TCE grave en la actualidad, la alta incidencia de comorbilidades, el mayor uso de anticoagulantes entre esta población y el elevado porcentaje de pacientes dependientes clásicamente asociados a esta patología han influido en una disminución importante del número de cirugías por TCE grave en nuestro centro. Por tanto, podemos decir que hoy día nos enfrentamos a una nueva población que sufre TCE severo, y al igual que esta población ha cambiado, nuestro manejo ha cambiado, debiendo plantearnos la estandarización de un nuevo enfoque ante esta patología que ha evolucionado e intentar mejorar en otros factores que nos permitan obtener mejores resultados, como la optimización de la coagulación o los trabajos de neurorrehabilitación posterior.
FinanciaciónLos autores de este trabajo no han recibido ningún tipo de financiación para realizarlo.
Conflicto de interesesLos autores de este trabajo no presentan ningún conflicto de intereses.