El objetivo de este trabajo es analizar la correlación entre escalas de deficiencia, afectación psicológica, discapacidad y calidad de vida en personas que han sufrido una parálisis facial periférica (PFP).
Material y métodosSe realizó un estudio transversal retrospectivo con 30 pacientes que habían presentado una PFP cuya resolución fue incompleta. Se utilizaron cuestionarios de deficiencia (Sunnybrook Facial Grading System [FGS]), afectación psicológica (Hospital Anxiety and Depression Scale [HADS]), discapacidad (Facial Disability Index [FDI]) y calidad de vida (Facial Clinimetric Evaluation Scale [FaCE]).
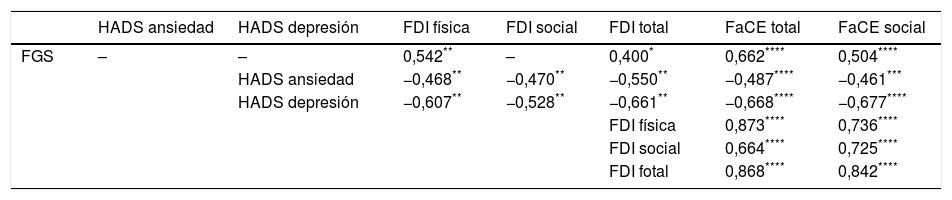
ResultadosNo encontramos correlación entre FGS y HADS, ni entre FGS y FDI Social. Existe correlación entre FGS y FDI Física (r=0,54; p<0,01), FDI total (r=0,4; p<0,05), FaCE total (ρ = 0,66; p<0,01) y FaCE Social (ρ = 0,5;p<0,01). Observamos correlación entre HADS Ansiedad y FDI Física (r=–0,47; p<0,01), FDI Social (r=–0,47; p<0,01), FDI Total (r=–0,55; p<0,01), FaCE Total (ρ = –0,49; p<0,01) y FaCE Social (ρ = –0,46; p<0,05). También entre HADS Depresión y FDI Física (r=–0,61; p<0,01), FDI Social (r=–0,53; p<0,01), FDI Total (r=–0,66; p<0,01), FaCE Total (ρ = –0,67; p<0,01) y FaCE Social (ρ = –0,68; p<0,01). Encontramos correlación entre FDI Física y FaCE Total (ρ = 0,87; p<0,01) y FaCE Social (ρ = 0,74; p<0,01), FDI Social y FaCE Total (ρ = 0,66; p<0,01) y FaCE Social (ρ = 0,72; p<0,01), y FDI Total y FaCE Total (ρ = 0,87; p<0,01) y FaCE Social (ρ = 0,84; p<0,01).
ConclusiónEn nuestro grupo de estudio, los pacientes con mayor déficit presentan mayor discapacidad física y global y peor calidad de vida, aunque no mayor discapacidad social ni mayor afectación psicológica. Los pacientes con mayor discapacidad presentan mayor afectación psicológica y peor calidad de vida. Los pacientes con mayor afectación psicológica presentan peor calidad de vida.
This paper analyses the correlations between scores on scales assessing impairment, psychological distress, disability, and quality of life in patients with peripheral facial palsy (PFP).
Material and methodsWe conducted a retrospective cross-sectional study including 30 patients in whom PFP had not resolved completely. We used tools for assessing impairment (Sunnybrook Facial Grading System [FGS]), psychological distress (Hospital Anxiety and Depression Scale [HADS]), disability (Facial Disability Index [FDI]), and quality of life (Facial Clinimetric Evaluation [FaCE] scale).
ResultsWe found no correlations between FGS and HADS scores, or between FGS and FDI social function scores. However, we did find a correlation between FGS and FDI physical function scores (r=0.54; P<.01), FDI total score (r=0.4; P<.05), FaCE total scores (ρ=0.66; P<.01), and FaCE social function scores (ρ=0.5; P<.01). We also observed a correlation between HADS Anxiety scores and FDI physical function (r=–0.47; P<.01), FDI social function (r=–0.47; P<.01), FDI total (r=–0.55; P<.01), FaCE total (ρ=–0.49; P<.01), and FaCE social scores (ρ=–0.46; P<.05). Significant correlations were also found between HADS Depression scores and FDI physical function (r=–0.61; P<.01), FDI social function (r=–0.53; P<.01), FDI total (r=–0.66; P<.01), FaCE total (ρ=–0.67; P<.01), and FaCE social scores (ρ=–0.68; P<.01), between FDI physical function scores and FaCE total scores (ρ=0.87; P<.01) and FaCE social function (ρ=0.74; P<.01), between FDI social function and FaCE total (ρ=0.66; P<.01) and FaCE social function scores (ρ=0.72; P<.01), and between FDI total scores and FaCE total (ρ = 0,87; P<.01) and FaCE social function scores (ρ=0.84; P<.01).
ConclusionIn our sample, patients with more severe impairment displayed greater physical and global disability and poorer quality of life without significantly higher levels of social disability and psychological distress. Patients with more disability experienced greater psychological distress and had a poorer quality of life. Lastly, patients with more psychological distress also had a poorer quality of life.
Aunque en la mayoría de los casos la aparición de una parálisis facial periférica (PFP) no altera ninguna capacidad relevante para el desarrollo de la vida cotidiana, la experiencia es siempre traumática. Incluso en ciertos casos se requiere un proceso de redefinición de las relaciones sociales y/o profesionales, así como de la propia identidad. El fundamento principal del padecimiento tras una PFP radica en que el rostro es una de las partes del cuerpo más relevantes a nivel social. Por un lado, es la parte que más nos identifica como individuos1,2. Por otro lado, es una entidad fundamental en relación con la imagen que tenemos de nosotros mismos y que los demás tienen de nosotros1-4. Finalmente, es un elemento primordial en el proceso de interacción social1,4.
No obstante, a pesar de que se acepta que la PFP puede provocar una discapacidad, una afectación psicológica y una disminución en la calidad de vida, en la práctica clínica habitual se utilizan generalmente instrumentos de medida que solamente valoran la deficiencia, como la escala Sunnybrook Facial Grading System o la escala de House-Brackmann, restando importancia al grado de discapacidad que provoca, el impacto en la calidad de vida y la percepción subjetiva del paciente. Diversos autores demuestran una afectación psicológica5,6 y sobre todo una disminución en la calidad de vida6-10 en relación con las consecuencias del neurinoma del acústico, aunque otros autores no observan asociación con el estado psicológico11,12 ni efecto sobre la calidad de vida11,13. En cuanto a la PFP de manera específica, varios autores evidencian su influencia en el estado psicológico14-16 y en la calidad de vida17, aunque otros autores no encuentran dicha relación18.
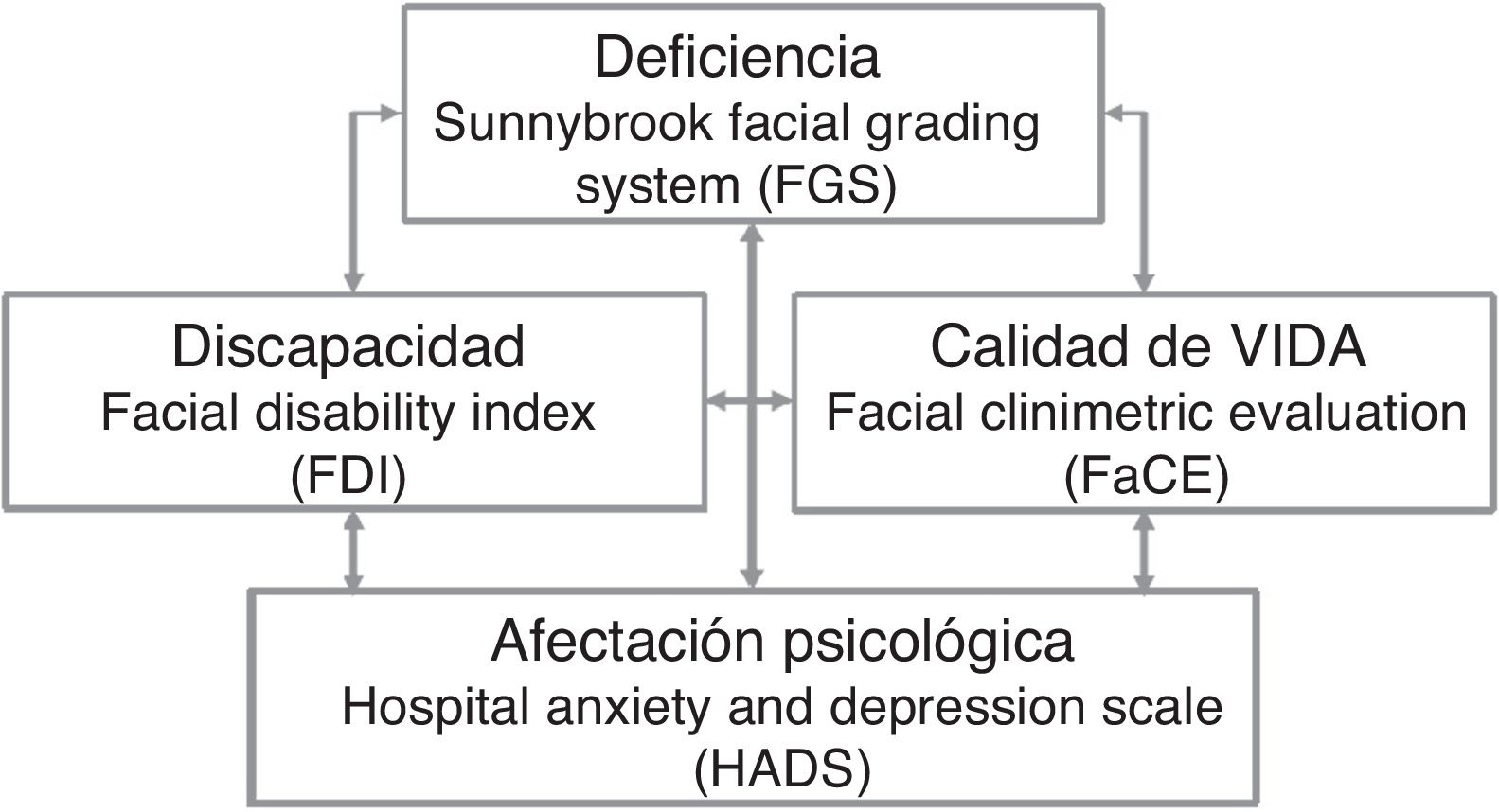
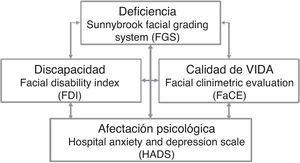
En este trabajo nos hemos propuesto analizar la correlación entre diferentes escalas que valoran la deficiencia, la afectación psicológica, la discapacidad y la calidad de vida en personas que han presentado una PFP no resuelta de manera completa (fig. 1).
Material y métodosSe realizó un estudio transversal sobre una cohorte retrospectiva de 30 pacientes que habían presentado una PFP cuya resolución no fue completa. La detección de los pacientes se realizó a partir de las consultas externas del Servicio de Rehabilitación y Medicina Física de la Xarxa Sanitària i Social Santa Tecla (Tarragona), realizando las valoraciones entre julio del 2014 y octubre del 2015. Se utilizaron los siguientes criterios de inclusión: mayores de 18 años, tiempo mínimo de evolución de 6 meses desde la lesión, resolución incompleta de la PFP y colaboración en la realización de los cuestionarios.
Las escalas y cuestionarios utilizados fueron los siguientes:
- –
Sunnybrook Facial Grading System (FGS): es una escala de medición del grado de deficiencia en la PFP. Se trata de una escala numérica de 0 a 100 que valora el movimiento, la simetría y las sincinesias, donde 100 se considera la normalidad19.
- –
Hospital Anxiety and Depression Scale (HADS): cuestionario que valora la afectación psicológica (ansiedad y/o depresión) ante el padecimiento de un problema de salud. Se considera una herramienta de cribado más que una herramienta diagnóstica. Consta de 2 subescalas, para ansiedad y para depresión, y cada una de ellas puntúa de 0 a 21, donde puntuaciones más altas corresponden a niveles más altos de ansiedad y/o depresión. Se considera que entre 0 y 7 el resultado es normal (ausencia de ansiedad y/o de presión), entre 8 y 10 es dudoso y a partir de 11 es positivo (presencia de ansiedad y/o depresión)20,21.
- –
Facial Disability Index (FDI): cuestionario que valora la discapacidad provocada por una PFP. Se trata de una escala numérica de 0 a 100 dividida en 2 apartados (subescalas física y social), donde 100 se considera la normalidad22,23.
- –
Facial Clinimetric Evaluation (FaCE): cuestionario que valora la calidad de vida de los pacientes afectados por una PFP. Se trata de una escala numérica de 0 a 100 subdividida en diversos apartados (movimiento, bienestar, oral, ojo, lagrimal y social), donde 100 se considera la normalidad24.
El análisis estadístico se realizó mediante el paquete estadístico SPSS versión 17.0. Se utilizaron el test de Kolmogorov-Smirnov como prueba de normalidad, el coeficiente de correlación de Pearson como prueba paramétrica y el coeficiente de correlación de Spearman como prueba no paramétrica. Se consideró un nivel de significación estadística de p<0,05.
Este estudio fue aprobado por el Comité Ético de Investigación Clínica correspondiente, con el número de referencia C.I. 10/2016.
ResultadosCaracterísticas de la muestraEl grupo de estudio consistió en 30 pacientes, 7 hombres y 23 mujeres, con una afectación izquierda en 12 casos y derecha en 18 de ellos. En cuanto a la etiología, 7 fueron de origen quirúrgico (4 por neurinoma, 2 por otitis, uno por tumor de parótida), uno por traumatismo facial, 17 por parálisis de Bell, 4 por herpes zóster y uno por otitis.
La edad de los participantes se encontraba entre 18 y 80 años, con una media de 51,1 años (DE=16,02). El tiempo de evolución variaba desde los 6 meses hasta los 752, con una media de 102 meses (DE=197,23). Veinticuatro de los participantes tenían una electroneurografía realizada al inicio de la PFP, que mostraba lesiones que oscilaban entre el 40 y el 100%, con una media del 70,2% (DE=18,74). En cuanto a la subescala ansiedad del HADS, 18 de los participantes obtuvieron un resultado normal (60%), 7 fueron dudosos (23%) y 5 positivos (17%), mientras que en la subescala de depresión 25 fueron normales (83%), 3 dudosos (10%) y 2 positivos (7%).
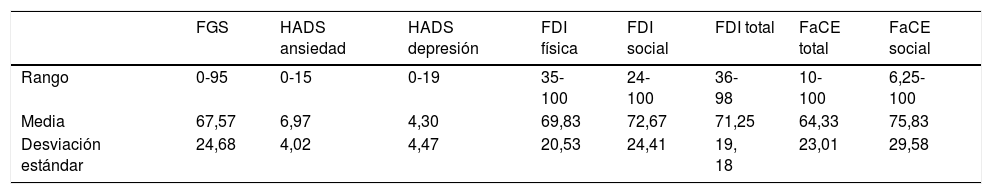
Las puntuaciones obtenidas en las diferentes escalas de deficiencia (FGS), afectación psicológica (HADS), discapacidad (FDI) y calidad de vida (FaCE) se muestran en la tabla 1.
Puntuaciones obtenidas en las escalas de valoración de deficiencia (FGS), afectación psicológica (HADS), discapacidad (FDI) y calidad de vida (FaCE)
| FGS | HADS ansiedad | HADS depresión | FDI física | FDI social | FDI total | FaCE total | FaCE social | |
|---|---|---|---|---|---|---|---|---|
| Rango | 0-95 | 0-15 | 0-19 | 35-100 | 24-100 | 36-98 | 10-100 | 6,25-100 |
| Media | 67,57 | 6,97 | 4,30 | 69,83 | 72,67 | 71,25 | 64,33 | 75,83 |
| Desviación estándar | 24,68 | 4,02 | 4,47 | 20,53 | 24,41 | 19, 18 | 23,01 | 29,58 |
No hemos encontrado correlación estadísticamente significativa entre deficiencia (FGS) y afectación psicológica (HADS), ni entre deficiencia (FGS) y discapacidad social (FDI social). Se ha observado una correlación positiva moderada entre deficiencia (FGS) y discapacidad física (FDI física) y global (FDI total), con significación estadística. También hemos detectado correlación positiva entre deficiencia (FGS) y calidad de vida global (FaCE total) y social (FaCE social), con resultados estadísticamente significativos.
Resultados de las correlaciones estadísticamente significativas entre deficiencia (FGS), afectación psicológica (HADS), discapacidad (FDI) y calidad de vida (FaCE)
| HADS ansiedad | HADS depresión | FDI física | FDI social | FDI total | FaCE total | FaCE social | |
|---|---|---|---|---|---|---|---|
| FGS | – | – | 0,542** | – | 0,400* | 0,662**** | 0,504**** |
| HADS ansiedad | −0,468** | −0,470** | −0,550** | −0,487**** | −0,461*** | ||
| HADS depresión | −0,607** | −0,528** | −0,661** | −0,668**** | −0,677**** | ||
| FDI física | 0,873**** | 0,736**** | |||||
| FDI social | 0,664**** | 0,725**** | |||||
| FDI fotal | 0,868**** | 0,842**** |
Por otro lado, hemos observado una correlación negativa moderada estadísticamente significativa entre afectación psicológica (HADS) y discapacidad física (FDI física), social (FDI social) y global (FDI total). También encontramos una correlación negativa moderada entre afectación psicológica (HADS) y calidad de vida global (FaCE total) y social (FaCE social), con significación estadística.
Por último, hemos detectado una correlación positiva elevada estadísticamente significativa entre discapacidad física (FDI física), social (FDI social) y global (FDI total) con calidad de vida global (FaCE total) y social (FaCE social).
DiscusiónEntre los participantes de este trabajo no hemos observado una relación significativa entre el grado de deficiencia (FGS) y la afectación psicológica (HADS), resultado que concuerda con diferentes estudios que señalan esta ausencia de correlación5,11,14,18. Otros autores, por el contrario, sí que han detectado asociación entre deficiencia y afectación psicológica15.
En cambio, hemos detectado una correlación positiva moderada entre el grado de deficiencia (FGS) y la discapacidad física (FDI física) y global (FDI total), aunque no observamos relación con la discapacidad social (FDI social). Los resultados obtenidos por van Swearingen et al. apoyan nuestros datos, aunque ellos encontraron una correlación positiva entre el FGS y todos los apartados del FDI (física, social y total)25.
También observamos una correlación positiva moderada entre el grado de deficiencia (FGS) y la calidad de vida social (FaCE social) y global (FaCE total). Estos resultados concuerdan con autores que encuentran esta misma correlación24,26,27, aunque otros estudios no la hallaron11,13. Algunas investigaciones, por otro lado, observaron una relación entre el grado de deficiencia y la calidad de vida global, pero no con la calidad de vida social9,17.
Por otro lado, hemos observado una correlación negativa moderada entre la afectación psicológica (HADS) y la discapacidad física (FDI física), social (FDI social) y global (FDI total), así como entre la afectación psicológica (HADS) y la calidad de vida social (FaCE social) y global (FaCE total). No hemos encontrado en la literatura ninguna investigación que haya valorado ni la asociación entre afectación psicológica y discapacidad ni entre afectación psicológica y calidad de vida.
Por último, encontramos una correlación positiva elevada entre discapacidad física (FDI física), social (FDI social) y global (FDI total), y la calidad de vida social (FaCE social) y global (FaCE total), que se apoyan en los resultados obtenidos por Volk et al.17.
Quizá la ausencia de relación observada entre deficiencia y afectación psicológica, y entre deficiencia y discapacidad social, se deba al pequeño tamaño de la muestra de nuestro estudio, pero al remitirnos a la literatura encontramos que la discrepancia de resultados entre los que detectan correlación y los que no es independiente del tamaño de la muestra. En relación con la afectación psicológica, consideramos que su análisis es muy complejo y puede aparecer sesgado por el cuestionario utilizado. Las herramientas cualitativas como la entrevista en profundidad podrían aportar mayor información al respecto.
Además del tamaño de la muestra y los instrumentos de medida en relación con la afectación psicológica, nuestro estudio presenta la limitación de que la escala FaCE no se encuentra validada al castellano, por lo que los resultados obtenidos en cuanto a las correlaciones de la deficiencia, la afectación psicológica y la discapacidad con la calidad de vida se deben analizar con cautela. La validación al castellano de la escala FaCE supondría un avance relevante para el estudio de la calidad de vida en los pacientes con una PFP. Por otro lado, un posible sesgo que puede afectar a la validez externa de este trabajo es que la muestra de participantes se obtuvo a partir de pacientes que acudían a consultas externas del Servicio de Rehabilitación. Las personas con una PFP que presenten una mayor afectación psicológica, una mayor discapacidad y una peor calidad de vida tenderán a buscar ayuda médica con más frecuencia.
Existen múltiples factores que pueden influir en la afectación psicológica, la capacidad funcional y la calidad de vida de las personas con PFP. A lo largo de la literatura aparece una gran discrepancia en cuanto a la relevancia de estos factores. Como hemos señalado, aunque la severidad de la PFP se perciba como un factor importante, tanto en nuestro trabajo como en varias investigaciones se observa que no es necesariamente así5,11,13,18. Lo mismo ocurre con la edad, donde existen autores que detectan relación con la afectación psicológica y la calidad de vida4, mientras que otros no la encuentran9,14. En cuanto al sexo, algunos estudios encuentran asociación con la afectación psicológica y la calidad de vida5,14-16,27, y en cambio otros no la encuentran9,26. Algo similar sucede con el tiempo de evolución, mientras Kleiss et al. detectan asociación con la calidad de vida27, la mayoría de autores no la hallaron5,9,16,18.
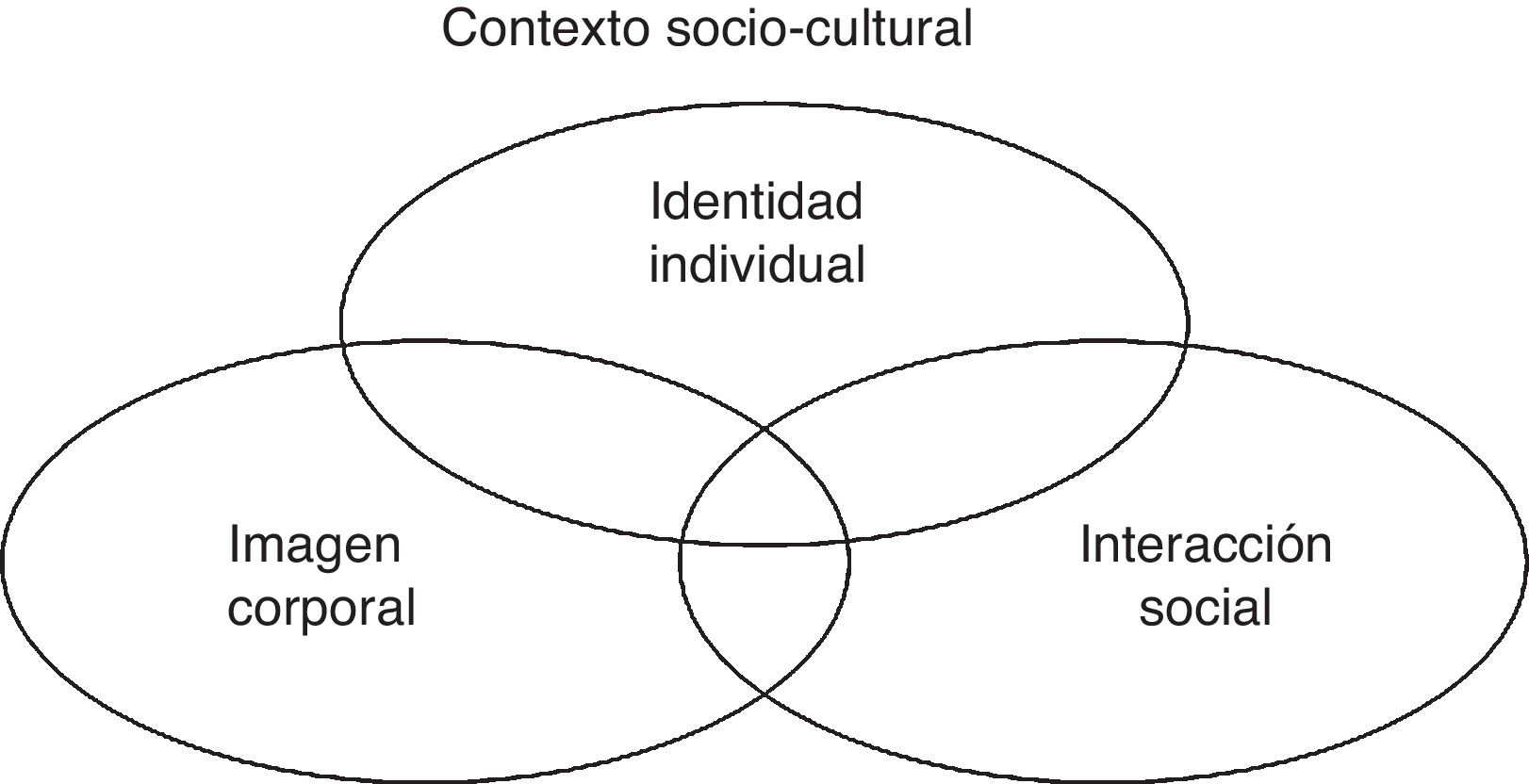
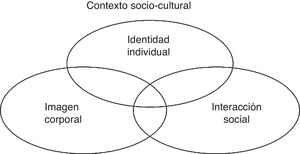
No obstante, aunque se preste atención a la influencia de estas variables sobre la afectación psicológica, la capacidad funcional y la calidad de vida, quizá lo fundamental sea que el rostro es una de las partes del cuerpo más importantes a nivel social. La aparición de una PFP afecta a dimensiones sociales tan relevantes como son la identidad individual1,2, la imagen corporal (tanto la que tenemos de nosotros mismos como la que los demás tienen de nosotros)1-4 o la interacción social y el proceso de comunicación1,3. Estas dimensiones se relacionan entre sí y simultáneamente se enmarcan en un contexto sociocultural específico (fig. 2). La desfiguración del rostro no es una discapacidad en cuanto no invalida las competencias de la persona, pero sí lo es desde el momento en que puede provocar dificultades en la socialización, convirtiéndose en una discapacidad social2.
En una sociedad caracterizada por el individualismo el rostro es el elemento fundamental del cuerpo para identificarnos como individuos, ya que es un rasgo lo suficientemente fuerte y variable como para diferenciar a una persona de otra. A medida que una sociedad concede mayor importancia a la individualidad. aumenta el valor del rostro como elemento identitario. El padecimiento de una persona afectada por una PFP vendrá determinado por el grado de individualismo presente en su grupo social y por el grado de interiorización de la importancia del rostro como componente identitario. La PFP se percibe en mayor o menor grado como un suceso que atenta contra la identidad individual, como una privación del ser1,2.
Por otro lado, la imagen corporal (tanto la que tenemos de nosotros mismos como la que los demás tienen de nosotros) viene determinada por el modelo de belleza que predomina en un contexto sociocultural concreto. En nuestra sociedad el modelo hegemónico exige que el cuerpo sea perfecto, bello y saludable, sobre todo en relación con el cuerpo de las mujeres, que tienen una mayor presión de adaptarse al modelo normativo1,2. El modelo hegemónico aplicado al rostro defiende el equilibrio, la armonía y las proporciones geométricas como características de belleza28. La PFP provoca una desestructuración de estas características, de manera que representa una agresión para el modelo dominante de belleza y una afectación de la imagen corporal. El padecimiento de las personas con PFP dependerá del modelo de belleza de su contexto social, así como de la interiorización de este modelo. Aunque se percibe, por ejemplo, que las mujeres y los jóvenes tendrán mayor afectación psicológica, mayor discapacidad y peor calidad de vida, lo determinante no es el sexo o la edad, sino el grado de interiorización del modelo de belleza, que generalmente es mayor en estos colectivos.
En relación con la interacción social, el rostro representa un elemento fundamental en cualquier sociedad. Como forma de presentación de un individuo, la interacción social en la vida cotidiana es un cara a cara donde el rostro se convierte en un escenario donde se exponen las emociones y donde se origina el mutuo reconocimiento1,4. Además, es una herramienta fundamental en el proceso de comunicación a través de las expresiones faciales, que complementan, preceden o incluso contradicen a las palabras1,4. Las personas afectadas por una PFP experimentan cambios o dificultades en sus interacciones sociales que pueden derivar en una discapacidad social. La PFP se puede convertir en un estigma, «un atributo profundamente desacreditador»29, que está presente en todas las interacciones sociales cara a cara. Las personas con un estigma a causa de una PFP pondrán en marcha una serie de estrategias en su vida social, como el disimulo, el ocultamiento, el enmascaramiento, la exhibición o incluso el enclaustramiento social1,2,29.
Como hemos señalado anteriormente, en la práctica clínica habitual se suelen utilizar instrumentos que solamente valoran la deficiencia de la PFP, sin incidir en el grado de discapacidad que provoca, el impacto en la calidad de vida o la afectación psicológica del paciente. En este trabajo no se observa correlación entre deficiencia y afectación psicológica, ni entre deficiencia y discapacidad social. Además, aunque en este estudio encontramos correlación entre deficiencia y calidad de vida, otros autores obtienen unos resultados que descartan esta correlación parcial o globalmente9,11,13,17. Por todo ello, recomendamos la utilización de algún instrumento de medida complementario, destacando la escala FaCE de calidad de vida, ya que muestra una alta correlación tanto con la deficiencia y la discapacidad, como con la afectación psicológica, aunque presenta el hándicap de que no se encuentra validada al castellano.
ConclusiónEn nuestro grupo de estudio hemos observado que los pacientes con PFP con un mayor déficit presentaban una mayor discapacidad física y global, y una peor calidad de vida social y global. No obstante, no mostraban una mayor discapacidad social ni una mayor afectación psicológica en forma de ansiedad o depresión. Además, los pacientes que presentaban una mayor discapacidad, tanto física, como social y global, presentaban una mayor afectación psicológica en forma de ansiedad o de depresión, y una peor calidad de vida social y global. Los pacientes con una mayor afectación psicológica en forma de ansiedad o depresión presentaban una peor calidad de vida social y global.
La deficiencia provocada por una PFP puede originar dificultades en diversas dimensiones sociales, en especial en la identidad individual, la imagen corporal y la interacción social, repercutiendo en la capacidad funcional, la afectación psicológica y la calidad de vida de los afectados. Por lo tanto, el abordaje debería ir más allá de la deficiencia, tanto en el ámbito clínico como en el ámbito de la investigación.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.