Valorar el efecto del tratamiento con infiltraciones de toxina botulínica tipoA (TXB-A) en la funcionalidad facial, las sincinesias y la calidad de vida en pacientes con secuelas de parálisis facial periférica (PFP).
Material y métodosPresentamos un estudio prospectivo con una muestra de 20 pacientes con secuelas de PFP (15 mujeres, 5 varones) a los que se infiltró TXB-A (Botox® o Xeomin®). Todos los pacientes realizaron previamente un tratamiento personalizado basado en la reeducación neuromuscular. Se realizó una evaluación clínica previa a las infiltraciones y otra al cabo de 4semanas. El efecto de las infiltraciones sobre la funcionalidad facial fue valorado mediante la escala Sunnybrook Facial Grading System (SFGS); el efecto sobre la calidad de vida se evaluó a través del cuestionario Facial Clinimetric Evaluation Scale (FaCE), y el efecto sobre la reducción de sincinesias se estudió utilizando el Synkinesis Assessment Questionnaire (SAQ).
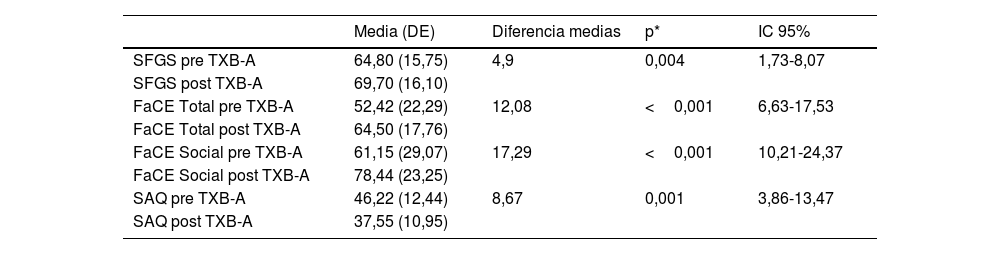
ResultadosLa media de los valores del SFGS se incrementó tras el tratamiento con TXB-A, de 64,8 a 69,9 (p=0,004). También se incrementó la media de los valores del FaCE Total, de 52,42 a 64,5 (p<0,001), y la media de la subescala Social del FaCE, de 61,15 a 78,44 (p<0,001). La media de los valores del SAQ disminuyó con las infiltraciones de TXB-A, de 46,22 a 37,55 (p=0,001).
ConclusionesLas infiltraciones de TXB-A incrementan la funcionalidad facial, mejoran la calidad de vida y reducen las sincinesias en pacientes con secuelas de PFP.
This study aimed to assess the effects of botulinum toxin A (BTX-A) infiltration on face muscle function, synkinesis, and quality of life in patients with sequelae of peripheral facial palsy (PFP).
Material and methodsWe present the results of a prospective study including a sample of 20 patients with sequelae of PFP (15 women, 5 men) who underwent BTX-A (Botox® or Xeomin®) infiltration. All patients had previously received personalised treatment with neuromuscular retraining. A clinical assessment was performed before BTX-A infiltration and 4weeks after treatment. The effect of BTX-A on face muscle function, quality of life, and synkinesis was evaluated using the Sunnybrook Facial Grading System (SFGS), the Facial Clinimetric Evaluation (FaCE) questionnaire, and the Synkinesis Assessment Questionnaire (SAQ), respectively.
ResultsMean SFGS scores increased from 64.8 to 69.9 after BTX-A infiltration (P=.004). Increases were also observed in mean total FaCE scores (from 52.42 to 64.5; P<.001) and the mean score on the FaCE social function subscale (from 61.15 to 78.44; P<.001). Mean SAQ scores decreased from 46.22 to 37.55 after BTX-A infiltration (P=.001).
ConclusionsBTX-A infiltration increases face muscle function, improves quality of life, and reduces synkinesis in patients with sequelae of PFP.
Las secuelas secundarias a una parálisis facial periférica (PFP) ocurren cuando la lesión provocada en el nervio facial no se resuelve de manera completa. Estas secuelas pueden provocar serios trastornos tanto físicos como psicológicos, que incidirán negativamente en la calidad de vida de los afectados1,2.
Las secuelas físicas principales son la paresia muscular, la hipertonía, la contracción muscular mantenida (CMM), el espasmo hemifacial y las sincinesias, que consisten en la contracción involuntaria de un músculo que acompaña a la contracción voluntaria de otro. Las sincinesias más comunes son el cierre del ojo al bostezar, reír o masticar, la elevación de la comisura de la boca al levantar la frente, la aparición de los cordones del platisma al arrugar los labios y la elevación de la comisura de la boca al cerrar el ojo. Su patogénesis es desconocida, aunque se postula la regeneración aberrante de las fibras del nervio facial y la reorganización sináptica en el núcleo del nervio facial como mecanismos responsables de las sincinesias, los espasmos, la hipertonía y las CMM3. Estos movimientos anormales dificultan la movilidad de los músculos paréticos, de manera que, además de la sensación de rigidez, tensión o dolor, se añade la distorsión en la simetría facial, tanto en reposo como en movimiento.
Por otro lado, el rostro es una de las partes del cuerpo más relevantes a nivel social: es la parte que más nos identifica como individuos, es una entidad fundamental en relación con la imagen y es un elemento primordial en el proceso de interacción social. De esta manera, la afectación del rostro por una PFP puede provocar un trastorno psicológico que repercuta negativamente en la autoestima y en la socialización4.
La toxina botulínica tipoA (TXB-A) produce una parálisis muscular reversible por la inhibición de la liberación de acetilcolina en la unión neuromuscular, sin provocar lesión a largo plazo en el músculo o el nervio. Desde hace varias décadas se ha ido aplicando a una gran variedad de patologías, como el estrabismo, el blefarospasmo, la disfonía espasmódica, la cefalea, la acalasia, la hiperhidrosis o algunos trastornos esfinterianos5. Las infiltraciones de TXB-A han demostrado ampliamente su eficacia para disminuir los movimientos faciales anormales: espasmos, hipertonía, CMM o sincinesias. Pero también mejoran la simetría facial en reposo y en movimiento, así como la expresividad facial, siendo una opción de tratamiento de mínima invasión y sin efectos adversos relevantes6-11. No obstante, a pesar de que existen múltiples trabajos sobre el uso de la TXB-A como tratamiento de las secuelas de la PFP, pocos estudios valoran la eficacia del tratamiento en relación con la calidad de vida.
Por todo ello, en este trabajo queremos valorar el efecto de las infiltraciones de TXB-A como tratamiento de las secuelas de la PFP en nuestro entorno. Además de realizar una evaluación del efecto sobre la funcionalidad facial y la reducción de sincinesias, nuestra propuesta quiere incidir en la valoración del efecto sobre la calidad de vida.
Material y métodosSe realizó un estudio prospectivo sobre una cohorte de 20 pacientes que presentaban secuelas por haber sufrido una PFP cuya resolución no fue completa, a los que se realizaron infiltraciones de TXB-A con el objetivo de minimizar dichas secuelas, que comprendían predominantemente paresia muscular, hipertonía, CMM, espasmos y sincinesias.
El grupo de estudio consistió en 15 mujeres (75%) y 5 hombres (25%), con una afectación izquierda en 13 casos (65%) y derecha en 7 de ellos (35%). En cuanto a la etiología, 5 fueron de origen quirúrgico (uno por neurinoma, uno por meningioma, 2 por cirugía otológica y uno por tumor de parótida) (25%), 11 por parálisis facial de Bell (55%), 3 por herpes zóster (15%) y uno por crisis hipertensiva (5%). La edad de los participantes se encontraba entre 39 y 78años, con una media de 58,1años (DE=12,07). El tiempo de evolución variaba desde los 6meses hasta los 164, con una media de 26,5meses (rango intercuartílico [IQR]=8,25-70,5).
La detección de los pacientes se realizó a partir de las consultas externas del servicio de Rehabilitación y Medicina Física de la Xarxa Sanitària i Social Santa Tecla (Tarragona), realizando las infiltraciones entre abril de 2017 y mayo de 2019.
Se utilizaron los siguientes criterios de inclusión: mayores de 18años, tiempo mínimo de evolución de 6meses desde la lesión, resolución incompleta de la PFP y colaboración en la realización de los cuestionarios. Además, todos los pacientes realizaron previamente un tratamiento personalizado basado en la reeducación neuromuscular, con una primera fase de tratamiento en régimen ambulatorio y posteriormente un programa de ejercicios domiciliarios.
Las escalas y cuestionarios utilizados fueron los siguientes:
- -
Sunnybrook Facial Grading System (SFGS). Es una escala de medición del grado de deficiencia en la PFP. Se trata de una escala numérica de 0 a 100 que valora el movimiento, la simetría en reposo y las sincinesias, donde 100 se considera la normalidad12.
- -
Facial Clinimetric Evaluation (FaCE). Cuestionario que valora la calidad de vida de los pacientes afectados por una PFP. Se trata de una escala numérica de 0 a 100 subdividida en diversos apartados (movimiento, confort, oral, ojo, lagrimal y social), donde 100 se considera la normalidad. Se utilizó el FaCE Total y la subescala Social del cuestionario13.
- -
Synkinesis Assessment Questionnaire (SAQ). Cuestionario que valora las sincinesias de diferentes grupos musculares en los pacientes afectados por secuelas de una PFP. Se trata de una escala numérica de 20 a 100, donde a mayor severidad de las sincinesias se obtiene mayor puntuación14.
Se realizaron una evaluación clínica y una cumplimentación de los cuestionarios previamente a las infiltraciones (el mismo día) y después de 4semanas.
La localización y la dosificación de las infiltraciones de TXB-A se decidió en cada paciente en función del patrón individual de secuelas que presentaba: asimetría facial, hipertonía, CMM, sincinesias y sobrecarga de la musculatura facial. Las infiltraciones las realizó un mismo profesional en todos los casos, y se utilizó TXB-A onabotulinum (Botox)® en 18 de los pacientes e incobotulinum (Xeomin)® en otros 2 pacientes. Se utilizó una dilución de 100UI en 2ml o 50UI en 1ml de suero fisiológico en jeringas de 1ml y aguja de 30G. La dosis en cada punto de infiltración variaba desde 1UI hasta 5UI en función del músculo diana.
El análisis estadístico se realizó mediante el paquete estadístico SPSS versión 17.0. Se utilizó la t de Student para datos apareados, y se consideró un nivel de significación estadística de p<0,05.
Este estudio fue aprobado por el Comité Ético de Investigación Clínica correspondiente, con el número de referencia C.I. 071/2017.
ResultadosLas dosis utilizadas en las infiltraciones de TXB-A variaron desde las 7,5UI hasta las 100UI. En uno de los pacientes se infiltraron 7,5UI (5%), en 2 de ellos 45UI (10%), en 11 pacientes 50UI (55%), en un paciente 85UI (5%), en 4 pacientes 90UI (20%) y en un paciente 100UI (5%).
Los músculos diana en el lado sano fueron frontalis, zygomaticus major, corrugator, mentalis y depressor labii inferioris, mientras que en el lado afectado incluían frontalis, corrugator, orbicularis oculi, mentalis, depressor labii inferioris, levator labii superioris, platysma, buccinator, masseter, temporalis y sternocleidomastoideus. Cabe señalar que estos tres últimos músculos no están inervados por el nervio facial, pero en varios de los pacientes afectados por secuelas de una PFP se detectó una hipertonía en estos músculos, por lo que se procedió a su infiltración.
Los valores del SFGS previos a las infiltraciones de TXB-A obtuvieron una media de 64,8 (DE=15,75), que se elevó a 69,7 (DE=16,10) después del tratamiento. La media de las puntuaciones del FaCE Total se incrementó tras las infiltraciones de 52,42 (DE=22,29) a 64,5 (DE=17,76), como también lo hizo la media de la subescala Social del FaCE, de 61,15 (DE=29,07) a 78,44 (DE=23,25). Por otra parte, la media de los valores del SAQ disminuyó de 46,22 (DE=12,44) a 37,55 (DE=10,95) después del tratamiento con TXB-A. Todos los resultados fueron estadísticamente significativos (p<0,05) (tabla 1).
Resultados de los valores de SFGS, FaCE Total, FaCE Social y SAQ pre y post infiltración de TXB-A
| Media (DE) | Diferencia medias | p* | IC 95% | |
|---|---|---|---|---|
| SFGS pre TXB-A | 64,80 (15,75) | 4,9 | 0,004 | 1,73-8,07 |
| SFGS post TXB-A | 69,70 (16,10) | |||
| FaCE Total pre TXB-A | 52,42 (22,29) | 12,08 | <0,001 | 6,63-17,53 |
| FaCE Total post TXB-A | 64,50 (17,76) | |||
| FaCE Social pre TXB-A | 61,15 (29,07) | 17,29 | <0,001 | 10,21-24,37 |
| FaCE Social post TXB-A | 78,44 (23,25) | |||
| SAQ pre TXB-A | 46,22 (12,44) | 8,67 | 0,001 | 3,86-13,47 |
| SAQ post TXB-A | 37,55 (10,95) |
DE: desviación estándar; IC: intervalo de confianza.
Como efectos secundarios se observó en tres de los pacientes un aumento leve de la debilidad del músculo orbicularis oculi, así como un ligero aumento de la debilidad del músculo levator labii superioris con caída del labio superior en otros dos casos.
DiscusiónEl rostro es, probablemente, la parte del cuerpo más relevante a nivel social. Como señala Le Breton, «todo individuo, incluso el más humilde, lleva su rostro como el mayor signo de su diferencia. Es el lugar más humano del hombre»15, porque se trata del elemento fundamental del cuerpo que nos identifica como individuos únicos, el rasgo definitivo que nos diferencia a una persona de otra. La PFP supone así un atentado contra la identidad individual, que muchos de los pacientes expresan («ya no soy yo; este de la foto no soy yo»). También la PFP supone una agresión al modelo de belleza hegemónico, que se basa en el equilibrio, la armonía y las proporciones geométricas16. Pero la dimensión más afectada después de una PFP es la interacción social, donde el rostro representa el elemento corporal fundamental en la presentación del individuo, en el cara a cara cotidiano o en la comunicación no verbal a través de las expresiones faciales o la ausencia de ellas15,17. Así, una persona afectada de PFP puede sufrir una discapacidad social, un estigma que estará presente en todas las interacciones sociales cara a cara y que le obligará a poner en marcha una serie de estrategias sociales como el disimulo, el enmascaramiento, la exhibición o el enclaustramiento social15,17.
Es por lo expuesto anteriormente que consideramos insuficiente la valoración de la funcionalidad facial en la PFP de manera exclusiva, sin valorar la afectación psicológica del paciente o el impacto en la calidad de vida. El análisis de la afectación psicológica de estos pacientes puede ser complejo y puede aparecer limitado por el cuestionario utilizado, de forma que herramientas cualitativas como la entrevista en profundidad podrían aportar mayor información. Recomendamos la utilización de instrumentos de medida complementarios a la valoración de la funcionalidad facial que objetiven el padecimiento o la afectación en la calidad de vida de estos pacientes.
Está ampliamente demostrado que las infiltraciones de TXB-A son una herramienta eficaz, mínimamente invasiva y sin efectos adversos relevantes para combatir las secuelas de la PFP, tanto para los movimientos faciales anormales como para mejorar la simetría facial en reposo y en movimiento5-11. El efecto comienza a notarse al cabo de 3-7días desde la infiltración, y la duración del beneficio dura alrededor de los 4meses8. Debilitar la musculatura del lado no paralizado no solamente consigue una mayor simetría, sino que también permite que el lado afectado se fortalezca e incremente su funcionalidad9,10. También la reducción de las sincinesias, de la CMM y de la hipertonía puede aumentar la movilidad facial del lado afectado, ya que los músculos paréticos no se verán interferidos por estos movimientos anormales8, aunque también es posible que la movilidad disminuya por el mismo efecto de la TXB-A18.
En nuestro trabajo hemos obtenido resultados que muestran que las infiltraciones de TXB-A mejoran la funcionalidad facial valorada mediante el SFGS, con resultados estadísticamente significativos (p=0,001), lo que confirma lo observado en la bibliografía6-8,10,11, aunque la diferencia de medias obtenida no es tan marcada como en los estudios señalados. No obstante, es relevante señalar que aparecen estudios, como el de Couch et al.18, que observaron una disminución del SFGS debida a la disminución de la movilidad por efecto de la TXB-A.
Por otro lado, nuestros resultados muestran una disminución de las sincinesias valorada a través del SAQ, con resultados estadísticamente significativos (p=0,004), que también confirman las conclusiones de los trabajos consultados6,7. Como ocurre con el SFGS, la diferencia de medias que hemos obtenido en el SAQ no es tan marcada como en estos estudios.
A pesar de que existe una amplia bibliografía en relación con la valoración del efecto de las infiltraciones de TXB-A sobre las secuelas de la PFP, son pocos los trabajos que valoran la eficacia del tratamiento en la mejora de la calidad de vida. En la revisión que Fuzi et al.19 realizaron con ese objetivo encontraron solamente 6 trabajos reseñables que muestren que se trata de un tratamiento efectivo y mínimamente invasivo que mejora la calidad de vida de los pacientes afectados por secuelas de una PFP. En uno de estos trabajos, Kleiss et al.20 demostraron un incremento estadísticamente significativo en los aspectos Social y Confort Facial de la escala FaCE tras la infiltración de TXB-A, mientras que Mehta y Hadlock21 observaron este incremento estadísticamente significativo en todas las subescalas de la escala FaCE. Aunque no aparecen en la revisión de Fuzi et al.19, Couch et al.18 también observaron un incremento estadísticamente significativo en los aspectos Social y Confort Facial de la escala FaCE tras la infiltración de TXB-A. En nuestro trabajo hemos analizado el FaCE Total y el FaCE Social, sin poner atención en otras subescalas, confirmando que las infiltraciones de TXB-A mejoran la calidad de vida de las personas afectadas por una PFP, con resultados estadísticamente significativos y con unas diferencias de medias mayores que las señaladas por estos autores.
Otros trabajos han utilizado la escala Facial Disability Index (FDI) como herramienta de valoración de calidad de vida tras la infiltración de TXB-A22. Salles et al.9 observaron un incremento estadísticamente significativo en las subescalas Física y Social del FDI al cabo de 6meses de la infiltración, mientras que Do Nascimento et al.23 detectaron un aumento estadísticamente significativo de la subescala Social del FDI después de la infiltración de OnabotulinumtoxinA.
Por su parte, De Carvalho et al.24 utilizaron el cuestionario Body Image Quality of Life Inventory (BIQLI) para demostrar que las infiltraciones de TXB-A mejoraban la imagen corporal al cabo de 6meses de las infiltraciones, con resultados estadísticamente significativos.
Otros autores han utilizado cuestionarios propios que incluían aspectos físicos, psicológicos y sociales para valorar el efecto de las infiltraciones de TXB-A sobre la calidad de vida, la interacción social y la autopercepción, con resultados estadísticamente significativos que indican una mejoría en todos estos aspectos. No obstante, el uso de un cuestionario no validado provoca que los resultados se deban valorar con prudencia10,11,25.
Como hemos visto, no existe una herramienta consensuada para valorar la afectación en la calidad de vida de las secuelas de la PFP19,20. Tanto la escala de FDI como la FaCE fueron elaboradas y validadas con este fin, pero no existe consenso unánime al respecto. De los trabajos analizados, algunos utilizaron la herramienta del FaCE18,20,21, otros se decantaron por el FDI9,23, y otros elaboraron un cuestionario propio10,11,25. El problema de los cuestionarios propios es la reproductibilidad, y por otro lado nos encontramos con que las escalas FaCE y SAQ no se encuentran validadas al castellano. Su validación supondría un avance para el estudio de la calidad de vida en los pacientes con una PFP en nuestro contexto. Recomendamos la utilización en la práctica clínica de algún instrumento de medida complementario a la funcionalidad facial, destacando la escala FaCE de calidad de vida. Aunque presenta el hándicap de que no se encuentra validada al castellano, muestra una alta correlación con escalas de funcionalidad facial (SFGS), de discapacidad (FDI) y de afectación psicológica (Hospital Anxiety and Depression Scale [HADS])4.
En cuanto a la técnica de infiltración, es importante resaltar que las infiltraciones de TXB-A son un tratamiento muy personal e individualizado, ya que cada paciente presenta unas secuelas concretas dentro de un patrón de reinervación aberrante que incluye la paresia muscular, la hipertonía, las CMM, los espasmos y las sincinesias, con una amplia variabilidad de una persona a otra. Además, no todos los afectados conceden la misma importancia a los mismos aspectos de estas secuelas, de forma que es importante tener en cuenta la percepción subjetiva de los pacientes para orientar el patrón de infiltración de TXB-A. Por otro lado, la experiencia del profesional que infiltra es un factor fundamental. La dosificación de las infiltraciones se determina de manera cuidadosa, ya que existe el riesgo de que, al tratar de reducir la hipertonía, las CMM y las sincinesias, se incremente la debilidad de los músculos paréticos. Se debe prestar especial atención a determinados músculos, como el zygomaticus major y el levator labii superioris, que frecuentemente combinan la hipertonía y la paresia, y en los casos en que se decida infiltrar se deben utilizar dosis muy pequeñas (hasta 1,5UI)8,9. En nuestro trabajo, dos pacientes experimentaron un ligero aumento de la debilidad del músculo levator labii superioris con caída del labio superior tras la infiltración de 1,25UI de TXB-A, del que recuperaron al cabo de 3semanas.
Por otro lado, muchos de los afectados por secuelas de PFP presentan una hipertonía en músculos que no dependen del nervio facial lesionado, como pueden ser el masseter, el temporalis y el sternocleidomastoideus. En los casos en que detectamos esta hipertonía dichos músculos fueron infiltrados, con una importante mejoría en cuanto a la sensación de agarrotamiento y/o dolor. El mecanismo por el que estos músculos aumentan de tono es una incógnita que no sabemos explicar fisiológicamente ni hemos encontrado bibliografía referente al tema. La hipótesis que proponemos es que una PFP con secuelas permanentes provoca una alteración biomecánica en actividades faciales como la masticación, la gesticulación o el habla, de forma que otros músculos no dependientes del nervio facial sufren una sobrecarga que puede provocar tensión o dolor.
Los efectos secundarios observados en 5 de los participantes (3 casos con ligero aumento de la debilidad del músculo orbicularis oculi, 2 casos con ligero aumento de la debilidad del músculo levator labii superioris con caída del labio superior) concuerdan con los trabajos analizados en la bibliografía, que incluyen dificultad en el habla, el comer y el beber8,9,19,23. Tal y como destaca la bibliografía analizada, los efectos secundarios son poco relevantes y transitorios, en comparación con el beneficio que los pacientes encuentran en relación con la mejora en la calidad de vida. En nuestro estudio los efectos secundarios observados fueron leves, desapareciendo al cabo de 3-4semanas. No observamos complicaciones como ptosis, sequedad ocular, queratitis, lagoftalmos o síntomas sistémicos.
Cabe señalar que nuestro estudio tiene ciertas limitaciones que obligan a valorar los resultados con cautela. Por un lado, no existe grupo control en el estudio, además de que la muestra es relativamente pequeña. Por otro lado, los cuestionarios FaCE y SAQ no se encuentran validados al castellano. Por último, la valoración de la calidad de vida se realiza a través de un cuestionario, que ofrece una información muy limitada en relación con una dimensión tan compleja como es la calidad de vida.
ConclusionesLas infiltraciones de TXB-A en pacientes con secuelas de PFP mejoran la funcionalidad facial y reducen las sincinesias.
Se trata de un tratamiento mínimamente invasivo, sin efectos adversos relevantes, que produce una mejoría en la calidad de vida de estos pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.