Los síndromes coreicos son trastornos del movimiento asociados a enfermedades hereditarias, metabólicas, infecciosas, neurodegenerativas, autoinmunes e iatrogénicas1. Su asociación con procesos neoplásicos es inusual, representando en torno al 1% de los síndromes paraneoplásicos2.
Se presenta el caso de una paciente de 62 años que ingresa por un cuadro de un mes de evolución de inestabilidad para la marcha asociada a labilidad emocional y alteración del comportamiento con desinhibición y verborrea. Refería una pérdida de 20kg en los 2 últimos meses. La exploración reveló la presencia de movimientos coreiformes que parasitaban los movimientos voluntarios, afectando simétricamente tanto a extremidades como a tronco y cuello, desaparecían con el reposo y se exacerbaban en situación de estrés. Se observó una importante astasia y una marcha inestable, sin ataxia ni aumento de base de sustentación. El tono muscular era normal, sin bradicinesia ni distonías asociadas. El balance muscular y los reflejos estaban conservados, sin signos de liberación piramidal. No se observaron dismetrías, ni alteraciones sensitivas.
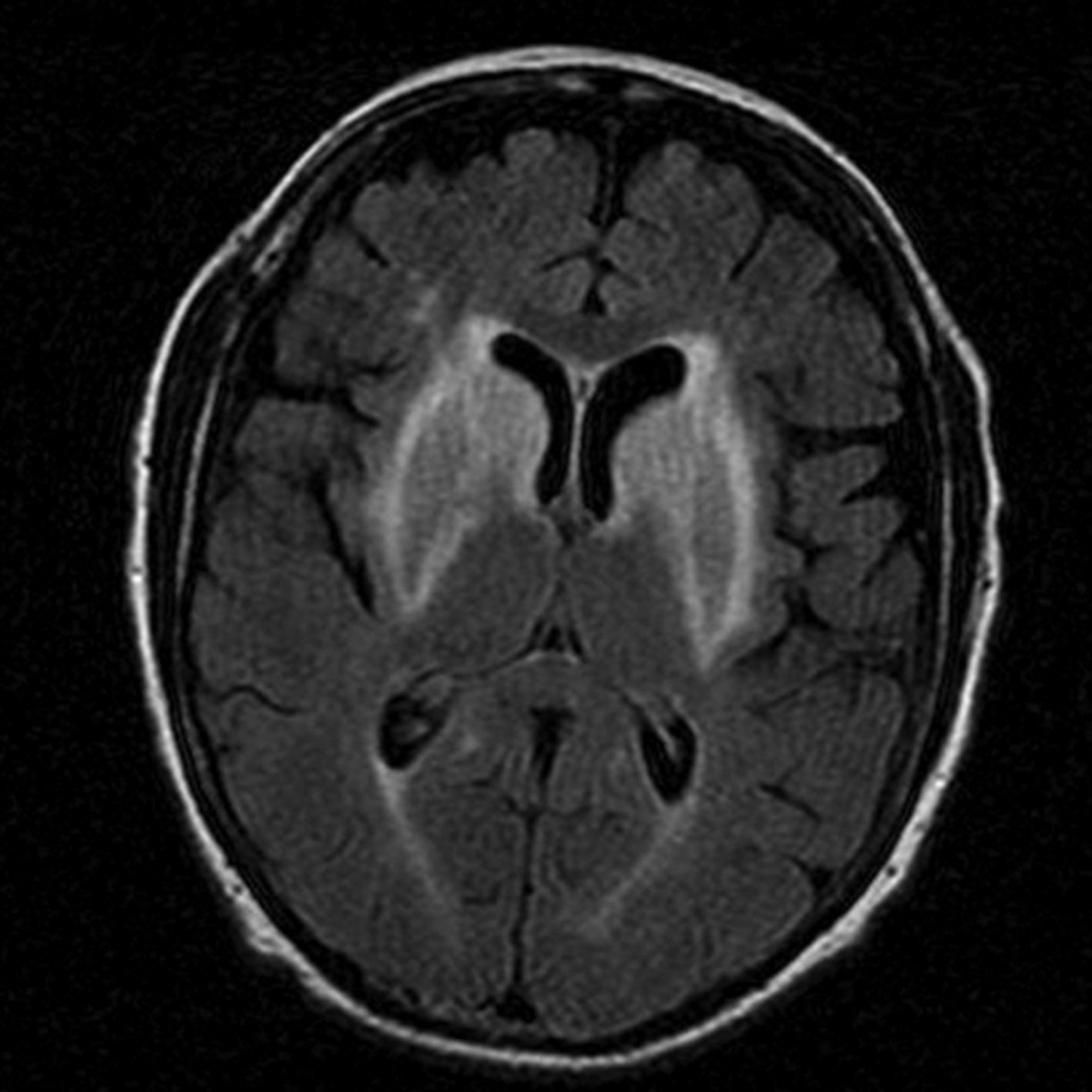
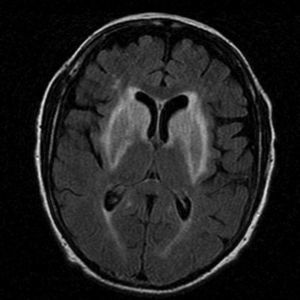
Entre los datos complementarios, una RM cerebral mostró una afectación simétrica de ambos núcleos estriados y de los brazos anteriores de ambas cápsulas internas, con aumento de señal en secuencias FLAIR y T2, sin brillo en las imágenes de difusión ni alteración de señal en T1 (fig. 1).
Se realizó un estudio metabólico completo, con curva lactato-amonio, cobre, ceruloplasmina, y perfil hepático, cuyos parámetros se encontraban dentro de la normalidad. En la serología en sangre se encontró un título elevado de anticuerpos FTA, con RPR negativo. Las serologías para VIH y para hepatitis B y C fueron negativas.
El líquido cefalorraquídeo presentaba una pleocitosis de 38 linfocitos/ml con glucosa, proteínas, ADA y ácido láctico dentro de la normalidad. El cultivo fue negativo. Los anticuerpos VDRL fueron negativos. La citología y citometría de flujo no mostraron celularidad neoplásica. Mediante inmunoblot se observó la presencia de una banda correspondiente a anticuerpos CV2/CRMP5, con anticuerpos Hu/ANNA1 negativos.
En la TC toracoabdominal se hallaron adenopatías mediastínicas, paratraqueales derechas, subcarinales e hiliares izquierdas de aspecto infiltrativo tumoral. Tras su una punción mediante ecobroncoscopia, se llegó al diagnóstico anatomopatológico de carcinoma microcítico de pulmón.
Ante la progresión del cuadro, se inició tratamiento con metilprednisolona 500mg/24h y benzilpenicilina intravenosa. Esta última se mantuvo durante 3 días, modificándose por 3 dosis de benzilpenicilina intramuscular semanal, al considerar improbable la presencia de neurosífilis por la presencia de anticuerpos RPR negativo en suero y de anticuerpos VDRL negativos en líquido cefalorraquídeo. Coincidiendo con el tratamiento con penicilina intravenosa se observó un empeoramiento de la corea. Posteriormente se inició tratamiento quimioterápico, tras el que mejoró significativamente, con una mínima persistencia de la misma.
Ante un síndrome coreico con lesiones bilaterales en ganglios de la base, con hiperintensidad en secuencias T2 y normoseñal en T1 debe hacerse un diagnóstico diferencial con patologías como la enfermedad de Wilson, la enfermedad de Huntington, síndromes Huntington-like como la forma priónica o HDL-1, la ataxia espinocerebelosa tipo 17 (SCA 17) o HDL-3 y la atrofia dentorrubropalidolusiana, encefalopatía hipóxico-isquémica, crisis hipoglucémicas, intoxicaciones por monóxido de carbono o cianuro, enfermedades mitocondriales, encefalitis infecciosas y en enfermedad de Creutzfeldt-Jakob entre otras1,3. La ausencia de episodios causales de encefalopatía hipóxico-isquémica y de exposición a tóxicos, con un estudio metabólico dentro de la normalidad, el inicio subagudo y la evolución progresiva del cuadro excluyeron estas patologías. No se determinó la presencia de acantocitos en sangre para descartar una corea-acantocitosis dado el resto de los hallazgos paraclínicos. Aunque se han descrito casos de corea asociada a neurosífilis que presentan buena respuesta al tratamiento con penicilina intravenosa4, la presencia en la paciente de sífilis se consideró un hallazgo casual, siendo improbable la afectación neurológica dados los hallazgos serológicos y la progresión de la sintomatología a pesar del tratamiento con benzilpenicilina intravenosa.
El cuadro clínico fue secundario a un síndrome paraneoplásico por anticuerpos onconeuronales CV2/CRMP5; siendo estos los que con mayor frecuencia se han descrito en síndromes coreicos paraneoplásicos (64%)2. En ocasiones pueden asociarse a anticuerpos Hu/ANNA1 (12%), que también pueden expresarse en solitario (19%)2. Asimismo existen casos sin anticuerpos onconeuronales asociados2. La corea es el síntoma guía, pudiendo aparecer en ausencia de otras manifestaciones que se le han atribuido con frecuencia como opsoclonus-mioclonus, polineuropatía, ataxia cerebelosa, alteraciones psiquiátricas, encefalitis límbica; o características de anticuerpos CV2/CRMP5 como alteraciones visuales o síndrome miasteniforme tipo Eaton-Lambert asociado a timoma2,5–8.
El tumor que con mayor frecuencia se asocia a esta patología es el carcinoma microcítico de pulmón, con casos descritos de carcinomas de colon, de riñón, no microcíticos de pulmón, germinomas y linfomas2,9.
Una RM cerebral normal no excluye esta patología. En una de las mayores series de casos publicada de síndromes coreicos paraneoplásicos, de 12 pacientes con RM cerebral esta fue normal en 7. En otros 4, la RM inicial presentó alteraciones difusas en sustancia blanca, desarrollando durante el seguimiento alteraciones en ganglios de la base con hiperseñal en T2 y FLAIR en 2 de ellos2. Otros autores han descritos casos con afectación inicial aislada en ganglios de la base, que en ocasiones ha desaparecido con el tiempo7. La afectación amigdalar típica de la encefalitis límbica es infrecuente, ya que tan solo se observó en uno de estos 12 casos, en relación con anticuerpos Hu/ANNA12; y en uno de otros 29 pacientes revisados, siendo secundaria a anticuerpos CV2/CRMP52,10. La lesión del núcleo ventral del estriado secundario al daño difuso del mismo podría ser el sustrato anatómico de la alteración conductual en esta paciente; si bien al contrario que en la corea, no se produjo mejoría de la misma a pesar del tratamiento.
Aunque puede producirse mejoría con tratamiento inmunomodulador7, el pronóstico depende de la progresión tumoral2. Se han descrito casos con buena respuesta al tratamiento médico sintomático (haloperidol, clonacepan, tiaprida)2. En la paciente se obtuvo una buena respuesta inicial a diazepam, con posterior progresión de la sintomatología hasta el inicio de la quimioterapia.
Los hallazgos aquí presentados están en línea con los descritos en casos anteriores. Ante un síndrome coreiforme de instauración subaguda en pacientes mayores de 40 años con afectación estriatal en la RM cerebral debe considerarse la existencia de un proceso paraneoplásico una vez descartadas otras patologías, debiendo descartar en primer lugar la presencia de un carcinoma no microcítico de pulmón con CV2/CRMP5 y/o Hu/ANNA1 asociados.