Editado por: Dr. Mariano de la Figuera von Wichmann
(Clínica Olivé Gumà, Barcelona, Spain)
Prof. Dr. Elena Segura-Grau
(Tondela Viseu Hospital Center, Viseu, Portugal)
Última actualización: Diciembre 2024
Más datosEl nódulo tiroideo es una lesión frecuente dentro del tiroides. Su incidencia se sitúa entre un 50-60%, y la mayoría son asintomáticos y benignos (90-95%), realizándose con frecuencia su diagnóstico como hallazgo incidental. El objetivo principal de su estudio es descartar el cáncer tiroideo.
La ecografía cervical es la técnica diagnóstica no invasiva de elección, para estudiar la glándula tiroidea y su enfermedad, incluido el nódulo tiroideo, por ser la técnica con mejor relación coste/beneficio. Junto con la anamnesis, la exploración física, los antecedentes personales y familiares y las pruebas de laboratorio, posibilita el primer enfoque diagnóstico. La ecografía permite la descripción de los nódulos tiroideos atendiendo a su estructura, morfología, márgenes, tamaño, ecogenicidad, vascularización, calcificaciones y existencia o no de ganglios de aspecto patológico. Posteriormente, la aplicación de sistemas de estratificación de riesgo, como la clasificación TI-RADS, permitirá identificar aquellos nódulos sospechosos de alto riesgo de malignidad estableciendo la indicación de PAAF, determinante para la actitud terapéutica posterior. La ecografía, por tanto, permite al médico de familia una rápida orientación del paciente con nódulo tiroideo, especialmente útil ante la alta sospecha de malignidad. Al tratarse de una técnica operador/dependiente, adquirir conocimientos y habilidades en su manejo aumentará la fiabilidad diagnóstica.
The thyroid nodule is a frequent lesion within the thyroid. Its incidence is between 50%-60% and most of them are asymptomatic and benign (90-95%) and its diagnosis is frequently made as an incidental finding. The main objective of their study is to rule out thyroid cancer.
Cervical ultrasound is the non-invasive diagnostic technique of choice to study the thyroid gland and its pathology, including the thyroid nodule, as it is the technique with the best cost-benefit ratio. Together with the anamnesis, physical examination, personal and family history and laboratory tests, it enables the first diagnostic approach. Ultrasonography allows the description of thyroid nodules according to their structure, morphology, margins, size,echogenicity, vascularization, calcifications and whether or not there are pathological lymph nodes. Subsequently, the application of risk stratification systems, such as the TI-RADS classification, will make it possible to identify those nodules suspected of having a high risk of malignancy, establishing the indication for FNA, which is decisive for the subsequent therapeutic approach. Ultrasound therefore allows the family physician a quick orientation of the patient with a thyroid nodule, especially useful when there is a high suspicion of malignancy. As it is an operator-dependent technique, acquiring knowledge and skills in its use will increase diagnostic reliability.
Los nódulos tiroideos son una enfermedad frecuente, presente hasta en un 60% de los sujetos sanos, asintomáticos (es decir, pacientes eutiroideos y sin síntomas compresivos, ni estéticos), lo que supone que aproximadamente la mitad de la población adulta desarrolla uno o más nódulos tiroideos hacia los 60 años, puesto que la prevalencia del nódulo tiroideo aumenta con la edad. De ellos, solo un 4-10% son de tipo maligno y precisarán tratamiento quirúrgico, vigilancia activa o técnicas mínimamente invasivas1–3.
El hallazgo de los nódulos tiroideos puede derivarse de 3 situaciones clínicas2,4,5:
- –
Estudio de un paciente sintomático, con síntomas compresivos o de carácter estético, o por síntomas relacionados con la alteración de la función tiroidea.
- –
Exploración física de un paciente asintomático, como hallazgo en la palpación cervical por otro motivo (incidencia de un 5%).
- –
Realización de estudios de imagen, principalmente ecografía cervical, TAC, RMN o PET/TAC, como hallazgo casual.
El mayor acceso de la población a la atención sanitaria junto con la mayor accesibilidad a las técnicas de imagen, ha supuesto un aumento considerable en el diagnóstico de nódulos tiroideos incidentales (incidentalomas tiroideos). Aunque la mayoría de los pacientes con nódulos tiroideos son asintomáticos, la ausencia de síntomas no descarta la malignidad. Es por ello crucial hacer una adecuada valoración del paciente con nódulo tiroideo, basada en la historia clínica, la exploración física, determinaciones analíticas con medición de hormona estimulante de la tiroides (TSH) y evaluación ecográfica, recursos todos al alcance del médico de familia, cuyo papel en el diagnóstico y manejo del nódulo tiroideo es esencial para detectar tempranamente aquellos casos de alto riesgo de malignidad2.
El análisis citológico de muestras de PAAF de aquellos nódulos identificados como de alto riesgo por ecografía, es la herramienta diagnóstica más rentable para la evaluación clínica de malignidad en nódulos tiroideos, orientando hacia la necesidad o no de extirpación quirúrgica. No obstante, es un procedimiento invasivo que conlleva riesgos de complicaciones3. Por este motivo es fundamental hacer una adecuada valoración del riesgo de cada paciente, mediante el uso de la ecografía cervical, que nos permitirá describir las características de los nódulos tiroideos y clasificarlos en función de las mismas, estratificando según riesgo de malignidad3.
IndicacionesLa ecografía cervical es la técnica de diagnóstico no invasiva de elección, para estudiar la glándula tiroidea y su enfermedad, incluido el nódulo tiroideo, por ser la técnica con mejor relación coste beneficio. Posibilitará al médico de familia una aproximación diagnóstica rápida y, por tanto, una derivación sin esperas, si tenemos sospechas de cáncer de tiroides, para realización de PAFF de la lesión u otras técnicas diagnósticas que se pudieran necesitar para el diagnóstico definitivo, con la consiguiente mejora en el tratamiento y el pronóstico del paciente.
Al tratarse de una técnica operador/dependiente, adquirir conocimientos de la anatomía del tiroides y de la técnica ecográfica y habilidades en su manejo, aumentará nuestra fiabilidad diagnóstica1,2,6.
Por otro lado, dado el número de incidentalomas tiroideos y la repercusión que su estudio puede tener sobre los pacientes y el sistema sanitario (costes emocionales y económicos), para evitar el sobrediagnóstico y sobretratamiento (PAAF y cirugías innecesarias), es imprescindible determinar las principales indicaciones de la ecografía cervical en el estudio del nódulo tiroideo, las cuales recogemos a continuación:
- 1.
No realizar ecografía para la detección del cáncer de tiroides en los adultos asintomáticos. La prevalencia del cáncer de tiroides frente a la prevalencia de nódulos tiroideos benignos en la población general desaconseja el cribado oportunista poblacional. Sus efectos nocivos superan sus beneficios potenciales3.
- 2.
Realizar la ecografía diagnóstica ante la presencia de nódulos tiroideos palpables o detectados de forma incidental con otras pruebas o bocio nodular3,7.
- 3.
Se debe realizar ecografía cervical ante la sospecha de nódulo tiroideo y sintomatología sugestiva de mayor riesgo de malignidad: disfagia, disfonía, tos crónica, linfadenopatía cervical, dolor cervical anterior.
- 4.
La ecografía es de elección para el seguimiento de los nódulos tiroideos asintomáticos clasificados como de bajo riesgo.
- 5.
En los pacientes asintomáticos, puede plantearse el cribado de cáncer de tiroides si existen factores de riesgo reconocidos para enfermedad tiroidea maligna8:
- •
Historia de irradiación cervical en la infancia o en la adolescencia,
- •
Antecedentes familiares de cáncer de tiroides o síndromes hereditarios que incluyen una predisposición al cáncer de tiroides: síndrome de hamartoma tumoral PTEN (homólogo de fosfatasa y tensina) enfermedad de Cowden, poliposis adenomatosa familiar (PAF), complejo de Carney, neoplasia endocrina múltiple (NEM)-2, síndrome de Werner/progeria.
- •
En el caso de detección de nódulos tiroideos, las características ecográficas de estos nódulos se utilizan para evaluar mejor el riesgo de malignidad y determinar así la actitud a seguir, especialmente la indicación de PAAF. La ecografía se utiliza también como guía para realizar las punciones diagnósticas con aguja fina.
La Sociedad Española de Ultrasonidos (SEUS), recomienda describir en un informe nuestra exploración ecográfica de manera estructurada: motivo de exploración, comentario técnico, descripción de hallazgos, conclusión diagnóstica, diagnóstico diferencial y recomendaciones de actos médicos posteriores, especialmente nuevas exploraciones11.
Técnica de exploración y hallazgos normalesLa glándula tiroides se sitúa en la parte media anterior del cuello, inferior al cartílago cricoides en situación muy superficial. Está formada por 2 lóbulos laterales que se unen en el istmo, adquiriendo una morfología de H o mariposa.
El tiroides normal del adulto presenta unas dimensiones variables, en general con un eje longitudinal entre 4-6cm, un eje anteroposterior menor a 2cm y un eje transversal también inferior a 2cm. El grosor medio del istmo es de unos 3mm, y el volumen medio tiroideo total es de 9-10cc12.
Al tratarse de una glándula de localización muy superficial se recomienda el uso de sondas lineales de alta frecuencia, entre 5 y 17MHz, que van a permitir una alta resolución. En ocasiones, en pacientes con obesidad mórbida o bocio multinodular de gran tamaño, puede ser necesario el uso de sonda cónvex de baja frecuencia. La técnica no requiere preparación previa por parte del paciente.
La exploración ecográfica se realizará idealmente con el paciente en decúbito supino, y el cuello en hiperextensión. Una leve rotación contralateral nos puede permitir un abordaje más completo de cada lóbulo. En los pacientes con antecedentes de vértigo postural, se podrá realizar en posición sentada, con apoyo dorsal. Se utilizará abundante gel que facilite el desplazamiento del transductor, evitando ejercer presión.
Es importante establecer una sistemática de exploración, para ello resultará útil realizar cortes longitudinales y transversales de ambos lóbulos e istmo, y de toda la línea anterior del cuello para estudio de posible lóbulo piramidal, presente hasta en un 20% de los sujetos5, o descartar quiste tirogloso. Se recomienda comenzar con un barrido axial (transversal), que nos permitirá valorar globalmente la glándula tiroides, su tamaño, simetría y ecoestructura, así como medir el espesor del istmo. Posteriormente se realizará un barrido longitudinal y transversal de cada lóbulo en modo B, lo que facilitará la medición de sus 3 ejes (longitudinal, anteroposterior y transversal) y cálculo del volumen; y a continuación se aplicará el modo Doppler. De esta forma se obtendrá información acerca de la ecogenicidad, ecoestructura y vascularización de la glándula tiroides. En condiciones normales el tiroides es hiperecogénico respecto a la musculatura pretiroidea que lo rodea, con una ecoestructura homogénea, y una vascularización Doppler color escasa.
Ante la presencia de algún nódulo durante la exploración ecográfica, se debe proceder a la medida de sus 3 ejes, y aplicar Doppler color y/o tisular. Si el nódulo tiene halo, se realizará la medición en el margen externo de dicho halo. Es recomendable ilustrar los hallazgos con imágenes ecográficas.
Por último, es recomendable finalizar el estudio con un barrido completo de las cadenas ganglionares cervicales laterales, del nivel I al VII, para detectar adenopatías sospechosas u otras lesiones. La valoración de las adenopatías requiere medir al menos el eje corto de las mismas, valorar su ecoestructura y su patrón vascular. Los linfonodos de característica normales, son alargados, es decir el eje largo es el doble que el eje corto, presentan una configuración córtico/medular con hilio central graso más ecogénico, y vascularización hiliar1,6,11.
Hallazgos patológicosCaracterísticas ecográficas del nódulo tiroideoEl nódulo tiroideo se define como una lesión bien diferenciada dentro del parénquima tiroideo normal, y distinguible radiológicamente del mismo. La mayoría de estos nódulos son de etiología benigna, siendo alrededor del 4 al 10% malignos.
Para valorar la sospecha de malignidad ante la presencia de un nódulo tiroideo, la prueba de imagen que permitirá orientar el diagnóstico es la ecografía cervical.
Cuando detectamos un nódulo tiroideo mediante ecografía, debemos valorar su localización y tamaño, y determinadas características ecográficas como son la composición, ecogenicidad, morfología, márgenes del nódulo y presencia o no de focos ecogénicos.
Debido a que los nódulos tiroideos pueden presentar patrones ecográficos muy diversos, se ha visto la necesidad de establecer criterios ecográficos que ayuden a detectar características que implican mayor probabilidad de malignidad. Dichas características se enuncian a continuación (tabla 1):
- -
Tamaño: en las 3 dimensiones, al menos en los mayores de 10mm
- -
Localización
- -
Ecogenicidad:
- -
Estructura o composición:
- •
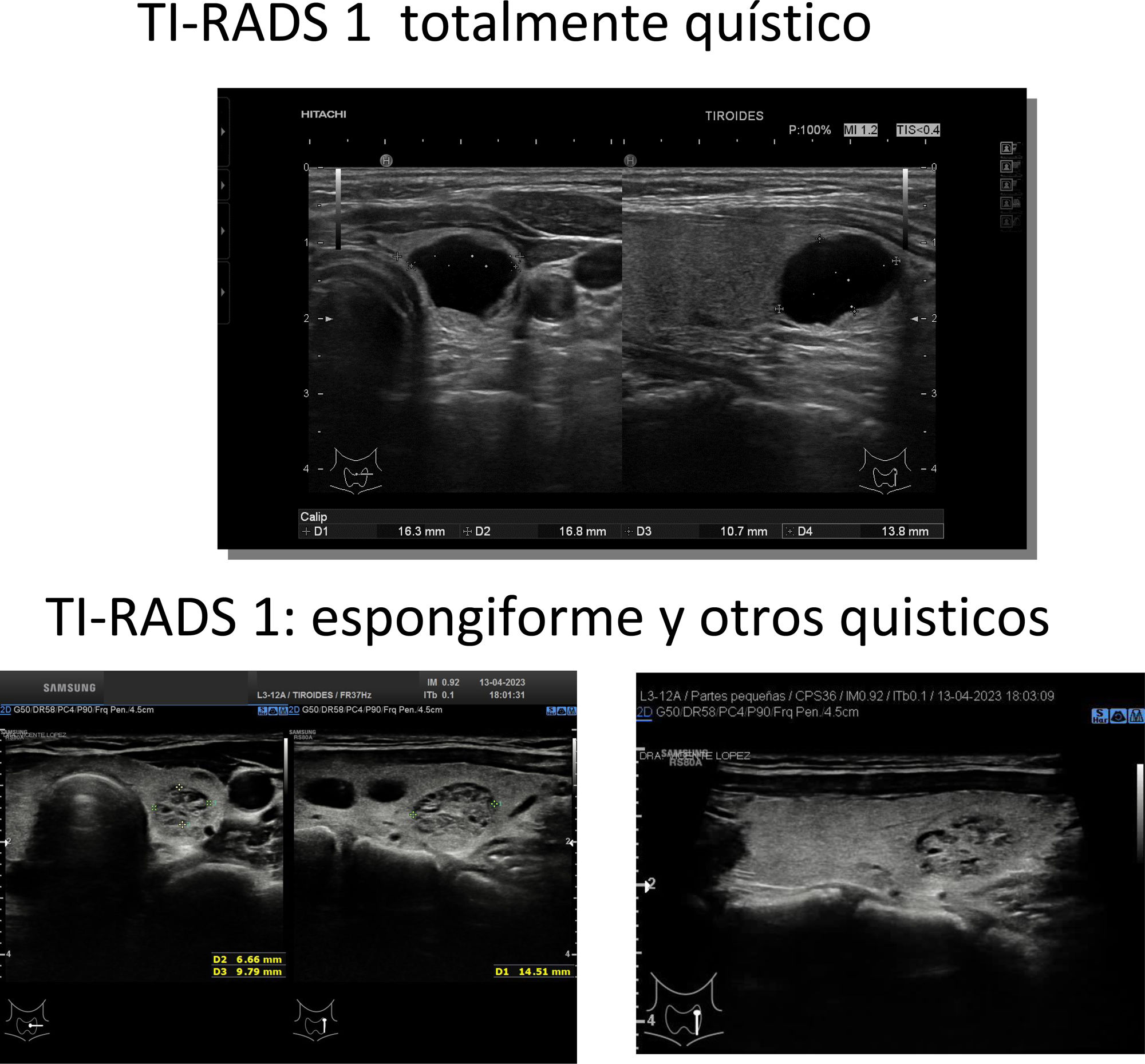
Quístico o casi quístico (0 puntos): sugieren benignidad. Un quiste coloide suele mostrar un artefacto en cola de cometa.
- •
Espongiforme (0 puntos): contiene múltiples componentes microquísticos en su interior. Sugieren benignidad (video 1)
- •
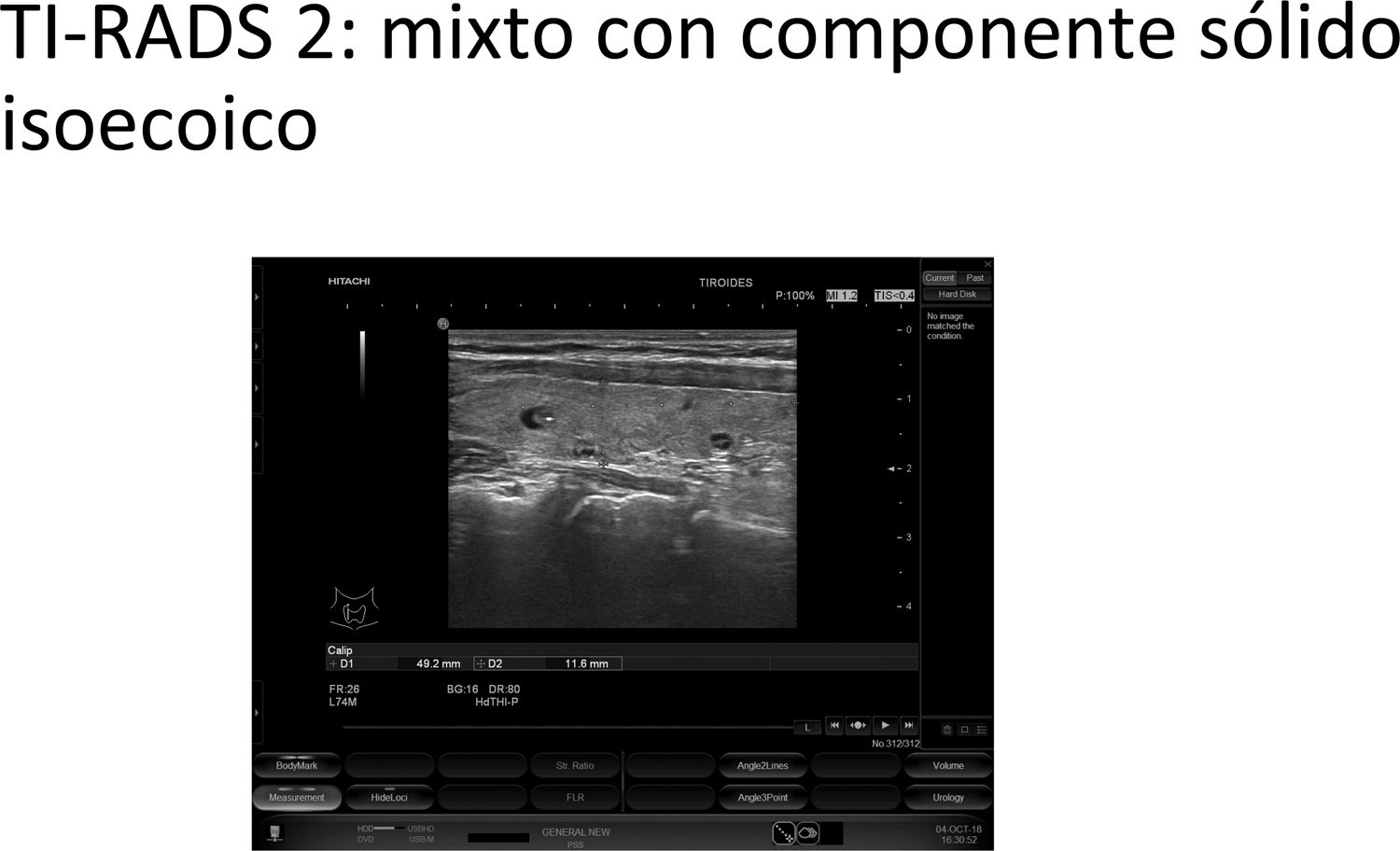
Mixto (1 punto) (video 2)
- •
Sólido o casi completamente sólido (2 puntos)
- •
- -
Márgenes: lisos y bien definidos son característicos de benignidad. Por el contrario, los márgenes espiculados e irregulares podrían mostrar malignidad:
- •
Lisos (0 puntos)
- •
Bien definido (0 puntos)
- •
Lobulados o irregulares (2 puntos)
- •
Extensión extratiroidea-infiltrativos (3 puntos)
- •
- -
Calcificaciones:
- •
Ninguna o artefactos en «cola de cometa» (0 puntos)
- •
Macrocalcificaciones (1 punto): consecuencia de fenómenos degenerativos y necrosis. Pueden aparecer tanto en los benignos como en los malignos
- •
Macrocalcificaciones en cáscara de huevo (1 punto): se encuentran tanto en los nódulos malignos como en los benignos
- •
Calcificaciones periféricas o en cáscara de huevo interrumpidas (2 puntos): se asocian con tejido blando fuera de la calcificación y suelen hacer sospechar malignidad
- •
Microcalcificaciones (focos puntiformes hiperecogénicos <1mm) (3 puntos): asocian un aumento de malignidad
- •
- -
Vascularización: se puede medir con el modo Doppler:
- •
Tipo 0: ausencia de flujo
- •
Tipo 1: flujo periférico (video 4)
- •
Tipo 2: flujo intranodular. Se relaciona con malignidad
- •
- -
Forma: los nódulos más altos que anchos, medidos en el corte transversal, se relacionan con malignidad
- •
Diámetro transversal mayor que el antero-posterior, es decir, más ancho que alto (0 puntos)
- •
Diámetro transversal menor que el antero-posterior o dicho de otra forma, morfología más alta que ancho (3 puntos) (video 5)
- •
Resumen de las características ecográficas de los nódulos tiroideos que sugieren benignidad o malignidad
| Característica | Bajo riesgo de malignidad | Alto riesgo de malignidad |
|---|---|---|
| Ecogenicidad | IsoecogénicoHiperecogénico | Hipoecogénico |
| Composición | Quístico | Sólido>mixto |
| Márgenes | Bien delimitados con cápsula | Difusos. Irregulares sin cápsula |
| Calcificaciones | Macrocalcificaciones | Microcalcificaciones |
| Vascularización | Periférica | Intranodular |
| Forma | Más ancho que alto | Más alto que ancho |
| Otros | Spot hiperecogénicos | AdenopatíasExtensión extratiroidea |
Fuente: Solimán-Berchid Débdi y Sánchez-Duran12.
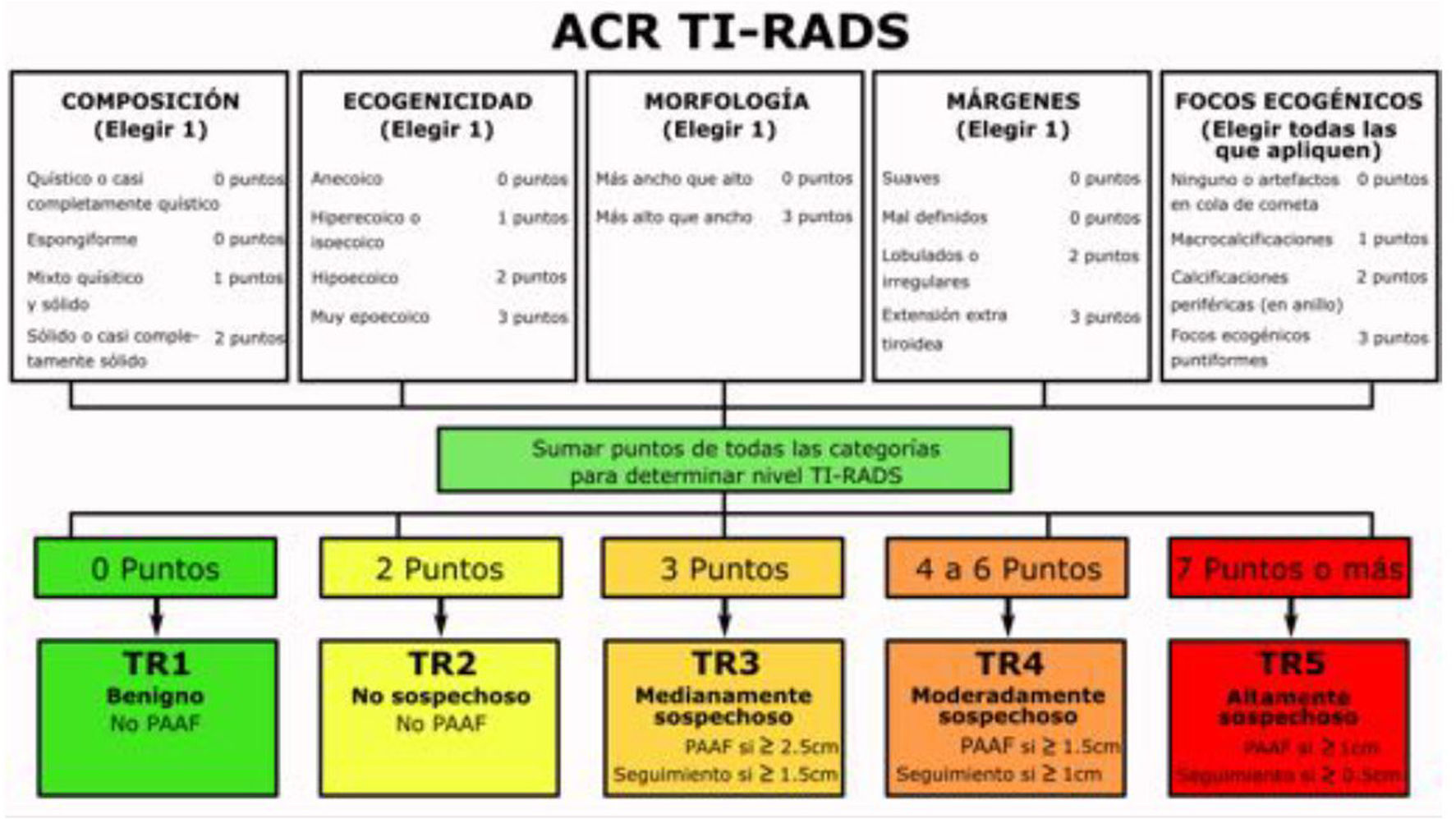
Con la finalidad de aunar conceptos, estratificar el riesgo determinado de un nódulo tiroideo y estandarizar su actitud terapéutica, han surgido diferentes sistemas. Actualmente, en nuestro medio están ampliamente aceptados 2 sistemas de estratificación de riesgo de nódulos tiroideos, para valorar la actitud terapéutica según su clasificación, el EU TI-RADS y el ACR TI-RADAS (Thyroide Imaging Reporting and Data System), sistemas propuestos por la Asociación Europea de Tiroides (UE) y el Colegio Americano de Radiología (ACR), respectivamente. Ambas clasificaciones se basan en la descripción de características ecográficas específicas del nódulo tiroideo a estudio e indican unas recomendaciones de PAAF según tamaño y características ecográficas.
La clasificación europea EU TI-RADS y la americana ACR TI-RADS se diferencian en la indicación de la PAAF según el diámetro del nódulo en la categoría 3. En la primera clasificación sería cuando el nódulo sea menor de 20mm y, por el contrario, en la ACR TI-RADS>25mm.
Las recomendaciones de la ACR-TIRADS, según tamaño del nódulo y características son (fig. 1)13:
- –
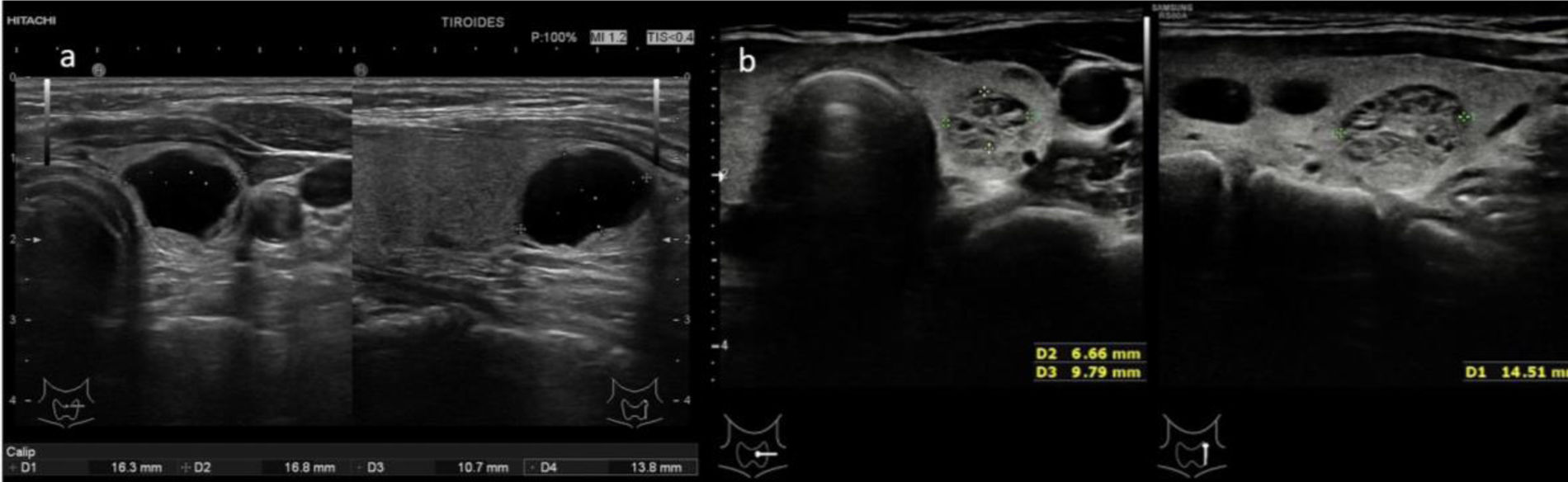
0 puntos: TIRADS 1 (probabilidad de malignizar <2%). Clasifica el nódulo como benigno. No requiere PAAF (fig. 2 y video 1)
- –
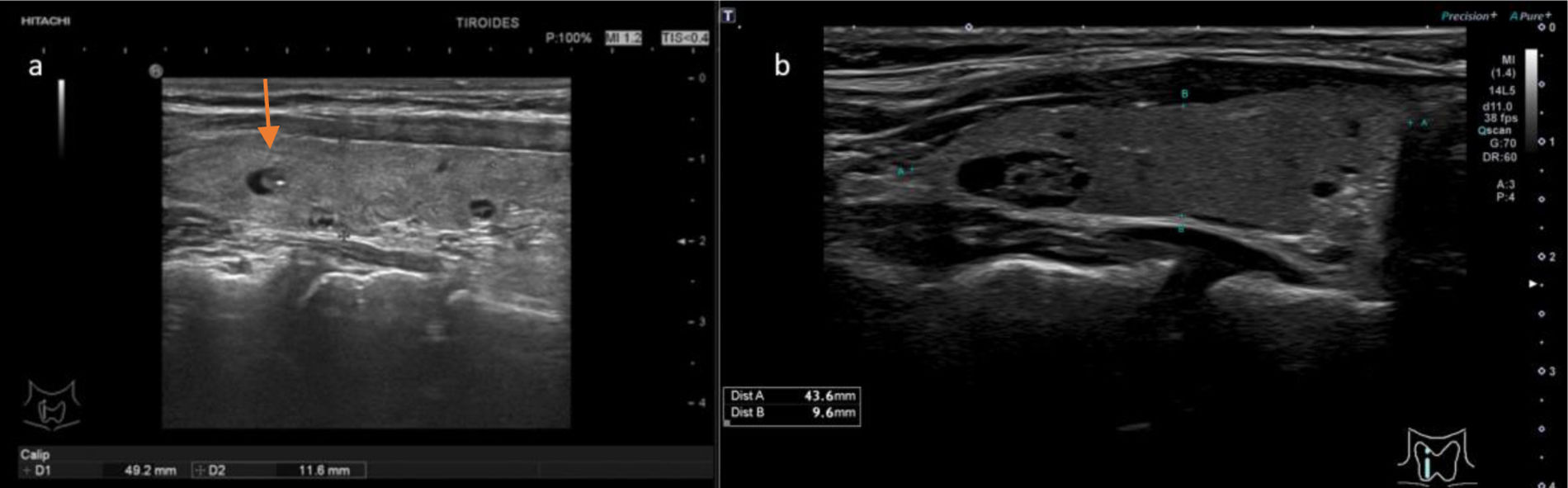
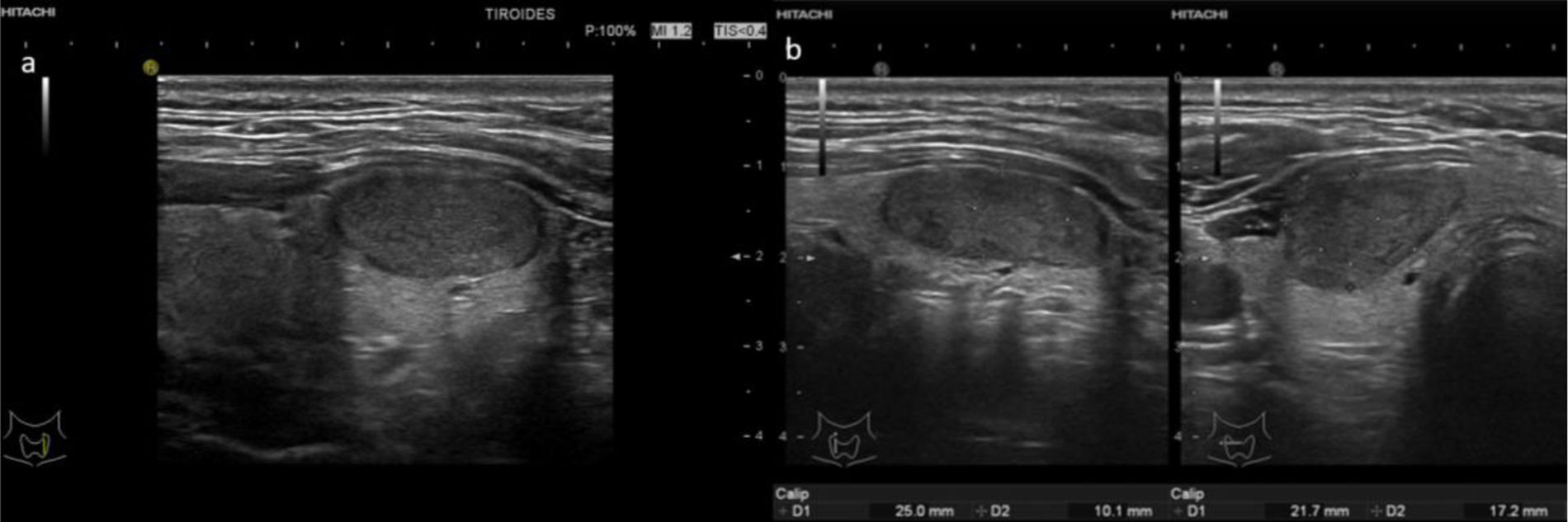
2 puntos: TIRADS 2 (probabilidad de malignizar <2%). Clasifica el nódulo como no sospechoso. No requiere PAAF (fig. 3 y video 2)
- –
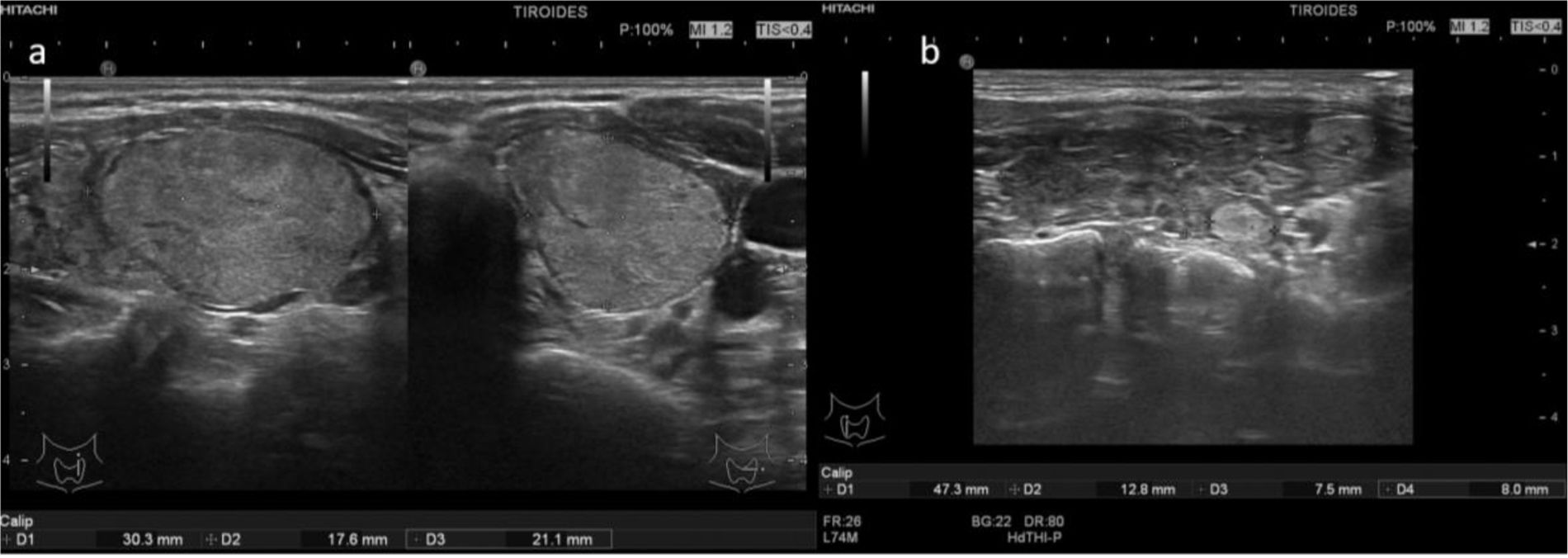
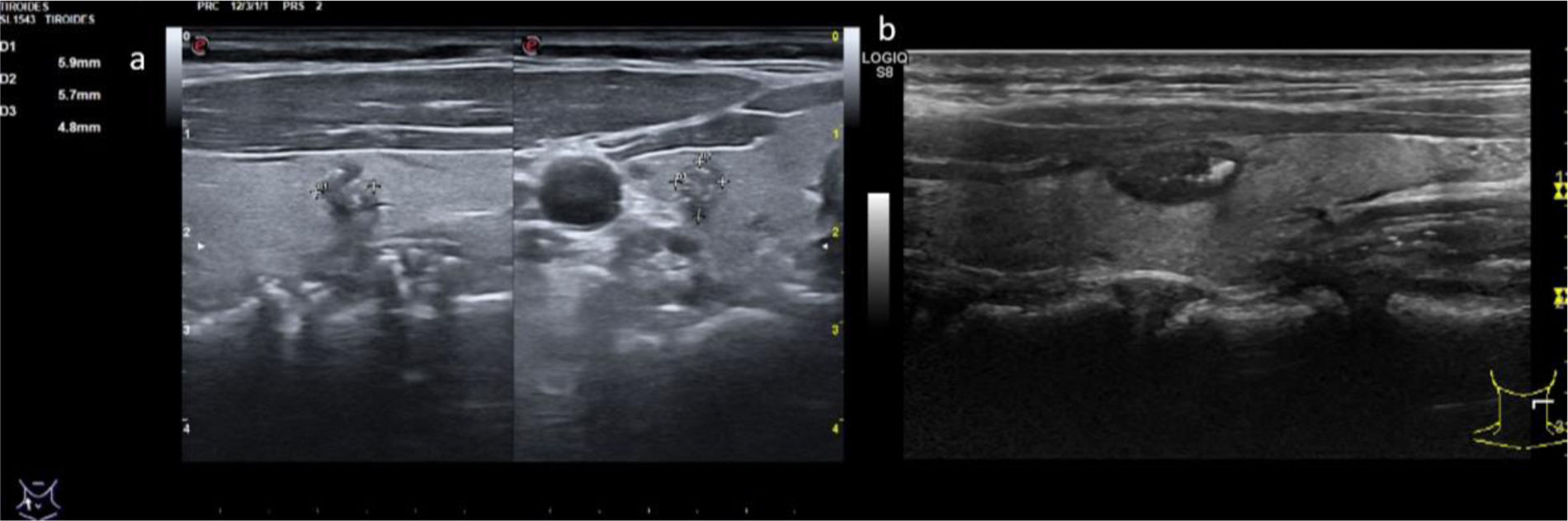
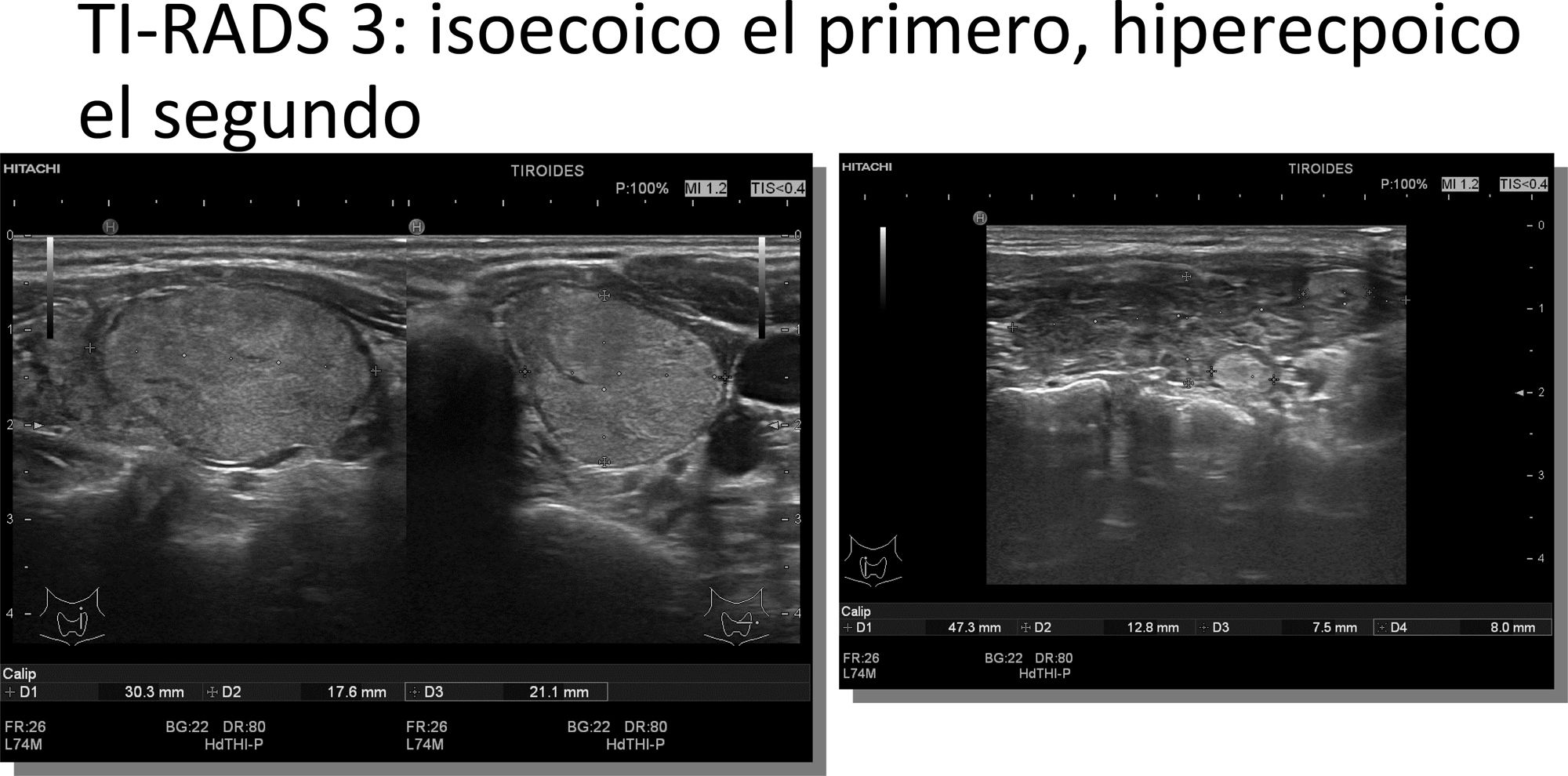
3 puntos: TIRADS 3 (probabilidad de malignizar 5%). Clasifica el nódulo como medianamente sospechoso. Se realizará seguimiento si el nódulo es ≥15mm y PAAF si el nódulo es ≥25mm en la ACR TI-RADS y en la EU TI-RADS>20mm (fig. 4 y video 3)
- –
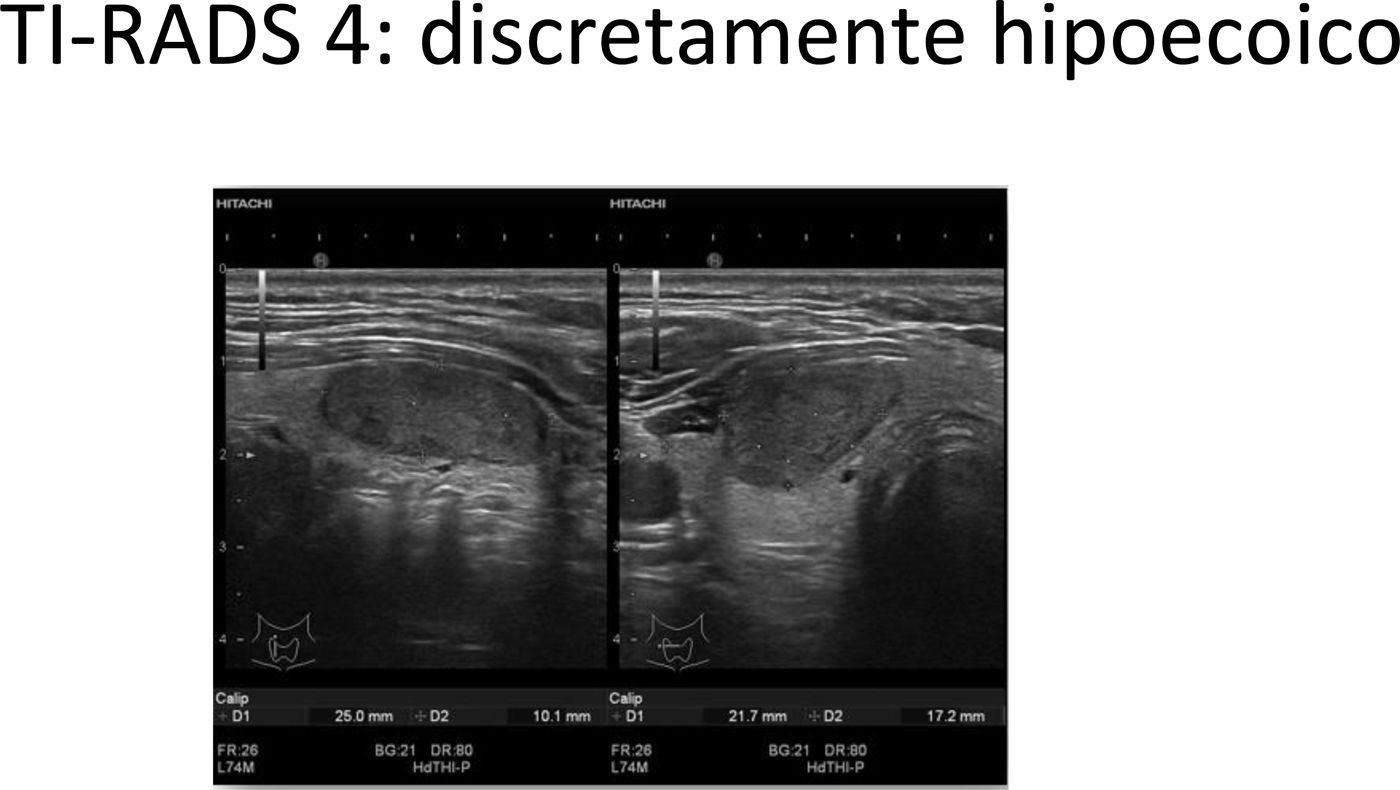
4-6 puntos: TIRADS 4 (probabilidad de malignizar 20%). Clasifica el nódulo como moderadamente sospechoso. Se realizará seguimiento si el nódulo es ≥10mm y PAAF si el nódulo es ≥15mm (fig. 5 y video 4)
- –
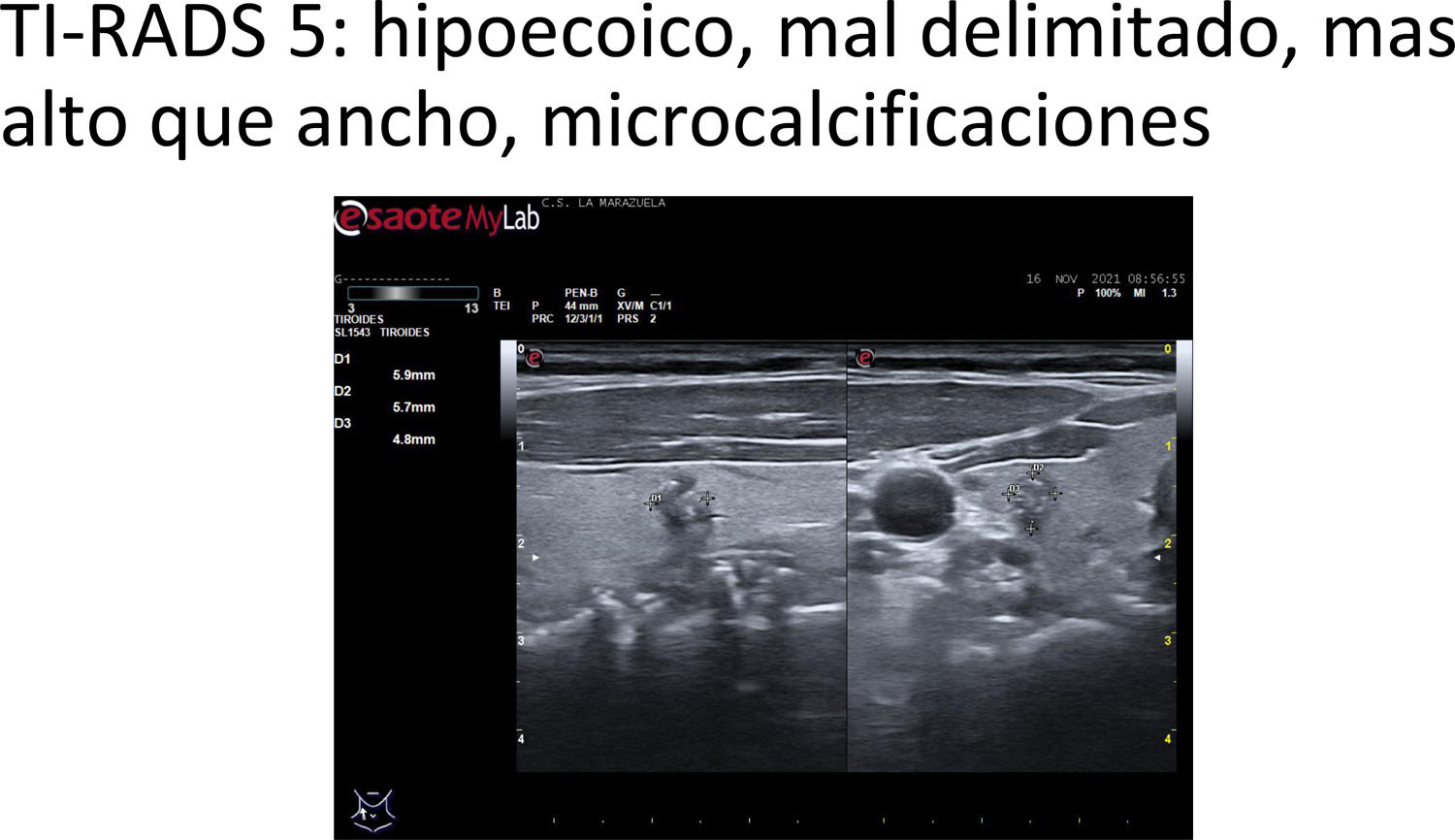
≥7 puntos: TIRADS 5 (probabilidad de malignizar >20%). Clasifica el nódulo como altamente sospechoso. Se realizará seguimiento si el nódulo es ≥5mm y PAAF si el nódulo es ≥10mm (fig. 6 y video 5)
Figura 6.TI-RADS 5 A: Nódulo sólido hipoecoico, mal delimitado, de márgenes mal definidos, con morfología «más alto que ancho» y con microcalcificaciones. B: Nódulo sólido muy hipoecoico, de márgenes bien definidos, con microcalcificaciones, que se agrupan en el borde inferior del nódulo y dejan algo de sombra posterior.
En el nódulo maligno es indicativo de tiroidectomía total y en el nódulo sospechoso de malignidad se puede valorar realizar una hemitiroidectomía y según resultados ampliar a tiroidectomía total.
En el resto de los casos se recomienda12,14–16:
- –
Si el nódulo es benigno TI-RADS 1 y 2: reevaluar clínica y ecográficamente y con TSH anualmente.
- –
Si existe crecimiento del nódulo >50% en volumen nodular o de al menos un 20% en 2 dimensiones, debe realizarse una nueva PAAF. Si citología de nuevo benigna, nuevo control en 6-18 meses.
- –
Si no existe crecimiento del nódulo, o si este es menor a un 50% en volumen o menor del 20% en 2 dimensiones: no necesario PAAF. Nuevo control en 2-3 años.
Los nódulos TIRADS 3, 4 y 5 deberán someterse a seguimiento durante 5 años por el especialista en endocrinología, tras los cuales, si procede el alta, pasarán a seguimiento por parte de atención primaria:
- -
TIRADS 5 con ecografía anual.
- -
TIRADS 4 con ecografía 1, 2, 3 y 5 años.
- -
TIRADS 3 con ecografía 1, 3 y 5 años
Si durante el seguimiento existe un rápido crecimiento, principalmente mayor de 4cm o si el resultado de la PAAF ha cambiado se hará tratamiento quirúrgico.
Conclusiones- –
La ecografía cervical es la técnica diagnóstica no invasiva de elección para estudiar la glándula tiroidea y su enfermedad, incluido el nódulo tiroideo, por ser la técnica con mejor relación coste/beneficio.
- –
Debido a la alta prevalencia de los nódulos tiroideos benignos se desaconseja el cribado de cáncer de tiroides en la población asintomática sin factores de riesgo conocidos para el cáncer tiroideo.
- –
El estudio ecográfico del tiroides se debe realizar con sondas lineales de alta frecuencia, entre 5 y 17MHz, que permiten una alta resolución, realizándose con el paciente en decúbito supino y el cuello en hiperextensión.
- –
Ante la presencia de un nódulo tiroideo se procederá a la valoración ecográfica y la descripción de sus características, debiendo explorar siempre: forma, tamaño, localización, ecogenicidad, características de sus márgenes, estructura o composición, vascularización y presencia de calcificaciones.
- –
Las características ecográficas del nódulo nos permitirán determinar el riesgo de malignidad mediante sistemas de estratificación del riesgo, siendo los más utilizados: EU TI-RADS y ACR TI-RADS.
- –
La clasificación de riesgo en estos sistemas determinará la actitud diagnóstica y terapéutica posterior y su periodicidad: PAAF, cirugía o seguimiento ecográfico cada 1, 2, 3 o 5 años.
- –
La Sociedad Española de Ultrasonidos (SEUS), recomienda describir en un informe nuestra exploración ecográfica de manera estructurada: motivo de exploración, comentario técnico, descripción de hallazgos, conclusión diagnóstica, diagnóstico diferencial y recomendaciones de actos médicos posteriores, especialmente nuevas exploraciones.
- –
Dado que la ecografía es una técnica operador/dependiente, adquirir conocimientos y habilidades en su manejo aumentará la fiabilidad diagnóstica del médico de familia, cuyo papel es esencial en el manejo inicial del nódulo tiroideo, pudiendo detectar aquellos casos de alto riesgo de malignidad tempranamente.
Este trabajo no ha recibido ningún tipo de financiación.
Consideraciones éticasSe ha contado con el consentimiento del paciente y se han seguido los protocolos de los centros de trabajo sobre tratamiento de la información de los pacientes.