La úlcera genital aguda o úlcera de Lipschütz es una enfermedad poco frecuente que se caracteriza por la aparición de úlceras vulvares dolorosas en adolescentes o mujeres jóvenes. Las úlceras acostumbran a ser únicas y se resuelven espontáneamente en pocas semanas. El diagnóstico es fundamentalmente clínico y se realiza por exclusión de otras causas de ulceraciones agudas. Presentamos 2 casos de úlcera de Lipschütz en 2 niñas prepuberales que tuvieron una buena evolución con tratamiento sintomático y en las que no se encontró la etiología.
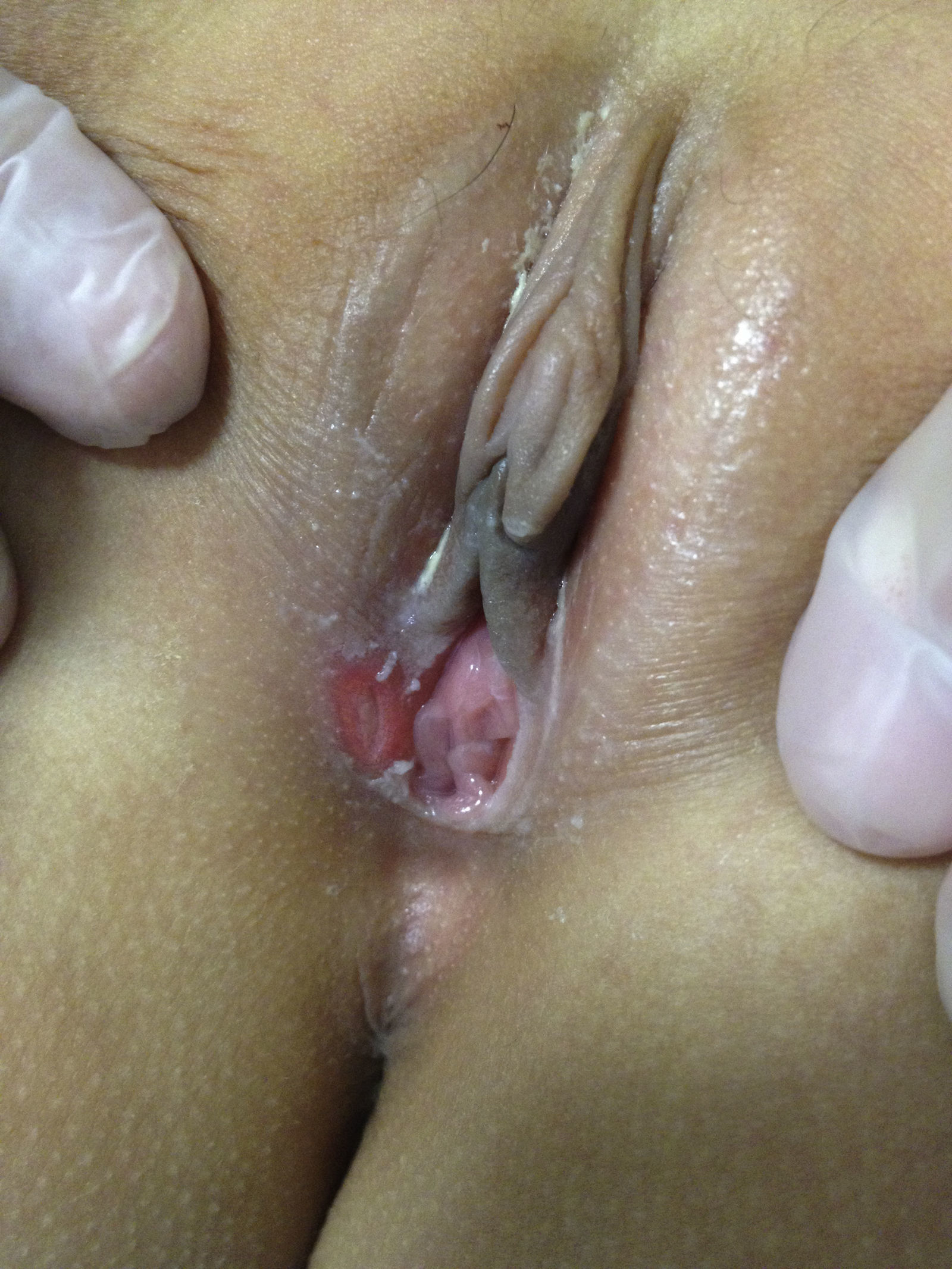
El primer caso es el de una paciente de 10 años de edad, prepuberal y sin antecedentes patológicos de interés. No refiere antecedentes de traumatismos ni relaciones sexuales. Consulta por fiebre de 3 días de evolución y una lesión ulcerosa en el labio mayor derecho de la vulva con secreción blanquecina. No presenta adenopatías inguinales. En el cultivo del exudado de la úlcera se aísla flora sin significación clínica y el estudio analítico muestra una linfocitosis (58,9%), unas plaquetas de 711×10e9/L y el valor de la PCR es de 9,7mg/L. El resto del hemograma es normal, al igual que la función hepática y renal. Se determinan serologías a Chlamydia trachomatis, Ac. IgM citomegalovirus, Ac. heterófilos virus de Epstein-Barr (Paul-Bunnell), Ac. anti-VIH 1-2, que resultan negativas. Se pauta tratamiento con corticoides tópicos. A las 48h la evolución es favorable, siguiendo afebril y con menos dolor. Persiste la úlcera con menos secreción y se aprecia una lesión más pequeña en espejo (fig. 1). Dada la buena evolución clínica, no se inicia tratamiento con antibiótico y a los 6 días de inicio de los síntomas la paciente está asintomática y presenta una exploración normal.
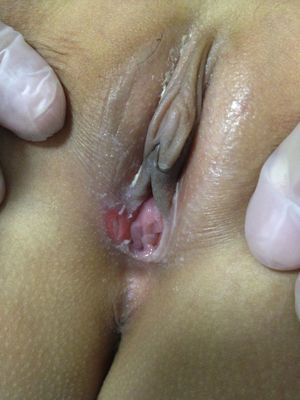
El segundo caso se trata también de una niña de 10 años de edad con un desarrollo puberal en estadio 3 de Tanner. No hay antecedentes patológicos de interés ni de traumatismos ni relaciones sexuales. Consulta por fiebre alta de 39,9°C con dolor infraumbilical y disuria de 2 días de evolución. En la exploración se aprecia una úlcera vulvar con fondo esfacelado de 1,5cm de diámetro en el labio mayor izquierdo a nivel del introito. Presenta también 2 úlceras satélites en el lado contralateral y no tiene adenopatías inguinales. La analítica muestra un hemograma y un valor PCR dentro de la normalidad, y las serologías, al igual que en el primer caso, fueron negativas. Inicia tratamiento con corticoide tópico y doxiciclina oral. A los 4 días de tratamiento la úlcera ha disminuido de tamaño, las lesiones satélite han desaparecido y no hay signos de infección. A los 19 días de evolución está asintomática y con una exploración normal.
La úlcera de Lipschütz, o úlcera genital aguda, es poco frecuente. Afecta típicamente a chicas adolescentes no activas sexualmente o mujeres jóvenes y puede estar precedida por síntomas gripales o similares a la mononucleosis. Se caracteriza por la aparición súbita de una o múltiples úlceras vulvares. Las úlceras son grandes (>1cm) y profundas, con un halo rojo-violáceo y una base necrótica recubierta por un exudado grisáceo o una escara adherente gris-negruzca. Habitualmente afecta la horquilla posterior de los labios menores, pero pueden extenderse a los labios mayores, el periné y la parta baja de la vagina. Es característico el compromiso bilateral simétrico, descrito en espejo. Otros signos que pueden detectarse son edema labial y adenopatía inguinal. El dolor intenso y la disuria están prácticamente siempre presentes. La curación de la lesión aguda tiene lugar en 2 a 6 semanas con una media de 18 días y no deja cicatrices1.
En relación con la etiología, hay evidencias que demuestran que la úlcera genital aguda puede ser una manifestación de la infección primaria por el virus de Epstein-Barr2 y hay casos publicados que la asocian con otras infecciones: citomegalovirus3, virus de la gripe A4, de la gripe B y adenovirus5, virus de la parotiditis6, Salmonella paratyphi A7, Mycoplasma pneumoniae1, y con la enfermedad de Lyme8. En nuestros casos, como en la mayoría de los publicados9, la causa no pudo ser determinada.
El diagnóstico diferencial es extenso e incluye infecciones de transmisión sexual (tabla 1) y causas no infecciosas de úlceras genitales u orogenitales. La enfermedad de Behçet es una vasculitis multisistémica rara, de etiología desconocida, caracterizada por úlceras genitales y orales y uveítis. Las úlceras genitales son menos frecuentes que las orales, son profundas y dolorosas, con una base necrótica y curan en una o 2 semanas. El diagnóstico es clínico y los hallazgos de laboratorio son inespecíficos de inflamación. La aftosis recurrente idiopática se inicia habitualmente en la infancia o adolescencia y cede en la edad adulta. Puede haber antecedentes familiares. Cursa con úlceras dolorosas bien delimitadas, múltiples, pequeñas y eritematosas, afectan a la mucosa oral y genital y son recurrentes. Puede haber antecedentes familiares y el diagnóstico es clínico. Las lesiones más características y prácticamente patognomónicas de la enfermedad de Crohn son las úlceras penetrantes. Están localizadas habitualmente en los pliegues inguinales e interlabiales y pueden preceder a la afectación del tracto gastrointestinal.
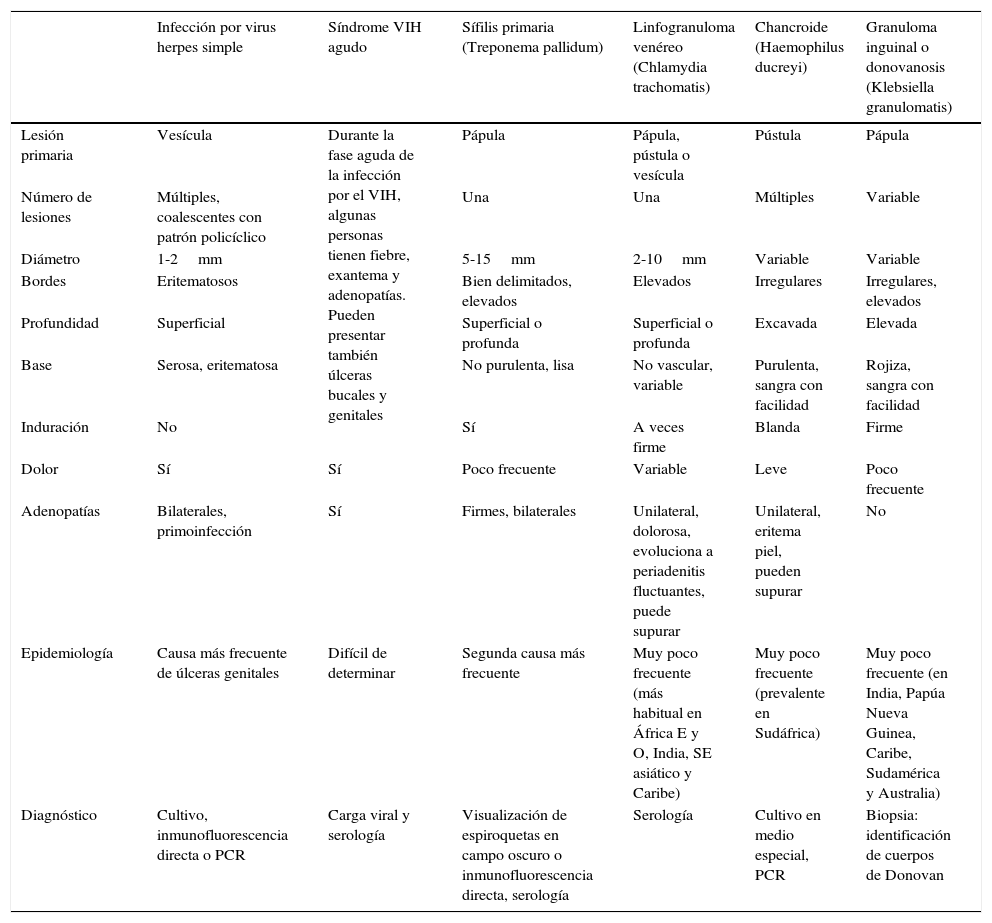
Diagnóstico diferencial de las úlceras vulvares causadas por enfermedades de transmisión sexual
| Infección por virus herpes simple | Síndrome VIH agudo | Sífilis primaria (Treponema pallidum) | Linfogranuloma venéreo (Chlamydia trachomatis) | Chancroide (Haemophilus ducreyi) | Granuloma inguinal o donovanosis (Klebsiella granulomatis) | |
|---|---|---|---|---|---|---|
| Lesión primaria | Vesícula | Durante la fase aguda de la infección por el VIH, algunas personas tienen fiebre, exantema y adenopatías. Pueden presentar también úlceras bucales y genitales | Pápula | Pápula, pústula o vesícula | Pústula | Pápula |
| Número de lesiones | Múltiples, coalescentes con patrón policíclico | Una | Una | Múltiples | Variable | |
| Diámetro | 1-2mm | 5-15mm | 2-10mm | Variable | Variable | |
| Bordes | Eritematosos | Bien delimitados, elevados | Elevados | Irregulares | Irregulares, elevados | |
| Profundidad | Superficial | Superficial o profunda | Superficial o profunda | Excavada | Elevada | |
| Base | Serosa, eritematosa | No purulenta, lisa | No vascular, variable | Purulenta, sangra con facilidad | Rojiza, sangra con facilidad | |
| Induración | No | Sí | A veces firme | Blanda | Firme | |
| Dolor | Sí | Sí | Poco frecuente | Variable | Leve | Poco frecuente |
| Adenopatías | Bilaterales, primoinfección | Sí | Firmes, bilaterales | Unilateral, dolorosa, evoluciona a periadenitis fluctuantes, puede supurar | Unilateral, eritema piel, pueden supurar | No |
| Epidemiología | Causa más frecuente de úlceras genitales | Difícil de determinar | Segunda causa más frecuente | Muy poco frecuente (más habitual en África E y O, India, SE asiático y Caribe) | Muy poco frecuente (prevalente en Sudáfrica) | Muy poco frecuente (en India, Papúa Nueva Guinea, Caribe, Sudamérica y Australia) |
| Diagnóstico | Cultivo, inmunofluorescencia directa o PCR | Carga viral y serología | Visualización de espiroquetas en campo oscuro o inmunofluorescencia directa, serología | Serología | Cultivo en medio especial, PCR | Biopsia: identificación de cuerpos de Donovan |
Fuente: elaboración propia.
El diagnóstico de úlcera genital aguda es clínico y por exclusión. Se basa en la historia clínica detallada, incluyendo la actividad sexual, la valoración de posibles abusos sexuales y el examen físico1. En caso de sospecha de abuso sexual es importante que el menor nos cuente lo ocurrido. No debemos olvidar que en muchas ocasiones es la única prueba y, por tanto, es importante recogerla con la mayor exactitud posible. Para ello es necesario tener en cuenta algunos puntos importantes: nunca debe presionarse al niño haciéndole preguntas directas sobre lo ocurrido y mucho menos sugiriéndole respuestas. Hay que establecer un clima de seguridad y confianza para que nos pueda explicar espontánea y libremente los hechos y es importante anotar literalmente las palabras utilizadas por el menor. Es importante también preguntar por síntomas acompañantes como trastornos del sueño, alimentarios, de conducta, dolor abdominal, cefaleas, síntomas depresivos, enuresis y encopresis. Aunque el abuso sexual se da en todas las condiciones socioeconómicas, en el caso de familias desestructuradas el riesgo es mayor, por lo que este factor también debe tenerse en cuenta. En el examen físico debe valorarse si hay lesiones, heridas o hematomas en los labios mayores y menores y en la horquilla inferior, así como la integridad del himen. Debemos tener en cuenta que, siempre que no sea imprescindible, es mejor que la evaluación se haga por parte de un equipo especializado y, si es preciso, en coordinación con los servicios forenses. Son situaciones que exigen la intervención en Urgencias las siguientes:
- –
Agresión reciente (menos de 72h).
- –
Posibilidad de pérdida de pruebas.
- –
Necesidad de tratamiento médico, quirúrgico o psicológico urgente.
- –
Necesidad de proteger al menor.
Las lesiones vesiculares o úlceras se consideran hallazgos no específicos de abuso sexual, por lo que en caso de ausencia de otros hallazgos y de inexistencia de historia de abuso en una primera anamnesis no es necesario continuar la investigación en Urgencias y en todo caso, si la evolución lo indica, sería preciso derivar a un equipo especializado para una evaluación más detallada.
Los estudios de laboratorio son necesarios para excluir otras causas de úlceras genitales. El diagnóstico más importante a descartar es la infección por virus herpes simple, que se confirma mediante reacción en cadena de la polimerasa o cultivo de muestras obtenidas de las lesiones. En función de la historia clínica pueden ser necesarios estudios microbiológicos o serológicos de otras enfermedades de transmisión sexual (infección por VIH y sífilis). El diagnóstico de linfogranuloma venéreo, chancroide o la identificación de los cuerpos de Donovan se debe plantear en caso de pacientes con clínica compatible y que procedan de zonas geográficas donde estas entidades son más frecuentes.
También puede estudiarse el posible origen infeccioso mediante serologías a virus de Epstein-Barr y citomegalovirus, y debe practicarse un cultivo bacteriano del exudado de la úlcera si se sospecha una sobreinfección bacteriana. La biopsia habitualmente no es necesaria, solo estaría indicada si la úlcera es persistente.
Las úlceras curan espontáneamente, por lo que el tratamiento debe ser sintomático para controlar el dolor y tópico de la lesión10. Para el tratamiento del dolor, además de analgésicos orales, puede ser necesaria la anestesia tópica con lidocaína antes de la micción si la disuria es muy intensa. Si el dolor es severo y produce retención urinaria de forma secundaria puede ser necesario el sondaje vesical. Para el tratamiento tópico son útiles los baños de asiento con agua templada para el desbridamiento de las úlceras y la administración de corticoides tópicos potentes. En caso de úlceras múltiples y profundas puede ser necesario administrar una tanda corta de corticoides orales. En caso de sospecha de sobreinfección bacteriana o celulitis vulvar hay que administrar antibióticos sistémicos.
Es conveniente realizar un seguimiento y vigilar la aparición de aftas bucales y la reaparición de úlceras genitales para descartar enfermedades sistémicas.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Conflicto de interesesLos autores confirman que no existe conflicto de intereses.