Presentamos el caso de un paciente de 64 años de edad que consultó en su centro de Atención Primaria por cervicalgia.
Paciente exfumador desde hacía 7 años, con antecedentes de cardiopatía isquémica, fibrilación auricular paroxística, diabetes mellitus insulinodependiente, afectado de retinopatía diabética, vasculopatía diabética e isquemia crónica de las extremidades inferiores, con amputación de dedos de pie bilateral, insuficiencia renal crónica estadio 4 de ERC y bronquitis crónica. El paciente era autónomo para las actividades de la vida diaria y convivía con su mujer.
El paciente consultó a su médico de atención primaria tras diversas consultas en el servicio de urgencias por cervicalgia, que había sido orientada en todas las visitas como de origen mecánico y tratada con antiinflamatorios. El paciente negaba traumatismo previo y refería aumento progresivo del dolor pese al tratamiento, llegando a limitar todas las actividades de la vida diaria y dificultando el descanso nocturno. Igualmente, refería aparición de tiritonas sin fiebre las 8 h previas.
En la exploración física el paciente se hallaba afebril, con limitación al balance articular de columna cervical en todos los planos del espacio, presentaba dolor intenso a la palpación de apófisis espinosas de C5-6. La fuerza y la sensibilidad de las extremidades inferiores estaba conservada, objetivándose unos reflejos osteotendinosos levemente exaltados; el reflejo cutaneoplantar resultó normal.
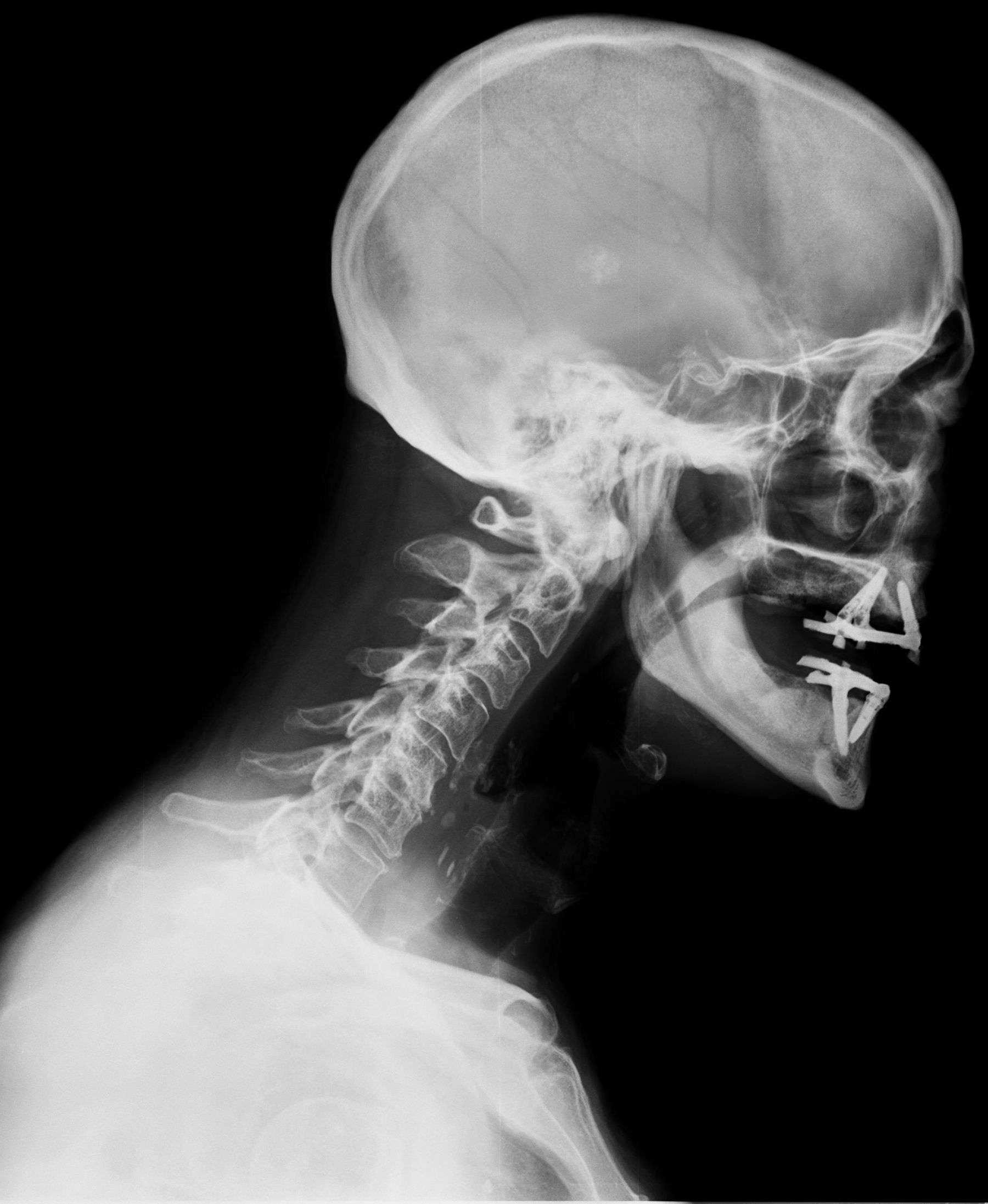
Ante los hallazgos clínicos y la historia clínica, se decidió solicitar radiografía cervical (fig. 1), que evidenció alteración en el espacio intersomático C5-6, con platillo vertebral inferior de C5 borrado.
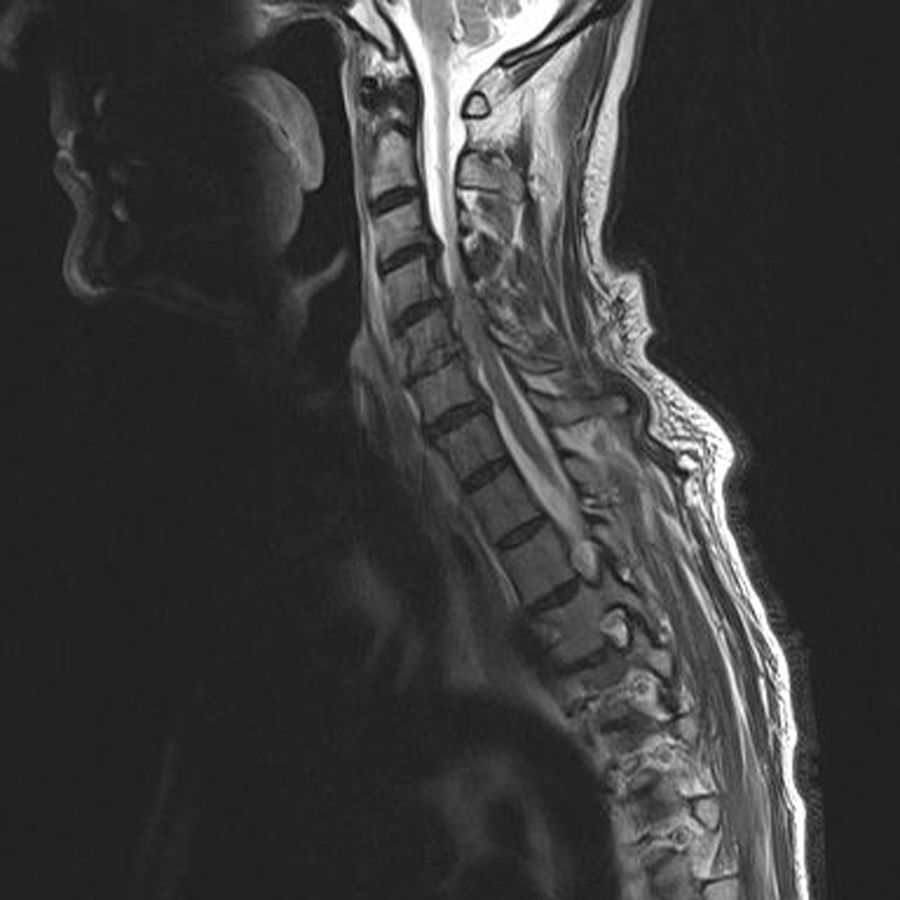
Con la sospecha de proceso infeccioso o fractura patológica, se remitió al paciente al servicio de Urgencias. En el servicio de Urgencias se solicitó RM urgente (fig. 2), que mostró signos de espondilodiscitis C5-6 con estenosis de canal medular. La analítica mostró leucocitosis, elevación de reactantes de fase aguda (PCR 63mg/L), reagudización insuficiencia renal (creatinina 4,6mg/dL) y los hemocultivos resultaron positivos para Staphylococcus aureus sensible a meticilina.
RM cervical. Corte sagital. Secuencia T1. Pinzamiento del espacio discal C5-C6 con hiperintensidad de la señal e irregularidad del cuerpo vertebral de C5 y C6 compatibles con espondilodiscitis. Protrusión discal posterior y ocupación del espacio epidural. Estenosis de canal C4-C5 y en C5-C6: se observa alteración de la señal indicativa de mielopatía cervical.
Se inició tratamiento con cloxacilina 2 g cada 4 h y daptomicina 700mg cada 48 h; se procedió a inmovilización de columna cervical con collar cervical blando. Inicialmente se consideró que el origen de la infección eran las úlceras cutáneas en las extremidades inferiores pero durante el ingreso en planta se realizó ecocardiograma que evidenció lesión compatible con endocarditis infecciosa.
Tras el dolor lumbar, la cervicalgia es una de las causas más frecuentes de consulta en Atención Primaria. Se calcula que el 10% de la población presentará dolor cervical y en un 25% de los casos de forma crónica (> 3 meses) y/o recidivante1.
Además, es origen de numerosas bajas laborales, estimándose que hasta entre un 11-14% de los trabajadores ven limitada su actividad por dolor cervical. El 1% desarrolla déficits neurológicos. La mayor parte de los dolores cervicales están causados por patología mecánica (90%), siendo frecuente la cervicalgia postraumática secundaria a un accidente de tráfico (latigazo cervical); sin embargo, en casos como el que presentamos, donde la evolución no es buena y la clínica no es la habitual, debemos considerar siempre la causa inflamatoria2.
En el diagnóstico diferencial de la cervicalgia inflamatoria debemos incluir: patología reumatológica (artritis reumatoide, espondilitis anquilosante, artritis psoriásica, polimialgia reumática), neoplásica (metástasis, mieloma múltiple, tumores primarios) u infecciosa (espondilodiscitis, mielitis, meningitis).
Ante un caso de patología inflamatoria el primer paso a realizar en atención primaria es una radiografía de columna cervical. La proyección lateral es la de mayor valor, donde se visualizan el 70% de las alteraciones detectables. Se considera una proyección lateral adecuada la que permite visualizar desde la base occipital hasta T1. En caso de hallarse alteraciones indicativas de patología, se deben valorar más pruebas de imagen.
La espondilodiscitis es un proceso inflamatorio que afecta inicialmente al disco intervertebral y que se extiende a los cuerpos vertebrales, afectando también en ocasiones los tejidos blandos circundantes. En los últimos años, la incidencia de las discitis ha aumentado debido al mayor número de pacientes inmunodeprimidos y de edad avanzada, así como formas iatrogénicas, sobre todo las prácticas anestésicas o quirúrgicas sobre la columna.
En un estudio realizado por Hopkinson et al.3. se demostró que la clínica principal se basa en el 91% de los pacientes en dolor vertebral y fiebre en el 68%, siendo diagnosticados en el 59% de los casos entre las 2 semanas y los 6 meses tras inicio de la sintomatología. Puesto que el inicio de síntomas puede ser insidioso, es importante realizar una exploración física detallada y una buena historia clínica para llegar a un diagnóstico de sospecha.
La localización más frecuente es la lumbar (60%), seguida de la dorsal (26-34%), siendo infrecuente la cervical (10-13%). Esta se debe sospechar ante todo dolor cervical de características inflamatorias junto con una analítica indicativa de infección4.
El 95% de las espondilodiscitis son monomicrobianas. Predominan grampositivos (69,3%), seguidos de gramnegativos (21,5%) y hongos, especialmente en pacientes inmunodeprimidos (9,2%). El germen causal en el 43,1% de los casos es el S. aureus, correspondiendo el 12,3% a SAMR5.
El diagnóstico temprano se basa en una anamnesis exhaustiva, una correcta exploración clínica y el uso de pruebas de imagen. La RM es el método radiológico de elección para el diagnóstico de esta entidad, ya que posee una alta sensibilidad. La radiología simple en las fases iniciales no suele ser útil para el diagnóstico, ya que las alteraciones aparecen entre 2 y 4 semanas tras el inicio de la clínica6.
El tratamiento de elección es el antibioticoterapia de amplio espectro, generalmente cloxacilina asociada a una cefalosporina de tercera generación. Cuando se aísle el agente causante, se iniciará la antibioterapia específica. Es conveniente utilizar dosis altas por vía intravenosa en las primeras 2 semanas, seguida de vía oral hasta completar 3 meses. El tratamiento antibiótico suele ir acompañado de inmovilización con collarín cervical y reposo.
El tratamiento quirúrgico se reserva para casos con mala evolución: déficit neurológico, inestabilidad hemodinámica, criterios de sepsis7.
El pronóstico ha mejorado mucho en las últimas décadas, pasando de más del 60% en la era preantibiótica a menos del 5% en la actualidad. Pese a la mejoría de la supervivencia, siguen existiendo síntomas residuales, tanto después del tratamiento conservador como el quirúrgico, siendo los más frecuentes el déficit neurológico residual y la hiperestesia. Los pacientes afectados de espondilodiscitis tienen una peor calidad de vida percibida en comparación con población control. Las recurrencias se han calculado entre el 0 y el 7%8.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.