La decisión de hospitalización en pacientes con neumonía adquirida en la comunidad (NAC) se basa en escalas de estratificación. Esta clasificación en grupos de riesgo no es perfecta. En la NAC de bajo riesgo (NAC-BR) a menudo el médico clínico depende de sus impresiones subjetivas para decidir la necesidad de internación, lo que expone la existencia de condiciones no consideradas por los scores. Nuestro objetivo fue describir los determinantes de la decisión de ingreso hospitalario en casos de NAC-BR, y analizar la relación entre estos y la evolución clínica de los pacientes.
Material y métodosEstudio descriptivo, observacional, retrospectivo; basado en la revisión de historias clínicas en un período de 2 años. Incluyó pacientes mayores de 18 años, internados por NAC-BR, en un hospital de tercer nivel de Argentina.
ResultadosIdentificamos 80 casos. Las causas que motivaron la hospitalización fueron: presencia de comorbilidades no incluidas en los scores, desarrollo de derrame pleural y sepsis, falta de respuesta al tratamiento antibiótico ambulatorio, intolerancia oral y causas sociales. La infección por VIH se asoció a evolución clínica desfavorable durante la hospitalización (p=0,03). La falta de respuesta al tratamiento ambulatorio se relacionó con evolución clínica desfavorable a lo largo de la hospitalización (p=0,03) y al desarrollo de derrame pleural (p=0,03). Las causas sociales se asociaron con la necesidad de prolongación del tratamiento intravenoso.
ConclusionesLa infección por VIH, las causas sociales y la falta de respuesta al tratamiento ambulatorio se relacionaron con evolución desfavorable en NAC-BR.
The decision to admit patients with community-acquired pneumonia (CAP) to hospital are based on stratification scales. This classification into risk groups is not perfect. In low-risk community-acquired pneumonia (LR-CAP), physicians often depend on their subjective impressions to decide the need for hospitalisation, which suggests the existence of conditions not considered by the scores. The aim of this article was to describe the determining factors for admission in LR-CAP, and to analyse the relationship between these causes and clinical outcome.
Material and methodsA descriptive, observational, retrospective study, based on the review of medical records during a 2 year-period. It included patients over 18 years, who were hospitalised in a third level hospital in Argentina due to LR-CAP.
ResultsA total of 80 cases were identified. The causes that led to hospitalisation were: comorbidities not included in the scores, development of pleural effusion and sepsis, lack of response to ambulatory antibiotic treatment, oral intolerance, and social causes. HIV infection was associated with an unfavourable clinical progress during hospital admission (p=.03), as well as the lack of response to outpatient treatment (p=.03) and the development of pleural effusion (p=.03). Social causes were associated with a need for longer intravenous treatment.
ConclusionsHIV infection, social causes, and lack of response to ambulatory treatment were related to unfavourable clinical progress.
La neumonía adquirida en la comunidad (NAC) es una enfermedad respiratoria aguda de etiología infecciosa, que compromete el parénquima pulmonar. La mortalidad a corto plazo oscila entre 1-5% en pacientes ambulatorios, 14% en hospitalizados y hasta 50% en casos que ingresan en una unidad de cuidados intensivos (UCI)1-4.
Las tasas de hospitalización por NAC varían notablemente de una región geográfica a otra5. Las herramientas utilizadas para decidir la necesidad de su internación, se basan fundamentalmente en la utilización de dos escalas de estratificación de riesgo: Pneumonia Severity Index (PSI) elaborado por Fine et al.6 y CURB-65 modificada, propuesta por la British Thoracic Society7. Ambas identifican factores de riesgo asociados con peor pronóstico y ofrecen pautas de evaluación para decidir la admisión hospitalaria8,9. Sin embargo, exhiben limitaciones en su capacidad predictiva, y la clasificación en grupos de riesgo que establecen no es perfecta10.
En base a esta estratificación propuesta, se recomienda que las NAC clasificadas como «bajo riesgo» (NAC-BR), sean tratadas de manera ambulatoria, debido a sus bajas tasas de mortalidad asociadas. No obstante, el manejo domiciliario de la NAC no está exento de presentar dificultades. Esto genera que a menudo los médicos dependan de sus impresiones subjetivas para decidir la necesidad de hospitalización, lo que expone la existencia de condiciones que motivan la internación pero que no son consideradas por los scores. Las experiencias locales que analizan la evolución y desenlace clínico de estos pacientes son escasas8-10.
Nos propusimos describir las causas que ocasionaron la decisión de hospitalización en pacientes con NAC-BR, y analizar la relación entre dichas causas y la evolución clínica de los pacientes durante la internación.
Material y métodosDiseño. Estudio descriptivo, observacional, de tipo retrospectivo; basado en la revisión de historias clínicas entre el 01/01/2013 y el 01/01/2015 (2 años), de pacientes internados consecutivamente por diagnóstico de NAC, catalogados como NAC-BR por los scores CURB65 y PSI al momento de evaluación primaria, en un hospital de tercer nivel de Argentina.
Criterios de inclusión. Todas las historias clínicas de pacientes mayores de 18 años, sin distinción de sexo, con diagnóstico de NAC-BR (categoría I-II de PSI y/o puntajes 0-1 de CURB-65), que fueron hospitalizados en la sala de Clínica Médica.
Criterios de exclusión. Pacientes con NAC cuyos puntajes fueran ≥III de PSI y/o ≥2 de CURB-65, presunción diagnóstica de neumonía asociada a cuidados de la salud o neumonía intrahospitalaria (NIH), e historias clínicas incompletas.
DefinicionesNAC: presencia de infiltrado nuevo en la radiografía de tórax, con presunción de foco infeccioso de adquisición comunitario, en ausencia de antecedente de internación en los 14 días previos11,12.
Neumonía asociada a cuidados de la salud: infiltrado radiológico en pacientes con antecedentes de: hospitalización por 2 días o más en los últimos 90 días, residencia permanente en geriátrico, realización de terapias endovenosas en hospital de día, hemodiálisis en el último mes, o familiar colonizado por patógenos multirresistentes11,12.
NIH: cuadros desarrollados 48 h después y hasta 14 días posteriores al alta de una hospitalización previa11,12.
Sepsis: NAC sumada a la presencia de síndrome de respuesta inflamatoria sistémica, es decir, la presencia de dos o más de los siguientes: temperatura corporal>38°C o<36°C; taquicardia>90 lpm; taquipnea>20rpm o pCO2<32mmHg y leucocitos>12000 o<400013.
Evolución clínica favorable: pacientes con buena respuesta al tratamiento, reflejada por una mejoría clínico-analítica durante la internación, con desaparición de la signo-sintomatología4.
Evoluciones tórpidas: pacientes que presentaron: a) empeoramiento clínico (fiebre persistente, desaturación, aumento de reactantes de fase aguda y/o empeoramiento del infiltrado radiológico tras 72 h de tratamiento antibiótico); o b) desarrollo de alguna complicación específica (shock séptico, derrame pleural, insuficiencia respiratoria, infarto agudo de miocardio, insuficiencia renal, ingreso en UCI, muerte).
IntervencionesSe realizó registro de datos demográficos, motivo de la hospitalización, y evolución clínica de cada caso.
Análisis estadísticoSe analizaron los datos utilizando SPSS para Windows (PASW Statics v.21). Las medias de 2 grupos se compararon con prueba de la t de Student o con prueba de la U de Mann-Whitney, dependiendo de la distribución de la variable. Para comparación de proporciones, se emplearon prueba de χ2 o prueba exacta de Fisher, dependiendo del tamaño muestral de los grupos. En todos los casos se consideró significativo un valor de p≤0,05. El riesgo se calculó utilizando medida de OR con IC95%.
Se obtuvo aprobación del Comité de Bioética y del Comité de Docencia de la institución.
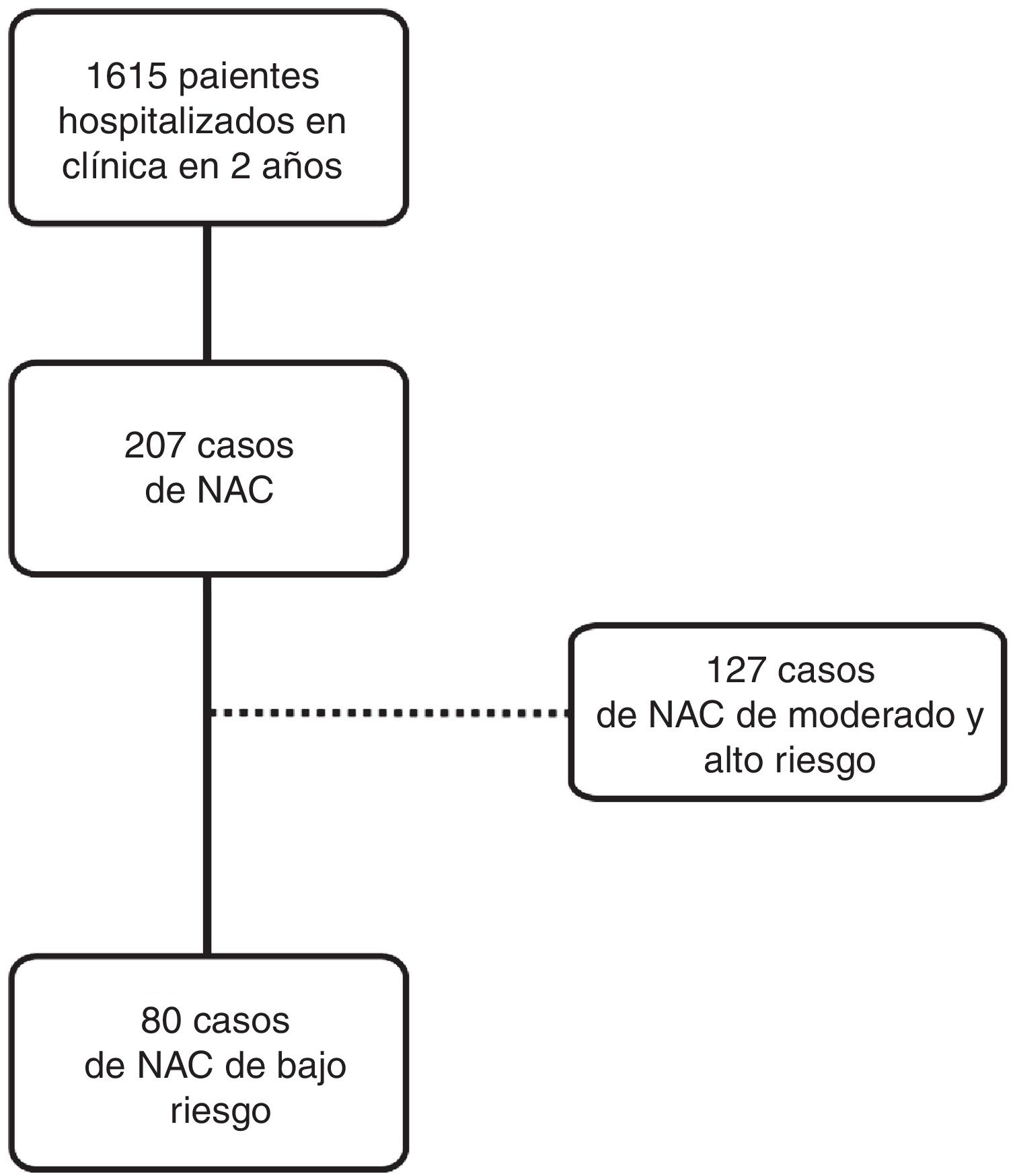
ResultadosSe registraron 207 internaciones por NAC en 2 años, siendo 80 de estos casos por
NAC-BR (fig. 1).
Entre las NAC-BR se identificaron 43 (53,8%) mujeres, la edad media fue 36,4±15 años (mín. 18; máx. 73). Se categorizaron: 47 (58,8%) en clase I y 33 (41,3%) en clase II del PSI, con un puntaje promedio de 42±16. Al respecto de CURB-65: 59 (73,8%) tuvieron un puntaje de 0, y 21 (26,3%) un puntaje de 1.
Se halló una media de hospitalización de 6,5±9,2 días (min. 1; máx. 63 días).
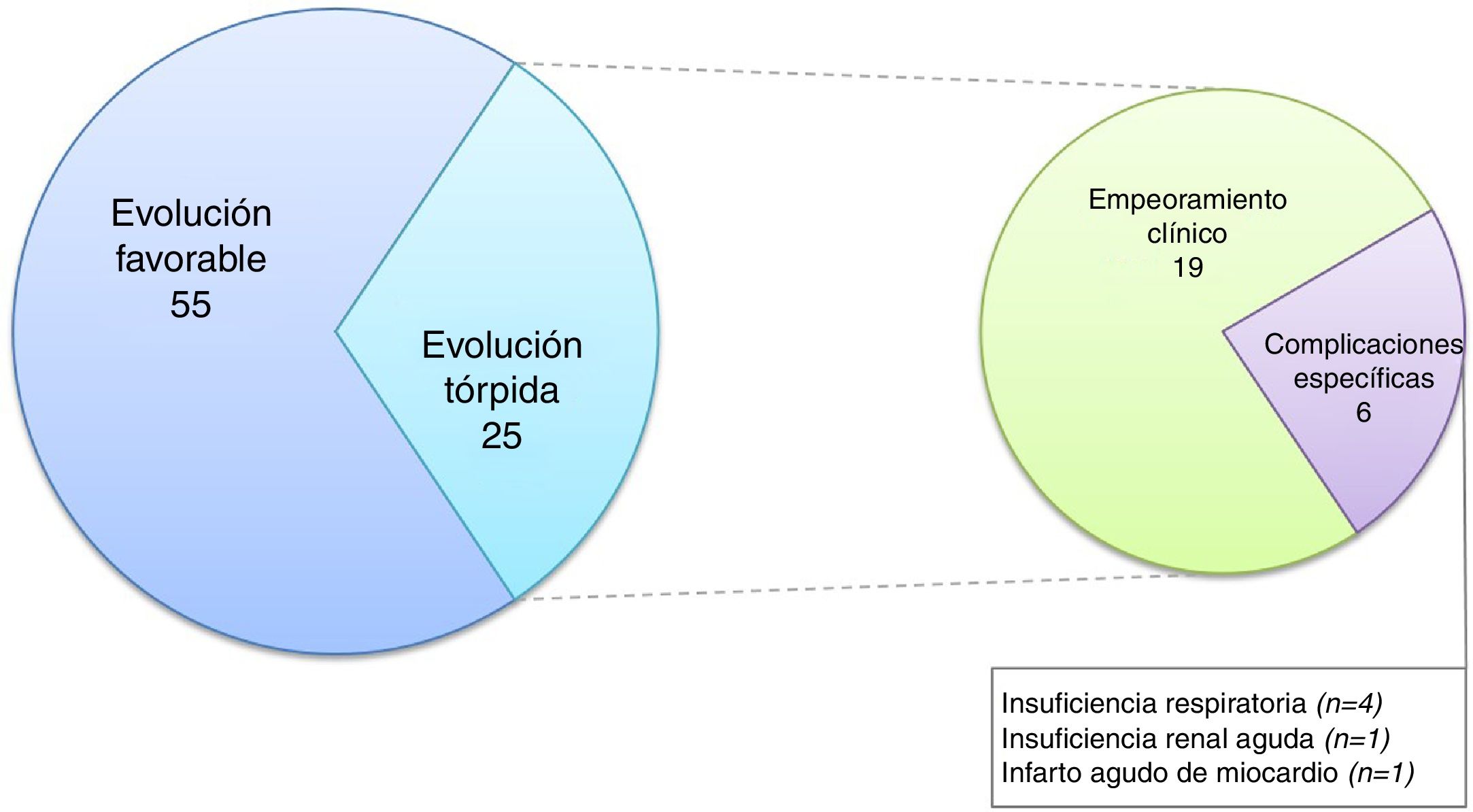
Del total de la muestra, hubo 25 pacientes (31,2%) que presentaron evolución tórpida: 19 (23,7%) a modo de empeoramiento clínico y 6 (7,4%) con complicaciones específicas (fig. 2).
Todos los pacientes con complicaciones específicas requirieron ingreso en UCI.
Hubo necesidad de rotar el antibiótico por evolución tórpida en 12 casos (15%); mientras que el resto presentó mejoría de parámetros clínico-analíticos después del quinto día de internación.
No se registró mortalidad en la muestra.
Determinantes de hospitalización en neumonía adquirida en la comunidad de bajo riesgoEn cada paciente se identificaron una o más causas en simultáneo.
- 1.
Comorbilidades no contempladas por los scores.
En 69 de los 80 pacientes, el motivo de internación se fundamentó en la presencia de una enfermedad no incluida en los scores. Las más frecuentes fueron: infección por el virus de la inmunodeficiencia humana (VIH), asma, enfermedad pulmonar obstructiva crónica y diabetes mellitus.
El antecedente de infección VIH se asoció al desarrollo de evolución clínica desfavorable (p=0,03; OR=8,7; IC95%=1,3-58,3).
- 2.
Presencia de complicaciones vinculadas a la NAC en el momento de ingreso.
Entre los 80 pacientes, hubo 10 (12,5%) que presentaron derrame pleural en el momento de internación; y 21 (26,3%) que cumplieron parámetros de síndrome de respuesta inflamatoria sistémica en el momento del ingreso –siendo catalogados como sépticos–.
- 3.
Falta de respuesta al tratamiento antibiótico ambulatorio.
La falta de respuesta al tratamiento antibiótico previo, se definió como la persistencia de fiebre y elevación de reactantes de fase aguda tras 72 h de antibioticoterapia oral ambulatoria. Dicha condición se observó en 29 pacientes (36,3%). Este dato se relacionó con: evolución clínica desfavorable (p=0,03; OR=8; IC95%=0,84-59) y desarrollo de derrame pleural (p=0,03; OR=4,7; IC95%=1,1-20,1).
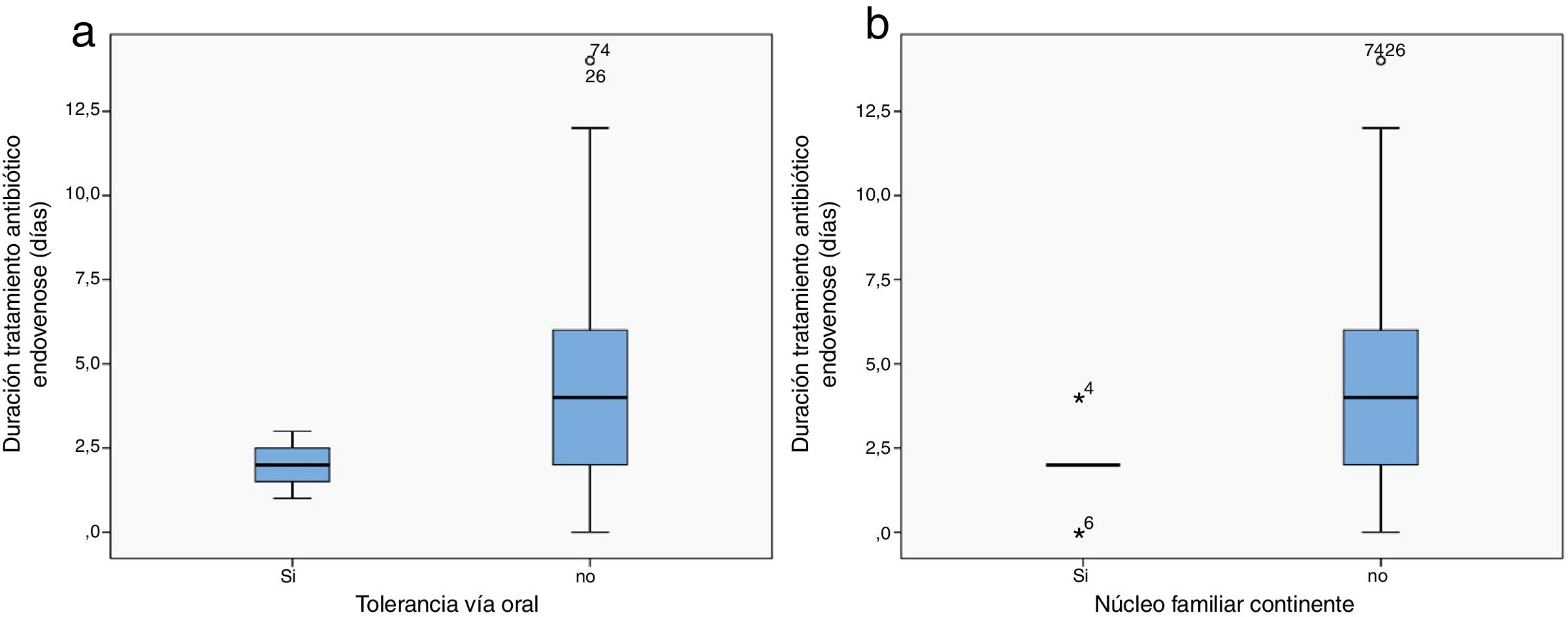
Cabe destacar que solo 4 pacientes (5%) de los 80 fueron ingresados por intolerancia oral. Esta situación no se relacionó con el desarrollo de evoluciones tórpidas ni con el desarrollo de complicaciones específicas, pero sí con la necesidad de una mayor duración de tratamiento antibiótico en internación (con intolerancia=4,3±2,9 días vs. sin intolerancia=2±0,8 días; p=0,04) (fig. 3a).
- 4.
Causas sociales.
Entre estas se identificaron: familia no continente 5 (6,3%), embarazo 3 (3,8%), ausencia de vivienda 1 (1,3%) e indigencia 1 (1,3%).
La ausencia de núcleo familiar continente se asoció con necesidad de mayor duración del tratamiento antibiótico endovenoso (familia no continente=2±1,4 días vs. familia continente=4,3±2,8 días; p=0,04) (fig. 3b).
DiscusiónLa evaluación inicial de la gravedad de la NAC es clave para definir la necesidad de hospitalización10. Actualmente, se considera que el riesgo de complicaciones y la mortalidad de la NAC están indirectamente relacionadas con el medio elegido para su tratamiento, con letalidades ambulatorias cercanas al 1-3%3.
La catalogación de un paciente como NAC-BR según ambos scores, entonces, podría traducirse como la presunción de que existe leve impacto sistémico debido a la enfermedad. Sin embargo, más de un cuarto de nuestra muestra presentó criterios de sepsis en el momento del ingreso.
Para este estudio, los investigadores decidimos mantener el concepto inicial de sepsis13. Aunque son ampliamente reconocidas las críticas en el modo de definir la entidad –dada su muy baja especificidad a pesar de su alta sensibilidad–, creemos que cumple con su objetivo principal: alertar al médico y desencadenar un rápido accionar14. De hecho, podemos observar que bajo la aplicación de estos criterios, más del 25% de pacientes –que deberían haber sido enviados a su domicilio según la estratificación del score– permanecieron internados. Este dato resulta sumamente importante considerando la elevada mortalidad atribuida a la sepsis15,16 y las elevadas tasas de secuelas orgánicas, deterioro cognitivo y discapacidad física entre los pacientes supervivientes a la misma17.
Un importante condicionante de hospitalización fue la presencia de comorbilidades no contempladas por los scores, especialmente si la patología de base se encontraba descompensada en el momento de evaluación. Entre las más frecuentes se destacaron el VIH, asma, enfermedad pulmonar obstructiva crónica y diabetes mellitus, hallazgos concordantes con estudios que abordan NAC-BR18,19. Cabe mencionar que si bien el antecedente de VIH se relacionó con evolución clínica desfavorable durante la internación, la mayoría de estos pacientes no se encontraba realizando adecuadamente el tratamiento antirretroviral indicado.
En este sentido, creemos que la presencia de comorbilidades nunca debe ser subestimada al evaluar un paciente con una enfermedad aguda. Siempre deberían tomarse en consideración antes de decidir el destino del paciente, ya que tienen clara influencia sobre la respuesta del huésped al proceso infeccioso20,21. Como fuera mencionado por diversos estudios, la presencia de comorbilidades es un importante predictor de mortalidad en pacientes admitidos por NAC, condicionando un considerable aumento en la tasa de reingresos21,22.
Se encontró un elevado número de pacientes con falta de respuesta al tratamiento ambulatorio, incluso en proporción superior a la reportada por estudios internacionales –del 16 al 27%–19,23,24. Al comparar dos estudios argentinos25,26 vemos que nuestra experiencia replica resultados similares a los hallados por Luna et al. en la ciudad de Buenos Aires, hallando en el momento de internación hasta un 34% de fracaso terapéutico de la antibioticoterapia oral previa –por lo general con aminopenicilinas–27. Creemos importante enfatizar que la evaluación de un paciente con NAC debe ser integral y no limitarse a una serie cálculos, ya que, como bien ha sido demostrado por Atlas et al.18 la implementación del PSI para determinar el ingreso hospitalario, si bien redujo significativamente las tasas de ingreso, por otro lado se vinculó a una mayor frecuencia de readmisión hospitalaria por fracaso en el manejo ambulatorio.
La intolerancia oral ya ha sido descrita en los estudios iniciales de Fine et al.6, donde se destaca como uno de los motivos de baja frecuencia de admisión hospitalaria en NAC-BR. Su asociación con una mayor duración del tratamiento antibiótico es una relación que se presume por demás obvia, dado que la tolerancia oral constituye un factor esencial al evaluar la posibilidad del manejo ambulatorio de cualquier patología.
Los problemas sociales y su influencia sobre la evolución de la patología, ya han sido abordados en otros estudios, donde se ha establecido a los mismos como motivo de admisión hospitalaria en pacientes NAC-BR19,28. En un estudio realizado por Marras et al. se observó que, aplicando retrospectivamente la escala PSI, más del 90% de casos de NAC-BR ingresados presentaban: descompensación de enfermedad previa, complicación asociada a la NAC o problemas psicosociales que justificaban el ingreso28. Interpretamos que el determinante social se encuentra ligado en forma directa a la falta de respuesta al tratamiento ambulatorio, ya que resulta un elemento central para la apropiada adherencia.
El estudio de Fine et al. describió que el promedio de días de internación para los pacientes NAC-BR se presentó en un rango de entre 3 y 7 días29,30. En nuestro estudio, encontramos una media de 6,5±9 días, con gran oscilación en la duración de la estancia hospitalaria. Creemos que este dato se encuentra en relación con los subgrupos de pacientes que desarrollaron derrame pleural y sepsis –dado que ambos presentaron mayor estancia hospitalaria–.
En nuestra experiencia la tasa de evolución clínica desfavorable fue muy superior a la reportada por la literatura para NAC-BR –se informó un 2,8% en el estudio de Queroll-Ribelles–19. Ello podría encontrarse en relación con la gran frecuencia de comorbilidades de nuestra muestra, reflejado en una lenta respuesta al tratamiento antibiótico, o en la tendencia al desarrollo de complicaciones ligadas a la enfermedad de base.
Se estima que aproximadamente el 10% de los pacientes hospitalizados por NAC se tratarán de episodios graves que requerirán ingreso en UCI. En nuestro estudio, el porcentaje de estos pacientes fue levemente inferior a lo reflejado en la literatura. Sin embargo, debe considerarse que nuestro trabajo solo incluyó NAC-BR –que según los scores, deberían haber sido manejadas ambulatoriamente–. Esto nos hace preguntarnos: ¿realmente estamos hablando de pacientes de riesgo bajo?, ¿estamos categorizando adecuadamente la severidad de la NAC, cuando dejamos fuera de la ecuación factores como: comorbilidades, hábitos tóxicos o medio sociofamiliar hostil?
En líneas generales, se acepta que la tasa de mortalidad para el subgrupo NAC-BR es menor al 5%. En nuestro estudio no se constató ningún deceso. Este dato demuestra cómo los scores poseen un adecuado desempeño para identificar a pacientes con pronóstico adverso, facilitando la toma de decisión respecto de la hospitalización. Sin embargo, debe tenerse en claro que el principal rol que se les debe atribuir es el de servir como complemento para la evaluación, dado que cuando son utilizados como única herramienta de estratificación de riesgo, pueden fallar en la identificación de casos con potencial evolución desfavorable –siendo esto su mayor crítica y limitación–19.
LimitacionesSi bien la n resultó pequeña, consideramos que la misma es reflejo de la baja frecuencia de internación de NAC-BR. La mayor limitante se encuentra en relación con la recolección retrospectiva de los datos, donde pudieron haberse omitido otros importantes detalles de índole social, cultural y emocional.
La experiencia se encontró limitada a un solo efector de tercer nivel de complejidad, donde se presume cierto sesgo poblacional en relación con los pacientes consultantes y a la severidad de las derivaciones recibidas. Por lo expuesto, creemos necesaria la realización de nuevas experiencias, prospectivas y multicéntricas.
ConclusionesLa causa de internación de la mayoría de NAC-BR fue la presencia de comorbilidades no incluidas en los scores PSI y CURB-65, siendo el VIH la única que se asoció con evolución desfavorable. Entre otras causas se describieron: falta de respuesta al tratamiento ambulatorio, familia no continente, intolerancia oral y causas sociales.
Un cuarto de los pacientes ingresaron sépticos, y más de un tercio de la muestra presento evolución tórpida. La falta de respuesta al tratamiento antibiótico ambulatorio se relacionó con el desarrollo de derrame pleural. La intolerancia oral y las causas sociales se relacionaron con mayor estancia hospitalaria y mayor duración del tratamiento antibiótico.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.