Lo primero quería felicitar a los autores Morales-Suarez-Varela M. Peraita- Costa I. et al. por el excelente trabajo presentado en la esta revista Semergen titulado: «Arterial hypertension and smoking in pregnant women in the Valencian Community: maternal and neonatal outcomes»1. Quería aportar utilizando las recomendaciones de la Guía European Society of Hypertension (ESH) 2013 sobre manejo de la hipertensión arterial2 y en concreto sobre el manejo de la hipertensión arterial y embarazo varios conceptos aclaratorios y de especial relevancia sobre este tema que me parecen de utilidad para la práctica del médico de familia al que su revista va orientada y se enfrente a esta situación clínica de hipertensión y embarazo.
La definición de hipertensión en el embarazo no difiere respecto al adulto normal y son valores de tensión sistólica ≥ 140mmHg y/o tensión diastólica ≥90mmHg. Las recomendaciones de la International Society for the Study of Hypertension in Pregnancy (ISSHP) catalogan esa hipertensión solo dos en dos rangos: leve ≤ 140-159/90-109mmHg y grave ≥ 160/110mmHg. Según las recomendaciones de la ISSHP encontramos las siguientes definiciones: la hipertensión presente antes de las 20 semanas de gestación se llama preexistente o crónica (primaria, secundaria, bata blanca o enmascarada), la hipertensión que se desarrolla a partir de las 20 semanas y se suele resolver después del parto es la hipertensión gestacional, la hipertensión gestacional transitoria es la presencia de cifras elevadas que se corrigen de forma espontánea y cuyo seguimiento debe ser cuidadoso (mayor riesgo de hipertensión verdadera), la preeclampsia es la elevación tensional que aparece después de la 20 semana y asocia a proteinuria ≥ 300mg/g o creatinina ≥ 1mg/dL o compromiso hepático (transaminasas elevadas y dolor hipocondrio) o complicaciones neurológicas o plaquetas ≤ 150.000/μL o disfunción útero. Por último puede existir una hipertensión preexistente con preeclampsia añadida y una hipertensión prenatal no clasificable3. Siendo necesario reclasificar a estas mujeres como hipertensas o no a partir de las seis semanas posparto.
El diagnóstico de hipertensión sigue teniendo como patrón oro la medición de esta con manguito y auscultación en consulta. La medición con dispositivos automatizados es menos sensible y debe realizarse con equipos homologados. La medición de presión (MAPA) durante 24 horas es muy recomendable y usada en la mayoría de los ensayos clínicos actualmente, puede servir para confirmar el diagnóstico y evitar tratamientos innecesarios, así como aportar un mayor valor pronóstico.
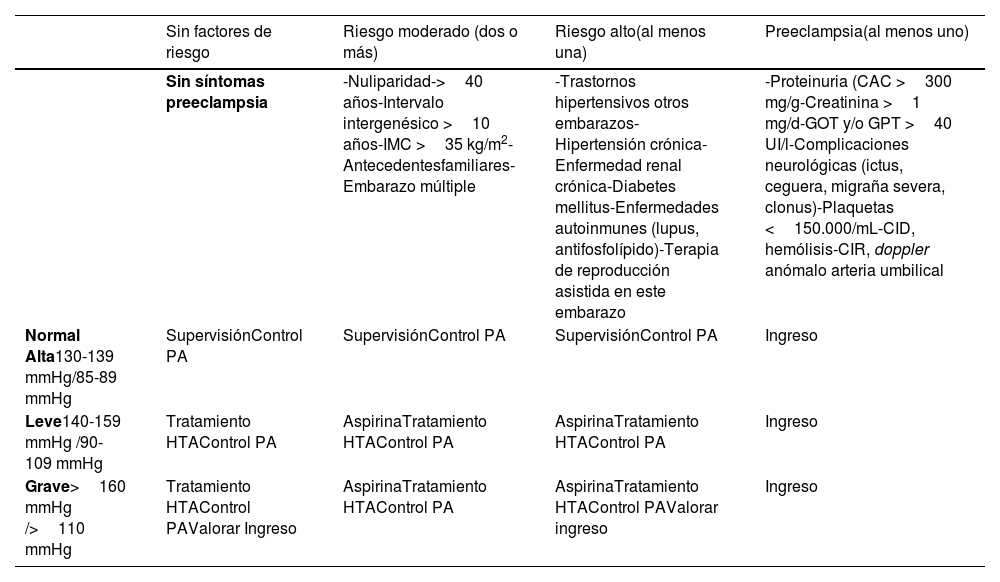
Ante el riesgo de preeclampsia por su frecuencia y connotaciones de gravedad. El diagnóstico debe hacerse lo antes posible a partir de la 20 semana. Ante la ausencia de biomarcadores sensibles y específicos para su diagnóstico o screening, muchos de ellos aún en fase de investigación. La definición de preeclampsia se realiza según la tabla 1.
Tabla de diagnóstico, manejo y control evolutivo de la hipertensión y embarazo. Elaborado por el autor
| Sin factores de riesgo | Riesgo moderado (dos o más) | Riesgo alto(al menos una) | Preeclampsia(al menos uno) | |
|---|---|---|---|---|
| Sin síntomas preeclampsia | -Nuliparidad->40 años-Intervalo intergenésico >10 años-IMC >35 kg/m2-Antecedentesfamiliares-Embarazo múltiple | -Trastornos hipertensivos otros embarazos-Hipertensión crónica-Enfermedad renal crónica-Diabetes mellitus-Enfermedades autoinmunes (lupus, antifosfolípido)-Terapia de reproducción asistida en este embarazo | -Proteinuria (CAC >300 mg/g-Creatinina >1 mg/d-GOT y/o GPT >40 UI/l-Complicaciones neurológicas (ictus, ceguera, migraña severa, clonus)-Plaquetas <150.000/mL-CID, hemólisis-CIR, doppler anómalo arteria umbilical | |
| Normal Alta130-139 mmHg/85-89 mmHg | SupervisiónControl PA | SupervisiónControl PA | SupervisiónControl PA | Ingreso |
| Leve140-159 mmHg /90-109 mmHg | Tratamiento HTAControl PA | AspirinaTratamiento HTAControl PA | AspirinaTratamiento HTAControl PA | Ingreso |
| Grave>160 mmHg />110 mmHg | Tratamiento HTAControl PAValorar Ingreso | AspirinaTratamiento HTAControl PA | AspirinaTratamiento HTAControl PAValorar ingreso | Ingreso |
CAC: cociente albumina creatinina; CID: coagulación intravascular diseminada; CIR: crecimiento intrauterino retardado; GOT: glutámico oxalacético transaminasa; GPT: glutámico pirúvica transaminasa; HTA: hipertensión arterial; IMC: índice de masa corporal; PA: presión arterial.
Dado que para las complicaciones de la alteración de la organogénesis del feto hasta la 16 semana de embarazo no existe un riesgo cero con medicamento alguno antihipertensivo debemos plantearnos suspender la mayoría de ellos si es posible. Si la tensión es ≥140/90mmHg la embarazada siempre debe estar con tratamiento antihipertensivo sea cual sea la edad gestacional. Los controles estrictos de ≤135/85mmHg del estudio CHIPS4 y ≤129/79mmHg del estudio CHAP5 pese a que disminuían el riesgo de preeclampsia aumentaba el número de retrasos de crecimiento intrauterino, por lo que la recomendación es no disminuir la tensión diastólica por debajo de 80mmHg.
Retomando el artículo objeto de esta carta no hemos encontrado en nuestra revisión de las Guías referenciadas en el texto (ESH, ISSHP) recomendaciones ni relaciones causales entre el consumo de tabaco durante el embarazo y el desarrollo de hipertensión en sus distintas denominaciones, siendo el consumo cero de este la única recomendación posible. Tampoco hemos encontrado evidencias de no tratar farmacológicamente si la cifra de tensión es superior a 140/90mmHg en cualquier momento de la gestación.
En la tabla 1 presentamos un mapa de riesgo y opciones de tratamiento y seguimiento para los distintos escenarios de hipertensión que pueden aparecer durante una gestación.