Describir la utilización de hipnóticos y el perfil del consumidor.
Material y métodosEstudio descriptivo transversal multicéntrico, realizado en atención primaria del área de salud de Toledo. Población: pacientes ≥18 años con prescripción de hipnóticos en el año 2007, no terminales.
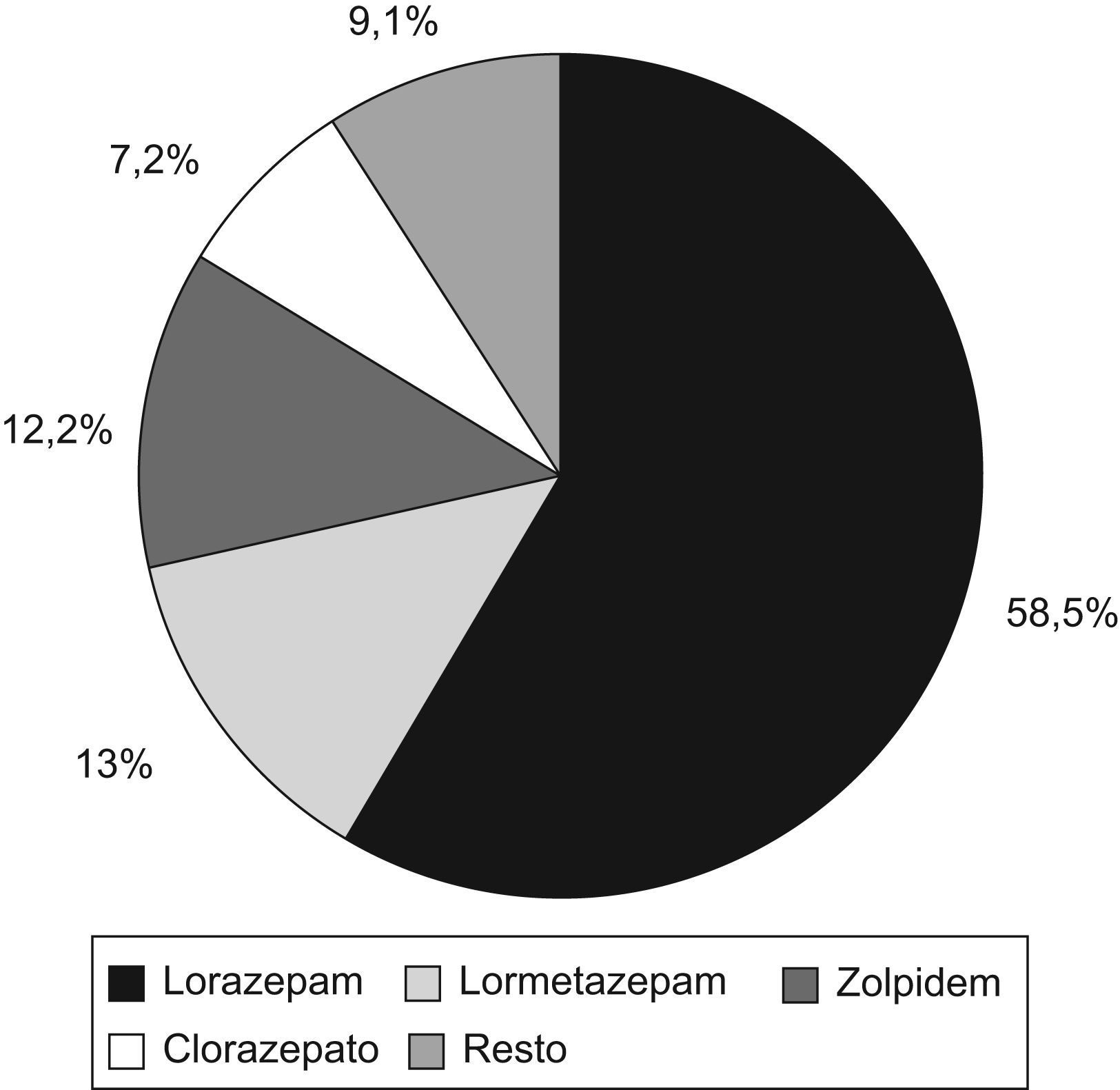
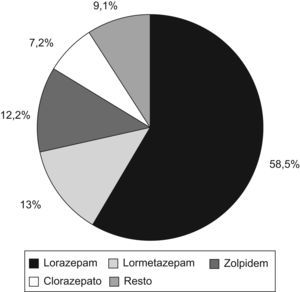
ResultadosAl 8,2% de la población en 2007 se le prescribió algún hipnótico. El principio activo más frecuente fue el lorazepam (58,5%), seguido de lormetazepam (13%). Hemos estudiado 639 pacientes, 68,2% mujeres, con una edad media de 64,2±16,7 años y una mediana de frecuentación de 29 consultas/año (R.I. 23 consultas/año). El 19,4% (DE 3,1) de los pacientes tomaron 2–3 principios activos distintos. Duración del tratamiento mediana de 78,4 semanas (R.I. 88,5). Según historia clínica: el 26,6% tienen 2 o más patologías crónicas, en el 30,9% (DE 3,6) constaba el diagnóstico asociado (8,4% insomnio, 69,4% depresión-ansiedad), tomaban fármacos con posibles interacciones con los hipnóticos 73,8% (DE 3,4), al 15% se revisa el tratamiento, 1,9% (DE 1,06) sufrieron reacciones adversas, 4,9% (DE 0,9) tuvieron caídas durante el tratamiento, el 12,5% (DE 2,3) de los tratamientos superaban la dosis máxima permitida.
ConclusionesEl consumidor de hipnóticos de nuestro área es una mujer de 64 años, que vive en el medio rural, hiperfrecuentadora, con depresión, ansiedad y riesgo elevado de interacciones medicamentosas, que toma el hipnótico de forma crónica.
To describe the use of hypnotics and the consumer profile.
Material and methodsA descriptive cross-sectional multicenter study conducted in primary care in a Health Area of Toledo. Population: non-terminal patients ≥18 years with prescription of hypnotics in 2007.
ResultsA hypnotic drug was prescribed to 8.2% of the population in 2007. The most frequent active principle used was lorazepam (58.5%), followed by lormetazepam (13%). We studied 639 patients, 68.2% women with a mean age of 64.2±16.7 years and a median attendance of 29 visits per year (RI 23 consultations/year). A total of 19.4% (SD 3.1) patients took 2 or 3 different active ingredients. Median treatment duration was 78.4 weeks (RI 88.5). According to the clinical records, 26.6% had 2 or more chronic disorders, in 30.9% (SD 3.6). The associated diagnosis (8.4% insomnia, 69.4% depression-anxiety) was stated in 30.9% (SD 3.6), 73.8% (SD 3.4) took drugs with potential interactions with hypnotics, treatment was revised in 15%, 1.9% (SD 1.06) suffered adverse reactions, 4.9% (SD 0.9) had fallen during the treatment, 12.5% (SD 2.3) of treatments exceeded the maximum permitted dose.
ConclusionsThe consumer of hypnotics in our area is a woman of 64, who lives in rural areas, is a frequent visitor to the doctor, with anxiety and depression and with high risk of drug interactions, who receive chronic treatment with hypnotic drugs.
Desde hace algunos años son cada vez más numerosos los estudios sobre la utilización de psicofármacos en AP. Es común la preocupación por el uso (y abuso) de los hipnóticos y los ansiolíticos, justificada por el aumento de su prescripción, el incumplimiento de las guías de uso y el riesgo de inducir serios efectos adversos1.
Partiendo de un menor consumo de hipnóticos y ansiolíticos en nuestro país respecto al resto de Europa, destaca el notable y sostenido aumento de su utilización1,2 en las 2 últimas décadas. Entre 1995–2002 el consumo en España creció un 56%3. El 2,5% de la población española consume regularmente alguno de estos fármacos4. En el año 2002, Castilla-La Mancha ocupaba el decimoquinto puesto en consumo por DDD/1.000 habitantes (DHD), según datos del Sistema Nacional de Salud3.
Numerosos estudios han puesto de manifiesto un alarmante número de prescripciones incorrectas de ansiolíticos e hipnóticos por una duración excesiva de la pauta1,5,6, uso incorrecto en ancianos2,7 falta de revisión de tratamientos, indicaciones que no se ajustan a las guías clínicas, uso en pacientes en los que están contraindicados, etc7. Muchos pacientes y sanitarios desconocen o minimizan el riesgo de efectos secundarios de los hipnóticos3,4 (tolerancia, dependencia, somnolencia…) que a su vez se relacionan con caídas, fracturas de cadera, accidentes de tráfico y accidentes laborales entre otros. Tampoco son conscientes de su limitada eficacia para la patología de base (insomnio)2,8.
Los estudios sobre prescripción pueden ayudar a disminuir la morbimortalidad. Por lo tanto, creemos que es fundamental conocer el patrón de uso (cuantitativo y cualitativo) de los hipnóticos en AP, principal prescriptor de estos fármacos. Aunque se han realizado estudios en otras comunidades, hasta la fecha no se han llevado a cabo en Castilla-La Mancha, ni específicamente sobre hipnóticos. Por lo que decidimos realizar un estudio con el objetivo de describir la utilización de hipnóticos entre los pacientes de AP y definir el perfil del consumidor en el área de salud de Toledo.
Material y métodosSe trata de un estudio multicéntrico, observacional y descriptivo de carácter transversal, realizado en el área de salud de Toledo que engloba unos 420.000 habitantes.
La población diana fueron los pacientes de 18 años o más con al menos una prescripción de hipnóticos en el año 2007, excluyendo aquellos con diagnóstico de enfermedad terminal.
El tamaño muestral se calculó para estimar la proporción de pacientes en tratamiento con un hipnótico con un IC del 95%, una precisión del ±3% y un valor aproximado del 15%. La muestra necesaria era de 544 pacientes, pero considerando una pérdida del 15% el tamaño muestral definitivo fue de 640.
El tipo de muestreo utilizado fue por etapas. En una primera etapa se realizó un muestreo estratificado por principio activo, debido a la distinta frecuencia de prescripción y de recomendaciones de uso de cada uno de los principios activos. En una segunda etapa, dentro de cada estrato se hizo un muestreo aleatorio de los pacientes.
Los datos de prescripción se obtuvieron del programa DIGITALIS. Dicho programa contiene la información sobre los medicamentos retirados del global de las oficinas de farmacia de nuestra comunidad autónoma, facturados al Servicio de Salud de Castilla-La Mancha (SESCAM).
Variables de estudio: se recogieron de la historia clínica informatizada de AP (Turriano) y fueron las siguientes:
- •
Sociodemográficas: sexo, edad, número de habitantes de la localidad de residencia.
- •
Utilización de servicios: frecuentación en el año 2007.
- •
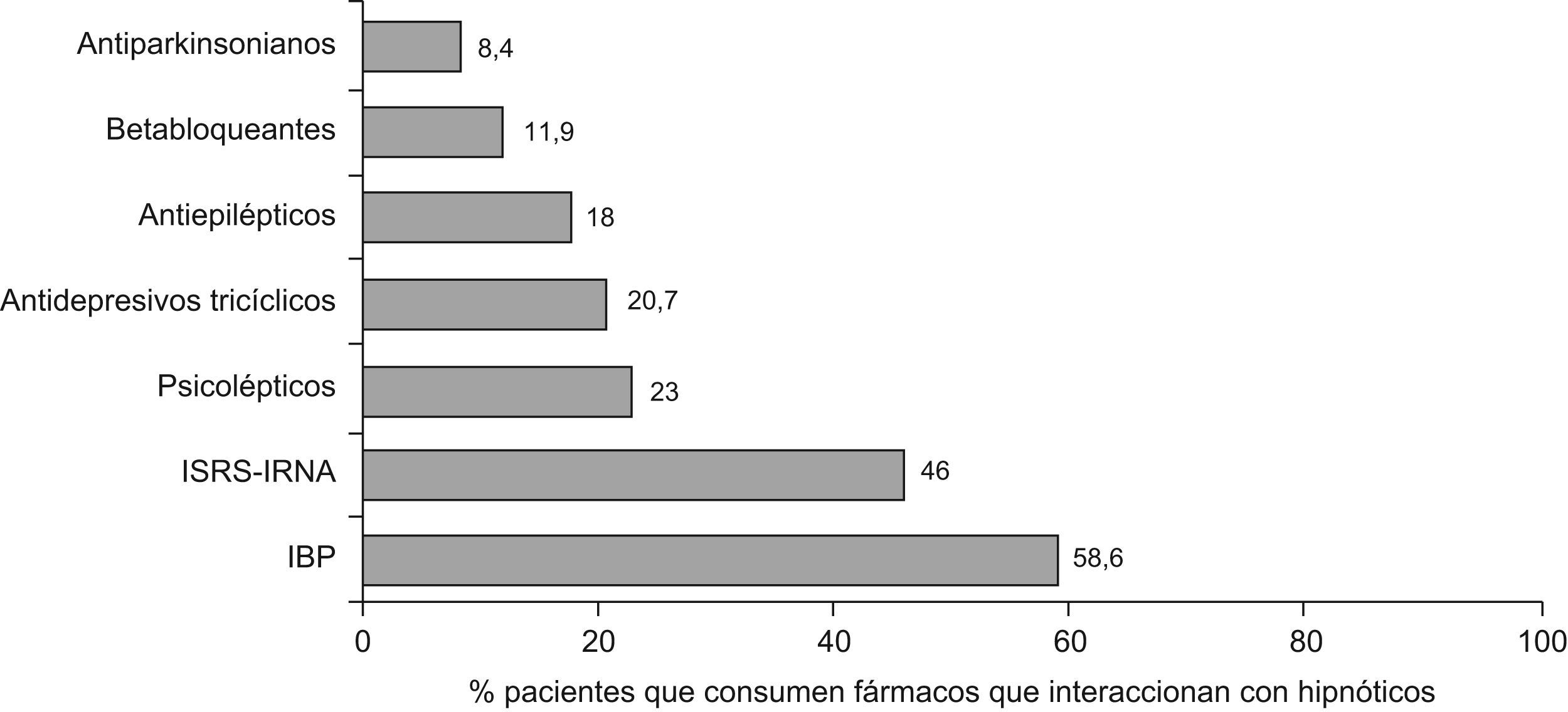
Antecedentes personales: patologías crónicas, tratamientos farmacológicos con posibles interacciones con hipnóticos (β-bloqueantes, omeprazol, inhibidores de la recaptación de serotonina o noradrenalina, antiparkinsonianos, psicolépticos, antiepilépticos antidepresivos tricíclicos).
- •
Del tratamiento hipnótico:
- ○
Principio activo: todos aquellos que tenían indicación como hipnótico en ficha técnica en el 2007: GRUPO N05C: flurazepam, flunitrazepam, triazolam, lormetazepam, midazolam, brotizolam, quazepam, loprazolam, zopiclona, zolpidem, zaleplón, clometiazol. GRUPO N05B: clordiazepóxido, clorazepato dipotásico, lorazepam, clorazepato dipotásico en asociación.
- ○
Diagnóstico de insomnio.
- ○
Otros diagnósticos asociados al hipnótico.
- ○
Número de principios activos hipnóticos simultaneos.
- ○
Vida media del hipnótico3.
- ○
Duración del tratamiento y posología.
- ○
Reacciones adversas, caídas.
- ○
Registro específico en la historia clínica de la revisión del tratamiento hipnótico.
- ○
Recogida y análisis de los datos: se confeccionó una base de datos en el programa estadístico SPSS versión 12.0 para Windows. Para la descripción de los resultados se utilizaron los parámetros habituales [media, mediana, DE, porcentaje y rango intercuartílico (RI)]. Para el análisis estadístico se utilizaron la t de Student, la Chi cuadrado y el análisis de varianzas (ANOVA).
Mediciones y resultadosSegún los datos de DIGITALIS al 8,2% de la población de nuestra área se le prescribió algún hipnótico en 2007. En la figura 1 se aprecia la distribución por principio activo.
El total de la muestra final fue de 639 pacientes, el 68,2% mujeres. La edad media era de 64,2±16,7 años, sin diferencia significativa por sexo. La frecuentación (número de consultas/año) de los pacientes fue muy heterogénea, llegando a más de 100 consultas/año en algún caso. La mediana fue de 29 consultas/año (R.I. 23 consultas/año). El 52,4% de los pacientes de la muestra vivían en localidades con una población menor de 5.000 habitantes. No encontramos diferencias en la prescripción de hipnóticos respecto al ámbito poblacional (urbano/rural).
Según la historia clínica informatizada, el 26,6% tenía 2 o más patologías crónicas. Las más frecuentes fueron: ansiedad, depresión (44,9%, IC al 95% 41,1–48,7), HTA (41,8%), dislipemia (29,3%), enfermedades osteoarticulares (22,3%), obesidad (20,6%), diabetes (18,1%), otras psicopatologías (12%).
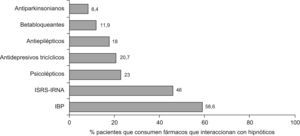
En nuestra muestra, el 73,8% (IC al 95% 70,4–77,2) de los pacientes tomaban al menos un fármaco con posibles interacciones con los hipnóticos. De estos pacientes el 36,7% tenían pautado 2 fármacos con riesgo de interacción y un 21,1% 3 o más fármacos. En la figura 2 se aprecia la proporción de pacientes con prescripción de fármacos que pueden interaccionar, por grupo terapéutico.
Respecto al diagnóstico asociado a la indicación del hipnótico solo aparecía registrado en el 30,9% (IC al 95% 27,3–34,5). Las patologías registradas más destacables fueron: insomnio (8,4%) y depresión-ansiedad (69,4%).
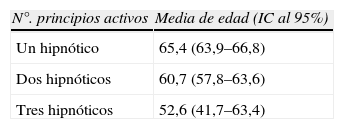
El 19,4% (IC al 95% 16,3–22,5) de los pacientes tomaron 2 o 3 principios activos distintos de fármacos hipnóticos simultáneamente. La media de edad fue inversamente proporcional al número de hipnóticos tomados simultáneamente, como se aprecia en la tabla 1.
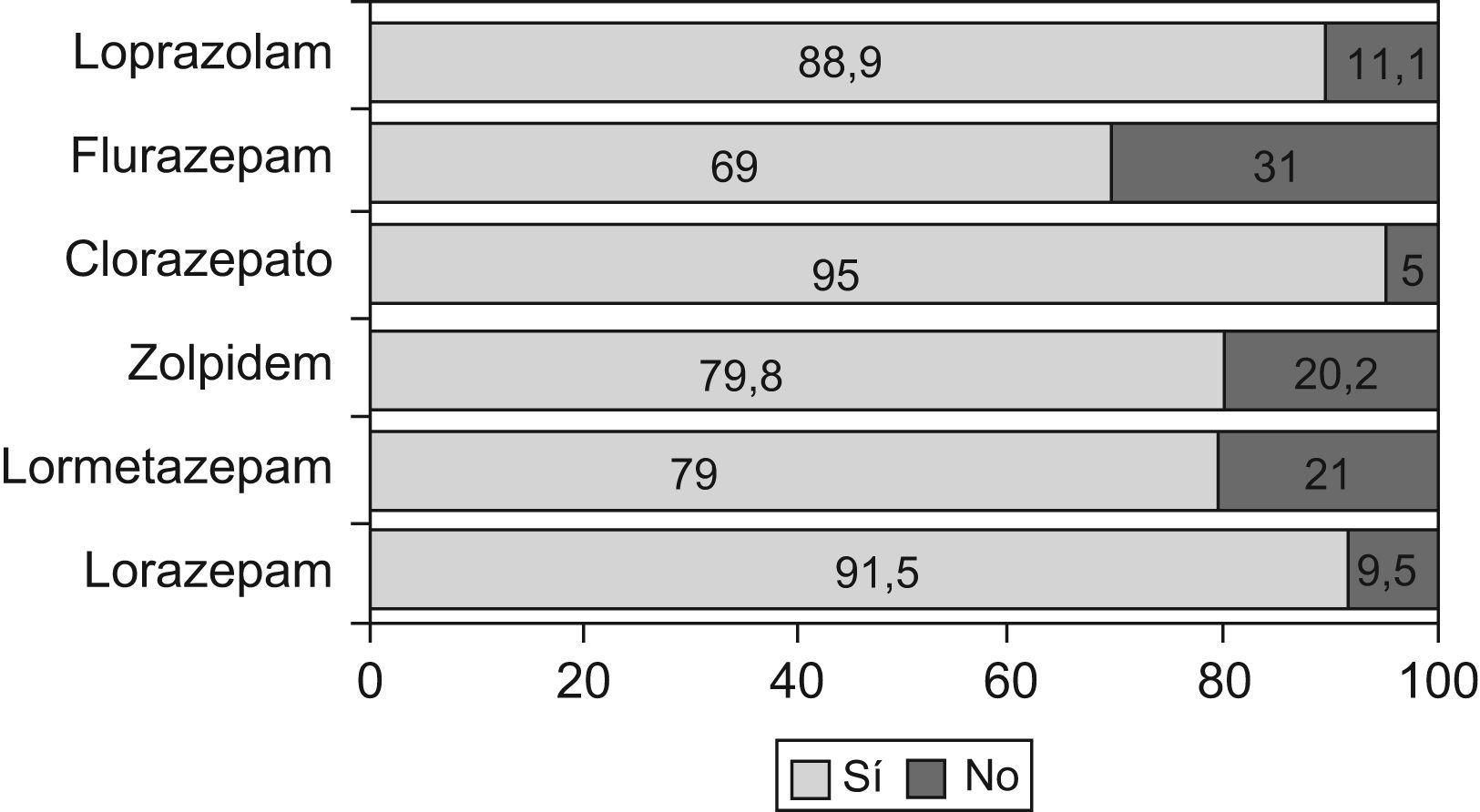
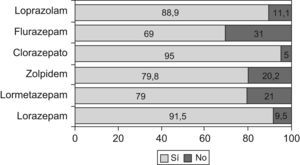
La duración del tratamiento tenía una gran dispersión: mediana de 78,4 semanas (unos 19 meses) y R.I. de 88,5 semanas. El 12,5% (IC al 95% 10,2–14,8) de los tratamientos superaban la dosis máxima permitida (fig. 3). Constaban revisiones del tratamiento en el 15% de las historias.
El porcentaje de reacciones adversas descritas fue del 1,9%(IC al 95% 0,84–2,96), a parte del 4,9% (IC al 95% 4–5,8) de pacientes con historia de caídas durante el tratamiento hipnótico registradas.
Al diferenciar los pacientes según el tipo de vida media del hipnótico (larga, media y corta), nos encontramos con una diferencia significativa respecto a la edad media: 47,9±3,7 años en el caso de los hipnóticos de vida media larga, 65,5±1,4 años para los de vida media intermedia y 69,2±3 años en los de vida media corta (F=42,249; p<0,0001).
DiscusiónEl consumidor de hipnóticos de nuestro área es una mujer de 64 años, que vive en el medio rural, hiperfrecuentadora, con depresión-ansiedad y riesgo elevado de interacciones medicamentosas, que toma el hipnótico de forma crónica. Además constatamos un infrarregistro en la historia clínica de variables importantes del tratamiento (indicación, revisión del tratamiento…).
La principal limitación a la que nos hemos enfrentado es el infraregistro en la historia clínica de las actuaciones y procedimientos que se realizan en las consultas. Como consecuencia, en casi 2/3 de la muestra, no es posible conocer ni siquiera el diagnóstico que origina la toma del hipnótico.
A la hora de comparar nuestros resultados con los obtenidos por otros investigadores nos encontramos con la dificultad de que la gran mayoría de los estudios agrupan hipnóticos y ansiolíticos. En nuestro área la población que consume hipnóticos (8,2%) solos o en combinación parece ser superior a la de otros trabajos realizados en España; por ejemplo, Secades et al5 encontraban que el 5,1% de la población asturiana en el año 2003 consumía hipnóticos solos o en combinación. Desconocemos con exactitud las razones de este hecho, quizás se deba a que muchos de estos trabajos se realizan con muestras y nosotros obtenemos los datos de consumo de todo un área de salud (420.000 habitantes aproximadamente). O quizás, simplemente, lo que refleja es el enorme incremento en la prescripción de estos fármacos en los últimos años. En nuestra área de salud, las DHD de hipnóticos pasaron de 36,24 en 2002 a 39,32 en 2007, lo que supone un incremento del 8,5% (indicador de calidad de prescripción definido por el INSALUD tenía un máximo de 24 DHD)3.
La distribución de los principios activos es muy similar a la de estudios afines1,5. Sí es importante resaltar que nuestros profesionales cumplen uno de los principios básicos de las guías clínicas de uso de hipnóticos: evitar el uso de hipnóticos de vida media larga entre los ancianos6.
El perfil del consumidor de hipnóticos de nuestro área es una mujer de 64 años, hiperfrecuentadora, con un trastorno de depresión ansiedad, alto riesgo de interacción medicamentosa, y que toma el hipnótico de forma crónica.
La población femenina sigue siendo el mayor consumidor de psicofármacos1,5–7. Esta situación se ha querido justificar por su precaria situación sociolaboral y su dedicación como cuidadora principal en la gran mayoría de las familias, lo que supone un mayor grado de estrés y ansiedad5,9.
También nuestra muestra mantiene la distribución por grupos de edad de otros trabajos: a partir de los 45 años el consumo comienza a aumentar hasta alcanzar un pico en los 75 años1. Es posible que el insomnio esté sobre diagnosticado entre los ancianos, al confundir en los ancianos el descenso fisiológico en horas de sueño con una patología10,11.
Dentro del perfil del consumidor hay una proporción importante de hiperfrecuentadores, lo que se corresponde con el perfil clínico del hiperfrecuentador tipo de AP: paciente crónico (anciano) o con algún malestar psicológico o trastorno mental diagnosticado12.
Un dato preocupante es la elevada duración media de los tratamientos (1 año y 7 meses), que también es compartido por otros estudios5,13. Suponemos que en muchos casos puede ser debido al uso como ansiolítico de algunas de las benzodiacepinas (BDZ) hipnóticas. Pero, no es menos cierto, que en muchos otros casos puede deberse a la dependencia física y psíquica que pueden inducir estos fármacos9.
Creemos que el bajo índice de efectos secundarios2 detectado no se debe a su inexistencia sino a la falta de registro e, incluso, a su infradiagnóstico. Esta reflexión se ve reforzada por el hecho de que solo tenemos constancia de que se revise el tratamiento a 1 de cada 7 pacientes. Por desgracia en este caso sí estamos por debajo de otros estudios, en los que el índice de revisiones registradas alcanza el 63,3%9.
Hemos encontrado casos de indicación de dosis superiores a la máxima permitida. Aunque se trate de un porcentaje relativamente bajo (12,5%) parece confirmar la falta de supervisión de los tratamientos o un conocimiento reducido del manejo de los hipnóticos. En cualquier caso, el resultado es el aumento del riesgo de aparición de efectos secundarios8. En un sentido parecido nos encontramos con el uso simultáneo de varios hipnóticos, circunstancia no recomendable especialmente si son BDZ14.
A partir de estos datos creemos que es necesario fomentar la formación del médico de familia (como principal responsable del control integral de los pacientes) para alcanzar un mayor conocimiento del mecanismo de acción, indicaciones e interacciones de los hipnóticos con el fin de mejorar su uso. Así como fomentar medidas higiénico dietéticas alternativas.
Porque aunque estos fármacos pueden mejorar la calidad y la duración del sueño, la magnitud de este efecto es pequeña2, especialmente en ancianos. En las personas mayores de 60 años los beneficios podrían no justificar sus riesgos, sobre todo si además el paciente tiene factores de riesgo adicionales para sufrir efectos adversos cognitivos o psicomotores.
ConclusionesLa prescripción de hipnóticos en nuestro área no solo es más elevada que en otras zonas sino que precisa de actuaciones a corto plazo encaminadas mejorar su calidad.
Otras informaciones:- •
Este estudio fue presentado al X Congreso de AP de Castilla-La Mancha celebrado los días 5, 6 y 7 de junio de 2008 en Guadalajara.
- •
Obtuvo el primer premio en la categoría «Medicina» en los XI Premios de Investigación de AP del Área de Salud de Toledo (año 2008).
Los autores declaran no tener ningún conflicto de intereses.
FinanciaciónEste estudio forma parte de un proyecto integral de investigación sobre hipnóticos realizado gracias a una beca de investigación de la FISCAM (exp. PI-2007/16).