El estudio Pathway-2 es el primer análisis aleatorizado, doble ciego y cruzado que compara espironolactona como cuarto fármaco con alfabloqueante, betabloqueante y placebo. En él se demuestra que la espironolactona es el fármaco con más posibilidades de éxito a la hora de controlar cifras de presión arterial en pacientes tratados con triple combinación y no controlados. Estos resultados validan el uso amplio de antialdosterónicos en el tratamiento de la hipertensión arterial resistente.
Pathway-2 is the first randomised, double-blind and crossover trial that compares spironolactone as a fourth drug with alfa-blocker, beta-blocker and placebo. This study shows that spironolactone is the drug with more possibilities of success for the management of patients with difficult-to-treat hypertension in patients with a combination of three drugs and poor control. The results validate the widespread treatment with mineralocorticoid receptor antagonists in resistant hypertension.
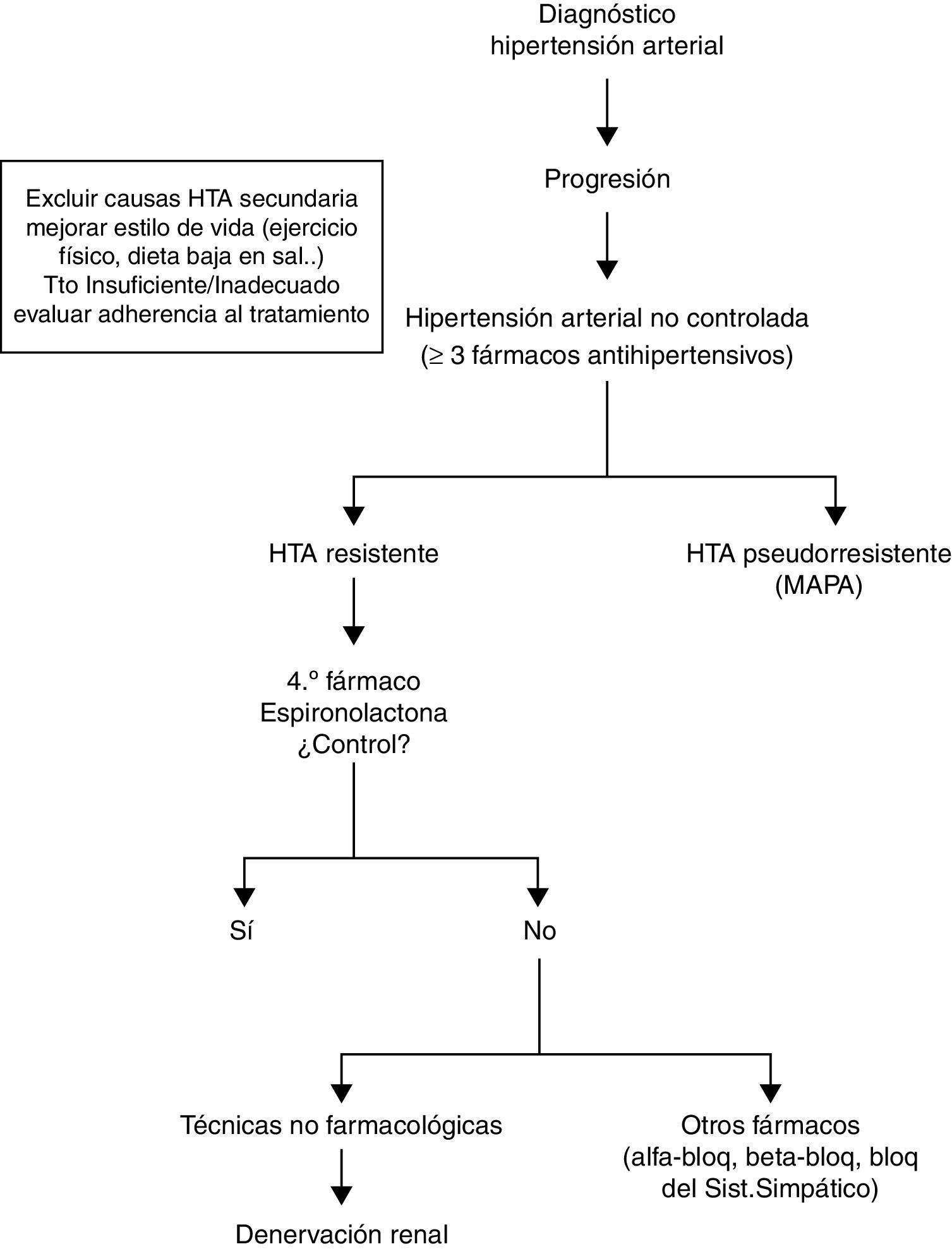
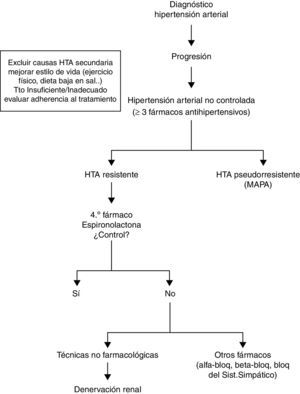
En los últimos años han sido muchos los artículos aparecidos en publicaciones en relación con la hipertensión arterial resistente, entendida esta como unas cifras de presión arterial≥140/90mmHg a pesar de tratamiento con 3 fármacos a dosis máxima, siendo uno de ellos un diurético1. En nuestro país, según el estudio de De la Sierra et al.2, donde se recogen los datos del registro Español de monitorización ambulatoria de presión arterial (MAPA), la prevalencia se estima en un 12% de todos los pacientes con hipertensión arterial tratados, aunque en el estudio pormenorizado de MAPA) se demostró que un tercio presentaban cifras de presión arterial normales en domicilio, por lo que la prevalencia total se situaría en un 8%. Recientemente, en un metaanálisis de los diferentes estudios sobre prevalencia se encontró hasta un 13,7%3, por lo que sin excluir la hipertensión pseudorresistente mediante MAPA, estaríamos en una franja en torno al 12-15%.
El estudio Pathway-24 ha sido el primer análisis prospectivo, aleatorizado, doble ciego, cruzado y controlado en pacientes no respondedores en tratamiento con 3 fármacos, que compara la eficacia como cuarto fármaco de la espironolactona a dosis de 25-50mg frente a un alfabloqueante (doxazosina), un betabloqueante (bisoprolol) y placebo.
Se incluyeron pacientes entre 18-79 años que presentaban cifras de presión arterial sistólica>140mmHg en consulta y>130mmHg ambulatorias a pesar de tratamiento con ARA-II/IECA, calcioantagonista y diurético a dosis máxima durante 3 meses. De los 436 pacientes que entraron en el estudio, 230 completaron todos los tratamientos, lo que representa que algo menos de un 50% de los pacientes que se incluyeron en cribado no acabaron. Esto da una idea de su dificultad y complejidad y hubiera sido de interés analizar ese grupo de pacientes en un subanálisis más pormenorizado por los sesgos que pudieran haber incurrido.
Una vez transcurridos los 3 meses de seguimiento los pacientes se aleatorizaban para un cuarto fármaco durante 6 semanas y posteriormente se aumentaban a dosis máximas durante otras 6. Se midieron cifras de presión arterial en consulta y por automedidas ambulatorias de presión arterial, no utilizando MAPA para su control.
El objetivo primario del estudio fue valorar el grado de control de la presión arterial en el domicilio con espironolactona en relación con el resto de los antihipertensivos y con placebo. Como objetivo secundario se estudió el grado de control en consulta, los niveles de renina medidos para los diferentes tratamientos y los efectos adversos de dichos tratamientos farmacológicos.
El análisis de resultados demostró que la reducción de cifras de presión arterial fue significativamente mayor en los pacientes tratados con espironolactona que en los tratados con alfabloqueante, betabloqueante o placebo. El porcentaje de control con espironolactona llegó a un 58% de todos los pacientes que finalizaron el estudio, triplicando el grado de control que se había logrado con los otros 2 antihipertensivos.
Se observó que los pacientes tratados con espironolactona mostraron una relación inversa entre el grado de control domiciliario de presión arterial y los niveles de renina plasmática que no se presentaba con bisoprolol o doxazosina. A mayor control de la presión arterial menores niveles de renina plasmática, lo que da a entender que la retención de sodio juega un papel importante en la fisiopatología de la hipertensión resistente (HR).
En relación con los efectos secundarios se observó un porcentaje de resultados adversos muy similar entre los 3 grupos de fármacos. Únicamente 6 pacientes mostraron hiperpotasemia, aunque no fue preciso suspender el estudio en ninguno de ellos. Resultan llamativos los escasos efectos secundarios al tratamiento con espironolactona. En nuestra experiencia, como ya se publicó en el trabajo de Segura et al.5, del total de pacientes que comenzaron tratamiento con espironolactona hasta un 15% de ellos presentaron efectos secundarios a la medicación durante un periodo de tiempo similar.
Pathway-2 es el primer estudio que utiliza la presión arterial en el domicilio en lugar de las cifras en consulta para ver el grado de control de la HR. El primer punto a valorar sería la exclusión de los pacientes pseudorresistentes al facilitar las automedidas domiciliarias y evitar el fenómeno de bata blanca, sin bien es verdad que la utilización de la MAPA nos ha ayudado a descartar con una mayor fiabilidad a aquellos pacientes que se definían como hipertensos resistentes y luego presentaban medidas ambulatorias dentro de rangos normales2.
Hubiera sido interesante que entre los grupos de fármacos a comparar se hubieran utilizado además otros, como los bloqueantes del sistema simpático tipo moxonidina. Azizi et al.6, en el estudio DENERHTN, incluyeron este grupo de fármacos como parte de la intensificación del tratamiento con terapia farmacológica en pacientes con HR. También se podría haber intensificado la terapia con un diurético tipo clortalidona o indapamida a dosis altas por su mayor potencia, como lo demuestran diferentes estudios al comparar estos con hidroclorotiazida5,7,8 (fig. 1).
Los antagonistas de los receptores mineralocorticoides (ARM), y particularmente espironolactona, ya fueron usados para el control de la hipertensión en los años 709–11. Recientemente su implicación en la HR es cada vez mayor. Se reconoce el efecto sobre la activación del sistema nervioso simpático, la disfunción endotelial y la vasoconstricción12–15 como principales acciones de los ARM sobre el riñón y, en definitiva, sobre el control de la presión arterial. A ello se añade el exceso de volumen presente en los pacientes con HR16 y los altos niveles de aldosterona y bajos de renina en plasma, pudiendo presentarse en pacientes con hiperaldosteronismo primario subclínico17,18 o hiperaldosteronismo secundario asociado a pacientes diabéticos, obesos o en tratamiento diurético previo19–21.
El trabajo de Gaddam et al.21 ya demostró que el exceso de aldosterona era una característica de los pacientes con HR, aunque no se ha podido establecer una relación causa-efecto ni tampoco se ha podido relacionar si estos niveles de aldosterona, renina o el cociente aldosterona/renina podrían servir como predictor de respuesta al tratamiento con ARM22–29. Por otra parte, en estudios observacionales y prospectivos se venía demostrando el buen control de las cifras de presión arterial con ARM en pacientes con HR24,30–36. Estudios genéticos han intentado demostrar la variabilidad interindividual de la respuesta en dichas poblaciones de pacientes hipertensos en relación con polimorfismos genéticos37. Diversos metaanálisis38,39 han evidenciado la eficacia de la espironolactona en HR, confirmando que la reducción de las cifras de presión arterial con espironolactona es superior a la obtenida con otras terapias. Es de destacar que las diferentes sociedades científicas han incluido en sus protocolos la utilización de ARM en la HR como cuarto fármaco40,41. El estudio ASPIRANT y posteriormente el ASPIRANT-EXT25,26 fueron estudios aleatorizados, doble ciego y controlados con placebo donde se demostró la eficacia de añadir espironolactona a dosis bajas (25mg/día) como cuarto fármaco en pacientes con HR frente a placebo. En estos estudios, a diferencia del Pathway-2, no se comparó la eficacia de ARM frente a otros fármacos antihipertensivos. Lo que sí se demostró fue un bajo porcentaje de efectos secundarios, presentando eventos adversos y discontinuación del tratamiento únicamente 4 pacientes, representando un 5% del total de los tratados con espironolactona.
Otros estudios han mostrado diferentes terapias de tratamiento tras la no tolerancia o la resistencia a espironolactona. Son bien conocidos los efectos beneficiosos de la eplerenona como tratamiento alternativo23,42. Segura et al.5 mostraron cómo en pacientes con HR y en tratamiento con 3 fármacos que no respondieron al añadir espironolactona, la asociación de clortalidona, amlodipino y un inhibidor de la renina como aliskiren a dosis altas se mostró efectiva en reducir las cifras de presión arterial. Veintinueve pacientes se trataron con esta combinación y 18 de ellos respondieron al tratamiento combinado, sin que presentaran efectos secundarios a la medicación. Los 11 restantes pasaron a denervación renal.
Recientemente, el estudio PRAGUE-1543, aleatorizado y prospectivo a 6 meses y a un año, nos añade más información sobre el tratamiento farmacológico en relación con otros procedimientos en los pacientes con HR. Se comparaba la intensificación de la terapia antihipertensiva añadiendo espironolactona a dosis bajas (25mg/día) con la denervación renal. Los resultados concluyen que no existe diferencia entre el tratamiento farmacológico y la denervación renal, siendo incluso el descenso de la presión arterial más efectivo en el grupo tratado con espironolactona. Por el contrario, este grupo presentó más efectos secundarios (hiperkalemia y deterioro de la función renal), llegando a ser un 39% mayor en relación con el grupo de pacientes al que se había sometido a denervación renal. Las limitaciones del estudio fueron varias: por un lado, en el grupo tratado con denervación renal, los pacientes recibieron un número de ablaciones en las arterias renales por debajo de lo establecido, y por otro lado, se fue perdiendo población en el grupo tratado con espironolactona.
En el estudio DENERHTN6, aleatorizado, doble ciego y prospectivo, se administraba IECA/ARA-II (ramipril/irbesartán) junto con un diurético (indapamida) y un calcioantagonista (amlodipino). El tratamiento se prolongaba durante 4 semanas y se confirmaba mediante MAPA el diagnóstico de HR. Posteriormente, los pacientes se aleatorizaban en 2 grupos, uno que recibía intensificación del tratamiento farmacológico de forma aleatorizada con un diurético (espironolactona), un betabloqueante (bisoprolol), un alfabloqueante (prazosina) y rilmenidina, y otro grupo en que se realizaba denervación renal junto con intensificación del tratamiento farmacológico. El objetivo primario fue analizar el grado de control de la presión arterial sistólica a los 6 meses con MAPA. Finalmente, los resultados demostraron que en pacientes con HR verdadera la denervación renal junto con la intensificación del tratamiento farmacológico presenta un mayor control que el que se obtiene en el grupo donde solo se intensificó el tratamiento farmacológico. También se comprobó que la disminución de las cifras de presión arterial se acompañó de una mayor reducción del riesgo cardiovascular.
Como conclusión, y a la vista de los resultados del estudio Pathway-2, se puede afirmar que en la hipertensión arterial no controlada con los 3 fármacos más comúnmente usados (inhibidor del eje renina-angiotensina-aldosterona, calcioantagonista y diurético), el cuarto fármaco a utilizar es espironolactona. Hubiera sido interesante conocer si los fármacos comparados en el estudio (betabloqueante y alfabloqueante) fueron efectivos en los que no respondieron a espironolactona. Por otra parte, si en el estudio se hubiese utilizado clortalidona o indapamida en lugar de hidroclorotiazida, como indican las guías NICE44, el número de controlados en la primera fase del estudio hubiese sido, previsiblemente, más alto.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que los procedimientos seguidos se conformaron a las normas éticas del comité de experimentación humana responsable y de acuerdo con la Asociación Médica Mundial y la Declaración de Helsinki.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.