El síndrome post-COVID-19 es un conjunto de síntomas y signos que persisten durante más de 12 semanas después de una infección por COVID-19 y actualmente carece de una definición clínica estandarizada. Únicamente se ha informado un caso en el que un feocromocitoma se confundió con un síndrome post-COVID-19. La sintomatología de este síndrome es variable y abarca desde la cefalea y la fatiga hasta la disnea persistente y las alteraciones neurocognitivas. Además, el SARS-CoV-2 puede afectar al sistema nervioso autónomo, contribuyendo a síntomas que se asemejan a los del feocromocitoma. Se recalca la importancia y la necesidad de discernir entre síntomas relacionados con la COVID-19 y otras afecciones, ya que la especificidad de las manifestaciones clínicas del síndrome post-COVID-19 es muy baja y puede ser confundido con otras enfermedades vitales. Se presenta un caso en el que un feocromocitoma fue confundido con un síndrome post-COVID-19 en una paciente sin antecedentes médicos.
Post-COVID-19 syndrome is a set of symptoms and signs that persist for more than 12 weeks after COVID-19 infection and currently lacks a standardised clinical definition. Only one case has been reported in which a pheochromocytoma was mistaken for post-COVID-19 syndrome. The symptomatology of this syndrome is variable and ranges from headache and fatigue to persistent dyspnoea and neurocognitive disturbances. In addition, SARS-CoV-2 can affect the autonomic nervous system, contributing to symptoms resembling those of pheochromocytoma. The importance and need to discern between COVID-19-related symptoms and other conditions is emphasised, as the specificity of the clinical manifestations of post-COVID-19 syndrome is very low and can be confused with other vital pathologies. A case is presented in which a pheochromocytoma was mistaken for post-COVID-19 syndrome in a patient with no medical history.
El síndrome post-COVID-19 comprende una serie de síntomas y signos que se desarrollan durante o tras una infección consistente con COVID-19, presente durante más de 12 semanas y no atribuible a otro diagnóstico alternativo1. La evidencia disponible acerca de esta enfermedad presenta tal heterogeneidad que su interpretación es muy difícil, pues se intercambian diferentes términos en la literatura, como COVID prolongado (long-COVID), síndrome post-COVID agudo (post-acute COVID-19 syndrome) o trastornos post-COVID (post-COVID conditions), con ausencia de una definición estandarizada, lo que implica la inclusión de diferentes cuadros clínicos2. Si bien no hay una definición clínica sobre el COVID prolongado o post-COVID, se desarrollaron guías de 3 reconocidas instituciones del Reino Unido (NICE, SIGN y RCGP) para ayudar a los médicos en el manejo de los efectos a largo plazo del COVID1.
Por otro lado, los feocromocitomas son tumores raros de células cromafines que invariablemente producen –pero no siempre secretan– catecolaminas en cantidades suficientes para determinar hipertensión3. En consecuencia, la presentación clínica de los tumores es muy variable e incluye signos y síntomas de naturaleza inespecífica4. Ziegler et al. describen un caso descubierto incidentalmente de feocromocitoma como causa de un síndrome COVID-19 prolongado, único caso de feocromocitoma como enfermedad simuladora de un síndrome post-COVID-19 en la literatura hasta la fecha5. No obstante, también se ha descrito un caso de crisis multisistémica de feocromocitoma desencadenada por la vacuna contra el COVID-19 de Johnson and Johnson en un varón de 63 años6.
Presentamos a continuación un caso clínico de una mujer sin antecedentes médicos de interés en el que los síntomas post-COVID indujeron en esta paciente un diagnóstico erróneo, enmascarando un diagnóstico de feocromocitoma.
Caso clínicoMujer de 57 años, sin antecedentes médicos de interés ni hábitos tóxicos, que ingresa en el mes de octubre del año 2020 en un hospital de tercer nivel por un cuadro clínico de varios días de evolución de fiebre de 38°C, disnea y astenia. Se le diagnosticó de bronconeumonía bilateral por SARS-CoV-2, precisando oxigenoterapia suplementaria pero no ventilación asistida ni cuidados intensivos. Tres meses después del alta hospitalaria, la paciente estaba asintomática, pero en los 2 años siguientes desarrolló progresivamente síntomas de confusión, mareos, incapacidad para concentrarse, inestabilidad de la marcha, taquicardia, palpitaciones, ansiedad e insomnio. El síndrome fue etiquetado como post-COVID-19 y en marzo de 2022 comenzó el tratamiento con alprazolam y propranolol. Posteriormente presentó un cuadro de cefalea holocraneal severa no pulsátil acompañada de vértigo, náuseas y palidez cutánea, constatándose una presión arterial de 226/118mmHg, una frecuencia cardiaca de 132lpm y con un electrocardiograma en ritmo sinusal y sin anomalías de la repolarización. Finalmente, fue remitida a la consulta externa de hipertensión de Endocrinología para estudio de sospecha de hipertensión secundaria.
Exploración física: índice de masa corporal 27,3kg/m2, presión arterial 156/94mmHg, frecuencia cardiaca 112lpm, auscultación cardiopulmonar con ruidos cardiacos rítmicos sin soplos y con murmullo vesicular conservado sin ruidos patológicos sobreañadidos. El resto de la exploración somática y neurológica se encontraba dentro de la normalidad.
Analítica: glucosa plasmática, ionograma, perfil lipídico, hemograma, T4 libre, TSH, aldosterona, renina, razón aldosterona/renina plasmática, NT-pro-BNP: normales; metanefrinas 876/1.238pg/mL, albuminuria 56mg/g Cr.
Ecocardiografía: ligera hipertrofia ventricular izquierda (13mm de tabique y pared posterior) con función conservada.
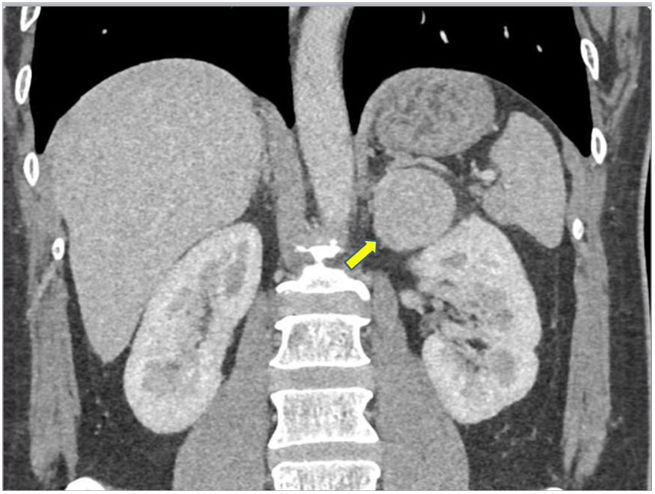
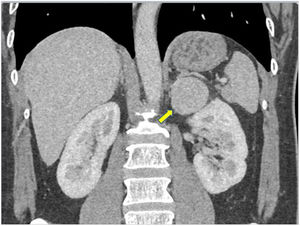
Tomografía computarizada abdominal: masa suprarrenal izquierda, 54mm, hiperdensa, heterogénea (fig. 1).
Gammagrafía MIBG: captación suprarrenal izquierda hiperintensa sin anomalías adicionales.
Tras un acondicionamiento prequirúrgico estándar, la paciente fue sometida a una adrenalectomía laparoscópica, sin incidencias ni complicaciones. Se confirmó anatomopatológicamente el feocromocitoma, sin indicios de malignidad (Ki-67<2%). Tres meses después la paciente es normotensa y asintomática sin medicación, con metanefrinas plasmáticas normales.
DiscusiónEl número de síntomas asociados al síndrome de COVID-19 prolongado es amplio e incluye fatiga, dolor muscular y articular, cefalea, insomnio, problemas respiratorios, palpitaciones, problemas gastrointestinales, náuseas, mareos y convulsiones. Sin embargo, las quejas más comunes en pacientes con COVID-19 prolongada son fatiga, disnea persistente y alteraciones neurocognitivas7. También se ha implicado al COVID-19 en la evocación de cambios en la función del sistema nervioso autónomo, que en los pacientes recuperados comprende un aumento de la actividad nerviosa simpática, incluida una respuesta simpática exagerada al estrés ortostático8. Tales cambios pueden contribuir a algunos signos y síntomas que se solapan con los de los pacientes con feocromocitoma.
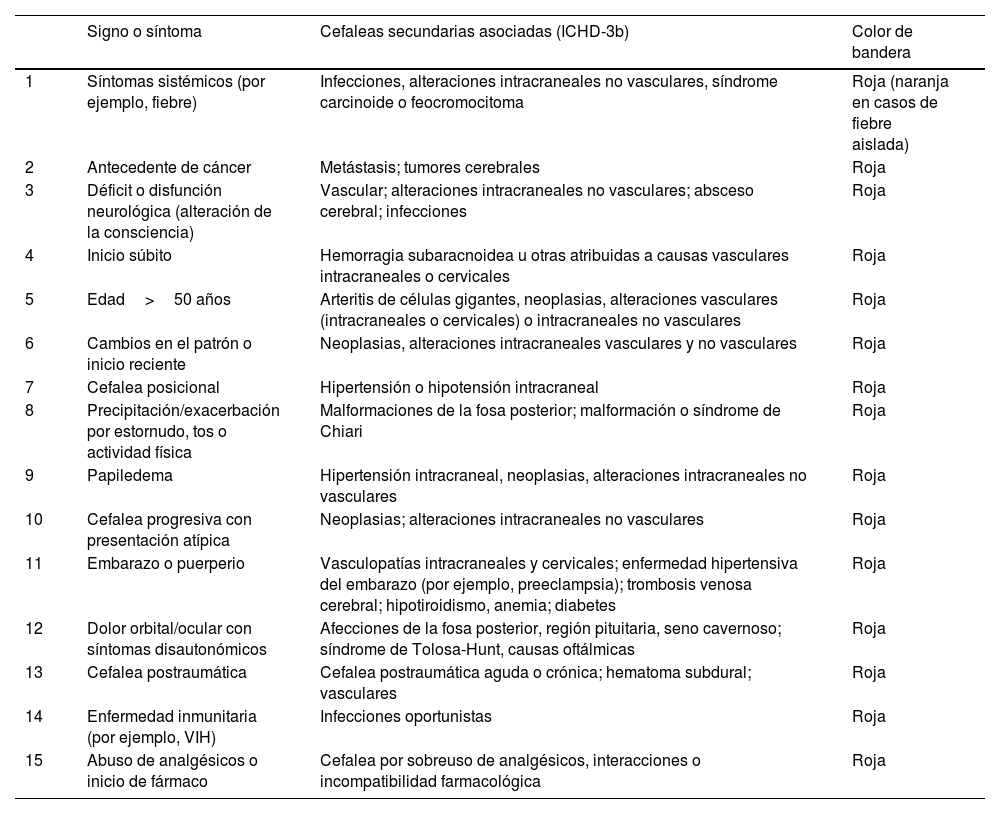
Como se ha enfatizado anteriormente, uno de los síntomas más frecuentes del síndrome post-COVID-19 es la cefalea, por el potencial invasivo y patogénico del virus SARS-CoV-2 sobre el sistema nervioso. La definición de cefalea post-COVID-19 apunta a cualquier cefalea crónica cuyo inicio o empeoramiento parece tener una relación temporal con la infección confirmada por SARS-CoV-2. Una necesidad que emerge al valorar a un paciente con cefalea es distinguir aquellos que pudiesen tener causas secundarias e importantes de cefalea. Por ello, existen datos de alarma o banderas rojas (Tabla 1) que indican estudios complementarios en pacientes con cefalea post-COVID-19, sobre todo si existe fiebre o hipertensión asociadas9.
Datos de alarma (banderas rojas) que indican que debe solicitarse estudio de imagen cerebral en pacientes con cefalea post-COVID-19
| Signo o síntoma | Cefaleas secundarias asociadas (ICHD-3b) | Color de bandera | |
|---|---|---|---|
| 1 | Síntomas sistémicos (por ejemplo, fiebre) | Infecciones, alteraciones intracraneales no vasculares, síndrome carcinoide o feocromocitoma | Roja (naranja en casos de fiebre aislada) |
| 2 | Antecedente de cáncer | Metástasis; tumores cerebrales | Roja |
| 3 | Déficit o disfunción neurológica (alteración de la consciencia) | Vascular; alteraciones intracraneales no vasculares; absceso cerebral; infecciones | Roja |
| 4 | Inicio súbito | Hemorragia subaracnoidea u otras atribuidas a causas vasculares intracraneales o cervicales | Roja |
| 5 | Edad>50 años | Arteritis de células gigantes, neoplasias, alteraciones vasculares (intracraneales o cervicales) o intracraneales no vasculares | Roja |
| 6 | Cambios en el patrón o inicio reciente | Neoplasias, alteraciones intracraneales vasculares y no vasculares | Roja |
| 7 | Cefalea posicional | Hipertensión o hipotensión intracraneal | Roja |
| 8 | Precipitación/exacerbación por estornudo, tos o actividad física | Malformaciones de la fosa posterior; malformación o síndrome de Chiari | Roja |
| 9 | Papiledema | Hipertensión intracraneal, neoplasias, alteraciones intracraneales no vasculares | Roja |
| 10 | Cefalea progresiva con presentación atípica | Neoplasias; alteraciones intracraneales no vasculares | Roja |
| 11 | Embarazo o puerperio | Vasculopatías intracraneales y cervicales; enfermedad hipertensiva del embarazo (por ejemplo, preeclampsia); trombosis venosa cerebral; hipotiroidismo, anemia; diabetes | Roja |
| 12 | Dolor orbital/ocular con síntomas disautonómicos | Afecciones de la fosa posterior, región pituitaria, seno cavernoso; síndrome de Tolosa-Hunt, causas oftálmicas | Roja |
| 13 | Cefalea postraumática | Cefalea postraumática aguda o crónica; hematoma subdural; vasculares | Roja |
| 14 | Enfermedad inmunitaria (por ejemplo, VIH) | Infecciones oportunistas | Roja |
| 15 | Abuso de analgésicos o inicio de fármaco | Cefalea por sobreuso de analgésicos, interacciones o incompatibilidad farmacológica | Roja |
Tomada de: Do et al.9.
En nuestra opinión, el estudio de enfermedades simuladoras alternativas a dicho diagnóstico constituye un reto que el clínico debe conocer. Existe una lista interminable de síntomas y condiciones que actualmente están siendo etiquetados como COVID prolongado o síndrome post-COVID-19, y coincidimos con algunos autores en que existe un problema serio con la especificidad de estas manifestaciones clínicas, y que no en todos los enfermos que experimentan un síndrome post-COVID se puede justificar su causa o su patogenia10.
ConclusionesLa inespecificidad y la variabilidad de los síntomas del síndrome post-COVID-19 hacen que el estudio de enfermedades simuladoras alternativas a dicha afección constituya un reto que el clínico debe asimilar, conocer y diagnosticar. Existe una lista interminable de síntomas y condiciones que actualmente están siendo etiquetados como COVID prolongado o síndrome post-COVID-19, suponiendo un problema serio en la actualidad, pues está bien establecido que no en todos los enfermos que presentan un síndrome post-COVID se puede justificar su causa o su patogenia10.
La presentación clínica del feocromocitoma puede ser atípica y a veces inespecífica. En cualquier caso, la etiqueta de «síndrome post-COVID» puede estar enmascarando enfermedades graves no relacionadas y solucionables.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.