La trombosis venosa portal (TVP) aguda se define como la formación reciente de un trombo en la vena porta y/o ramas principales, que puede extenderse hasta la vena mesentérica o esplénica1.
Los factores etiológicos se clasifican en locales (30%), destacando las neoplasias y la cirrosis, seguidos de un foco inflamatorio intraabdominal; y sistémicos (70%), como síndromes mieloproliferativos, síndrome antifosfolípido primario, hemoglobinuria paroxística, mutación del factor II o del factor V de Leiden, déficit de proteína C, S y antitrombina III. Factores de riesgo relacionados con el perfil hormonal, como el uso de anticonceptivos orales y embarazo, no están bien establecidos. En un 15% coexisten varias etiologías y en un 30% se desconoce las causas1,2.
Presentamos el caso de un varón de 42 años, sin hábito enólico, fumador de 10 paquetes/año, con antecedentes de obesidad grado I, diabetes mellitus II, dislipemia y azoospermia que acudió a urgencias por epigastralgia de aparición brusca asociada a vegetatismo, rectorragias y fiebre de 38°C. En el examen físico destacaba peso 99kg, talla 177cm, IMC 31,6kg/m2, distribución de grasa central, ginecomastia e hipogonadismo. A la palpación abdominal presentaba dolor en fosa ilíaca izquierda sin peritonismo. La analítica realizada mostró 18.900 leucocitos con neutrofilia, Hb 14,4g/dl, tiempo de protrombina 92%, TTPA 31,7s, fibrinógeno 258mg/dl y PCR 16mg/l. Radiografía de abdomen normal.
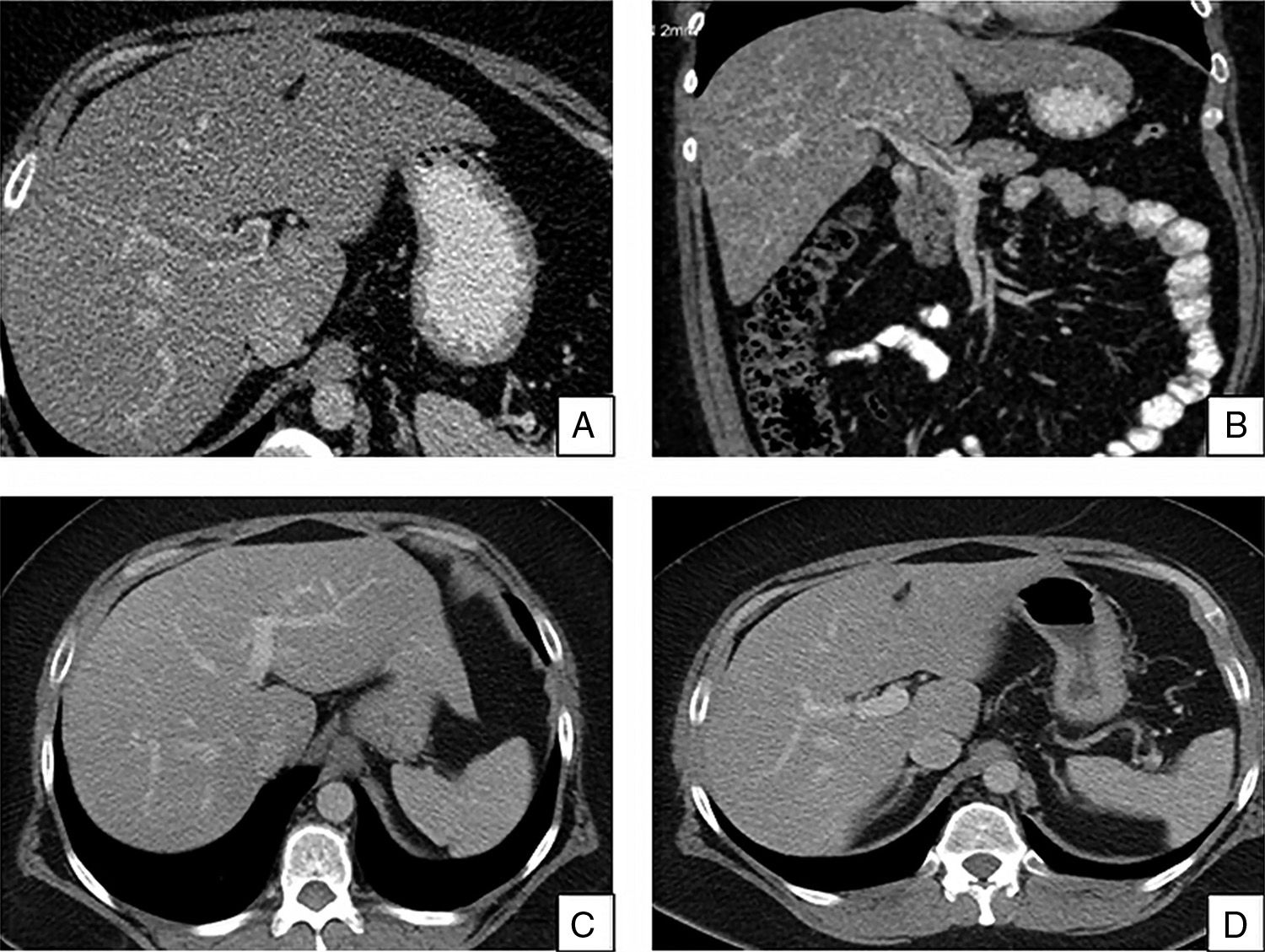
Se realizó una colonoscopia que mostró lesiones compatibles con colitis isquémica, entre 28 y 48cm desde margen anal que se confirmó en las biopsias. La tomografía computarizada (TC) abdominal con contraste (fig. 1) mostró TVP parcial de sus ramas de predominio en rama izquierda y del eje esplenoportomesentérico, sin evidencia de abscesos, neoplasia, pancreatitis o hepatopatía que la justificasen. El estudio de trombofilia (proteína C, S y antitrombina III; anticuerpos antifosfolípidos, clon de hemoglobinuria paroxística nocturna, mutación G20210A de la protrombina, mutación del factor V de Leiden, gen JAK2 [V617F] y calreticulina) fue normal.
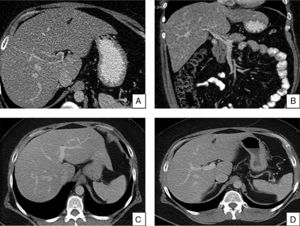
A y B) TC abdominal con contraste en la que se observa defecto de repleción en vena porta principal y sus ramas, de predominio en rama portal izquierda, en eje esplenoportomesentérico, compatible con trombosis parcial de vena porta y ramas principales. C y D) TC abdominal de control a los 6 meses en la que se observa recanalización completa de la vena porta principal, ramas y del eje esplenoportomesentérico.
Se realizó estudio de hepatopatía crónica, siendo este negativo (ISAT 22%, ferritina 492mg/dl, ceruloplasmina 23,6mg/dl, alfa-1-antitripsina 156mg/dl, TSH 3,54mlU/l, HBsAg−, VHC−, autoinmunidad negativa) y biopsia hepática que mostró signos de esteatosis simple descartando cirrosis. La endoscopia descartó varices esofágicas.
El análisis cromosómico realizado, debido a la azoospermia y atrofia testicular, fue compatible con un cariotipo 47,XXY, con perfil hormonal concordante con hipogonadismo hipergonadotrópico, (LH 14,77UI/ml, FSH 30UI/l y testosterona de 74,1ng/dl) por lo que se diagnosticó de síndrome de Klinefelter (SK) y se inició tratamiento con testosterona tópica.
Por la presencia de rectorragias, fue tratado con enoxaparina 100mg/día/vía subcutánea, decidiéndose mantener durante 6 meses la misma dosis al presentar una evolución clínica y radiológica favorable1.
El SK es el trastorno más frecuente de los cromosomas sexuales (47,XXY o mosaico). Fenotípicamente presentan atrofia testicular, ginecomastia e hipogonadismo hipergonadotrópico. La prevalencia estimada es de 153 por cada 100.000 varones3. Debido a la amplia variación fenotípica existente, solo el 25% del total son diagnosticados, algunos de ellos durante el estudio de esterilidad4.
Los sujetos con SK tienen mayor riesgo de enfermedad tromboembólica venosa (ETV), lo que podría explicarse por la deficiencia de andrógenos que incrementa los niveles del inhibidor 1 del activador del plasminógeno (PAI-1), produciendo hipofibrinólisis, hiperagregabilidad plaquetaria y aumento de la actividad del factor VIII5.
El riesgo de presentar trombosis venosa (TV) o tromboembolismo pulmonar (TEP) es 5-20 veces superior al de la población general6. Un estudio retrospectivo sueco, con 1.085 pacientes diagnosticados de SK, mostró que la incidencia acumulada de ETV fue del 8,6% a los 50 años y del 20,8% a los 70 años siendo comparable con las trombofilias hereditarias7. No obstante, el riesgo de TVP o mesentérica (TVM) no se ha determinado.
El primer caso de TVM en un paciente con SK fue publicado en 1988. En este, la TVM se manifestó en forma de rectorragias e infarto intestinal, precisando resección. Se inició anticoagulación postoperatoriamente sin especificar la duración. El estudio etiológico solo mostró ligero descenso de niveles de proteína C. En el seguimiento no se evidenció retrombosis8.
Posteriormente se han publicado 2 casos de TVP y TVM asociado al SK en los que no se objetivó ningún factor local o sistémico de trombosis. Ambos presentaron una evolución favorable con repermeabilización parcial de la TVP y TVM probablemente debido al inicio precoz de la anticoagulación9,10.
En conclusión, presentamos el caso de un paciente con TVP y del eje esplenoportomesentérico, con diagnóstico reciente de SK en el que no se identificó ningún factor local o sistémico protrombótico y que tras iniciar tratamiento con heparina de bajo peso molecular durante 6 meses, mostró recanalización completa del eje, sin evidencia de nueva trombosis a los 12 meses del seguimiento. Actualmente, la duración del tratamiento anticoagulante en la TVP no está bien establecida, sin embargo se recomienda mantener al menos 6 meses el tratamiento y valorar la anticoagulación permanente en pacientes que presentan un factor protrombótico subyacente1. En el SK se ha descrito una prevalencia elevada de eventos tromboembólicos por lo que se debería plantear prolongar o incluso mantener de forma indefinida el tratamiento anticoagulante en estos pacientes.