Introducción
La hepatitis A produce 1,4 millones de casos anualmente en todo el mundo 1. Su vía de transmisión es fundamentalmente fecal-oral y su incidencia está inversamente relacionada con el nivel socioeconómico y las condiciones higiénico-sanitarias 2. La infección es frecuentemente subclínica en población infantil, pero es causa de elevada morbilidad en la población adulta, y en algún caso puede llegar a tener consecuencias graves como la insuficiencia hepática aguda de evolución fatal 3.
Según el nivel de endemicidad, se definen tres patrones epidemiológicos: alto, intermedio y bajo. Actualmente, España se halla dentro del grupo de países de baja endemicidad de hepatitis A 4, donde la escasa circulación del virus salvaje favorece que los niños pequeños escapen a la infección y lleguen a la edad adulta sin estar inmunizados, lo que se traduce en prevalencias de anticuerpos antihepatitis A muy bajas en la población infantil, adolescente y adulta joven 5-7. En Cataluña, la situación es parecida, con una incidencia media de hepatitis A notificada el año 2002 de 4,0 casos por 100.000 habitantes, con picos en las edades de 5 a 9 años (10,8 x100.000), de 20 a 29 (8,4 x100.000) y de 30 a 39 (7,56 x100.000) 8.
Este patrón favorece que la enfermedad se manifieste preferentemente en forma de brotes en subgrupos de población adulta joven con mayor susceptibilidad a la infección (viajeros a zonas endémicas, trabajadores de guarderías o escuelas, varones con prácticas homosexuales de riesgo, etc.) y la existencia de una bolsa de población infantil susceptible a contagiarse, con cuadros clínicos que generalmente son asintomáticos y que puede comportarse como una fuente importante de transmisión de la infección a dichos subgrupos 9.
Dentro del marco del programa de prevención de enfermedades transmisibles de Cataluña y aprovechando la vacunación sistemática de hepatitis B en las escuelas establecida desde el año 1990, durante el curso 1998-1999 se empezó un programa piloto de vacunación de hepatitis A a niños de 12 años, administrando la vacuna combinada contra ambas enfermedades 10.
El objetivo del presente estudio fue analizar los brotes de hepatitis A investigados en Cataluña durante el período 1999-2003, con la finalidad de mejorar el conocimiento de los factores de riesgo asociados y de optimizar la planificación de estrategias destinadas a la prevención y el control de esta enfermedad.
Material y métodos
Se realizó un estudio descriptivo de los brotes investigados en Cataluña durante el período 1999-2003 por las 7 Unidades de Vigilancia Epidemiológica (UVE): Barcelona ciudad, Barcelonès Nord-Maresme, Costa de Ponent, Regió Centre, Girona, Tarragona y Lleida.
Criterios de inclusión
Los criterios de inclusión de los brotes fueron, en primer lugar, el cumplimiento de la definición de brote y, en segundo lugar, su confirmación biológica y/o epidemiológica. Los brotes que no cumplían los criterios de inclusión se eliminaron del estudio.
Se consideró brote a la aparición de dos o más casos de hepatitis A relacionados epidemiológicamente: en el espacio (individuos que comparten el mismo ámbito de convivencia, familiar, lúdica o laboral) y el tiempo (los diferentes casos presentan el inicio de los síntomas dentro del período de incubación y/o de transmisibilidad de la infección).
1.Brote con confirmación biológica y epidemiológica es el que:
a)Se ha identificado con marcadores serológicos (IgM antihepatitis A) el agente causal en los casos y
b)Se ha identificado con marcadores serológicos (IgM antihepatitis A) el agente causal en el caso índice (en los brotes con transmisión persona-persona) o se ha aislado el virus de la hepatitis A en el vehículo de transmisión.
2.Brote con confirmación epidemiológica es en el que se puede identificar el agente causal por la serología o por la clínica de los casos, las cuales presentan criterios de plausibilidad epidemiológica que identifica una posible fuente de infección, vehículo o mecanismo de transmisión.
Una vez confirmados los brotes, un segundo paso fue el de homogeneizar las características que analizar en el estudio, mediante su definición, para establecer su clasificación, puesto que los informes son realizados por diferentes unidades de vigilancia, que pueden tener criterios distintos.
Criterios de clasificación
Según el mecanismo de transmisión se clasificaron en:
1.Brotes con transmisión persona-persona: la transmisión se produjo por contacto directo (orofecal o sexual) con un individuo infectado por el virus de la hepatitis A.
2.Brotes con fuente de infección común (agua o alimentos): los diferentes casos del brote se contagian por la ingestión de un mismo alimento o agua contaminados con el virus de la hepatitis A.
Definiciones
1.Caso de un brote: individuo relacionado epidemiológicamente (véase la definición de brote) con otro caso y que presenta alguno de los siguientes criterios:
a)Sintomatología compatible de hepatitis A y confirmación diagnóstica mediante detección IgM antihepatitis A en suero.
b)Asintomático con IgM antihepatitis A en suero positiva.
c)Sintomatología compatible de hepatitis A aunque sin determinación de IgM en suero.
2.Caso índice: se establecieron 2 criterios para definir el caso índice en los brotes con transmisión persona-persona:
a)Caso de hepatitis A con IgM antihepatitis A positiva que presentó la fecha de inicio de síntomas más antigua y a partir del cual se originó la segunda generación de casos.
b)Caso de hepatitis A asintomático pero con IgM positiva anterior al inicio de síntomas de los otros casos, los cuales presentaron como único antecedente el haber tenido relación con dicho caso.
3.Brote importado: brote en el cual el caso índice o los casos coprimarios habían realizado un viaje reciente (últimos 50 días antes del inicio de los síntomas) a una zona endémica y no se pudo establecer ninguna otra fuente de infección. Se incluyeron como casos tanto los individuos extranjeros como los autóctonos que realizaron un viaje a una zona endémica. Se delimitó a 50 días porque es el límite superior del período de incubación de la enfermedad.
Fuentes de información
Las fuentes de información fueron los informes de los brotes de hepatitis A realizados por las UVE de Cataluña y remitidos al Servicio de Vigilancia Epidemiológica del Departamento de Salud de Cataluña. Un total de siete de los brotes fueron confirmados por la unidad de vigilancia correspondiente, pero no se había realizado informe, por lo que se clasificaron según la información disponible.
Los datos de los casos individuales declarados en Cataluña se obtuvieron del Butlletí Epidemiològic de Catalunya11 y los datos de población utilizados corresponden a estimaciones elaboradas por el Instituto de Estadística de Cataluña (IDESCAT) a partir de los censos de 1991 y de 2001.
Variables analizadas
Se analizaron variables de espacio (unidad de vigilancia), de tiempo (año) y sociodemográficas (edad y sexo), ámbito del brote (familiar, laboral, escolar, comunitario, nosocomial), mecanismo de transmisión (persona-persona, fuente común, desconocido), fecha de inicio de los síntomas y factores de riesgo del caso índice (niño < 12 años, adulto < 40 años, varones con prácticas homosexuales, usuario de drogas por vía parenteral, ingestión de marisco, viaje reciente a zonas de riesgo, trabajador en guardería o escuela).
Se estableció como factores de riesgo ser menor de 12 años porque corresponde a los niños que todavía no han sido vacunados contra la hepatitis A, y adulto menor de 40 años porque es la edad límite por debajo de la cual se considera que la seroprevalencia de anticuerpos antihepatitis A es baja 5-7.
Análisis estadístico
Se realizó un análisis descriptivo de todos los brotes y de todos los casos. Se calcularon las tasas de incidencia de casos de brotes por 100.000 habitantes y sus intervalos de confianza asumiendo una distribución de poisson. Se calculó la razón de tasas y su intervalo de confianza del 95% (IC 95%) de los casos índice y de todos los casos de un brote en función de la edad y el sexo. La significación estadística se definió con p valor menor a 0,05 según el test de chi cuadrado (x 2).
El análisis se realizó con el paquete estadístico SPSS.12.
Resultados
Análisis de todos los brotes
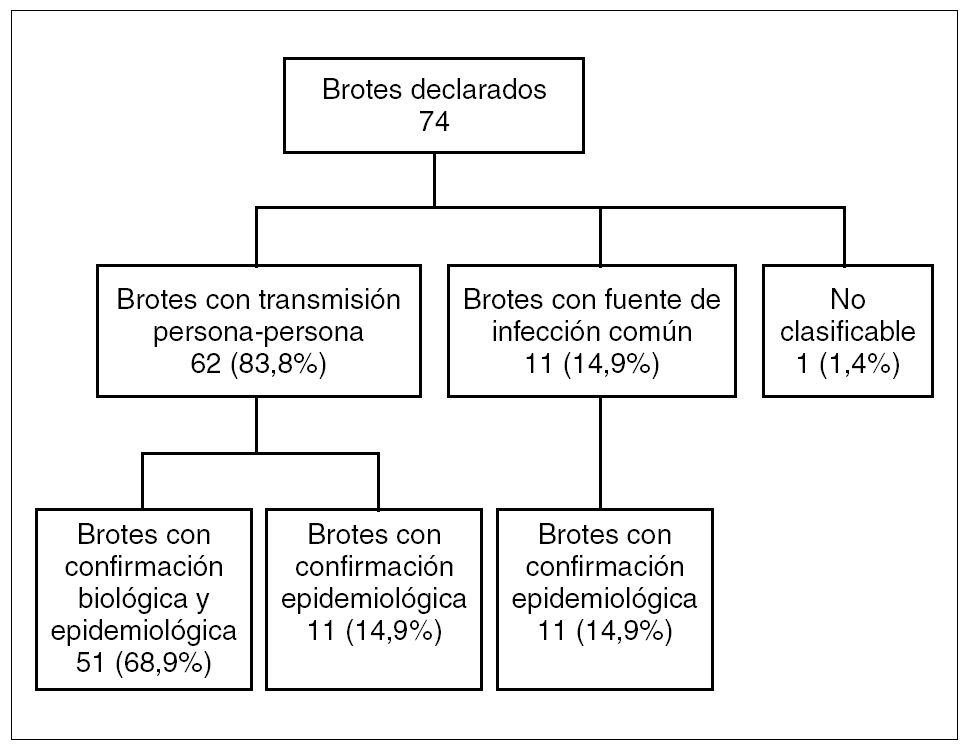
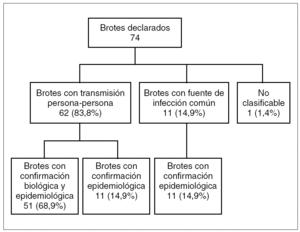
Durante el período de estudio se declararon 74 brotes. Un total de 51 (68,9%) fueron confirmados biológica y epidemiológicamente, 22 (29,7%) se confirmaron epidemiológicamente y uno (1,4%) no fue posible clasificarlo por lo que no se incluyó en el análisis del presente estudio (fig. 1).
Figura 1. Clasificación de los brotes de hepatitis A investigados en Cataluña (1999-2003).
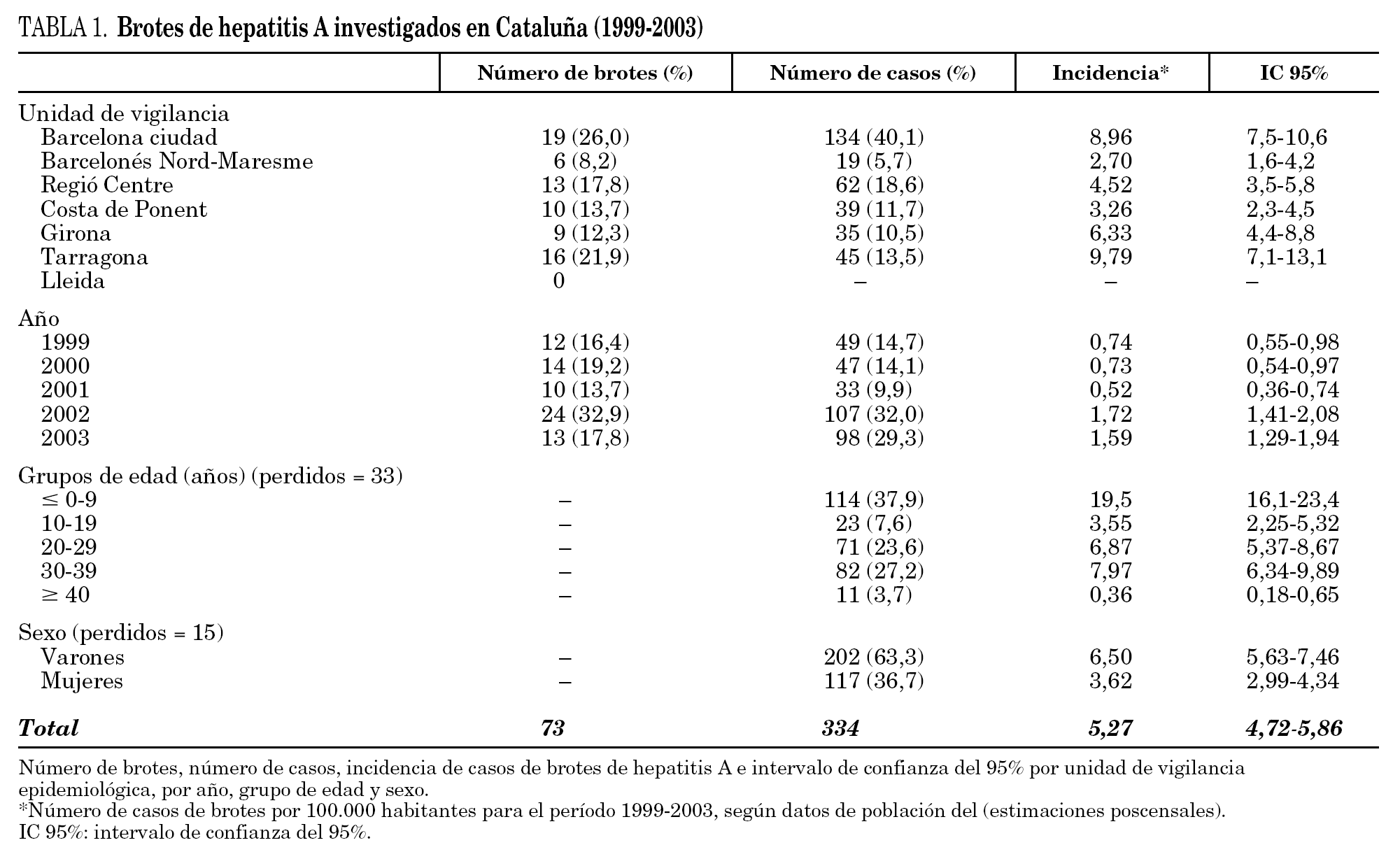
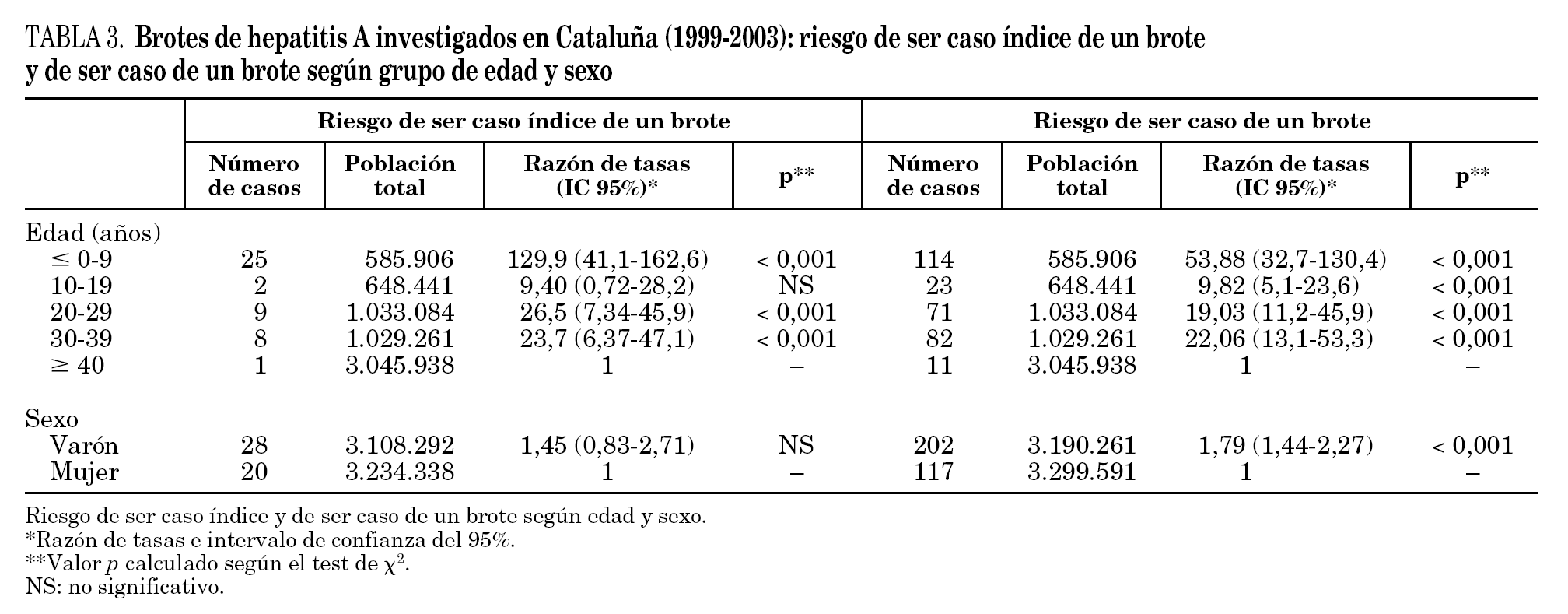
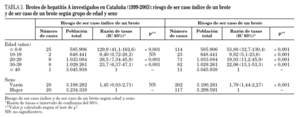
Los casos de los 73 brotes de hepatitis A declarados en Cataluña durante los años 1999-2003 suponen el 34% respecto al total de casos notificados en Cataluña y una incidencia de casos de brotes de 5,27 por 100.000 habitantes. Las regiones con mayor número de brotes declarados y con mayor incidencia de casos fueron Barcelona ciudad y Tarragona. Por el contrario, en la región sanitaria de Lleida no se notificó ningún brote durante este período (tabla 1). Los años con más brotes declarados y con mayor incidencia de casos fueron 2002 y 2003 y la tasa más elevada de casos de brotes se produjo en el intervalo entre los 0 y los 9 años de edad y en los varones (tabla 1).
Un total de 22 brotes fueron importados (33,8%), de los cuales 12 procedían de Marruecos, dos de Ucrania y el resto (8) de otros países de África (Senegal, Etiopía, Argelia) y América Latina (Ecuador, Argentina, Haití, Brasil, Perú). Por último, 3 brotes se originaron en otras comunidades autónomas de España (Galicia, Andalucía y Melilla).
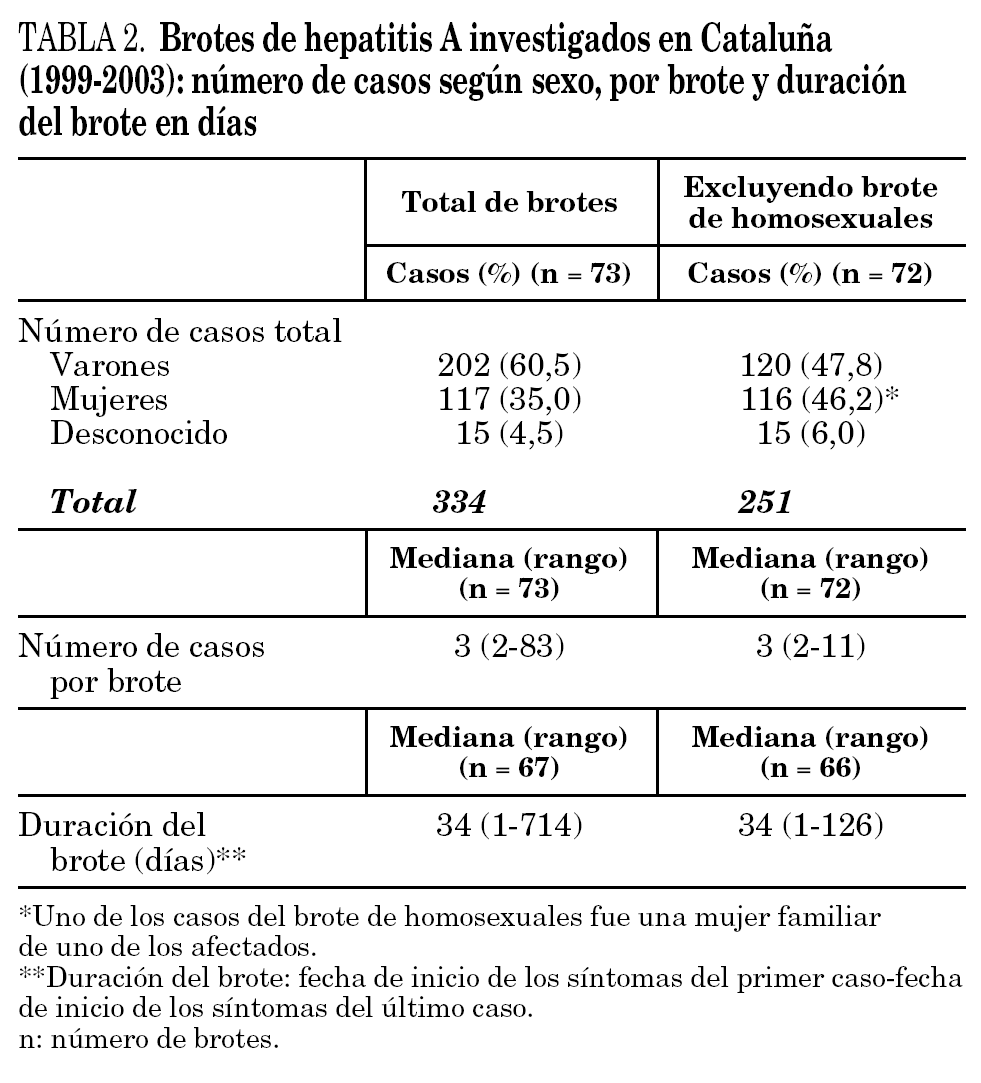
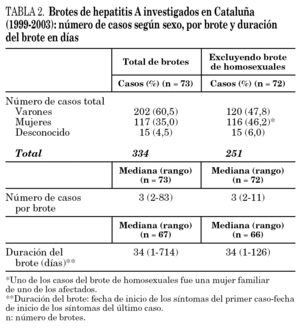
Exceptuando un brote de Barcelona que afectó a un gran número de varones con prácticas homosexuales de riesgo (sexo anónimo y promiscuo con relaciones oroanales) el número de casos detectados por brote y la duración del mismo desde el primero hasta el último caso notificados fueron de envergadura limitada (tabla 2).
El 56,7% de los brotes se notificaron después del inicio de síntomas del último caso (n = 60) (aunque en sólo 2 brotes habían pasado más de 15 días) y la mayor parte (75,8%) eran de pequeño tamaño, 3 casos o menos.
Brotes con transmisión persona-persona (n = 62)
En 51 brotes (82,3%), se pudo establecer el caso índice y en 11 (17,7%) o bien se desconocía la fuente de infección o no se pudo establecer el origen por no disponer de los informes de los brotes.
El ámbito en el que más brotes de este tipo se produjeron fue el familiar (66,1%). El ámbito escolar/guardería supuso el 27,4%. El resto fueron comunitarios (4,8%) y nosocomiales no hospitalarios (en residencia) (1,6%).
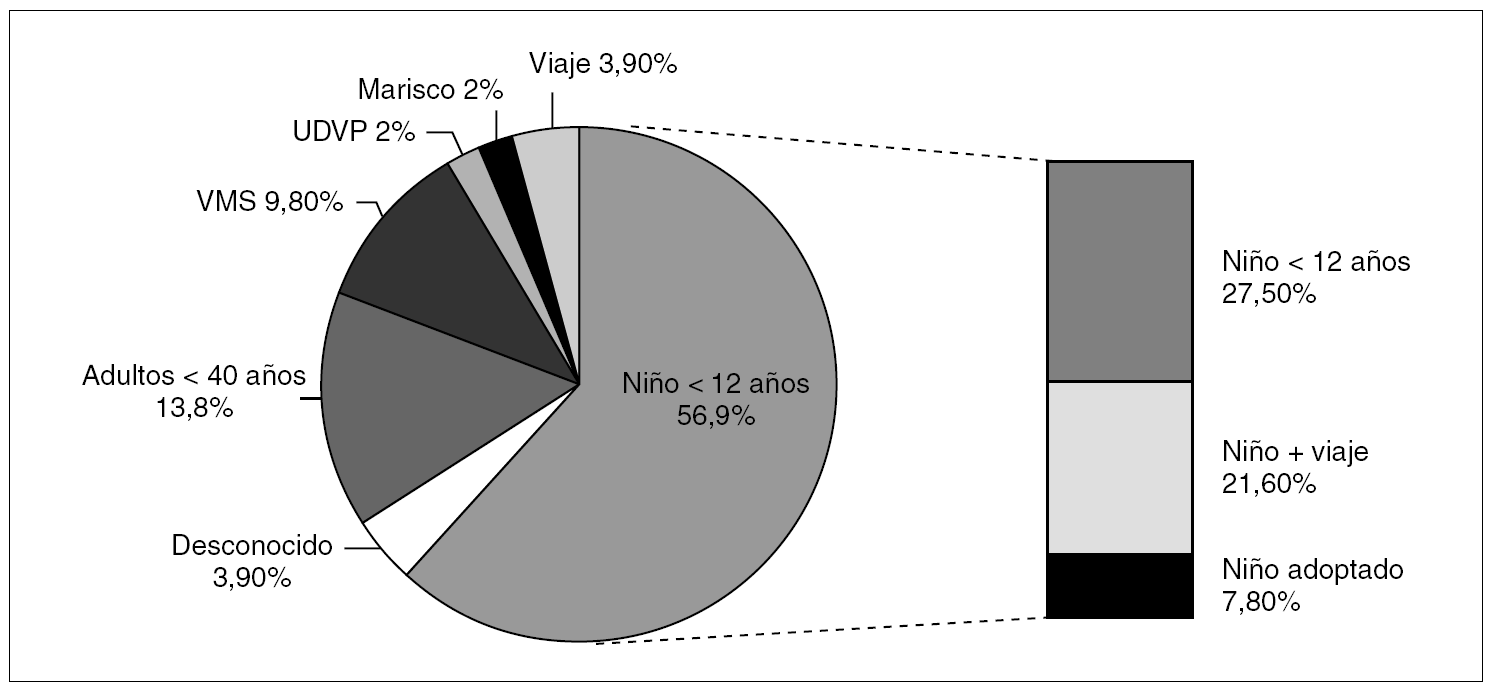
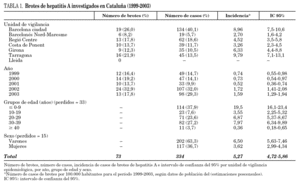
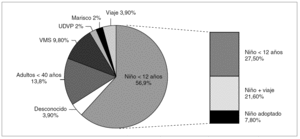
Las características del caso índice que con mayor probabilidad se relacionaron con el origen del brote fueron la edad (niños < 12 años y adultos < 40 años), el haber realizado un viaje o proceder de zonas endémicas y ser varón con relaciones homosexuales de riesgo (fig. 2).
Figura 2. Brotes de hepatitis A notificados en Cataluña (1999-2003). Factor de riesgo principal del caso índice (n = 51). VMS: varones con prácticas homosexuales; UDVP: usuarios de drogas por vía parenteral.
Sólo uno de los casos índice tenía 40 años o más, el resto tenían entre 2 meses y 37,5 años, con una mediana de 7,5 años. Ningún caso índice correspondía a las cohortes vacunadas en las escuelas. El 58,3% fueron varones y el 41,7%, mujeres.
La mediana de retraso en la notificación del caso que posteriormente se identificó como el caso índice del brote fue de 35 días (1-110) después de la aparición de los síntomas y sólo en el 21,7% fue notificado dentro de los 15 días posteriores al inicio de los síntomas.
Brotes de fuente común (n = 11)
De los brotes de origen común, en cuatro (36,3%) se sospechó origen alimentario, en tres (27,3%) existía el antecedente de un viaje a zona endémica (dos a Marruecos y uno a Brasil), en otros tres (27,3%) de un viaje a otras comunidades autónomas de España (Galicia, Málaga y Melilla) y en uno (9,1%) se desconoce.
En dos de los brotes (18,1%) los casos coprimarios eran niños menores de 12 años (en un brote eran hermanos marroquíes que habían viajado a Marruecos), en siete (63,6%) eran adultos menores de 40 años y en dos (18,2%) correspondían a ambos grupos de edad.
Los 4 brotes de origen alimentario se determinaron por criterios epidemiológicos, puesto que en ningún caso se aisló el agente causal de los alimentos sospechosos. En uno de los brotes se consideró que la posible fuente de infección fue la ingestión de marisco, en el resto se desconocía. El origen de todos ellos fue una comida en un restaurante.
De éstos, seis (54,5%) se produjeron en el ámbito familiar, cuatro (36,4%) en el comunitario y uno (9,1) en el laboral.
Análisis de todos los casos de los brotes
Entre todos los brotes se declararon un total de 334 casos. Una parte importante de estos casos se produjeron en el brote que se extendió entre los años 2002 y 2003 y que afectó a varones con prácticas homosexuales usuarios de saunas y/o otros locales públicos de Barcelona (tabla 2).
La mediana de edad de los casos fue de 23,5 años (rango: de 2 meses a 51,5 años). Sólo 11 de ellos tenían una edad mayor o igual a 40 años y 3 casos tenían edades que correspondían a las cohortes vacunadas en las escuelas, pero se desconocía su estado de vacunación.
El ámbito en el que más casos se produjeron fue el familiar (148 casos) con una edad mediana de los casos de 9,5 años, seguido del comunitario (97 casos, a expensas sobre todo del brote de varones con prácticas homosexuales) con mediana de edad de 31,9 años, del escolar y guarderías (85 casos) con edad mediana de 6,5 años, nosocomial (2 casos) y laboral (2 casos).
Por edad, todos los grupos, respecto a los de 40 años o más, presentaron mayor tasa de casos de brotes, destacando los intervalos de edad correspondientes a cohortes no vacunadas (de 0 a 9, de 20 a 29 y de 30 a 39 años). No existen diferencias entre sexos en referencia al caso índice, pero sí en el conjunto de todos los casos, y fue el sexo masculino el que tuvo mayor tasa respecto al femenino (tabla 3).
Discusión
Los resultados de este estudio muestran que la mayor parte de los brotes se originaron a partir de un niño menor de 12 años y que el mecanismo de transmisión principal fue de persona a persona.
La mejora de las condiciones higiénico-sanitarias observadas en los países desarrollados durante los últimos años ha favorecido la disminución de la endemicidad de esta infección y, en consecuencia, la disminución de la inmunidad de la población más joven. En estudios de seroprevalencia realizados en Cataluña los años 1971-1985 12 y 1989-1996 13 se observó una disminución de los anticuerpos de la hepatitis A sobre todo en individuos entre 20 y 30 años. Estudios posteriores realizados en diferentes comunidades autónomas españolas y en otros países muestran la misma tendencia y un desplazamiento de la susceptibilidad a la infección hasta la edad de 40 años 5-7,14,15.
El presente estudio, aunque no es de seroprevalencia, sugiere esta misma distribución, ya que el perfil de edad de los casos declarados en los brotes dibuja dos picos, uno en los menores de 10 años y otro entre los 20 y los 40 años. Esto se podría explicar por varias razones: a) el cambio de patrón seroepidemiológico de la hepatitis A en Cataluña hacia la baja inmunidad en estos grupos de edad; b) la protección de adolescentes de entre 12 y 16 años con el programa de vacunación de las escuelas10, y c) la composición propia del núcleo familiar, pues la mayor proporción de brotes se produjeron en el ámbito familiar y en éstos la mediana de edad era menor de 12 años, cuyos padres, probablemente tenían edades entre los 20 y los 40 años. El análisis univariante también muestra una tasa significativamente mayor de estos grupos de edad respecto a los mayores de 39 años.
Un elemento destacado del estudio son los brotes importados. Hay trabajos publicados que describen brotes cuyo origen ha sido un niño que ha viajado a un país endémico o un niño que ha sido adoptado 16,17. En el 94,1% de brotes importados del presente estudio el caso índice fue un niño y los casos secundarios se distribuyeron tanto entre los familiares como en las escuelas. Estos casos se trataron sobre todo de niños que probablemente habían nacido en nuestro territorio y que sin haber sido vacunados viajaron al país de origen de sus padres. En cuanto a las zonas o países en los cuales se adquirió la infección, cabe destacar Marruecos y América Latina. Esto, con toda probabilidad, responde a las características de la población extranjera residente en Cataluña, la cual procede en su mayor parte de Marruecos, y, al ser este país mucho más accesible por su mayor proximidad geográfica que otros de África o de América Latina, se produce mayor número de desplazamientos en épocas vacacionales. Por este motivo, la detección de estos individuos sería esencial para realizar un buen consejo y la vacunación de los niños antes de realizar el viaje. Esta tarea ya la realizan algunos médicos de centros de atención primaria aplicando la vacuna contra la hepatitis A de administración pediátrica, pero debería haber mayor concienciación del personal médico o de enfermería a efecto de mejorar la cobertura de vacunación en estos niños.
Los brotes en escuelas o guarderías supusieron también un grupo importante en esta serie, en la que destaca el porcentaje de brotes en el cual el caso índice fue un adulto joven. En estos casos, el contagio se pudo haber producido a partir de un niño con hepatitis A asintomática. En este entorno una actuación rápida mediante medidas profilácticas (administración de inmunoglobulina inespecífica y/o vacunación de niños, personal trabajador del centro y contactos) y de educación sanitaria es esencial para reducir al máximo el número de casos secundarios, principalmente en el colectivo docente, pero también en los familiares de los afectados.
El colectivo de varones con prácticas homosexuales es susceptible de contraer la infección, por lo que está siendo objeto de diversas actuaciones de salud pública en Barcelona (campañas de educación sanitaria y vacunación). Se han descrito en la literatura científica algunos brotes de hepatitis A en este colectivo en otros países de Europa 18-20. La importancia de este tipo de brotes radica no en su frecuencia, sino en su magnitud, ya que suele afectar a un gran número de individuos, pues suele tratarse de varones usuarios de saunas y/o "cuartos oscuros", con relaciones sexuales promiscuas y/o prácticas sexuales de gran riesgo de transmisión de hepatitis A (como el contacto oroanal o "beso negro") y sin protección que favorecen la propagación de la enfermedad de forma rápida. En el brote que se produjo en Barcelona durante los años 2002-2003 se afectaron unos 80 varones jóvenes, pero este brote se prolongó durante el año 2004 y principios de 2005, y llegó a afectar en total a más de 100 individuos. Además, no hay que olvidar el riesgo que padece este colectivo de adquirir otro tipo de infecciones de transmisión sexual más graves como la hepatitis B o el virus de la inmunodeficiencia humana (VIH), lo cual advierte de la necesidad de mejorar, juntamente con establecimientos y organizaciones relacionadas con este colectivo, las estrategias para aumentar la cobertura de vacunación de hepatitis A y B.
Otro mecanismo de transmisión de la hepatitis A es el alimentario. Hay trabajos publicados de brotes de origen alimentario 21,22. Sin embargo, en esta serie se sospecha que fue el responsable sólo del 6,8% de los brotes y únicamente en tres de ellos se pudo identificar la posible la causa de la infección (marisco).
Otro aspecto destacable de nuestro estudio es el retraso en la notificación de los casos de hepatitis A, pues más del 50% de los brotes se notificaron una vez el brote ya había finalizado. Posiblemente, más rapidez en la notificación habría favorecido una actuación más rápida y la disminución del número de casos afectados.
Una limitación del presente estudio es la fuente de información de los brotes. Al disponerse únicamente de los informes, no se pudo obtener toda la información deseada de todos ellos y en algunos casos incluso no se pudo disponer del informe. A esto debe añadirse que la información que aquí se describe hace referencia a los brotes notificados, por lo que los no detectados o no declarados quedarían excluidos del análisis. Esto podría ser una de las causas de las diferencias entre las regiones sanitarias, aunque también podrían deberse a diferencias en la distribución demográfica (mayor o menor agregación) y por edades de la población, a las coberturas vacunales u otros.
Los resultados de este estudio indican la importancia de la edad como factor de origen de los brotes por el hecho de ser la población infantil y adulta joven la más afectada. La incidencia por grupos de edad (sólo 3 casos corresponden a cohortes vacunadas) sugiere un efecto protector del programa de vacunación antihepatitis A en Cataluña en el grupo de 12 a 16 años. Esto podría sugerir una revisión del calendario vacunal que incluyese la vacuna de la hepatitis A a edades más tempranas para extender el efecto protector a las cohortes más jóvenes. En este sentido, sería necesario realizar estudios con la finalidad de evaluar, en términos de coste-efectividad, la aplicación de la vacuna a edad pediátrica en un entorno de baja endemicidad. También sería necesario mejorar la cobertura de vacunación de los colectivos susceptibles, como son los trabajadores en escuelas y guarderías, los viajeros a zonas endémicas, los hijos de extranjeros que realizan algún viaje a su país de origen y los varones con prácticas homosexuales de riesgo.
En conclusión, los brotes de hepatitis A en Cataluña son todavía frecuentes y la mayoría se producen principalmente en ámbito familiar, por transmisión persona-persona y en los subgrupos de población con mayor susceptibilidad a la infección (trabajadores de guarderías o escuelas, viajeros y varones con prácticas homosexuales de riesgo).
*Grupo de estudio: Irene Barrabeig, Sofía Minguell, Caritat Planas,
Àngels Orcau, Patricia García de Olalla, Cristina Rius.
Este trabajo se ha realizado en parte con el apoyo de la Red
de Centros de Investigación en Epidemiología y Salud Pública
(RCESP) del Fondo de Investigación Sanitaria (FIS).
Correspondencia: Dr. J.A. Caylà.
Servicio de Epidemiología de la Agencia de Salud Pública de Barcelona.
Pl. Lesseps, 1. 08023 Barcelona. España.
Correo electrónico: jcaylà@aspb.es
Manuscrito recibido el 21-7-2005; aceptado el 23-11-2005.