Valorar la eficacia y la seguridad de una sesión única de ablación por radiofrecuencia (ARF) en pacientes con nódulos tiroideos benignos y de predominio sólido.
Pacientes y métodoEstudio unicéntrico retrospectivo de práctica clínica habitual en el que se incluyeron pacientes con nódulos tiroideos sólidos benignos sometidos a una sesión única de ARF con seguimiento de al menos 6 meses tras procedimiento, indicada como alternativa a la cirugía por presentar clínica local compresiva y/o evidencia de crecimiento nodular. Los pacientes fueron evaluados antes, al mes, 3 meses y 6 meses de la ARF, así como a los 12 meses en aquellos con seguimiento disponible. En cada evaluación se recogieron variables de eficacia (cambio porcentual del volumen nodular, el porcentaje de nódulos con reducción volumétrica mayor del 50% respecto al volumen inicial, la desaparición de los síntomas de compresión y la posibilidad de retirar la medicación antitiroidea en aquellos casos bajo tratamiento) y variables de seguridad, incluyendo complicaciones menores (dolor que precisó de analgesia convencional, hematoma peritiroideo de reabsorción espontánea) y complicaciones mayores (cambios en la voz, daños en el plexo cervical, ruptura nodular, disfunción tiroidea).
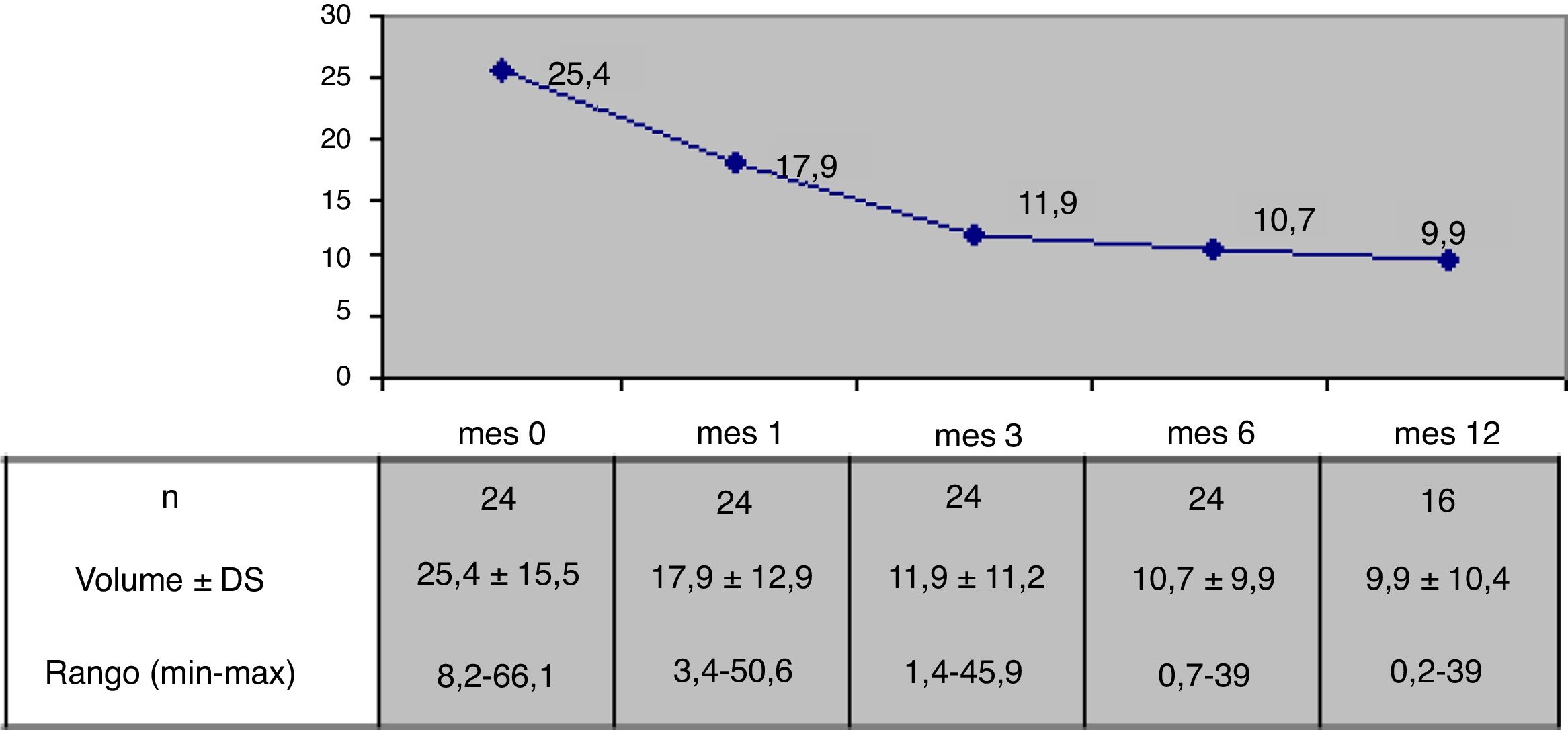
ResultadosSe describen los resultados en 24 pacientes con seguimiento de hasta 12 meses en 16 de ellos. El volumen nodular medio pasó de 25,4±15,5ml antes de la ARF a 10,7±9,9ml a los 6 meses (p<0,05) y a 9,9±10,4ml a los 12 meses (en 16 casos evaluados), resultando la reducción porcentual de volumen significativa desde el mes siguiente al procedimiento. A los 6 meses la reducción media alcanzada fue del 57,5±24% y el 65% de los nódulos presentaban una reducción de volumen mayor del 50%. En aquellos nódulos con un volumen inicial mayor de 20ml (n=13) la reducción porcentual a los 6 meses fue del 50,4±25,8% frente al 65,3±20,1% en los nódulos de menor volumen inicial (n=11). La sintomatología compresiva desapareció desde el primer mes en los 12 pacientes que la referían. La medicación antitiroidea pautada antes de la ARF en 4 casos pudo ser retirada en 3. En 9 pacientes se registró la presencia de dolor leve transitorio en las primeras 24h, que respondió a analgésicos convencionales, y en 7 se objetivó un pequeño hematoma peritiroideo de reabsorción espontánea en la ecografía de control a las 24 a 48h de la ablación. Al mes de la ARF se observó un caso de rotura nodular, que se resolvió de manera espontánea. No se apreciaron cambios en los valores hormonales en los pacientes eutiroideos.
ConclusiónUna sesión única de ARF parece un tratamiento eficaz y seguro en pacientes portadores de nódulos tiroideos benignos sólidos y con clínica compresiva y/o evidencia de crecimiento nodular relevante. Al ser un procedimiento ambulatorio que no precisa anestesia general ni incisión cutánea podría convertirse en una alternativa útil a la cirugía en los casos en que esta sea rechazada o se considere de alto riesgo.
To evaluate the efficacy and safety of one single-session of radiofrequency ablation (RFA) performed in thyroid benign and predominantly solid nodules.
Patients and methodUnicentric retrospective study in usual clinical setting that included patients with solid and benign thyroid nodules treated with one single session of RFA and with folllow-up of at at least 6 months after the procedure. RFA was performed as an alternative to surgery in cases of pressure symptoms or nodular growth evidence. Patients were evaluated basally and at one, 3 and 6 months after RFA and also at 12 months if the follow-up was available. In each evaluation efficacy variables were recorded (percentual change from basal volume, percentage of nodules reaching a volume reduction above 50% from baseline, patients with disappearance of pressure symptoms and the possibility of antithyroid drug withdrawal) and safety variables were also registered including minor complications (pain needing analgesic drugs, hematoma) and major complications (voice changes, braquial plexus injury, nodule rupture and thyroid dysfunction).
ResultsTwenty-four patients with a follow-up of at least 6 months after RFA were included, 16 of them with more than 12 months of follow-up. Mean nodule volume changed from 25.4±15.5ml basally to 10.7±9.9ml at month 6 (P<.05) and to 9.9±10,4ml at month 12 in 16 nodules. Six months after RFA mean volumetric reduction was 57.5±24% and 65% of the nodules reached a volume reduction above 50% from baseline. Median percentage of reduction at month 6 was 50.4±25.8% for nodules with a basal volume above 20ml (n=13) and 65.3±20.1% for nodules with a lower basal volume (n=11). Pressure symptoms reported in 12 patients disappeared in all cases. Antithyroid drugs could be stopped in 3 of 4 cases treated before RFA. A mild and transient pain responsive to conventional analgesic drugs was recorded in 9 patients during the 24h after the procedure and in 7 a small perithyroid and transient hematoma was observed in the 48 following hours. One major complication was described as a nodule rupture that recovered spontaneously. There were no changes in hormonal values in euthyroid cases.
ConclusionA single session of RFA seems to be an effective and safe procedure in patients with solid thyroid nodules with pressure symptoms or relevant growth evidence. As an outpatient and scarless procedure with no need of general anaesthesia it could become an useful alternative to lobectomy when surgery is refused or in patients at high surgical risk.
Pese a su elevada frecuencia1, la naturaleza habitualmente benigna de los nódulos tiroideos (salvo en un 5 a un 15%2,3) permite el seguimiento con ecografía tiroidea de la mayoría de los sujetos portadores de nódulos. El seguimiento persigue la detección de una minoría de nódulos malignos no evidenciados inicialmente, así como la identificación de crecimiento significativo de algunos nódulos benignos o la aparición de síntomas por la compresión de estructuras vecinas4. El crecimiento significativo a lo largo del seguimiento y la aparición de síntomas compresivos, aunque infrecuentes (en alrededor de un 5% de los casos)5, requieren una intervención terapéutica4. El tratamiento recomendado4,6 en nódulos compresivos de predominio quístico y con recurrencia tras una punción evacuadora consiste en la inyección percutánea de etanol. En nódulos compresivos de predominio sólido, la mayoría de las guías4,7 recomiendan la cirugía con lobectomía o tiroidectomía total (dependiendo de la coexistencia de nódulos contralaterales). La limitada eficacia de la inyección de etanol en nódulos de predominio sólido8 ha llevado a valorar la utilidad de técnicas mínimamente invasivas de ablación por calor9. Una de estas técnicas es la ablación por radiofrecuencia (ARF). Consiste en inducir una necrosis tisular coagulativa por calor en un área predecible alrededor de la punta activa de un electrodo insertado por vía percutánea en el nódulo tiroideo, conectado a un generador de radiofrecuencia externo de corriente alterna. Dicha técnica no requiere ingreso hospitalario, anestesia general ni incisión cutánea10.
En distintas series la ARF logra, a los 6 meses del procedimiento, descensos significativos del volumen nodular11,12 (del 51 al 93%), junto con una marcada mejoría o desaparición de la clínica asociada y una mejora de los índices cosméticos. Los buenos resultados de este procedimiento ambulatorio y sus escasos efectos adversos13 han llevado a las sociedades científicas de algunos países14,15 a recomendar la ARF en nódulos tiroideos sólidos con clínica compresiva o cosmética, habitualmente como alternativa a la cirugía cuando esta es rechazada por el paciente o es considerada de alto riesgo.
El objetivo del presente estudio consiste en valorar en nuestro centro la eficacia y la seguridad de una sesión única de ARF en pacientes portadores de nódulos tiroideos benignos de predominio sólido no candidatos a cirugía.
Material y métodosLa ARF en nódulos tiroideos benignos se incluye en la cartera de servicios del Servicio de Radiodiagnóstico del Hospital Clínico San Carlos desde abril de 2016. Este procedimiento se propone tan solo como alternativa a la cirugía en sujetos que rechazan la intervención quirúrgica o cuando esta se considera de alto riesgo para el paciente. La ARF se indica desde el Servicio de Endocrinología a pacientes portadores de nódulos tiroideos de predominio sólido (>50%) con 2 citologías obtenidas tras punción con aguja fina incluidas en la categoría ii de Bethesda16, así como clínica local compresiva atribuida al nódulo (disfonía, disnea, disfagia o sensación de cuerpo extraño) o con evidencia de crecimiento a lo largo de su seguimiento (incremento de volumen superior al 50% o aumento de 2 o más milímetros en al menos 2 de los diámetros). Aquellos pacientes con hiperfunción tiroidea inicial reciben fármacos antitiroideos con objeto de normalizar las hormonas antes de llevar a cabo la ablación. Se excluyen desde Radiología aquellos casos con nódulos intratorácicos con escasa probabilidad de éxito desde el punto de vista técnico. Todos los sujetos firman un consentimiento informado acerca de la técnica y de sus complicaciones potenciales.
PacientesSe incluyeron en este estudio los pacientes con nódulo tiroideo sometido a una sesión única de ARF (que representan todos los pacientes sometidos a ARF en nuestro centro) desde la introducción de la técnica en abril de 2016 hasta noviembre de 2018 y con un seguimiento medio disponible de al menos 6 meses. Los pacientes fueron seleccionados de una consulta monográfica semanal de nódulo tiroideo. Las evaluaciones de los pacientes se realizaron antes de la ARF (mes 0), al mes (mes 1), a los 6 meses (mes 6) y a los 12 meses (mes 12). En cada evaluación se recogieron variables de eficacia y variables de seguridad.
Entre las variables de eficacia se incluyeron: el volumen (en ml) del nódulo (calculado con la fórmula: abcπ/6, donde a=diámetro anteroposterior en cm, b=diámetro transverso en cm y c=diámetro longitudinal en cm), el porcentaje de reducción de volumen respecto al mes 0 ([volumen inicial–volumen final]/volumen inicial×100), la proporción de nódulos que alcanzaron el éxito terapéutico (definido como una disminución del volumen del 50% o más17), la proporción de casos en los que desapareció la clínica compresiva y la posibilidad de retirar los fármacos antitiroideos en aquellos previamente tratados.
Entre las variables de seguridad se recogieron complicaciones mayores y menores. Entre las complicaciones mayores se incluyeron los cambios en la voz, la rotura nodular, la lesión del plexo braquial y los cambios en la función tiroidea. Los hematomas intratiroideos, subcapsulares y peritiroideos de reabsorción espontánea se consideraron complicaciones menores. El dolor que obligó a detener el procedimiento y aquel dolor que precisó de tratamiento analgésico tras el procedimiento fueron incluidos en las complicaciones menores. Aquel dolor o molestias que no requirieron analgesia se consideraron efectos adversos y no complicaciones.
ProcedimientoLa ARF fue realizada por 2 radiólogos experimentados en punciones tiroideas de nuestro centro y entrenados en radiofrecuencia sobre nódulos tiroideos. El procedimiento se llevó a cabo de forma ambulatoria tras la sedación consciente del sujeto con midazolam y anestesia local con lidocaína al 2% (en el lugar de la punción y alrededor de la cápsula tiroidea). Consistió en la inserción de un electrodo con punta activa autoenfriable (Star RF electrode, 18G y con punta activa de 7mm) por vía transistmíca hasta el nódulo a tratar. Dicho electrodo va conectado a un generador externo de radiofrecuencia (VIVA RF System, Starmed) que origina una corriente alterna. Tras la introducción de la punta del electrodo en la zona más profunda del nódulo se procedió a la ablación con control ecográfico mediante la técnica de moving-shot18, desplazando el electrodo a zonas más superficiales conforme se necrosaron las áreas más profundas (evidenciado por la aparición de segmentos de hiperecogenicidad transitorios y cambios en la impedancia tisular registrada). Finalizado el procedimiento el sujeto permaneció en la sala de observación con aplicación de hielo local, siendo dado de alta, previo control ecográfico, a las 2/3h de la ARF y con pauta de analgesia en caso de necesidad (paracetamol y/o metamizol). El paciente fue valorado a las 24-48h con ecografía para monitorizar la existencia de posibles hematomas intratiroideos o peritiroideos y registrar posibles efectos adversos o complicaciones.
Análisis estadísticoLa descripción de las características de los pacientes y nódulos en el mes 0 se realizó con la media±desviación estándar para las variables cuantitativas y en porcentaje para las variables cualitativas. Para la comparación de los valores medios en los distintos momentos de evaluación respecto al mes 0 se empleó el test de la t de Student para muestras relacionadas. Se consideró estadísticamente significativo un valor de p<0,05. Para el análisis estadístico se utilizó el programa SPPS versión 15.
ResultadosLos pacientes candidatos a ARF fueron seleccionados de una consulta monográfica de nódulo tiroideo en la que se evaluaron un total de 672 pacientes durante el periodo de estudio. En este tiempo 28 pacientes con nódulo tiroideo fueron sometidos a una sesión única de ARF. Estos 28 pacientes representan todos los pacientes tratados con ARF por nódulo tiroideo en nuestro centro en el momento de la redacción de este trabajo. Se excluyeron 4 pacientes cuyo seguimiento era inferior a 6 meses. Se describen los resultados en 24 pacientes (6 hombres) con una edad media de 60±13 años y un seguimiento mínimo de 6 meses, 16 de ellos con seguimiento de 12 meses tras el procedimiento.
La ARF se indicó por clínica local compresiva en 12 sujetos, por evidencia de crecimiento nodular en otros 12 y por la coexistencia de ambas indicaciones en 2 casos (tabla 1). Cuatro pacientes recibían fármacos antitiroideos (uno con adenoma tóxico y 3 con bocio multinodular pretóxico) para lograr el eutiroidismo previo a la ARF.
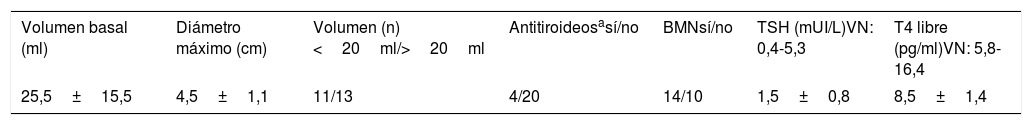
Los nódulos presentaban un volumen medio inicial (mes 0) de 25,4±15,5ml (rango mínimo-máximo: 8,2-66,1ml) y un tamaño máximo medio de 4,5±1,1cm (rango: 1,9-7cm). En 13 casos (54,2%) el volumen inicial era mayor de 20ml. En estos 13 pacientes, el volumen inicial de los nódulos fue de 34,9±15,6ml (rango: 20,6-66,1ml), y en aquellos nódulos con un volumen inicial menor de 20ml (n=11) el volumen medio basal fue de 14,2±2,7ml (rango: 8,2-17,5ml). El volumen medio inicial del nódulo en los 4 pacientes hipertiroideos fue similar al de los pacientes eutiroideos (23,7±11,9ml y 25,8±16, 4ml respectivamente, p>0,05). El volumen medio inicial de aquellos nódulos sometidos a ARF por clínica local compresiva en 14 pacientes (28,4±15,4ml) fue similar al de aquellos sometidos a RFA solo por evidencia de crecimiento previo (22,5±15,3ml). Las características iniciales al mes 0 se resumen en la tabla 2.
Características basales de los nódulos tiroideos
| Volumen basal (ml) | Diámetro máximo (cm) | Volumen (n)<20ml/>20ml | Antitiroideosasí/no | BMNsí/no | TSH (mUI/L)VN: 0,4-5,3 | T4 libre (pg/ml)VN: 5,8-16,4 |
|---|---|---|---|---|---|---|
| 25,5±15,5 | 4,5±1,1 | 11/13 | 4/20 | 14/10 | 1,5±0,8 | 8,5±1,4 |
BMN: bocio multinodular; VN: valor normal.
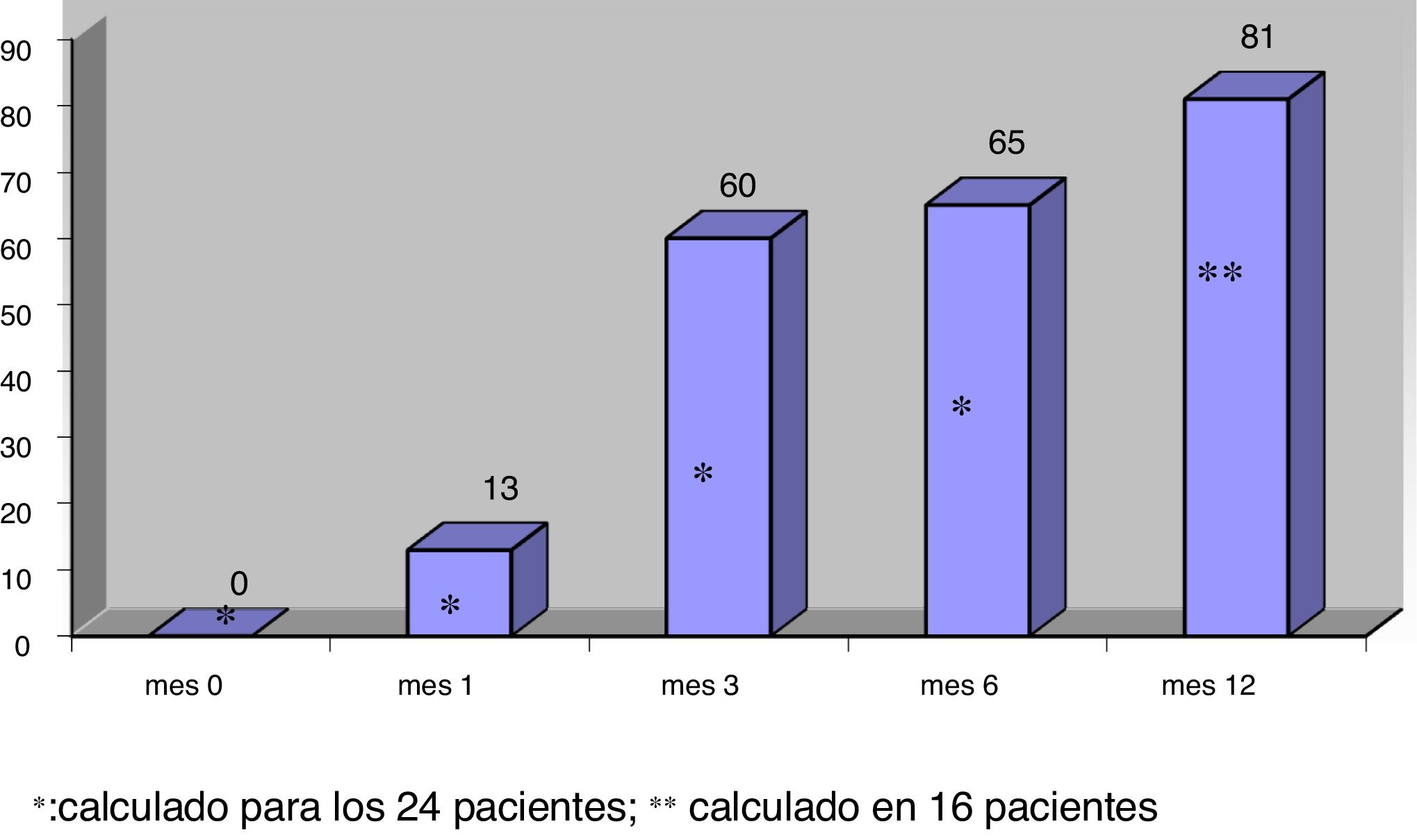
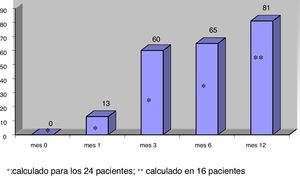
El volumen medio de los nódulos descendió significativamente desde 25,4±15,5ml al mes 0 a 10,7±9,9ml (rango: 0,7-39ml) al mes 6 (n=24) y 9,9±10,4ml (rango: 0,2-39ml) al mes 12 (en 16 nódulos), p<0,01. El volumen medio durante el seguimiento se muestra en la figura 1. El porcentaje de reducción de volumen respecto al mes 0 resultó significativo desde el mes 1 (reducción del 31,5±18,1%; rango: 0-71%), en que el descenso fue máximo, y siguió disminuyendo al mes 3 (52,7±25,2%; rango:0-86%), el mes 6 (57,5±23,9%; rango: 3,2-92%) y el mes 12 (65,4±20,7%; rango: 29,1-98,7%). El porcentaje de nódulos en los que se logró el éxito terapéutico aumentó progresivamente hasta alcanzar el 66% al mes 6 (n=24 nódulos) y el 81,2% al mes 12 (n=16 nódulos evaluados), como se muestra en la figura 2.
No se hallaron diferencias significativas en el porcentaje de reducción volumétrica alcanzado a los 6 y 12 meses entre los nódulos con volumen inicial inferior a 20ml y aquellos de mayor volumen (65,3±20,1% [rango: 21,4-92,1] versus 50,4±25,5% [rango: 3,2-86,9], p>0,05 a los 6 meses y 72,4±19,7% [rango: 37,2-98,7] versus 56,5±19,5% [rango: 29,1-91,9]; p>0,05 a los 12 meses en nódulos inicialmente menores y mayores de 20ml, respectivamente). Tanto a los 6 como a los 12 meses el coeficiente de variación del porcentaje de reducción volumétrica fue menor en nódulos con un volumen inicial menor de 20ml que en nódulos de mayor volumen (31 versus 51% a los 6 meses y 27 versus 35% a los 12 meses, respectivamente, p<0,05). Tampoco se vieron diferencias estadísticamente significativas en el porcentaje de éxito terapéutico entre los nódulos de menor y mayor volumen (a los 6 meses: 81,8% de los nódulos de menos de 20ml de volumen inicial frente al 53,8% de los nódulos de mayor volumen ?p>0,05?). Al comparar los 10 primeros nódulos por orden cronológico sometidos a ARF con los 14 nódulos tratados con posterioridad no se hallaron diferencias en la reducción porcentual final alcanzada ni en el porcentaje de éxito terapéutico (p>0,05).
Los síntomas compresivos referidos por 12 pacientes desparecieron desde el mes 1 en todos los casos. No se objetivaron diferencias en el volumen medio alcanzado ni en el porcentaje de éxito terapéutico entre los nódulos sometidos a ARF por clínica local compresiva y aquellos tratados solo por evidencia de crecimiento previo (p>0,05).
Los fármacos antitiroideos pudieron retirarse en 3/4 casos en el mes 3 por normalización de la función tiroidea. No se apreciaron diferencias en el volumen medio alcanzado ni en el porcentaje de éxito terapéutico a los 6 y 12 meses entre los pacientes hipertiroideos y el resto de los pacientes (p>0,05).
Variables de seguridadLa ARF resultó bien tolerada por todos los pacientes sin que fuera precisa su interrupción durante el procedimiento. Tras la ablación, 9 pacientes refirieron dolor local leve y transitorio (motivando el uso de analgésicos convencionales en las primeras 24h) y en 7 casos se objetivó un hematoma mínimo de reabsorción espontánea en la ecografía de control realizada a las 24/48h de la ablación. Tan solo se registró una complicación mayor, que resultó ser una rotura nodular evidenciada en la ecografía al mes 1 en un paciente que refirió un aumento brusco del volumen del cuello tras una maniobra de Valsalva, que se resolvió de manera espontánea. No se objetivaron cambios en los valores séricos de TSH ni de T4 libre en ninguno de los momentos evaluados respecto al momento 0, salvo la normalización de TSH y T4 libre en 3 de los 4 casos con hipertiroidismo previo.
DiscusiónNumerosas series describen la eficacia y la seguridad de técnicas mínimamente invasivas como la ARF en nódulos tiroideos benignos sólidos y compresivos12, destacando los resultados de centros pioneros coreanos e italianos. Pese a ello, estos procedimientos aún no han sido incluidos de forma unánime en todas las guías internacionales de manejo habitual de los nódulos tiroideos4. La eficacia de la ARF se puede evaluar con diferentes parámetros, como el porcentaje de reducción de volumen, la proporción de nódulos con éxito terapéutico (reducción de volumen>50%) y la disminución o desaparición de la clínica compresiva18.
Los resultados de este estudio muestran una mejoría de estos 3 parámetros con una reducción del volumen medio del 57% a los 6 meses de una sesión única de ARF, similar a la alcanzada por otros19, aunque inferior a la de otras series, donde se describen reducciones de hasta el 96%20. El éxito terapéutico (definido por una reducción volumétrica de más del 50%18,20) se alcanzó a los 6 meses en el 66% de los casos (y en un porcentaje mayor en los casos seguidos a los 12 meses). Al igual que en otros trabajos21, el mayor descenso de volumen se objetivó precozmente, al mes de la ARF, con un descenso ulterior más gradual hasta los 6 a 12 meses21,22. El descenso de volumen, significativo desde el mes 1, se acompañó de la desaparición temprana de los síntomas compresivos. La eficacia de la técnica de acuerdo con la clínica local coincide con lo descrito en numerosas publicaciones11,12, en las que se aprecia una mejoría de las puntuaciones establecidas para la gradación de los síntomas de compresión. La mayoría de los estudios coinciden en el momento de la disminución máxima del volumen, que se sitúa entre los 6 y los 12 meses del procedimiento23, si bien la reducción alcanzada es muy variable según los centros, oscilando entre el 44,6%24 y más del 90%20,25. La disparidad en los resultados de los porcentajes de volumen reducido, así como en los porcentajes de éxito terapéutico, se atribuye a distintos factores, como la técnica de ARF empleada (técnica de moving-shot versus técnica de electrodo fijo), la experiencia del equipo, el tiempo de seguimiento, las características del nódulo (tamaño inicial, composición) y el número de sesiones de radiofrecuencia recibidas.
Así, con la introducción de la técnica de moving-shot26, comparada con las técnicas de electrodo fijo más antiguas27, se aprecian mejoras en términos de eficacia, como la reducción volumétrica lograda a los 6 meses (entre 72-84% con las técnicas de moving shot frente a 46-68% con las técnicas de electrodo fijo)12. En series de centros con experiencia y en los que se dispone de seguimientos prolongados tras ARF se describen descensos de volumen superiores al 90% respecto al volumen inicial22, y en algunos grupos se observa una mayor eficacia conforme aumenta la experiencia del equipo28. En cuanto a la influencia de las características del nódulo sobre la eficacia de la ARF (no estudiadas en nuestro trabajo), algunos señalan que el menor contenido quístico14,29 y el mayor volumen del mismo11 se relacionan con unos peores resultados. En nódulos de mayor tamaño (volumen superior a 20ml) se podría requerir más de una sesión de ARF para lograr una reducción porcentual similar a la obtenida en nódulos más pequeños tratados con un única sesión de ARF30. El volumen medio inicial de los nódulos en nuestro estudio (mayor de 20ml) fue llamativamente más elevado que en otras series como la de Jeong et al.26 (volumen medio de 6ml) y podría en parte justificar la menor reducción alcanzada a los 6 meses (del 57% en nuestro estudio y del 85% en dicha serie), así como el menor porcentaje de éxito terapéutico a los 6 meses (65 y 91%, respectivamente). Sin embargo, en nuestro estudio no se hallaron diferencias significativas en los resultados de eficacia entre los nódulos de menos de 20ml comparados con aquellos de mayor tamaño en posible relación con el tamaño de la muestra, dado que los valores absolutos en cada subgrupo tienden a reflejar una eficacia diferente según el volumen inicial. En nódulos de gran volumen, el mayor coeficiente de variación observado en el porcentaje de volumen alcanzado, al igual que en otros estudios31, apunta a que la eficacia de la ARF es muy variable de un nódulo a otro y hace poco predecible el resultado de la técnica en estos casos. Aunque en nuestro estudio no se evidenciaron diferencias significativas en los resultados de eficacia entre los primeros nódulos sometidos a ARF y los últimos, el coeficiente de variación resultó más alto que el de otros trabajos31, evidenciando una posible relación con la curva de aprendizaje. El hecho de que la ARF fuera llevada a cabo por 2 radiólogos pudo influir en la falta de apreciación de una mejora de los resultados con la mayor experiencia en una muestra tan limitada de sujetos. Además, el protocolo habitual en otros centros26,29, a diferencia del nuestro, incluye la posibilidad de repetir la ARF en una nueva sesión en caso de persistir la clínica compresiva o en caso de visualizar una porción viable de tejido nodular (marcada por la vascularización) en la ecografía a lo largo del seguimiento. Así, se observa que los nódulos que, según estos criterios, precisan de una nueva sesión de ARF son aquellos de mayor tamaño21 y que, en nódulos mayores de 20ml, el número de sesiones recibidas influye en el volumen definitivo alcanzado30. Respecto a otros estudios llevados a cabo con una sesión única de radiofrecuencia y en nódulos cuyo volumen medio inicial era superior de 20ml, la reducción de volumen hallada en el presente trabajo fue similar a lo publicado19,24,31, aunque inferior a la de otros trabajos en nódulos con un volumen inicial<20ml20. En 3 de los 4 pacientes hipertiroideos el tratamiento con metimazol pudo ser retirado en concordancia con los descrito tanto en adenomas tóxicos como en bocios multinodulares, en los que la radiofrecuencia permitió reducir la dosis o suspender los fármacos antitiroideos21,32.
Las complicaciones de la ARF fueron en general leves y transitorias, en su mayoría consistentes en molestias locales tras el procedimiento, que cedieron con analgesia convencional. El mayor porcentaje de pacientes que refirieron dolor (37,5%) leve respecto a otras series tras ARF posiblemente se relacione con la definición de las complicaciones, dado que cualquier dolor que motivó tratamiento analgésico tras RFA se incluyó dentro de las complicaciones. En los trabajos que recogen las complicaciones de la ARF13, el dolor transitorio leve no se considera una complicación de la ARF y solo el dolor de más de 3 días de duración tras el procedimiento se contempla como complicación menor en un 2,6% de los casos. De manera habitual, se registran bajas tasas de complicaciones (<4%), entre las que destacan los hematomas leves de reabsorción espontánea13 y descripciones excepcionales de complicaciones mayores, como cambios en la voz (1,4%) de carácter transitorio o roturas nodulares (0,2%) de recuperación espontánea, como sucedió en uno de los casos descritos. La rotura nodular se debería a una expansión repentina de volumen dentro del nódulo debido a una hemorragia intranodular cuyo tratamiento suele ser conservador con analgesia y/o antibióticos en casos con signos de infección asociados.
En el protocolo de nuestro centro, al igual que en otros hospitales33, se optó por la sedación consciente de los pacientes para evitar las molestias generadas durante la ablación, aunque conforme aumente el dominio de la técnica la ablación posiblemente se pueda llevar acabo tan solo con anestesia local, como sucede en los centros con mayor experiencia21,31, tal como recomiendan algunas guías14.
Entre las limitaciones de nuestro trabajo se incluyen el pequeño número de pacientes incluidos y un corto periodo de seguimiento, si bien otros estudios señalan la persistencia de la eficacia de la ARF a largo plazo21 hasta al menos 4 años después de su realización22. En un futuro, la mayor experiencia, una mejor selección de los candidatos a ARF, la inclusión de nódulos de menor tamaño y la posibilidad de una nueva sesión de radiofrecuencia en aquellos de mayor tamaño con evidencia de tejido viable durante el seguimiento podrían permitir mejorar los resultados obtenidos.
ConclusiónEn nuestra serie, con un número limitado de pacientes y de acuerdo con lo publicado en grandes series, la ARF resultó ser un tratamiento eficaz y seguro. Al ser un procedimiento ambulatorio que obvia la incisión cutánea y que no precisa de anestesia general, parece una alternativa útil a la cirugía en los casos en que esta sea rechazada o se considere de alto riesgo.
Conflicto de interesesLos autores declaran que no existe conflicto de intereses.
Agredecemos la ayuda de los Laboratorios Menarini.