Las metástasis en la glándula tiroidea son muy infrecuentes a pesar de su elevado flujo sanguíneo1,2. En la literatura se reporta que representan alrededor del 1,4-3% de todos los pacientes sometidos a cirugía por sospecha de malignidad tiroidea1–3. Los cánceres que metastatizan a tiroides con más frecuencia son: carcinoma de células renales (48,1%), colorrectal (10,4%), pulmón (8,3%), mama (7,8%) y sarcoma (4%)2,4,5. En las series de autopsias, la proporción de micrometástasis tiroideas reportadas se encuentra entre el 4,4-24%5,6, lo que indica que son mucho más frecuentes que lo que se llegan a diagnosticar.
Por otra parte, grandes series de pacientes han revelado que el síndrome de secreción inadecuada de hormona antidiurética (SIADH) ocurre en el 3% de los pacientes con cáncer de cabeza y cuello, en el 0,7% de carcinoma pulmonar de células no pequeñas y en el 15% de carcinoma pulmonar de células pequeñas7.
Se trata de una mujer de 70 años que acudió a urgencias por bultoma cervical y disfonía de reciente aparición. Tras el hallazgo incidental de hiponatremia en la analítica ingresó en endocrinología. No refería antecedentes relevantes y no tomaba fármacos. En la anamnesis dirigida refería además disfagia a sólidos de 2 semanas de evolución. La tensión arterial fue 164/90mmHg, la frecuencia cardiaca 72lpm, estaba normohidratada y no presentaba signos de sobrecarga hídrica. La auscultación cardiopulmonar no reveló hallazgos significativos. Se evidenció un bocio de predominio izquierdo de consistencia dura y no doloroso a la palpación.
La analítica inicial reveló una hiponatremia hipoosmolar con concentración plasmática de sodio (Na+) 127mmol/l, potasio (K+) 4,9mmol/l, osmolaridad (Osm) 255mOsm/kg, creatinina 0,63mg/dl, urea 20mg/dl y CKD-EPI de 82ml/min. En orina la concentración de Na+ fue 62mmol/l y la osmolaridad 579mOsm/kg, hallazgos compatibles con el diagnóstico de SIADH. No se evidenció déficit del eje corticotropo (cortisol suero 17,8μg/dl).
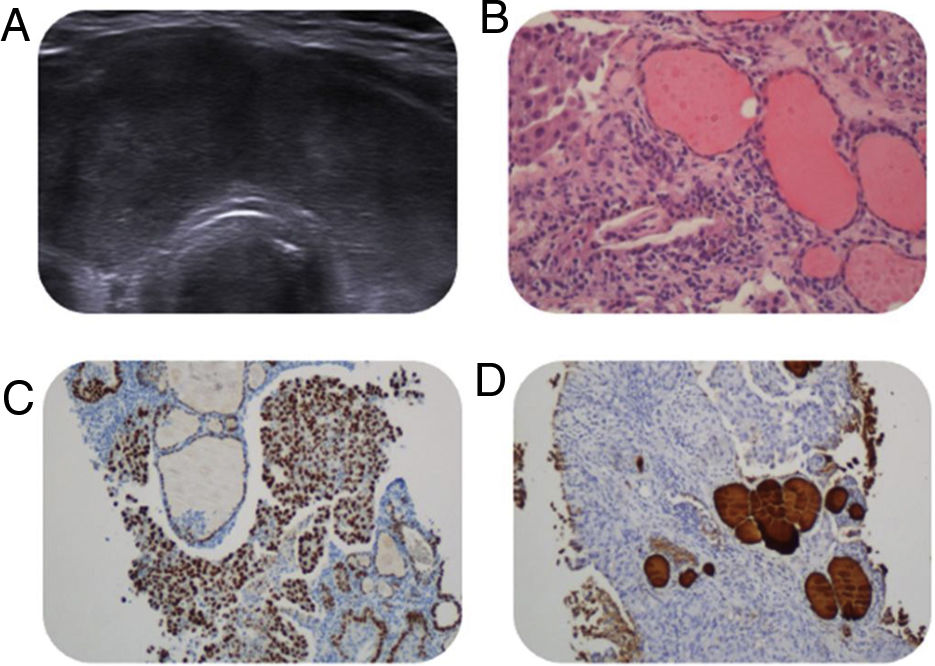
En la radiografía de tórax no se encontraron hallazgos relevantes. La concentración sérica de la hormona estimulante del tiroides (TSH) y el estudio de autoinmunidad tiroidea se encontraban dentro de la normalidad. La ecografía de cuello mostró una glándula tiroidea aumentada de tamaño con ecoestructura alterada de forma global, aspecto pseudonodular, importante hipoecogenicidad con áreas isoecoicas e hipervascularización, así como algunos ganglios reactivos cervicales en los compartimentos II-IV (fig. 1A).
A pesar de que la ecografía no pudo individualizar ningún nódulo tiroideo, se decidió realizar una PAAF del tiroides ante la sospecha clínica de malignidad basada en la aparición reciente de bocio, dureza a la palpación y síntomas locales asociados, revelando un carcinoma pobremente diferenciado (fig. 1B).
El diagnóstico de SIADH sin causa aparente relacionada había motivado solicitar un TAC body, realizado con posterioridad a la PAAF, que mostró una glándula tiroidea aumentada de tamaño de 3,6×2cm en el LTD y 2,5×2,4cm en el LTI, de predominio hipodenso, e hipocaptante y un nódulo pulmonar de 2cm de diámetro situado en el segmento 6 de LID, de morfología espiculada sugestivo de neoplasia, con múltiples adenopatías hiliomediastínicas, trombosis pulmonar segmentaria y derrame pericárdico de 2,5cm de espesor.
Se realizó una BAG del tiroides y de una adenopatía cervical que corroboró que ambos tejidos se encontraban infiltrados por un carcinoma de alto grado. La inmunohistoquímica (IHQ) mostró células tumorales positivas con citoqueratina (CK) 7, (CK) 20, AE1/AE3 y TTF1 (fig. 1C), con negatividad para calcitonina, tiroglobulina y p40 (fig. 1D). PD-L1 fue positivo para células tumorales en un 65%.
El resultado de las pruebas descritas permitió llegar al diagnóstico de adenocarcinoma pulmonar de alto grado estadio IV (tiroides, pericardio), y se inició tratamiento con atezolizumab (anti-PD-L1) y tiragolumab (anti-TIGIT).
Se trata de una paciente que presenta una metástasis tiroidea y un SIADH paraneoplásico como primeras manifestaciones de un adenocarcinoma pulmonar, ambas entidades de extrema rareza en la literatura. Lo destacable del caso es la presentación clínica atípica, en la que se llegó al diagnóstico gracias a una PAAF de tiroides, solicitada por la alta sospecha clínica de malignidad tiroidea aun con una ecografía tiroidea sin presencia de nódulo.
Según un estudio multicéntrico realizado en EE. UU. y Europa en base a las PAAF realizadas a pacientes dentro de una afección maligna, la prevalencia de metástasis tiroidea fue del 1,9%8. Por ello es recomendable considerar la existencia de metástasis tiroidea en caso de presentar un carcinoma primario conocido que con mayor frecuencia metastatizan a tiroides. Para su diagnóstico es de utilidad la realización de una PAAF guiada por ecografía como técnica rápida, mínimamente invasiva y económica con un alto valor predictivo negativo5,8.
La metástasis tiroidea suele presentarse como nódulos tiroideos, pero también como una infiltración difusa de la glándula en estudios complementarios realizados en pacientes con un tumor maligno9. La aparición brusca de bocio de crecimiento rápido, duro a la palpación y asociado a disfonía obliga a descartar esta posibilidad.
No existen características clínicas o radiológicas específicas que permitan distinguir que un nódulo tiroideo forme parte de una enfermedad tiroidea primaria o metastásica. Sin embargo, debido a la realización cada vez más frecuente de PAAF dentro del estudio de una enfermedad tiroidea, se observará un creciente diagnóstico de un tumor primario no tiroideo como primera manifestación clínica. Uno de los puntos de confusión radica en la dificultad en la interpretación de la citología para diferenciar entre un carcinoma anaplásico primario de tiroides y una metástasis de un carcinoma de alto grado, para lo que resulta de gran utilidad la realización de inmunohistoquímica.
En el caso de una metástasis aislada la mayoría de los autores recomiendan la tiroidectomía total, en función del tipo de tumor primario y de la extensión de la metástasis5,10. La existencia de metástasis tiroidea condiciona un peor pronóstico5,9,10.
Debido a la complejidad en la sospecha clínica y la decisión terapéutica a seguir, dada la escasez de literatura, es importante un abordaje multidisciplinar entre endocrinólogos, oncólogos, anatomopatólogos y radiólogos.