La obesidad mórbida es una enfermedad con múltiples comorbilidades y limita de forma considerable la calidad y esperanza de vida. La cirugía bariátrica es una alternativa terapéutica eficaz en estos pacientes; actúa sobre la disminución o absorción de nutrientes, consiguiendo una pérdida ponderal significativa y mantenida en el tiempo.
El objetivo del estudio es determinar los resultados a largo plazo en cuanto a eficacia en pérdida de peso, resolución de comorbilidades y mejoría de calidad de vida de nuestros pacientes.
Material y métodosEstudio retrospectivo que incluye a todos los pacientes intervenidos consecutivamente de cirugía bariátrica laparoscópica en nuestro centro durante 10 años. En todos los pacientes se recogieron los datos clínicos y antropométricos previos a la cirugía y en sucesivas visitas protocolizadas después de la cirugía. Al final del seguimiento, se utilizó cuestionario BAROS que registra pérdida ponderal, resolución de comorbilidades, complicaciones y el test de calidad de vida rellenado por los pacientes.
ResultadosTrescientos cincuenta y tres pacientes (303 BPGYR y 50 GV), 105 hombres y 248 mujeres, con edad media de 42,14±10,16 años, IMC 48,63 kg/m2 y el 68,5% tenía alguna comorbilidad. El seguimiento medio fue de 5,7±2,6 años al 96,7% del total de intervenidos.
Al final del seguimiento el PSP fue 59,00±19,50, PEIMCP 68,15±22,94, IMC final 32,65±5,98 y un 31,3% de los pacientes con PSP ≤ 50. Resolución de comorbilidades: 48,7% hipertensión arterial, 70,3% DM2, 82,6% dislipidemia y 71,6% síndrome de apnea-hipopnea del sueño. El resultado del test de calidad de vida fue 1,51±0,93, con un 67,2% de pacientes con calidad buena o muy buena, con la puntuación más alta en autoestima, seguido de actividad física, laboral y social, y la última la sexual en la que solo el 40,3% mejoran. El score BAROS fue de 4,35±2,06 con el 84,7% de pacientes en rango de bueno a excelente y un 91,2% del total de los pacientes volvería a intervenirse.
ConclusionesLa cirugía bariátrica es una técnica eficaz para disminuir peso, resolver comorbilidades y mejorar la calidad de vida de los pacientes con obesidad mórbida, principalmente en el aspecto físico. En nuestra serie, el porcentaje de seguimiento y tiempo medio se sitúa dentro del rango de los estándares de calidad establecidos.
Morbid obesity is a disease with multiple comorbidities and considerably limits the quality of life and life expectancy. Bariatric surgery is an effective therapeutic alternative in these patients; it acts on the decrease and / or absorption of nutrients, achieving a significant weight loss which is maintained over time.
The objective of the study is to determine the long-term results, in terms of efficacy, regarding weight loss, the resolution of comorbidities and improvement in the quality of life of our patients.
Material and methodsThis was a retrospective study that comprised all patients consecutively undergoing laparoscopic bariatric surgery at our center over a 10 year period. In all patients, the anthropometric and clinical data were collected prior to surgery and in subsequent protocolized visits after surgery. At the end of the follow-up, a BAROS questionnaire was used that recorded weight loss, the resolution of comorbidities, complications and the quality of life test completed by the patients.
Results353 patients (303 GBPRY and 50 GV), 105 men and 248 women, with a mean age of 42.14±10.16 years, BMI 48.63 kg / m2 and 68.5% had some comorbidity. The mean follow-up was 5.7±2.6 years for 96.7% of the total number operated on.
At the end of the follow-up the %EWL was 59.00±19.50, %EBMIL 68.15±22.94, the final BMI 32.65±5.98 and 31.3% of the patients had %EWL ≤ 50. The resolution of comorbidities was as follows: 48.7% hypertension, 70.3% Type 2 Diabetes, 82.6% DLP and 71.6% SAHS. The result of the quality of life test was 1.51±0.93, with 67.2% of patients reporting good or very good quality, with the highest score being for self-esteem, followed by physical condition, work and social activity, and the lowest being for sexual quality of life in that only 40.3% reported an improvement. The BAROS score was 4.35±2.06 with 84.7% of the patients in the good to excellent range, while 91.2% of all patients would undergo surgery again.
ConclusionsBariatric surgery is an effective technique for reducing weight, resolving comorbidities and improving the quality of life of patients with morbid obesity, mainly in its physical aspect. In our series, the percentage of follow-up and average time was within the range of established quality standards.
La obesidad es una enfermedad crónica plurietiológica que va en aumento y con un gran impacto económico en el gasto sanitario de nuestro país1. Se ha observado un aumento del 200% en el caso de la obesidad mórbida, pasando de 1993 a 2006 de 1,8 a 6,1 por 1.000 habitantes, con un aumento relativo anual del 4% en hombres y del 12% en mujeres2.
La obesidad mórbida aumenta un 52% la tasa de mortalidad en hombres y un 62% en mujeres respecto a los sujetos con normopeso, siendo además la primera causa prevenible de mortalidad después del tabaco3.
Se ha visto que por cada aumento en el índice de masa corporal (IMC) de 5kg/m2 aumenta significativamente la mortalidad para diabetes mellitus tipo 2 (DM2) (HR 2,16), enfermedad renal crónica (HR 1,59), cardiopatía isquémica (HR 1,39), accidente cerebrovascular (HR 1,39), enfermedad respiratoria (HR 1,20) y cáncer (HR 1,10)4.
Por el momento, la cirugía bariátrica es la estrategia más eficaz para lograr una pérdida ponderal significativa y sostenible, resolviendo comorbilidades y disminuyendo la mortalidad a largo plazo.
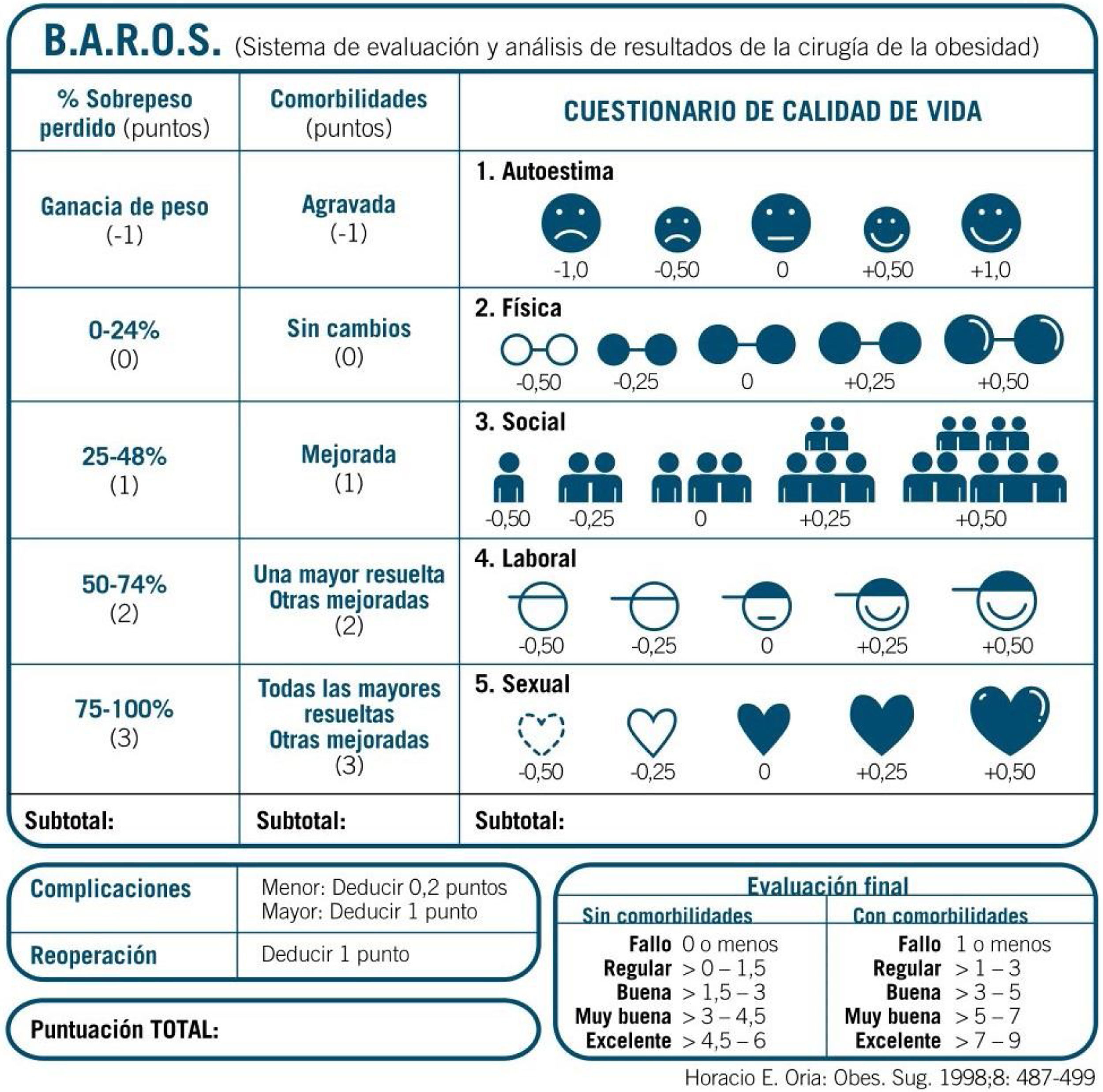
Para valorar los resultados de la cirugía bariátrica fue validado un cuestionario específico para este tipo de pacientes al que se le conoce como score BAROS (Bariatric Analysis and Reporting Outcome) y en el que se registra la evolución de comorbilidades, pérdida ponderal, complicaciones médicas y quirúrgicas, y la calidad de vida de los pacientes mediante el test de Moorehead-Ardelt que se incluye en el mismo5,6.
El objetivo de nuestro estudio es evaluar los resultados obtenidos en los pacientes intervenidos en nuestro hospital con un seguimiento medio de casi 6 años y compararlos con los publicados por otros grupos, así como poder encontrar para un futuro posibles áreas de mejora.
Material y métodosEstudio retrospectivo observacional unicéntrico que incluye a todos los pacientes intervenidos consecutivamente de cirugía bariátrica laparoscópica, bypass gástrico simplificado en Y de Roux según técnica de Lonroth y Ramos (BPGYR) o gastrectomía vertical con sonda de 30-32 Fr (GV) desde enero del 2005 hasta diciembre del 2014 en nuestro hospital (coincide con la puesta en práctica de la técnica laparoscópica, ya que previamente se hacía por cirugía abierta).
A todos los pacientes se les incluyó en una base de datos desde la primera visita y se les realizó una valoración preoperatoria protocolizada que incluía historia clínica, exploración física, estudio antropométrico, bioquímico y hormonal, junto con valoración complementaria para determinar comorbilidades asociadas, pruebas funcionales respiratorias, valoración psiquiátrica, valoración anestésica y consentimiento informado.
La selección de los pacientes se hizo conforme a los criterios establecidos en el Documento de Consenso elaborado por las sociedades Sociedad Española para el Estudio de la Obesidad (SEEDO) y la Sociedad Española de Cirugía de la Obesidad (SECO) del 20043.
El seguimiento de los pacientes después de la cirugía se llevó a cabo con la siguiente periodicidad: 1, 3, 6, 12, 18, 24 meses, y posteriormente, anualmente. En cada visita se llevó a cabo el control ponderal y las variables antropométricas, así como determinaciones analíticas y pruebas necesarias para valorar su evolución.
Se registraron las comorbilidades mayores: hipertensión arterial (HTA), DM2, dislipidemia (DLP), enfermedad cardiovascular, síndrome de apnea-hipopnea del sueño (SAHS) y artropatía severa de articulaciones de carga, y las siguientes comorbilidades menores: colelitiasis, reflujo gastroesofágico, esteatosis hepática, alteraciones menstruales/infertilidad, incontinencia urinaria de esfuerzo, varices e hipertensión intracraneal benigna, según plantea la SEEDO-SECO3.
Los criterios de remisión de las comorbilidades mayores según el posicionamiento de las sociedades SEEN-SECO-SEEDO-SED son: en DM2 tener HbA1c<6,5%, glucemia basal <100mg/dl y ausencia de tratamiento farmacológico al menos en un año de seguimiento; en HTA, conseguir cifras de presión arterial <140/90mmHg, y en DLP, triglicéridos <150mg/dl, cLDL <160mg/dl y cHDL>50mg/dl en mujeres o cHDL> 40 en hombres sin tratamiento farmacológico para dichas enfermedades. El diagnóstico de SAOS se determina mediante estudio polisomnográfico si se observan> 5 eventos/h y para su remisión fue necesario que en dicho estudio se observaran ≤ 5 eventos/h.
Se utilizaron las siguientes fórmulas recomendadas para el cálculo de la pérdida ponderal:
IMC=peso/talla2.
Porcentaje de sobrepeso perdido: PSP=([Pinicial – Pactual)/(Pinicial – Pideal])×100.
Porcentaje de exceso de IMC perdido: PEIMCP=([IMC inicial – IMC final]/IMC inicial – 25])×100.
Porcentaje de peso total perdido: PPTP=([P inicial – P actual/P inicial])×100.
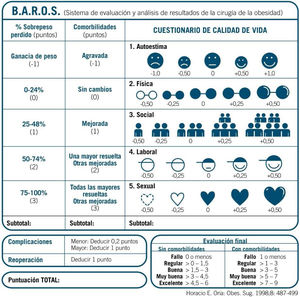
Para la evaluación de los resultados y la calidad de vida se realizó el cuestionario BAROS validado para este tipo de pacientes al final del seguimiento, que incluye además de pérdida ponderal, resolución de comorbilidades y complicaciones, el test de calidad de vida de Moorehead-Ardelt que fue rellenado por los pacientes. El resultado final es la suma de los ítems propuestos en las 3 categorías y la resta de las complicaciones, como se detalla en la figura 1. En el caso de una complicación mayor que precise reintervención, solo se descuenta un punto5,6.
Los resultados de eficacia y calidad de vida obtenidos en nuestro estudio los comparamos con los criterios de calidad establecidos por la SECO7 y por la Sociedad Americana de Cirugía Bariátrica (ASBS) para valorar los resultados de la cirugía bariátrica8,9.
El análisis estadístico se ha realizado a partir de una base de datos creada en el programa SPSS para Windows Versión 23.0 (SPSS Inc., Chicago, EE. UU.).
Se realizó un estudio descriptivo de las variables basales de los pacientes. Las variables categóricas se describieron con frecuencias y porcentajes, y las variables continuas con media y desviación estándar.
Para comparar variables continuas utilizamos la prueba t de Student y para variables categóricas se utilizó la prueba exacta de Fisher.
Para todos los análisis el nivel de significación estadística se fijó en el 5%, valor α = 0,05.
ResultadosSe intervino a 370 pacientes y se incluye a 353 en el estudio porque hay 12 pacientes (3,3%) (10 BPGYR y 2 GV) en los que se pierde el seguimiento por traslado de lugar de residencia y 5 por fallecimiento, uno como consecuencia de una complicación quirúrgica en el postoperatorio inmediato y 4 a causa de cirrosis y desnutrición por alcoholismo crónico mantenido durante años.
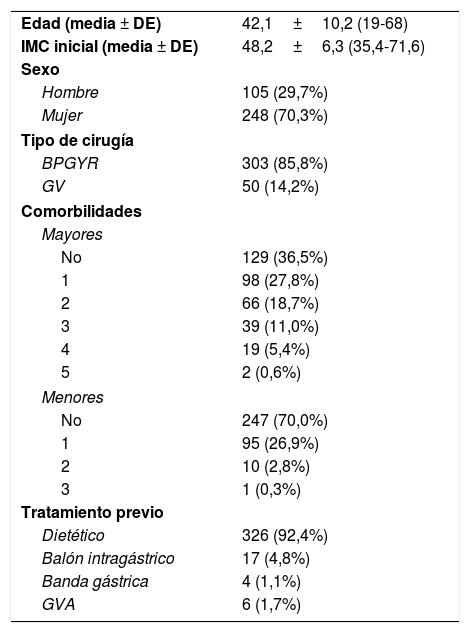
En la tabla 1 se incluyen las características clínicas de los 353 pacientes del estudio (303 BPGYR y 50 GV). Se les realiza un seguimiento medio de 5,7±2,6 (2,0-11,7) años y el 50,5% de ellos cuenta con un seguimiento superior a 5 años.
Características clínicas y demográficas de los pacientes
| Edad (media ± DE) | 42,1±10,2 (19-68) |
| IMC inicial (media ± DE) | 48,2±6,3 (35,4-71,6) |
| Sexo | |
| Hombre | 105 (29,7%) |
| Mujer | 248 (70,3%) |
| Tipo de cirugía | |
| BPGYR | 303 (85,8%) |
| GV | 50 (14,2%) |
| Comorbilidades | |
| Mayores | |
| No | 129 (36,5%) |
| 1 | 98 (27,8%) |
| 2 | 66 (18,7%) |
| 3 | 39 (11,0%) |
| 4 | 19 (5,4%) |
| 5 | 2 (0,6%) |
| Menores | |
| No | 247 (70,0%) |
| 1 | 95 (26,9%) |
| 2 | 10 (2,8%) |
| 3 | 1 (0,3%) |
| Tratamiento previo | |
| Dietético | 326 (92,4%) |
| Balón intragástrico | 17 (4,8%) |
| Banda gástrica | 4 (1,1%) |
| GVA | 6 (1,7%) |
GVA: gastrectomía vertical anillada.
El número total de pacientes intervenidos según año es: 2005 (9), 2006 (20), 2007 (17), 2008 (39), 2009 (19), 2010 (36), 2011 (41), 2012 (51), 2013 (59) y 2014 (62). La GV se comenzó a realizar en el año 2010 (4), 2011 (6), 2012 (8), 2013 (18) y 2014 (14).
La pérdida de peso evaluada por los 3parámetros que se detallan a continuación es mayor a los 24 meses de la cirugía que al final del seguimiento: IMC 30,56±5,15 (18,4-50,7) vs. 32,6±6,0 (18,7-53,2); PSP 67,1±17,1 (5,9-118,3) vs. 59,0±19,5 (0,68-116,52); PEIMCP 77,5±20,6 (6,6-147,2) vs. 68,2±23,0 (0,8-140,9) y PPTP 36,2±9,2 (3,5-61,8) vs. 31,9±10,7 (0,3-58,7), en todos los casos p <0,001.
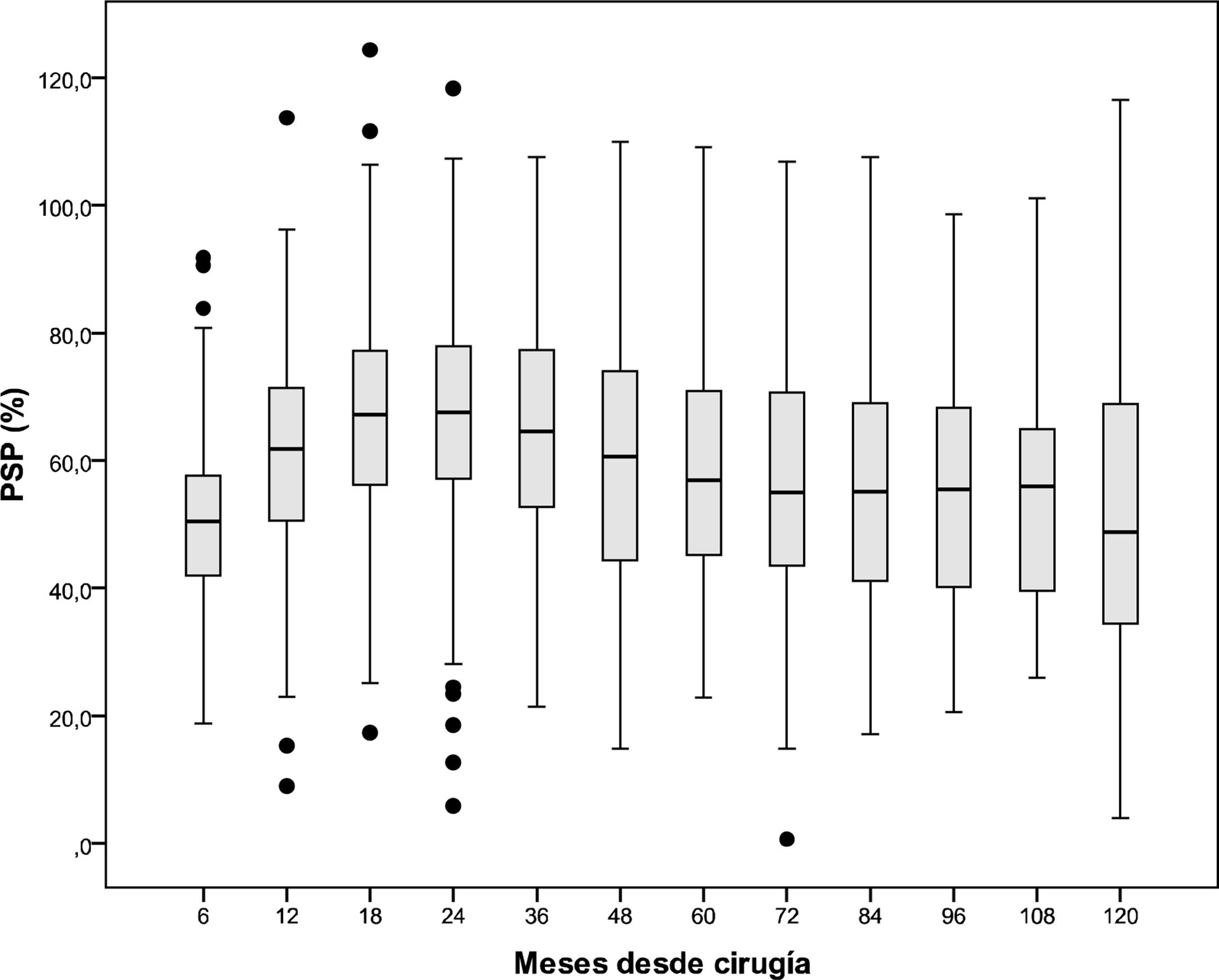
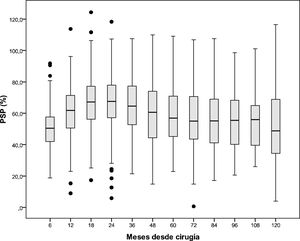
El PSP más alto se observa a los 24 meses y va disminuyendo progresivamente hasta los 60 meses donde se aprecia cierta estabilización. PSP según mes de seguimiento: a los 6 meses (50,5), 12 (61,1), 18 (66,2), 24 (67,1), 36 (64,3), 48 (59,9), 60 (58,1), 72 (56,3), 84 (56), 96 (54,1), 108 (55,6) y a los 120 meses es del 53.3%, como se representa en el gráfico de cajas (fig. 2).
El 68,7% de los pacientes al final de seguimiento tuvieron una pérdida de peso adecuada (PSP> 50%) con un 31,3% de fracasos, destacando que un 12,2% de los pacientes nunca llegaron a perder> 50% del sobrepeso. Porcentaje de pacientes con un resultado ponderal adecuado fue: a los 12 meses (75,8%), 18 (84,7), 24 (84,8), 36 (79,8), 48 (68,8), 60 (61,9), 72 (61), 84 (58,2), 96 (58,8), 108 (61,8) y a los 120 meses es del 47,6%.
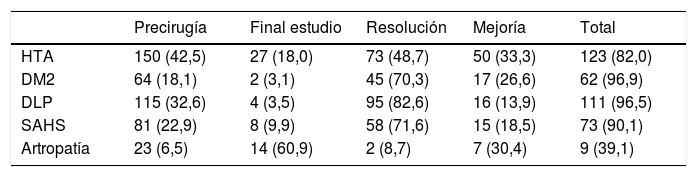
El 68,5% de los pacientes tenían alguna comorbilidad antes de la cirugía, el 63,5% al menos una mayor y un 30% al menos una menor (tabla 1). El porcentaje de pacientes con comorbilidades mayores antes y al final del seguimiento se detallan en tabla 2, observándose un porcentaje de remisión o mejoría para la HTA del 82%, DM2 del 96,9%, DLP del 96,5, SAHS del 90,1% y de artropatía en el 39,1% de los pacientes.
Porcentaje de remisión de comorbilidades mayores después de cirugía bariátrica
| Precirugía | Final estudio | Resolución | Mejoría | Total | |
|---|---|---|---|---|---|
| HTA | 150 (42,5) | 27 (18,0) | 73 (48,7) | 50 (33,3) | 123 (82,0) |
| DM2 | 64 (18,1) | 2 (3,1) | 45 (70,3) | 17 (26,6) | 62 (96,9) |
| DLP | 115 (32,6) | 4 (3,5) | 95 (82,6) | 16 (13,9) | 111 (96,5) |
| SAHS | 81 (22,9) | 8 (9,9) | 58 (71,6) | 15 (18,5) | 73 (90,1) |
| Artropatía | 23 (6,5) | 14 (60,9) | 2 (8,7) | 7 (30,4) | 9 (39,1) |
Número de pacientes (%).
El 34% de los pacientes tuvo al menos una complicación hasta finalizar el estudio, en el 19,4% se observaron complicaciones mayores (14,4% quirúrgicas y 5% médicas) y en el 21,5% complicaciones menores (13,6% quirúrgicas y 7,9% médicas).
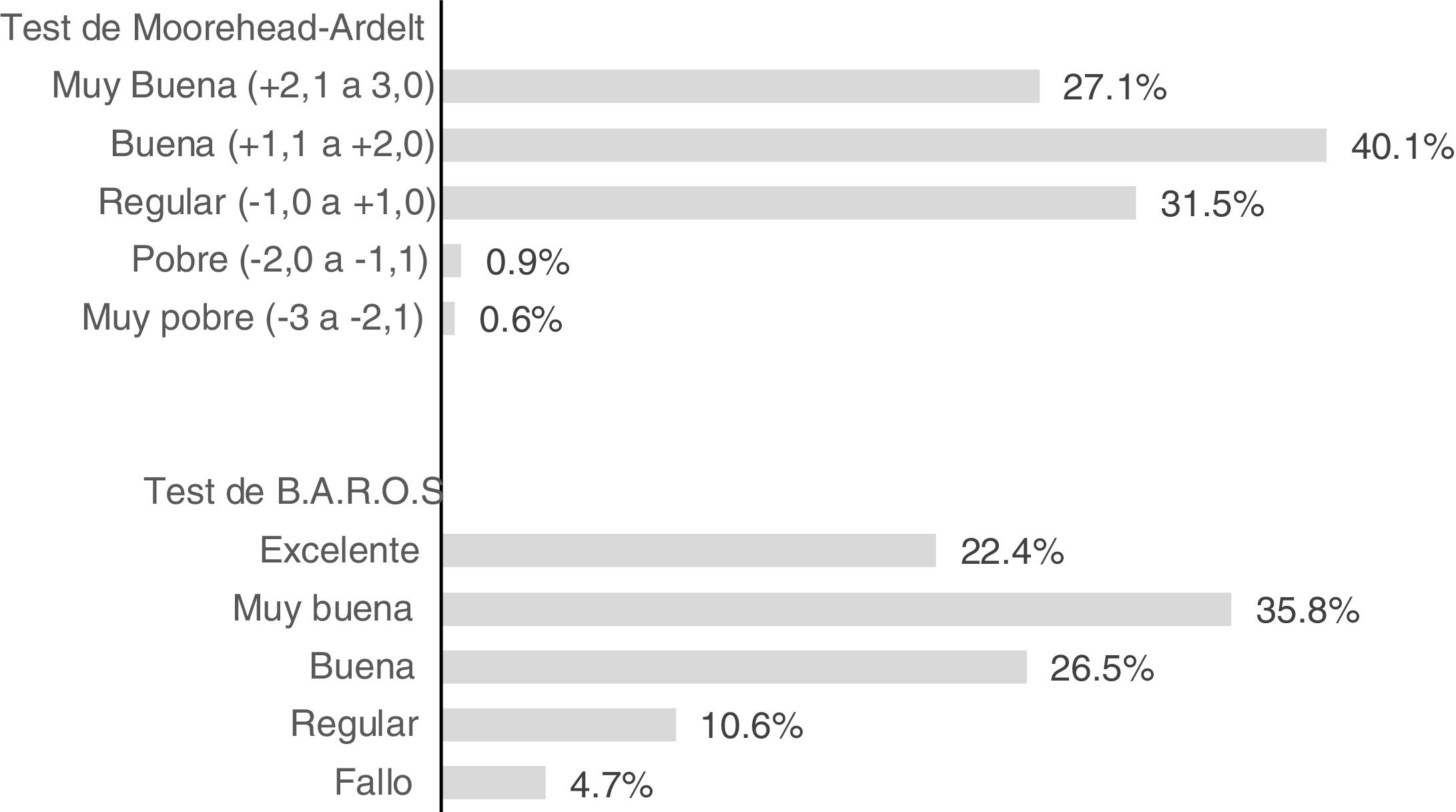
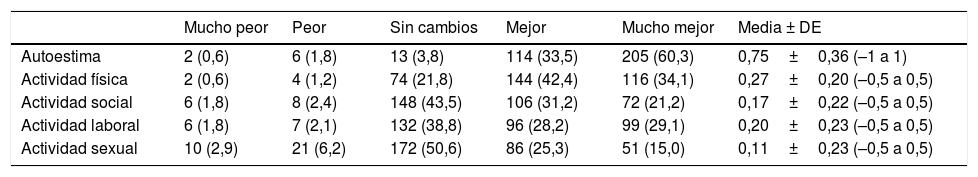
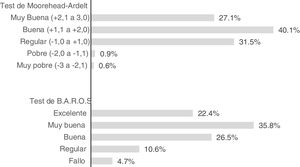
La puntuación final en el test de calidad de vida de Moorehead-Ardelt fue de 1,51±0,93 (–3 a+3) y el 67,2% de los pacientes la calificaron de buena o muy buena (fig. 3). No se observaron diferencias significativas en la puntuación de calidad de vida entre los pacientes que presentaron complicaciones de los que no (1,54±0,94 vs. 1,46±0,90, p=0,496), pero sí es mayor en aquellos que consiguieron tener éxito en la pérdida ponderal (PSP> 50%) al final del estudio (1,75±0,78 vs. 0,99±0,99, p <0,0001).
Los parámetros más favorecidos después de la cirugía bariátrica fue la autoestima en primer lugar, seguido de actividad laboral, luego actividad social y el menos satisfactorio fue la actividad sexual con un 50,6% de pacientes que no tuvieron ninguna mejoría y un 9,1% en los que empeoró su salud sexual (tabla 3). La puntuación en calidad sexual fue superior en hombres respecto a mujeres, aunque no llegó a resultar significativa (0,14±0,21 vs. 0,09±0,23, p=0,08). En solo un 3% de los hombres empeora su calidad sexual después de la cirugía frente al 11,6% observado en las mujeres.
Resultados del test de calidad de vida Moorehead-Ardelt
| Mucho peor | Peor | Sin cambios | Mejor | Mucho mejor | Media ± DE | |
|---|---|---|---|---|---|---|
| Autoestima | 2 (0,6) | 6 (1,8) | 13 (3,8) | 114 (33,5) | 205 (60,3) | 0,75±0,36 (–1 a 1) |
| Actividad física | 2 (0,6) | 4 (1,2) | 74 (21,8) | 144 (42,4) | 116 (34,1) | 0,27±0,20 (–0,5 a 0,5) |
| Actividad social | 6 (1,8) | 8 (2,4) | 148 (43,5) | 106 (31,2) | 72 (21,2) | 0,17±0,22 (–0,5 a 0,5) |
| Actividad laboral | 6 (1,8) | 7 (2,1) | 132 (38,8) | 96 (28,2) | 99 (29,1) | 0,20±0,23 (–0,5 a 0,5) |
| Actividad sexual | 10 (2,9) | 21 (6,2) | 172 (50,6) | 86 (25,3) | 51 (15,0) | 0,11±0,23 (–0,5 a 0,5) |
Número de pacientes (%).
La puntuación media en el score BAROS fue de 4,35±2,06 (–4 a+6) o (–5 a+9), dependiendo de si hay o no comorbilidades, con el 84,7% de los pacientes con una calidad buena a excelente (fig. 3). A las preguntas que se les hizo si la cirugía bariátrica había cumplido sus expectativas totalmente respondieron que sí el 74,1% y un 91,2% de los pacientes se volvería a operar de nuevo.
Al comparar los resultados del estudio según el tipo de cirugía realizada, no hubo diferencias significativas en pérdida de peso, ni en remisión de comorbilidades o calidad de vida, por lo que se han mostrado los resultados de manera global.
DiscusiónEn los pacientes con obesidad mórbida, el tratamiento conservador no suele ser eficaz y, con frecuencia, es necesario recurrir a la cirugía bariátrica para disminuir comorbilidades y aumentar la esperanza de vida a largo plazo.
Para evaluar la eficacia de los resultados de la cirugía bariátrica no solo es importante la pérdida de peso y resolución de comorbilidades, sino también valorar las complicaciones derivadas de la misma y la percepción que tiene el paciente de la mejoría en su calidad de vida. Por todo ello, fue validado y es ampliamente utilizado el cuestionario BAROS para evaluar los resultados de la cirugía bariátrica y es el que utilizamos en nuestros pacientes5.
Los resultados de ambas técnicas se dan de forma conjunta porque no encontramos ninguna diferencia en cuanto a pérdida de peso, remisión de comorbilidades ni en calidad de vida. Creemos que este hallazgo lo puede explicar una serie de sesgos que impiden detectar la superioridad de la técnica de bypass respecto a la GV como pueden ser: el escaso número de pacientes a los que se les realizó GV (50 frente a 303), el que la GV no se realizaran hasta el año 2010 y el que el 64% de los pacientes con GV tuvieran un seguimiento de 2 a 3 años, periodo donde se observan los mejores resultados en cuanto a pérdida de peso y remisión de comorbilidades.
Aun así, se considera que este estudio es un fiel reflejo de los resultados obtenidos en los pacientes intervenidos de cirugía bariátrica en nuestro hospital porque incluye al 97,7% del total y más del 50% de ellos tienen un seguimiento superior a los 5 años.
La pérdida de seguimiento es un factor limitante en la evaluación de los resultados, por lo que debe existir un seguimiento mínimo del 60% de los pacientes durante al menos 5 años según el Registro Internacional de Cirugía Bariátrica y el Comité de Estándares9. Es harto sabido que resultados excelentes a los 2 años de la intervención pueden derivar en fracasos rotundos porque es frecuente la reganancia de peso, la reaparición de comorbilidades y las complicaciones10. Además, muchos de los pacientes con resultados subóptimos por falta de adherencia al tratamiento dietético se pierden y dejan de acudir a las consultas sin contabilizarse como fracasos en bastantes estudios.
Keren et al., en un estudio que incluye a 114 pacientes intervenidos de cirugía bariátrica, observan un claro empeoramiento de resultados a 60 meses respecto a los detectados a los 30 meses, el PSP baja de 76,8 a 45,3, score BAROS de 7,15±0,8 a 4,32±0,9 y el porcentaje de éxito ponderal del 70,17% al 28,07% de los pacientes11.
Algo parecido ocurre en otro estudio que avalúan los resultados al año y a los 5 años, observándose disminución en el score BAROS muy bueno/excelente del 81,8 al 60% de los pacientes, y en el test Moorehead-Ardelt bueno/muy bueno del 88,6 al 53,3%12.
A pesar de ello, son pocos los estudios que reportan resultados de cirugía bariátrica a largo plazo y el porcentaje de pacientes seguidos es insuficiente en muchos de los trabajos publicados. En una revisión sistemática realizada por Puzziferri et al., que incluye 7.371 estudios revisados, únicamente el 16% tenía un seguimiento superior a los 5 años y solo el 0,4% de ellos seguían al menos al 80% de los pacientes intervenidos13.
El Consenso SEEDO-SECO del 2004 que se basa en las publicaciones de Reinhold y MacLean, categoriza los resultados de la pérdida de peso como: excelente si IMC <30 kg/m2 y PSP> 75%, bueno si IMC 30-35 kg/m2 y PSP 50-75%, y fracaso si IMC> 35 kg/m2 y PSP <50%3.
Según esto, los resultados que obtuvimos de pérdida de peso atendiendo a los estándares de calidad, nuestra serie se encuentra dentro del rango catalogado como resultado «bueno» si tomamos el PSP 50-65% con IMC 30-35 (59,0±19,50) y como «excelente» si tomamos como referencia PEIMCP> 65% (68,15±22,94). Es equiparable al publicado por otros autores, observando que Higa et al. reportan un PSP a los 10 años del BPGYR del 57% siguiendo al 26% de los pacientes hasta el final14 y en un metaanálisis realizado por Buchwald et al. observan una media de PSP del 61,2% con un 70,1% de pacientes con derivación biliopancreática tipo Scopinaro (DBP)15.
Como cabe esperar, los PSP son mayores en los estudios que reportan resultados a corto plazo entre 12-24 meses, siendo del 74,6%16, en otro del 67% a los 12 meses y con pocos pacientes seguidos17 o del 73,2% a los 24 meses en 45 DBP y 25 BPGYR18.
El porcentaje de remisión de comorbilidades en los pacientes de nuestro estudio supera con creces a los establecidos por criterios de calidad, que son la resolución al menos del 70% de la HTA, DM2, DLP y del 25% de SAHS a los 2años, excepto para la HTA que obtenemos un 48,7% de curación y un 33,3% de mejoría. Probablemente, si lo hubiéramos evaluado a los 2 años de la cirugía cuando el PSP y la resolución de comorbilidades es máxima, quizás superaría el 70% de curación.
No obstante, resultados similares han sido publicados en otro estudio con seguimiento parecido al nuestro, con un porcentaje de mejoría/curación de la HTA del 87%14.
En el estudio SOS se observó que durante los primeros años de seguimiento un 13,2% de los pacientes curados de hipertensión volvieron a tener cifras elevadas19.
Los resultados obtenidos en el cuestionario de calidad de vida son óptimos y el 67,2% de los pacientes tienen una puntuación de buena o muy buena. El campo más beneficiado con la pérdida de peso secundaria a la cirugía es la autoestima, luego la actividad física y laboral, seguido de la actividad social, y finalmente, la actividad sexual; algo que se observa en otros estudios.
La esfera sexual es la menos mejorada, observando en muchas series que alrededor del 50% de los pacientes no presentan ninguna mejoría y en un 10% empeora17,20-22. En un estudio corroboran que un 12% experimenta después de la cirugía un empeoramiento de su vida sexual y en el 10% de los casos los pacientes sufren el rechazo de su pareja23.
Se ha observado que con la pérdida de peso después de cirugía bariátrica mejora la fertilidad en ambos sexos, tanto en las mujeres con SOP por aumentar los ciclos ovulatorios y la tasa de embarazados, como en los hombres por la mejoría del hipogonadismo y la calidad del semen3. Sin embargo, y como es lógico, este hallazgo no se relaciona con la calidad de vida sexual. En nuestra serie observamos con frecuencia que en las mujeres hay una disminución de la libido, que podría explicarse por los cambios corporales tan drásticos que presentan con la pérdida de peso, distorsionando su imagen corporal, así como por la disminución de la testosterona que suele estar alta en las mujeres obesas con SOP. En los hombres obesos, al adelgazar ocurre lo contrario y suele aumentar la testosterona disponible, lo que explicaría que en tan solo un 3% de ellos empeora su calidad sexual después de la cirugía frente al 11,6% que es reportado en las mujeres.
Sorprenden los buenos resultados obtenidos en el score BAROS relativo a nuestra serie con una puntuación de 4,35±2,06 (bueno/muy bueno) y en el 84,7% de nuestros pacientes los resultados son de buenos a excelentes, a pesar de contar con un tercio de pacientes que han fracasado en la pérdida ponderal en su mayoría por reganancia y otro tercio de pacientes ha tenido al menos una complicación derivada de la cirugía a lo largo de su evolución, a lo que sumamos el impacto negativo que nos dejó en los resultados la curva de aprendizaje de la técnica laparoscópica, con un 28% de complicaciones quirúrgicas, el 14,4% de ellas mayores. A pesar de todo, nuestros resultados son, incluso, mejores a los obtenidos en otro estudio de características equiparables al nuestro en cuanto al porcentaje de complicaciones (35%) y fallos en pérdida ponderal (33,2%), que tuvieron una puntuación de 3,9±2,6 y un 68% con resultados buenos a excelentes14.
Himpens et al., en un estudio retrospectivo de 77 pacientes con BPGYR, obtienen a los 9 años una media en el score BAROS de 2,0±1,96 catalogado como regular y, sorprendentemente, el 76% se operaría de nuevo24. Otro estudio del mismo autor evalúa los resultados a los 6 años de la GV y obtiene una media de score BAROS de 5,0±2,7 (bueno/muy bueno) a pesar de tener una incidencia de reflujo en sus pacientes del 23%25.
Una limitación del cuestionario de calidad de vida es que el resultado está influido por la subjetividad del paciente, lo que hace pensar que pérdidas ponderales menores de las consideradas óptimas pueden ser suficientes para mejorar algunas comorbilidades y la calidad de vida de nuestros pacientes.
Además, en este tipo de pacientes, la pérdida de peso es determinante en la valoración de los resultados, muy por delante de las complicaciones que hayan podido tener secundarias a la cirugía.
Finalmente, no hay duda de que la pérdida de peso mejora el aspecto físico, la autoestima y la movilidad, pero hay otros factores relacionados con la dimensión mental que este score no consigue evaluar y que no se ven tan favorecidas después de la cirugía bariátrica e, incluso, pueden empeorar1,26,27.
Por tanto, se considera que nuestra labor está más allá de mejorar la dimensión física y debemos centrarnos también en el aspecto psicológico para conseguir nuestros objetivos, sobre todo si tenemos en cuenta que en un alto porcentaje de pacientes su obesidad es la consecuencia de desajustes emocionales que no se solucionan con el bisturí.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.