La variabilidad glucémica es un predictor independiente de la mortalidad en pacientes críticos. El objetivo del presente estudio es comparar 2 protocolos de administración de insulina intravenosa en críticos en cuanto a la variabilidad glucémica se refiere.
Material y métodosSe trata de un estudio observacional retrospectivo realizado mediante revisión de historias clínicas de los pacientes de una unidad de críticos durante 4 meses consecutivos. Primero se revisó un protocolo de insulina más simple o protocolo de insulina intravenosa basado en una escala (PIVBE), que fue comparado con los mismos meses del siguiente año donde se utilizó protocolo insulina intravenosa basado en escalas dinámicas (PIVBED). Se incluyó a todos los pacientes, adultos, ingresados en la unidad durante los meses referidos. Se excluyó a los pacientes en los que el protocolo no se siguió correctamente. Se revisó a 557 pacientes, de los cuales habían necesitado insulina intravenosa 73 en el primer grupo y 52 en el segundo. Fueron excluidos 4 y 2 pacientes en cada grupo, respectivamente.
ResultadosLa variabilidad glucémica tanto del primer día (DS1) como la total de la estancia (DST) fue menor en aquellos pacientes tratados con el PIVBED frente al PIVBE: DS1 34,88 frente a 18,16 y DST 36,45 frente a 23,65 (p<0,001).
ConclusiónUn protocolo de manejo de glucemia en pacientes críticos basado en escalas dinámicas disminuye la variabilidad glucémica.
Glycemic variability is an independent predictor of mortality in critically ill patients. The objective of this study was to compare two intravenous insulin protocols in critically ill patients regarding the glycemic variability.
Material and methodsThis was a retrospective observational study performed by reviewing clinical records of patients from a Critical Care Unit for 4 consecutive months. First, a simpler Scale-Based Intravenous Insulin Protocol (SBIIP) was reviewed and later it was compared for the same months of the following year with a Sliding Scale-Based Intravenous Insulin Protocol (SSBIIP). All adult patients admitted to the unit during the referred months were included. Patients in whom the protocol was not adequately followed were excluded. A total of 557 patients were reviewed, of whom they had needed intravenous insulin 73 in the first group and 52 in the second group. Four and two patients were excluded in each group respectively.
ResultsGlycemic variability for both day 1 (DS1) and total stay (DST) was lower in SSBIIP patients compared to SBIIP patients: SD1 34.88 vs 18.16 and SDT 36.45 vs 23.65 (P<.001).
ConclusionA glycemic management protocol in critically ill patients based on sliding scales decreases glycemic variability.
La hiperglucemia es un marcador de gravedad en pacientes críticos que se asocia con peores resultados y es un factor independiente de mortalidad1. Recientemente, se ha demostrado que la variabilidad en la glucemia sanguínea es también predictor de mortalidad en pacientes críticos, siendo considerada incluso más importante que la hiperglucemia en sí1-8.
La perfusión de insulina intravenosa (PIV) es el método más apropiado para el control de la glucemia en pacientes críticos9. Para su administración existe gran variedad de protocolos y ninguno ha demostrado superioridad sobre otro10, principalmente debido a la escasez de estudios a este respecto. El objetivo del estudio es comparar la variabilidad glucémica con 2 protocolos de administración de PIV.
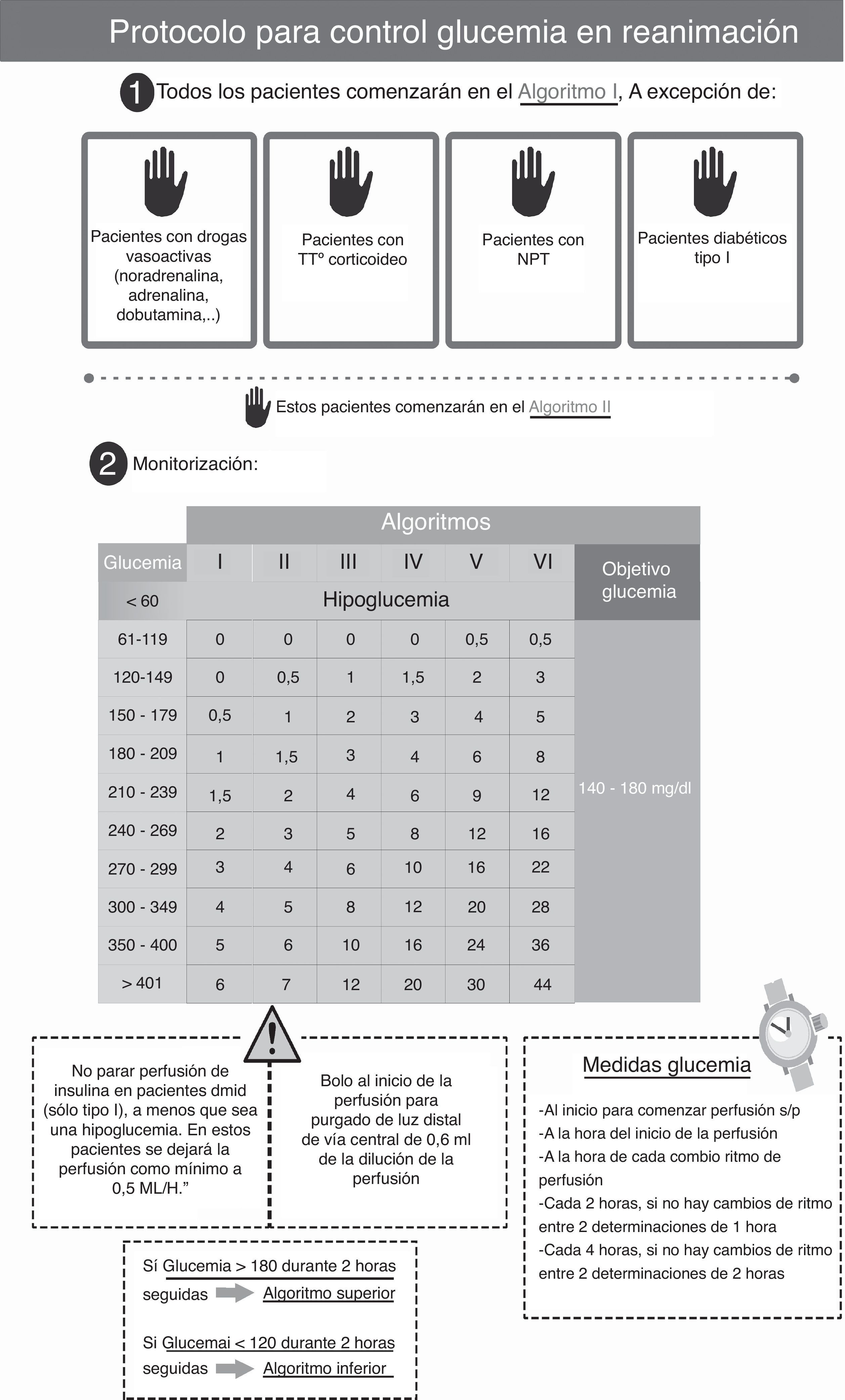
Material y métodosSe trata de un estudio observacional retrospectivo en una unidad de críticos de 12 camas médico-quirúrgicas de un hospital de referencia regional. Previa aprobación del Comité Ético de Investigación Clínica de nuestro hospital, se revisaron las historias clínicas de los pacientes ingresados durante 4 meses consecutivos del año 2011, cuando se realizaba en la unidad un protocolo de insulina más simple basado en solo una escala o protocolo insulina intravenosa basado en una escala (PIVBE) (fig. 1). Se comparó durante los mismos meses del año 2012, con un protocolo basado en varias columnas o algoritmos o protocolo insulina intravenosa basado en escalas dinámicas (PIVBED) (fig. 2). Se incluyó a todos los pacientes, adultos, ingresados en la unidad durante los meses referidos clasificados por categorías: politraumatizado, quirúrgico (que incluía a los pacientes posquirúrgicos programados o urgentes o aquellos pacientes que se habían sometido a cirugía en los 7 días anteriores), y médicos. Se excluyó a aquellos pacientes en los que el protocolo no se siguió correctamente, definiendo este punto como la existencia de 5 o más fallos durante la realización del protocolo. Se entiende por fallo cualquier actuación respecto a la glucemia distinta de la que se tenía que haber realizado si se hubiera seguido el protocolo de la unidad. Ambos grupos, a su vez, se subdividieron en aquellos que tuvieron hiperglucemia y precisaron PIV, y en aquellos que no la precisaron. El número total de pacientes revisados fue de 557, de los cuales habían necesitado PIV 73 en el primer grupo y 52 en el segundo. Fueron excluidos 2 y 4 pacientes en cada grupo, respectivamente. Se realizaron un total de 3.120 determinaciones de glucemia.
El protocolo utilizado en el primer período (PIVBE) (fig. 1) fue diseñado para mantener la glucemia entre 80-150mg/dl. Las determinaciones se realizaban mediante punción capilar o mediante sangre arterial a criterio de la enfermería, usando un glucómetro a pie de cama, Optium Xcced Glucometer® (Abbott Diabetes Care, MediSense Products, Doncaster, Australia), calibrado según las instrucciones del fabricante. Las determinaciones se realizaban cada hora al inicio de la perfusión y después de cambiar el ritmo de infusión, cada 2 h si no había cambios entre 2 determinaciones seguidas de 1 h y cada 4 h si no había cambios entre 2 determinaciones seguidas de 2 h.
El protocolo utilizado en el segundo período (PIVBED) (fig. 2) fue diseñado para mantener la glucemia entre 140-180mg/dl, sobre la base de las nuevas recomendaciones de las sociedades científicas que pasaron de recomendar un control más estricto a un intervalo de glucemia más permisiva11. Las determinaciones se realizaban por punción capilar en: pacientes posquirúrgicos hemodinámicamente estables, en los que no recibían perfusión de fármacos vasoactivos y en las primeras 48-72 h en la unidad. En el resto de los pacientes se realizaban mediante sangre arterial. La frecuencia de determinaciones se determinaba teniendo en cuenta los cambios de algoritmos siguiendo el protocolo. El glucómetro utilizado era el mismo que en el período anterior.
Para el cálculo de la variabilidad glucémica se utilizó la desviación estándar (DS) de las glucemias del paciente12. Como variables principales se calculó la DS del primer día de estancia (DS1) así como la DS del total de la estancia (DST) y se recogieron la glucemia media del primer día (GM1), la glucemia media del total de la estancia (GMT), el número de tomas o mediciones registradas por paciente totales y medias, la cantidad diaria de insulina intravenosa administrada total y media, y el número de hipoglucemias (definimos hipoglucemia como la glucemia<60mg/dl). Como variables secundarias se recogieron edad, sexo, Acute Physiology and Chronic Health Evaluation II (APACHE II), días de estancia, categoría de ingreso (quirúrgico, politraumatizado, médico), presencia de diabetes previa y tipo, administración de corticoides, administración de nutrición enteral (NE) o parenteral (NPT), necesidad de fármacos vasoactivos y necesidad de ventilación mecánica.
El análisis estadístico se realizó con el software Excel para el cálculo de las DS y para el resto de cálculos y de inferencia estadística el SPSS. Los resultados de las variables cualitativas se expresaron mediante frecuencia y porcentaje. Los resultados de las variables cuantitativas se expresaron con media y DS o mediana y rango, dependiendo de la normalidad y los grupos se compararon mediante el test de t de Student y la prueba U de Mann-Whitney, respectivamente. Se realizaron 4 modelos de regresión lineal para evaluar las posibles variables que, aparte de la intervención, pudieran estar influyendo en el resultado. Para los 2 primeros la variable dependiente fue DS1 y para los 2 siguientes DST. Como variables independientes se introdujeron la intervención (PIVBE o PIVBED, estableciendo como referencia el PIVBE), la escala APACHE II, el tipo de ingreso (quirúrgico, politraumatizado o médico, estableciendo como referencia el grupo de pacientes quirúrgicos), el tipo de diabetes (de estrés, tipo 1, tipo 2 con antidiabéticos orales y tipo 2 con insulina, estableciendo como referencia la hiperglucemia de estrés), necesidad de fármacos vasoactivos, NPT, NE, corticoides y necesidad de ventilación mecánica. Para seleccionar el mejor modelo se utilizó, en ambos casos, una regresión por pasos hacia atrás.
Se consideraron diferencias estadísticamente significativas aquellas que alcanzaron un valor de p<0,05.
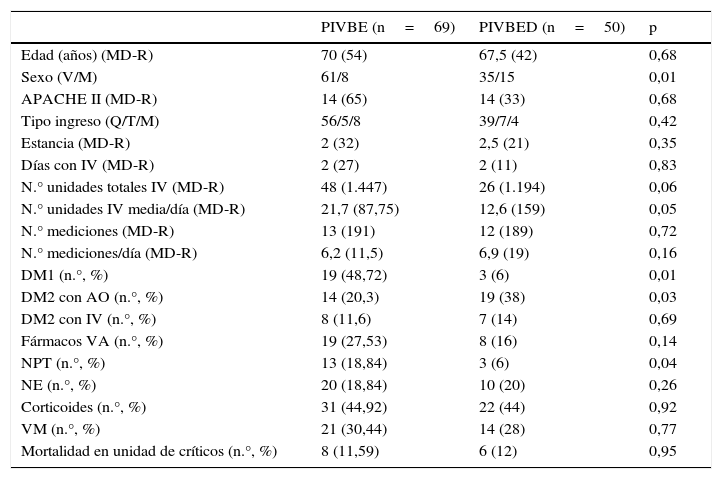
ResultadosSe revisó a 557 pacientes en total en ambos períodos, de los cuales 73 habían recibido PIV en el primer grupo o grupo PIVBE, y 52 en el grupo de PIVBED. Fueron excluidos 4 y 2 pacientes en cada grupo respectivamente. En la tabla 1 se muestran las características demográficas y clínicas de los pacientes estudiados. Las únicas diferencias que se observaron en cuanto a dichas características fueron que en el segundo grupo existían más mujeres, un menor número de pacientes con diabetes mellitus tipo 1 (DM1), un mayor número de pacientes con diabetes tipo 2 en tratamiento con antidiabéticos orales (DM2AO) y un menor número de pacientes con NPT.
Características demográficas y clínicas de los pacientes
| PIVBE (n=69) | PIVBED (n=50) | p | |
|---|---|---|---|
| Edad (años) (MD-R) | 70 (54) | 67,5 (42) | 0,68 |
| Sexo (V/M) | 61/8 | 35/15 | 0,01 |
| APACHE II (MD-R) | 14 (65) | 14 (33) | 0,68 |
| Tipo ingreso (Q/T/M) | 56/5/8 | 39/7/4 | 0,42 |
| Estancia (MD-R) | 2 (32) | 2,5 (21) | 0,35 |
| Días con IV (MD-R) | 2 (27) | 2 (11) | 0,83 |
| N.° unidades totales IV (MD-R) | 48 (1.447) | 26 (1.194) | 0,06 |
| N.° unidades IV media/día (MD-R) | 21,7 (87,75) | 12,6 (159) | 0,05 |
| N.° mediciones (MD-R) | 13 (191) | 12 (189) | 0,72 |
| N.° mediciones/día (MD-R) | 6,2 (11,5) | 6,9 (19) | 0,16 |
| DM1 (n.°, %) | 19 (48,72) | 3 (6) | 0,01 |
| DM2 con AO (n.°, %) | 14 (20,3) | 19 (38) | 0,03 |
| DM2 con IV (n.°, %) | 8 (11,6) | 7 (14) | 0,69 |
| Fármacos VA (n.°, %) | 19 (27,53) | 8 (16) | 0,14 |
| NPT (n.°, %) | 13 (18,84) | 3 (6) | 0,04 |
| NE (n.°, %) | 20 (18,84) | 10 (20) | 0,26 |
| Corticoides (n.°, %) | 31 (44,92) | 22 (44) | 0,92 |
| VM (n.°, %) | 21 (30,44) | 14 (28) | 0,77 |
| Mortalidad en unidad de críticos (n.°, %) | 8 (11,59) | 6 (12) | 0,95 |
AO: antidiabéticos orales; APACHE II: Acute Physiology and Chronic Health Evaluation II; DM1: diabetes mellitus tipo 1; DM2: diabetes mellitus tipo 2; Fármacos VA: fármacos vasoactivos; IV: insulina intravenosa; M: mujer; MD: mediana; NE: nutrición enteral; NPT: nutrición parenteral total; PIVBE: protocolo insulina intravenosa basado en una escala; PIVBED: protocolo insulina intravenosa basado en escalas dinámicas; Q/T/M: tipo de ingreso posquirúrgico/politraumatizado/médico; R: rango; V: varón; VM: ventilación mecánica.
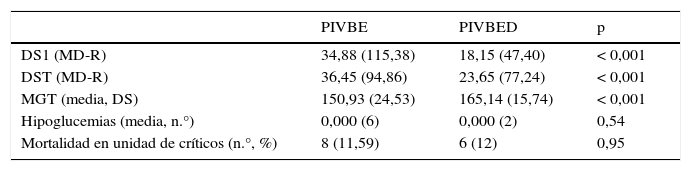
Tanto la DS1 como la DST fueron menores en el segundo grupo o grupo de PIVBED con p<0,001 en ambos casos: mediana de 34,88 frente a 18,15 en DS1 y mediana de 36,45 frente a 26,65 en DST. No hubo diferencias significativas en cuanto a la mortalidad o el número de hipoglucemias. Estos resultados se pueden consultar en la tabla 2.
Resultados
| PIVBE | PIVBED | p | |
|---|---|---|---|
| DS1 (MD-R) | 34,88 (115,38) | 18,15 (47,40) | < 0,001 |
| DST (MD-R) | 36,45 (94,86) | 23,65 (77,24) | < 0,001 |
| MGT (media, DS) | 150,93 (24,53) | 165,14 (15,74) | < 0,001 |
| Hipoglucemias (media, n.°) | 0,000 (6) | 0,000 (2) | 0,54 |
| Mortalidad en unidad de críticos (n.°, %) | 8 (11,59) | 6 (12) | 0,95 |
DS: desviación estándar; DST: desviación estándar de las glucemias totales de cada paciente; DS1: desviación estándar de las glucemias del primer día; MD: mediana; MGT: media de la glucemia total de la estancia de cada paciente; PIVBE: protocolo insulina intravenosa basado en una escala; PIVBED: protocolo insulina intravenosa basado en escalas dinámicas; R: rango.
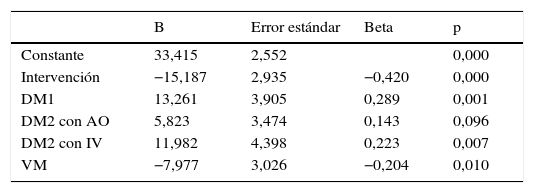
Al calcular el modelo de regresión lineal únicamente utilizando como variable independiente la intervención y como variable dependiente DS1, se obtuvo una R2 igual a 0,205. Los coeficientes beta fueron 37,04 para la constante y −16,36 para el tipo de intervención (p<0,001), pudiendo concluirse que la intervención (PIVBED) se asocia a una disminución de la variabilidad glucémica.
Al repetir este modelo incluyendo otras posibles variables que pudiesen influir en el resultado se obtuvo una R2 igual a 0,332. En la tabla 3 puede verse en detalle este modelo.
Modelo de regresión lineal utilizando como variable dependiente DS1
| B | Error estándar | Beta | p | |
|---|---|---|---|---|
| Constante | 33,415 | 2,552 | 0,000 | |
| Intervención | −15,187 | 2,935 | −0,420 | 0,000 |
| DM1 | 13,261 | 3,905 | 0,289 | 0,001 |
| DM2 con AO | 5,823 | 3,474 | 0,143 | 0,096 |
| DM2 con IV | 11,982 | 4,398 | 0,223 | 0,007 |
| VM | −7,977 | 3,026 | −0,204 | 0,010 |
AO: antidiabéticos orales; B: coeficiente B; DM1: diabetes mellitus tipo 1; DM2: diabetes mellitus tipo 2; DS1: variabilidad glucémica del primer día; IV: insulina intravenosa; VM: ventilación mecánica.
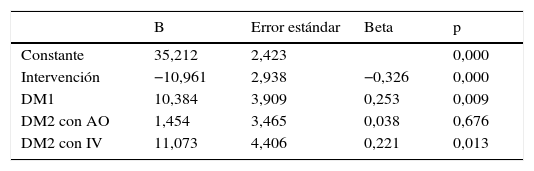
Al calcular el modelo de regresión lineal únicamente utilizando como variable independiente la intervención y como variable dependiente DST, se obtuvo una R2 igual a 0,141. Los coeficientes beta fueron 39,61 para la constante y −12,63 para el tipo de intervención (p<0,001), pudiendo concluirse también que la intervención se asocia a una disminución de la variabilidad glucémica. Al repetir este modelo incluyendo otras posibles variables que pudiesen influir en el resultado se obtuvo una R2 igual a 0,219. En la tabla 4 puede verse en detalle este modelo.
Modelo de regresión lineal utilizando como variable dependiente DST
| B | Error estándar | Beta | p | |
|---|---|---|---|---|
| Constante | 35,212 | 2,423 | 0,000 | |
| Intervención | −10,961 | 2,938 | −0,326 | 0,000 |
| DM1 | 10,384 | 3,909 | 0,253 | 0,009 |
| DM2 con AO | 1,454 | 3,465 | 0,038 | 0,676 |
| DM2 con IV | 11,073 | 4,406 | 0,221 | 0,013 |
AO: antidiabéticos orales; B: coeficiente B; DM1: diabetes mellitus tipo 1; DM2: diabetes mellitus tipo 2; DST: variabilidad glucémica del total de la estancia; IV: insulina intravenosa.
Los hallazgos más relevantes de este estudio muestran que un protocolo de PIV basado en escalas dinámicas disminuye tanto la DS1 como la DST de los pacientes críticos.
Las fluctuaciones amplias de la glucemia se han relacionado con una mayor mortalidad en pacientes gravemente enfermos7,13. Las medidas de variabilidad glucémica más recomendadas en la literatura12 son la DS de la glucosa en torno a la glucosa media, el coeficiente de variación de la glucosa (CV), el porcentaje de tiempo en hiperglucemia e hipoglucemia, el área bajo la curva por encima o por debajo de un determinado valor de glucosa (AUC) y la amplitud media de las excursiones glucémicas o MAGE. Nosotros escogimos la DS por ser un parámetro utilizado en otros estudios3,4 y ser relativamente sencillo y reproducible en su cálculo.
El primer trabajo de investigación que llamó la atención sobre la variabilidad glucémica en pacientes críticos fue el de Egi et al.3, quienes en un estudio de cohortes de 7.049 pacientes demostraron un aumento de mortalidad en aquellos que presentaban una variabilidad mayor, medida tanto con la DS como con el CV, concluyendo que la variabilidad glucémica constituyó un predictor independiente de mortalidad. Dos años más tarde este hallazgo fue refrendado por Krinsley14 en otro estudio en 3.253 pacientes. Ali et al.15 reprodujeron los mismos resultados en pacientes sépticos. Dosset el al.16 demostraron también un aumento de mortalidad en pacientes quirúrgicos utilizando la DS. Waeschle et al.17 encontraron que valores de DS superiores a 20 se asociaban a un incremento de la mortalidad. Resulta interesante mencionar un reciente estudio donde los autores concluyen que la variabilidad glucémica aumenta la mortalidad en los pacientes críticos, pero no en aquellos con diabetes previa, en concreto en el grupo de pacientes con hemoglobina A1c>8,57.
La causa por la cual esta variabilidad produce peores resultados en pacientes críticos es desconocida; algunas hipótesis incluyen la posibilidad de causar estrés oxidativo, aumentar la apoptosis celular o deteriorar la función endotelial7,8,18.
La PIV es el método más apropiado para el control de la glucemia en pacientes críticos9-11. Para su administración existe gran variedad de protocolos atendiendo al objetivo de glucemia, el nivel de glucemia máximo permitido para iniciar la insulina intravenosa y el ajuste de dicha insulina entre otros; Krikorian et al.10 revisaron un total de 26 protocolos encontrando una gran falta de uniformidad entre ellos sin hallar ninguno que consiguiera unos niveles mínimos deseables de los objetivos de un protocolo ideal, esto es: que conduzcan al paciente al objetivo de glucemia de modo rápido con episodios mínimos de hipoglucemia, fácil de utilizar y que consiga una adhesión del 100% de pacientes.
Aún sin objetivarse la superioridad del método, se ha especulado que quizás exista una tendencia hacia un mejor control con aquellos protocolos que utilizan escalas dinámicas y que tienen en cuenta la sensibilidad individual a la insulina, considerando la resistencia a la misma que desarrollan muchos pacientes críticos6,19. En nuestro caso, elegimos una escala dinámica consistente en varias columnas, escalas o algoritmos ya descrita por Markovitz et al.20 en 2002, adaptándola a las necesidades del Servicio y modificándola sobre la base de las recomendaciones actuales del manejo de la hiperglucemia en críticos11,21 (glucemia objetivo 140-180mg/dl), bajo la supervisión del Servicio de Endocrinología del hospital, y recibiendo el personal de enfermería una formación amplia al respecto. Tal opción se debió a la convicción de que el mejor protocolo es aquel que se ha adaptado tanto a cada centro de trabajo concreto, para propiciar el compromiso del personal sanitario concernido que recibe para ello la formación necesaria, como a la población de pacientes en particular10.
Existen pocos estudios que hayan evaluado la variabilidad glucémica en función del protocolo. Recientemente, Raurell Torredà et al. comparaban en un estudio prospectivo 2 protocolos distintos en cuanto al intervalo glucémico objetivo, 110-140mg/dl frente a 140-180mg/dl, observando una menor variabilidad de la glucemia en los pacientes con un control más estricto de la glucemia22. Este resultado es justamente el contrario al nuestro, en el que constatamos una menor variabilidad en el protocolo cuyo rango objetivo de glucemia era mayor. Esto significa, a nuestro juicio, que la variabilidad glucémica probablemente no dependa del rango objetivo, sino de otros factores como el protocolo de insulina administrado.
La hipoglucemia también se considera un factor independiente de mortalidad en pacientes críticos23-25. En nuestro estudio existió un número mayor de hipoglucemias en el primer protocolo (PIVBE), aunque este hecho no resultó estadísticamente significativo, no se puede descartar que lo hubiera sido en una muestra mayor de individuos.
En nuestro estudio no hay diferencias en cuanto a la mortalidad pero el PIVBED reduce la SD1 en un 48% y la SDT en un 35% respecto al primer protocolo (PIVBE), por lo que si se compara con el estudio de Meynaar et al.4, donde los pacientes críticos que sobrevivieron tenían una DS de 1,70 y los que no lo hicieron una de 2,02 con una reducción, por tanto, de un 16%, podríamos hipotetizar que en una muestra mayor quizás si hubieran existido diferencias.
Entre las limitaciones del estudio podemos citar que este se realizara en un único centro hospitalario y en un tipo de pacientes donde la propia complejidad de la atención no descarta posibles variables de confusión, no evidentes clínicamente. La mayoría de los pacientes eran posquirúrgicos. No se registraron los requerimientos calóricos, aunque Al-Dorzi et al.13 no los encuentra como factores predictivos de la variabilidad glucémica. El rango objetivo es distinto entre un protocolo y otro, debido a que las guías internacionales cambiaron las recomendaciones respecto al control de la glucemia en enfermos críticos al año siguiente y estas fueron aplicadas por tanto en el segundo protocolo; pero es sabido que, desde el punto de vista estadístico, siempre se pueden comparar 2 poblaciones tengan o no rangos iguales. Existe la posibilidad de que un rango objetivo menos estricto pueda tener influencia en la variabilidad glucémica al reducir el riesgo de hipoglucemias, pero en nuestro trabajo no existe diferencia estadísticamente significativa entre el número de hipoglucemias y, como hemos comentado anteriormente, existe un estudio22 donde comparan 2 protocolos iguales con diferentes rangos encontrando una menor variabilidad en el que poseía un rango menor o más estricto, al contrario que nuestro estudio, lo cual quiere decir que existen otros factores que influyen en la variabilidad.
En el primer grupo, las determinaciones se realizaban por punción capilar o de arteria a criterio de la enfermería y no con un criterio establecido previamente como en el segundo grupo. Aunque fuera un criterio arbitrario normalmente aquellos pacientes más graves, o aquellos a los que se les estaban administrando fármacos vasoactivos, solían llevar canalizada una línea arterial y esta era utilizada para la determinación de la glucemia al ser más cómoda tanto para el paciente como para el personal encargado, por evitar la punción capilar, por lo que pensamos que, aunque es el criterio de enfermería el que prevalecía, no se determinaba de un modo muy diferente del segundo grupo de pacientes.
Finalmente, los grupos no fueron totalmente equivalentes, ya que en el grupo de PIVBE existía un mayor número de DM1 y un mayor número de pacientes con NPT, de forma que no podemos descartar la influencia de este factor en los resultados. Al calcular el modelo de regresión lineal utilizando como variable dependiente tanto la DS1 como la DST, se obtuvo que la DM1 y la DM tipo 2 en tratamiento con insulina influyen en los resultados aumentando la variabilidad glucémica. Dichos resultados son coherentes con estudios previos donde, aunque algunos autores atribuirían en los diabéticos este efecto a un mayor número de hipoglucemias7, no existe una explicación clara. En cualquier caso, ambas variables poseen un menor peso en el modelo que la intervención.
La ventilación mecánica aparece en nuestro modelo como variable que disminuye solo la DS1, aunque también con menor peso que la propia intervención. Sin embargo, en otros trabajos se ha demostrado el efecto deletéreo de la misma en el control glucémico1, por lo que nosotros no podemos explicar esta influencia con los resultados actuales. Son necesarios más estudios que ayuden a aclarar la relación de la ventilación mecánica en la variabilidad de glucémica.
A pesar de nuestras limitaciones, un protocolo basado en escalas dinámicas se puede considerar seguro y puede disminuir la variabilidad glucémica de nuestros pacientes.
En conclusión, un protocolo basado en escalas dinámicas disminuye las fluctuaciones de la glucemia y su variabilidad y, por tanto, según la literatura actual, podría disminuir la mortalidad en pacientes críticos. Estos algoritmos resultan algo más complicados de realizar y precisan un mayor entrenamiento de los profesionales implicados para garantizar en la mayor medida posible los resultados. En cualquier caso, son necesarios más estudios que comparen la seguridad y la efectividad de los distintos protocolos de PIV.
Conflicto de interesesNingún autor posee conflicto de intereses alguno.
A todo el personal de enfermería de la unidad de críticos del Servicio de Anestesia y Reanimación del Hospital de Albacete, por su labor diaria, y al Servicio de Endocrinología y Nutrición.