En el cáncer de mama, actualmente las recomendaciones de cirugía axilar se están desplazando hacia la omisión de la BSGC, donde los estudios han demostrado que no realizar la estadificación axilar no tiene impacto en el control regional ni en la supervivencia y se traduce en una mejora de la calidad de vida. Nosotros hemos querido determinar si ciertos factores clínicos como el tamaño o el tipo de tumor, las características inmunohistoquímicas, el grado tumoral o el valor de Ki-67 son predictivos de enfermedad metastásica en los ganglios linfáticos.
MétodosSe realizó un estudio observacional retrospectivo de las pacientes intervenidas quirúrgicamente por cáncer de mama durante los años 2019-2024. Los criterios de inclusión fueron: tamaño tumoral igual o inferior a 2cm medido por ecografía, y axila clínica y ecográficamente negativa.
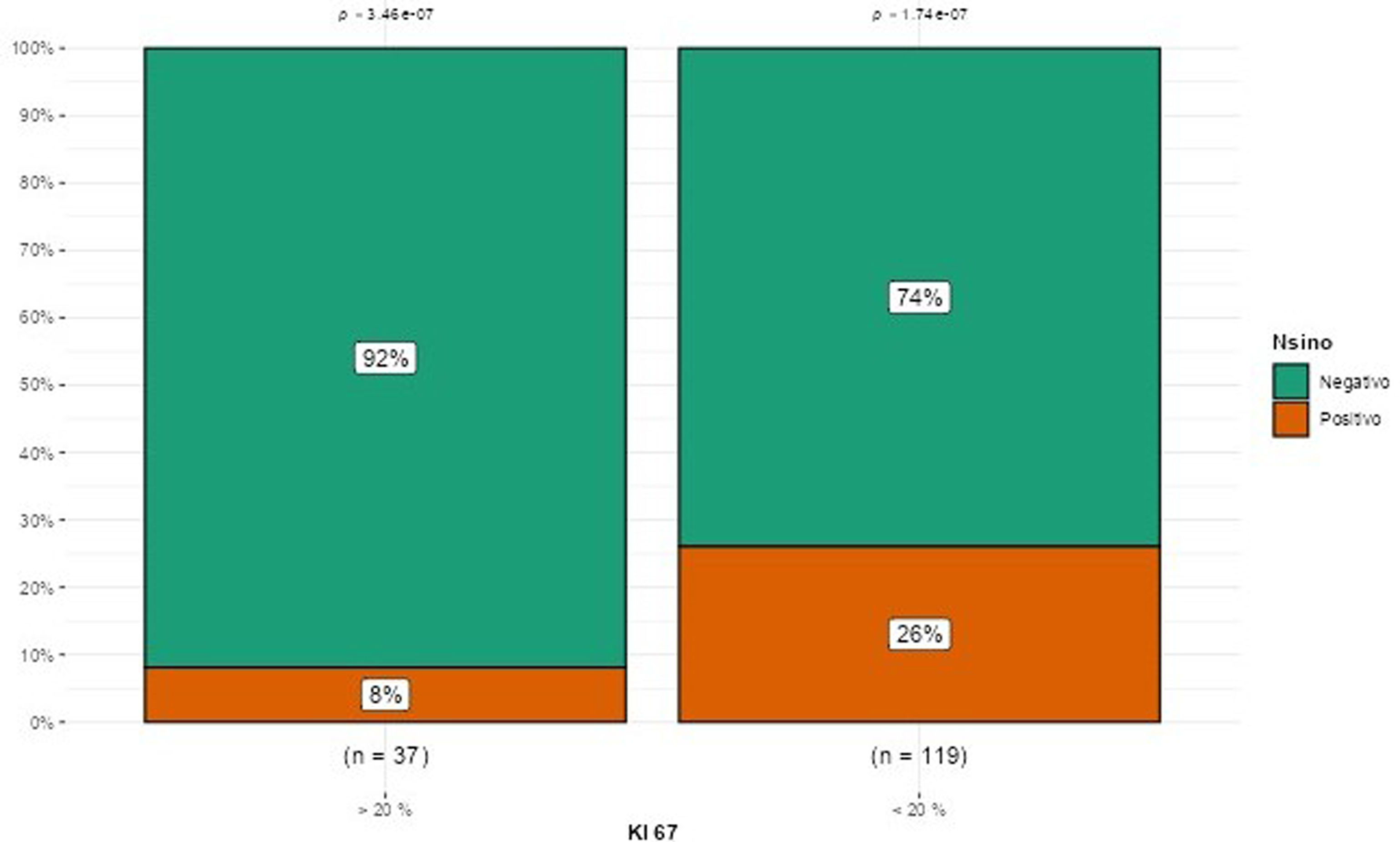
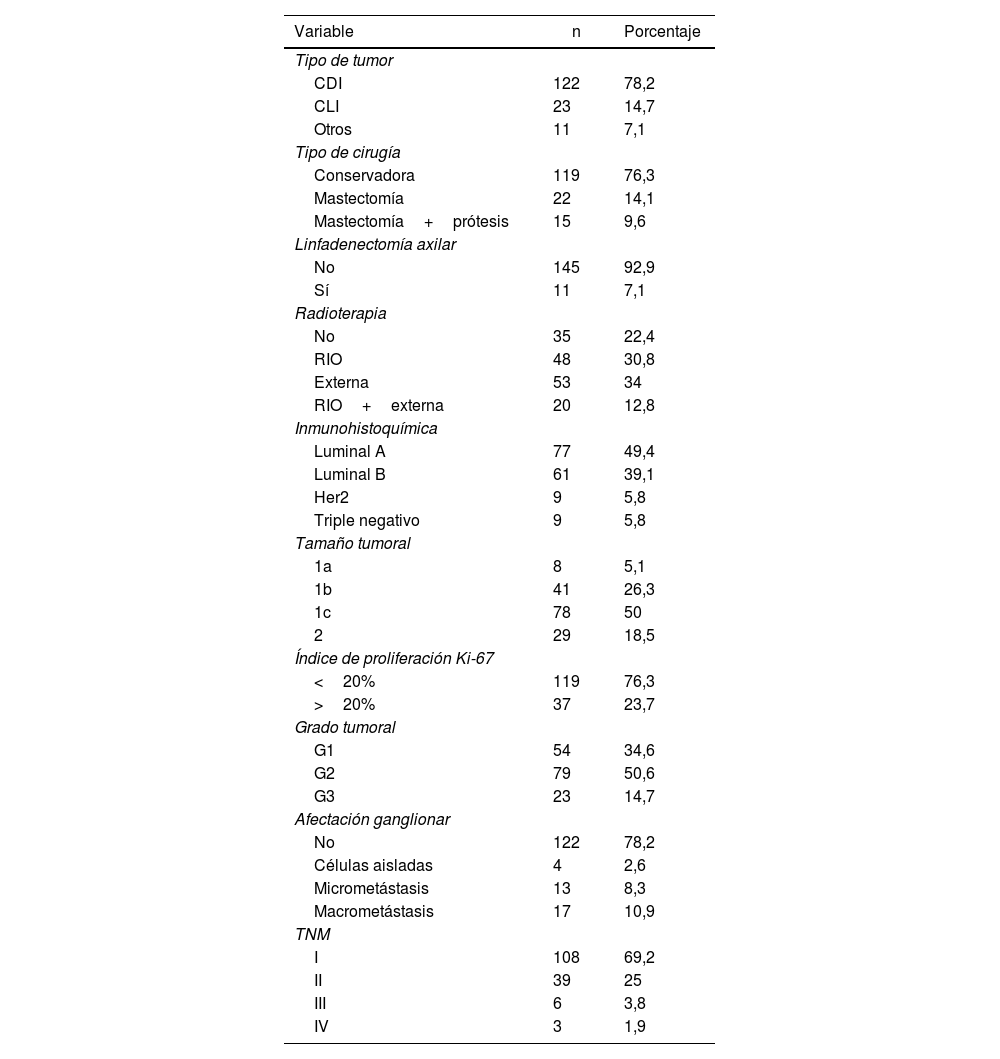
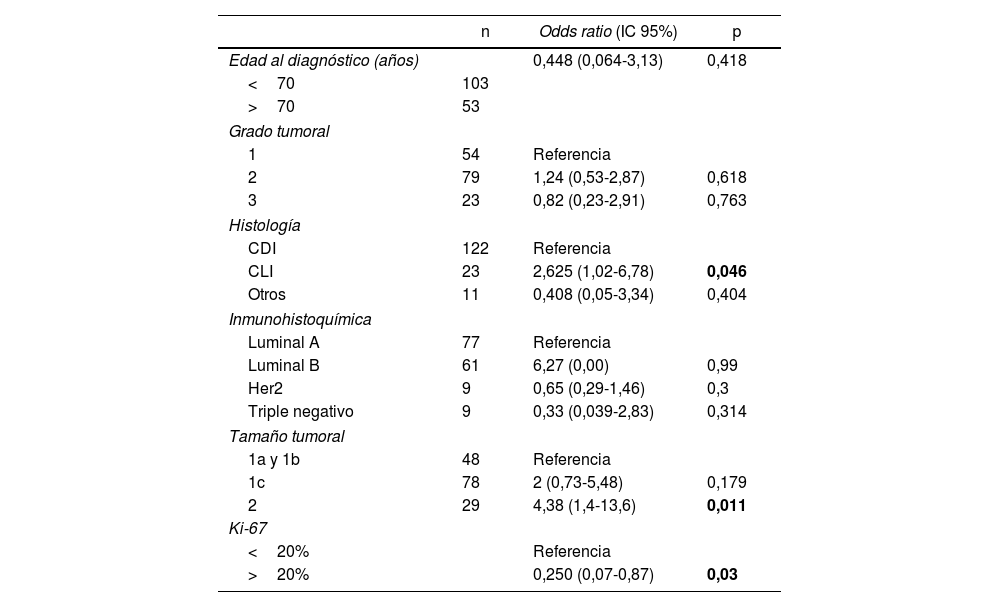
ResultadosSe intervinieron 156 mamas con una media de edad de 64,5 años. Respecto a la inmunohistoquímica, el grado tumoral y la edad, no se objetivaron diferencias; en cambio, en aquellas pacientes con tumores>2cm y lobulillares sí se encontró una mayor afectación ganglionar (p<0,05).
ConclusionesNo existen variables que predigan la afectación ganglionar antes de la cirugía. A día de hoy no estamos preparados para perder la información que nos proporciona la BSGC y parte del tratamiento posterior a la cirugía viene determinado por los resultados de la misma.
In breast cancer, recommendations for axillary surgery are currently shifting toward omitting SLNB. Studies have shown that not performing axillary staging has no impact on regional control or survival and translates into improved quality of life. We sought to determine whether certain clinical factors such as tumor size or type, immunohistochemical characteristics, tumor grade or Ki-67 value are predictive of metastatic disease in the lymph nodes.
MethodsA retrospective observational study was conducted of patients who underwent breast cancer surgery during the years 2019-2024. Inclusion criteria were: tumor size equal to or less than 2cm as measured by ultrasound, and axilla that was clinically and ultrasound-negative.
ResultsOne hundred and fifty-six breasts were operated on, with a mean age of 64.5 years. Regarding immunohistochemistry, tumor grade, and age, no differences were observed. However, patients with tumors>2cm and lobular tumors did have greater lymph node involvement (p<0.05).
ConclusionsThere are no variables that predict lymph node involvement before surgery. Today, we are not prepared to lose the information provided by SLNB, and part of the postoperative treatment is determined by its results.