El tratamiento de la fisura anal crónica (FAC) difiere en función del profesional. Para plantear un consenso, sería conveniente conocer el estado actual a nivel nacional. El objetivo del presente estudio es conocer la situación actual del manejo de la FAC en los hospitales españoles.
MétodosEstudio descriptivo, con datos de encuestas a cirujanos de la Asociación Española de Coloproctología en las que se han recogido datos de la comunidad autónoma, tipo de hospital y categoría profesional, opinión sobre el manejo de la FAC en general y relativa a 3 casos clínicos específicos.
ResultadosSe ha recibido respuesta de 152 cirujanos. Las medidas farmacológicas constituyen el primer escalón terapéutico (93,38%). En paciente con hipertonía y sin factores de riesgo de incontinencia fecal (IF), el 55,9% emplea medidas higiénico-dietéticas asociadas a pomada de nitroglicerina (MHG+NTG). El segundo escalón lo constituiría la esfinterotomía lateral interna (ELI) (43,4%). En paciente con factores de riesgo de IF, se utiliza MHG+NTG (75,7%) y en caso de fracaso, ELI previa ecografía y/o manometría. En paciente joven con hipertonía inexplorable y proctalgia incapacitante sin factores de riesgo de IF, se trataría con MHG+NTG (55,9%) y si fracasa, ELI (46,1%).
ConclusionesEl manejo de la FAC en España presenta similitudes con las recomendaciones que realizan las guías internacionales. Sin embargo, se observan algunas diferencias incluso desde las primeras opciones de tratamiento.
The treatment of chronic anal fissure (FAC) differs depending on the professional. To come to a consensus, the current situation in Spain should be studied.
The aim of this study is to evaluate the current situation of the management of FAC in Spanish hospitals.
MethodsDescriptive study, with data from a survey of surgeons of the Spanish Association of Coloproctology. Data was collected according to the doctor's autonomous community, type of hospital and professional category; FAC management data and 3 clinical cases.
ResultsResponse was obtained from 152 surgeons. Pharmacological measures stand out as the first therapeutic step (93.38%). In patients with hypertonia and with no risk factors for fecal incontinence (FI), 55.9% use hygienic-dietary measures associated with nitroglycerin ointment (MHG+NTG). The second step is internal lateral sphincterotomy (ELI) (43.4%). MHG+NTG (75.7%) is used in patients with FI risk factors and in case of failure, ELI is used with a prior ultrasound and/or manometry. In young patients with unexplained hypertonia and incapacitating proctalgia with no risk factors for FI, MHG+NTG (55.9%) is used and, if it is not successful, they are treated with ELI (46.1%).
ConclusionsThe management of FAC in Spain shows similarities with the international guideline suggestions. Nevertheless, some differences can be seen from the first stages of treatment.
La fisura anal crónica (FAC) es una lesión dolorosa de la región anal. Consiste en una úlcera lineal que se puede extender desde la línea pectínea hasta el margen anal, siendo uno de los motivos de consulta más frecuentes al cirujano. Normalmente se localiza en rafe posterior y ofrece una clínica muy llamativa que puede afectar significativamente la calidad de vida del paciente.
Se considera aguda cuando presenta una evolución corta y no precisa más tratamiento que las medidas higiénico-dietéticas (MHG), y normalmente se resuelve en 6-8 semanas1. Una vez transcurrido este tiempo, la fisura se convierte en crónica, siendo —además del tiempo de evolución— la persistencia de síntomas y otros signos, como la evidencia en la exploración de una papila centinela o incluso la visualización de fibras del esfínter interno, las que nos ayudarán a establecer el diagnóstico.
Los tratamientos actuales de la FAC van dirigidos a tratar la causa. Según las teorías etiopatogénicas más aceptadas, las causas más probables de FAC son la hipertonía del esfínter anal interno y la isquemia mucosa local que se produce como consecuencia del espasmo esfinteriano, que contribuye al mantenimiento de la fisura e impide su cicatrización. Los tratamientos tendrían como diana disminuir esta presión de reposo elevada, y existen diferentes opciones terapéuticas. En primer lugar, se sitúan las MHG, tratamientos tópicos como las pomadas de nitroglicerina (NTG) o las calcioantagonistas (CaAntg); medidas quirúrgicas, como la esfinterotomía lateral interna (ELI); y otras técnicas como la inyección intramuscular de toxina botulínica (TB).
La ELI ha sido hasta hace pocos años el tratamiento más utilizado, pero las elevadas cifras de incontinencia fundamentalmente a gases, que en algunos casos podrían llegar a un 45%2, han motivado el investigar la posibilidad de realizar esfinterotomías químicas.
Por ello, estos tratamientos son los primeros escalones de la mayoría de guías internacionales. No obstante, hoy en día el manejo de la FAC sigue siendo muy cirujano-dependiente y se observan diferencias en el manejo terapéutico entre los profesionales.
El objetivo del presente estudio es conocer la situación actual del tratamiento de la FAC en España.
MétodosSe ha realizado un estudio descriptivo, con datos recogidos mediante encuestas enviadas en el año 2015 a todos los cirujanos socios de la Fundación Asociación Española de Coloproctología, por correo electrónico.
La encuesta (fig. 1) consta de 18 preguntas. La primera parte recoge preguntas relacionadas con datos profesionales de los cirujanos encuestados. La segunda parte consta de 3 casos clínicos y 6 preguntas en torno a ellos. Para obtener más información acerca del manejo en global de la fisura anal, el tercer caso clínico hace referencia al tratamiento de la fisura anal aguda.
Se define incontinencia fecal (IF) como el paso incontrolado y recurrente de material fecal durante al menos un mes. Como IF parcial se define la incapacidad de control de gases o la aparición de soiling.
El análisis estadístico se ha realizado con el software informático SPSS versión 24.
Se han analizado los estadísticos descriptivos de las variables cuantitativas y cualitativas. Asimismo, se ha realizado un estudio comparativo de las variables cualitativas mediante la aplicación del test de Chi-cuadrado y ANOVA para el análisis de variables cuantitativas y cualitativas de 2 o más grupos.
ResultadosSe ha recibido respuesta de 152 cirujanos de todo el territorio nacional. Han participado un total de 71 hospitales: 36 públicos, 20 concertados y 15 privados.
Las características demográficas y profesionales quedan reflejadas en la tabla 1.
Características de los cirujanos que han respondido a la encuesta
| Características de los encuestados | |
|---|---|
| Número de encuestados | 152 |
| Categoría profesional | MIR: 5 (3,3%) Cirujanos generales: 39 (25,7%) Cirujanos colorrectales: 108 (71,1%) |
| Tipo de hospital | Público: 82 (53,9%) Privado: 39 (25,7%) Concertado: 31 (20,4%) |
| ¿Tratan a más de 5 pacientes al mes con fisura anal crónica? | Sí: 81,6% No: 18,4% |
MIR: médico interno residente.
Cirujano general: profesional quirúrgico que dedica su actividad asistencial a procesos de cirugía general, sin sub-área de especialización.
Cirujano colorrectal: profesional que dedica la mayor parte de su actividad asistencial al área de coloproctología.
Datos sobre el manejo de la FAC. Al analizar el porcentaje de pacientes que inician el tratamiento con medidas farmacológicas o con medidas quirúrgicas, se comprueba que existen diferencias significativas en función de la categoría profesional del cirujano. El coloproctólogo es el cirujano que más frecuentemente inicia el tratamiento con medidas farmacológicas (94,2%), seguido de cerca de los médicos internos residentes (MIR) (93%), situándose en último lugar el cirujano general (91%). Esta misma categoría profesional sería la que con más frecuencia indicaría un tratamiento quirúrgico de entrada (8,9%), en segundo lugar se situarían los MIR (7%), siendo los menos agresivos en el tratamiento inicial los coloproctólogos (5,6%).
En cuanto a la existencia de protocolo de tratamiento de la FAC en sus centros de trabajo, la respuesta mayoritaria ha sido la afirmativa (62,5%) y se observan diferencias según el hospital al que pertenecen.
El porcentaje de pacientes que según los cirujanos encuestados inicia el tratamiento con medidas médicas es de un 93,3%, sin diferencias estadísticamente significativas entre diferentes comunidades autónomas, pero sí entre diferentes tipos de hospital. Así, el tratamiento médico como tratamiento inicial se emplea más frecuentemente en hospitales públicos (94,4%) y privados (93,1%) que en los concertados (90,9%) (p=0,03). Situación similar se observa en cuanto al tratamiento quirúrgico, y aunque se utilice en menor frecuencia como primer escalón, las cifras son más similares nuevamente entre los hospitales públicos (5,4%) y privados (6,8%) que en los concertados (9%) (p=0,02).
En este sentido, se observan también diferencias estadísticamente significativas al comparar el tratamiento de la FAC en función del número de camas del hospital, siendo más conservadores los cirujanos que trabajan en los centros más grandes.
La siguiente pregunta está relacionada con el porcentaje de curación de pacientes con FAC que solamente reciben tratamiento médico. La respuesta más frecuente ha sido la de «30-70%» (59,9%). En cuanto al porcentaje de pacientes que desarrollan IF tras una ELI, la mayoría de cirujanos (58,6%) indican que su incidencia es «<1%». Al preguntar sobre la realización de pruebas complementarias tales como la ecografía o la manometría anorrectal, la mayoría de encuestados (72,4%) las realizan solamente en situaciones de pacientes con factores de riesgo de IF.
Casos clínicos. En esta parte de la encuesta se plantean 3 situaciones clínicas con diferentes opciones terapéuticas.
La primera comenta el caso de un paciente con FAC e hipertonía esfinteriana, pero sin factores de riesgo de IF. Entre las respuestas posibles, la mayoritaria es la de iniciar el tratamiento con MHG+NTG (55,9%) y en caso de fracaso, realizar ELI (43,4%) (tabla 2).
Caso clínico 1
| Caso 1. Paciente con FAC e hipertonía esfinteriana pero sin factores de riesgo de incontinencia fecal | ||
|---|---|---|
| Tratamiento | Primer escalón | Segundo escalón |
| MHG | 25,7% | – |
| MHG+NTG | 55,9% | 23% |
| MHG+CaAntg | 15,8% | 16,4% |
| ELI | 2,6% | 43,4% |
| TB | – | 7,9% |
| Completar estudio con ecografía, manometría y/o biopsia | – | 9,2% |
CaAntg: pomada de antagonistas del calcio; ELI: esfinterotomía lateral interna; FAC: fisura anal crónica; MHG: medidas higiénico-dietéticas; NTG: pomada de nitroglicerina; TB: toxina botulínica.
El segundo caso clínico es un paciente con FAC y factores de riesgo para IF. En este caso la opción más empleada como primer escalón vuelven a ser las MHG+NTG (75,7%), seguida de MHG+CaAntg (14,5%), situándose en tercer lugar la posibilidad de realizar ELI tras haber realizado ecografía y manometría y no haber evidenciado defectos de esfínter interno ni presiones anales basales disminuidas (3,9%). El segundo escalón terapéutico en esta situación vuelve a ser la ELI tras haber realizado manometría y ecografía anorrectal y no haber presentado resultados anormales en ninguna de ellas (34,9%) (tabla 3).
Caso clínico 2
| Caso 2. Paciente con FAC y factores de riesgo de incontinencia fecal | ||
|---|---|---|
| Tratamiento | Primer escalón | Segundo escalón |
| MHG | 2% | – |
| MHG+NTG | 75,7% | 5,9% |
| MHG+CaAntg | 14,5% | 5,3% |
| ELI | 2,6% | 22,4% |
| TB | 1,3% | 14,5% |
| ELI previa ecografía y/o manometría anal normales | 3,9% | 34,9% |
| Fisurectomía y colgajo | – | 17,1% |
CaAntg: pomada de antagonistas del calcio; ELI: esfinterotomía lateral interna; FAC: fisura anal crónica; MHG: medidas higiénico-dietéticas; NTG: pomada de nitroglicerina; TB: toxina botulínica.
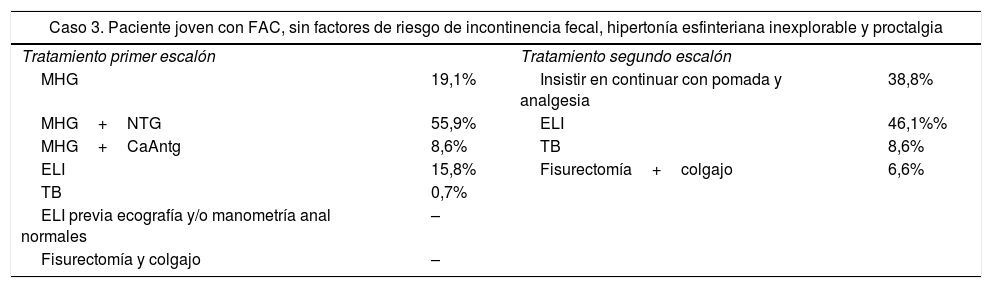
La tercera situación clínica que se plantea hace referencia a un paciente joven con FAC, sin factores de riesgo de IF, hipertonía esfinteriana inexplorable y proctalgia incapacitante. La mayoría de cirujanos vuelven a confiar en las MHG+NTG (55,9%). La pregunta enlazada con el caso anterior refleja como el mismo paciente, que ha sido tratado durante una semana con MHG+tratamientos tópicos (NTG/CaAntg), acude a la semana a la consulta con proctalgia incapacitante. En este caso, la ELI es la opción preferida (46,1%) (tabla 4).
Caso clínico 3
| Caso 3. Paciente joven con FAC, sin factores de riesgo de incontinencia fecal, hipertonía esfinteriana inexplorable y proctalgia | |||
|---|---|---|---|
| Tratamiento primer escalón | Tratamiento segundo escalón | ||
| MHG | 19,1% | Insistir en continuar con pomada y analgesia | 38,8% |
| MHG+NTG | 55,9% | ELI | 46,1%% |
| MHG+CaAntg | 8,6% | TB | 8,6% |
| ELI | 15,8% | Fisurectomía+colgajo | 6,6% |
| TB | 0,7% | ||
| ELI previa ecografía y/o manometría anal normales | – | ||
| Fisurectomía y colgajo | – | ||
CaAntg: pomada de antagonistas del calcio; ELI: esfinterotomía lateral interna; FAC: fisura anal crónica; MHG: medidas higiénico-dietéticas; NTG: pomada de nitroglicerina; TB: toxina botulínica.
En la última parte de la encuesta se pregunta a los cirujanos españoles acerca de su experiencia con las pomadas de NTG.
Haciendo referencia al tiempo de tratamiento, la mayoría de cirujanos lo emplean durante 2meses (59,2%), un 21,1% lo emplea durante un mes y el 17,8% lo mantiene durante 3meses.
La pomada que más cirujanos encuestados utilizan es la pomada de NTG al 0,4% (59,2%); un 36,8% usa la pomada al 0,2%; un 7% al 0,3%, y existe un 1,5% que lo hace a concentraciones diferentes no recogidas en la encuesta. En este sentido, la mayoría (52,6%) de los cirujanos españoles emplean más frecuentemente la fórmula magistral de la NTG tópica que el preparado comercial (45,4%).
DiscusiónLa fisura anal es el segundo motivo de consulta más frecuente en las unidades de coloproctología, superado solamente por la enfermedad hemorroidal.
Hay controversia en cuanto a su algoritmo terapéutico. Se conocen varias guías que hacen recomendaciones, pero la variabilidad en su aplicación en la práctica diaria es muy amplia dependiendo del cirujano, del centro y por supuesto del paciente.
Sin embargo, parece que hay consenso en que el tratamiento de inicio debe ser conservador, basado sobre todo en MHG y en tratamientos tópicos como las pomadas de NTG o CaAntg. Así podemos verlo en las guías de la Asociación Británica e Irlandesa de Coloproctología (ACPGBI)3, Sociedad Americana de Cirujanos Colorrectales4, Sociedad Italiana de Coloproctología (SICCR)5, Guía NICE6 y en la última revisión de la Cochrane7.
El reflejo de la aplicación de estas guías en España se puede obtener observando los resultados de esta encuesta lanzada a los todos los cirujanos socios de la Fundación Asociación Española de Coloproctología.
En este sentido y observando los resultados obtenidos, se puede afirmar que el primer escalón presenta similitudes con las guías: entre los 152 cirujanos encuestados, el 93,3% emplea tratamiento conservador de inicio, mientras que solamente el 6,5% inicia el tratamiento con medidas quirúrgicas. Sería la primera concordancia con las guías y con algunos artículos de la literatura en los que se hace una reflexión sobre la adherencia del tratamiento de la FAC a la guía de la ACPGBI3.
El porcentaje de curación que encontramos en la literatura tras realizar medidas conservadoras varía en función del fármaco. Así pues, los compuestos con NTG obtienen unas tasas variables, desde un 48,9%8 hasta un 86%9. Para el caso de los tratamientos tópicos con CaAntg, este porcentaje también varía: 65-94,5%8, y si diferenciamos entre diltiazem o nifedipino los porcentajes son del 75 y 96%, respectivamente9. En nuestra encuesta, sin diferenciar por tipo de tratamiento tópico, la mayor parte de cirujanos que han contestado esperan tener tasas de curación que oscilen entre un 30 y un 70%. En cuanto a los tratamientos tópicos con pomadas de NTG o CaAntg, nuestros resultados se inclinan a favor de la primera, coincidiendo con las recomendaciones que se hacen en las guías internacionales. Por tanto, parece que existe conciencia de que el primer escalón terapéutico en la FAC debe ser el tratamiento médico.
No obstante, encontramos trabajos en la literatura en los que el índice de curación con las pomadas de NTG es todavía pequeño (40%), con una tasa de cefaleas nada despreciable (27,5%) y de incumplimiento (22,5%). En el caso del tratamiento con CaAntg, se observan tasas de curación similares a las conseguidas con las pomadas de NTG, pero presenta menor incidencia de cefaleas y, por tanto, menor tasa de abandonos2.
Al preguntar por el porcentaje de incontinencia tras realizar ELI, la mayoría responden que los pacientes que la desarrollan suponen menos del 1%. Sin embargo, en la literatura estas tasas son significativamente superiores encontrando trabajos que informan de un 3-45%8,10,11; diferenciando entre incontinencia para gases (20%), soiling (20%) y pequeños escapes de heces (3-10%)12.
Se realizan preguntas también con relación a 3 diferentes situaciones que se pueden dar en la práctica clínica. En las 3, la elección de tratamiento conservador de inicio dejando para un segundo escalón el tratamiento quirúrgico es la elegida más frecuentemente. Se puede decir, por tanto, que la actitud de los cirujanos españoles se adapta bastante a las recomendaciones de las guías internacionales, salvo por un detalle. Y es que a la vista de los resultados obtenidos, en España se tiende a obviar el escalón de MHG aisladas y directamente se empieza a tratar la FAC con pomada de NTG asociada a estas. Muy pocos pacientes curan tras MHG aisladas y existen trabajos en los que se describe que de cada 20 pacientes tratados con MHG, solamente uno experimenta curación8. Sin embargo, otros muestran que con las MHG aisladas se obtendría un 87% de curación para el caso de fisuras agudas, disminuyendo este porcentaje hasta un 50% para el caso de las FAC9.
En cuanto al tratamiento de la FAC con inyección intramuscular de TB, existen estudios comparativos con pomadas tópicas de NTG en los que la TB obtuvo índices similares de curación con ausencia de efectos adversos, por lo que esta técnica puede ser el tratamiento de elección para muchos cirujanos13-15.
El problema de este tratamiento está relacionado con su disponibilidad y con la elevada cifra de recurrencia que se observa en otros trabajos. Para evitar esto último, se prefiere un tratamiento con dosis altas de TB (100U) e incluso una reinyección de 50U en las recidivas15-17.
Existen trabajos en los que se observa que la persistencia del dolor, tras el primer control postintervención, es un factor de riesgo para el desarrollo de recurrencia (OR: 3,9; IC: 1,5-9,7; p=0,003)18.
Además, existen trabajos que relacionan estas recurrencias con la cronicidad de la lesión (más de 12meses de sintomatología) y concluyen que, dado el alto riesgo de recidiva que presenta, la esfinterotomía quirúrgica debería ser la primera opción terapéutica15,19.
En España, y según los resultados de esta encuesta, el tratamiento con TB se reserva para pacientes en los que ha fracasado el tratamiento médico y, normalmente, presentan riesgo elevado de incontinencia si realizamos ELI. Sin embargo, la limitada disponibilidad de este tratamiento en los centros españoles es una de las posibles causas que hacen que quede relegada a un tercer o cuarto escalón en el manejo terapéutico. Se puede concluir que, en este aspecto, los algoritmos terapéuticos de las guías se alejan de nuestra práctica clínica habitual, tendiendo el cirujano español a realizar más ELI que infiltraciones con TB.
En conclusión, el manejo de la FAC en España presenta similitudes con las recomendaciones que hacen las guías internacionales, pero se observan algunas diferencias.
Una vez diagnosticada la fisura como crónica, las primeras líneas de tratamiento serán las conservadoras y se empezará a tratar al enfermo con MHG. Sin embargo, en España el tratamiento inicial lo constituirían estas medidas junto con la pomada de NTG, difiriendo el manejo en este punto con los algoritmos terapéuticos de las guías internacionales. En caso de fracaso, las guías recomiendan la asociación de terapias tópicas a las MHG. En España, el tratamiento que se indica en esta fase es el quirúrgico.
El siguiente escalón de las guías lo ocupan los tratamientos invasivos. Entre ellos destacan la TB y la ELI. Llama la atención el escaso uso de la TB en España, normalmente debido a su disponibilidad y a la tasa de recurrencias que se evidencian generalmente al tercer o cuarto mes de tratamiento y en pacientes que presenten una FAC con larga historia de evolución. Es por ello que en nuestro país, una vez fracasados los tratamientos tópicos, la mayoría de casos se tratan directamente con la ELI.
AutoríaDiseño del estudio: M. Mar Aguilar, A. Arroyo, J. Santos, M.A. Gómez.Adquisición y recogida de datos: M. Mar Aguilar, A. Arroyo, A. Fernández, M.J. Alcaide, P. Moya, M.A. Gómez.Análisis e interpretación de los resultados: M. Mar Aguilar, A. Arroyo, P. Moya, R. Calpena. Revisión crítica y aprobación de la versión final: A. Arroyo, R. Calpena.
Conflicto de interesesEl presente manuscrito no presenta conflicto de intereses.