Las complicaciones linfáticas tras la cirugía de la región inguinal se atribuyen a la lesión inadvertida de pequeños vasos linfáticos y, a pesar de los esfuerzos para prevenirlas, la incidencia de linforrea descrita en la actualidad tras estos procedimientos se encuentra en torno al 2%1. Se han descrito varias opciones terapéuticas con grados variables de éxito, siendo escasa la experiencia de la terapia aspirativa en este campo.
Se presenta el caso de un varón de 75 años, diabético tipo ii, dislipidémico y con hipertrofia benigna de próstata, que consultó por aumento del perímetro abdominal y síndrome poliadenopático. Se procedió a la exéresis bajo anestesia local de una adenopatía inguinal derecha de 4cm de diámetro. El estudio anatomopatológico confirmó el diagnóstico de linfoma B de célula grande difuso, rico en células T y se inició el tratamiento quimioterápico.
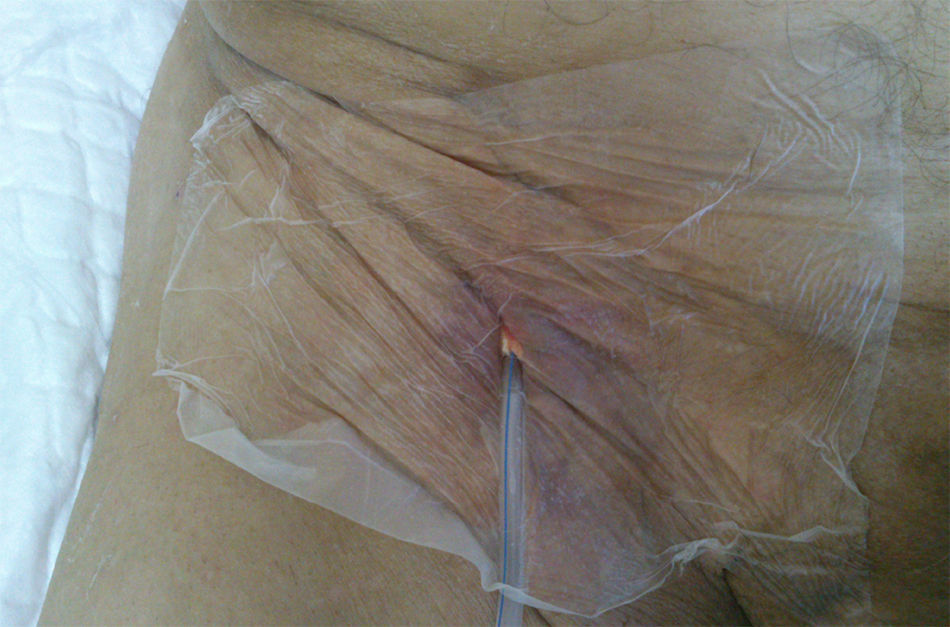
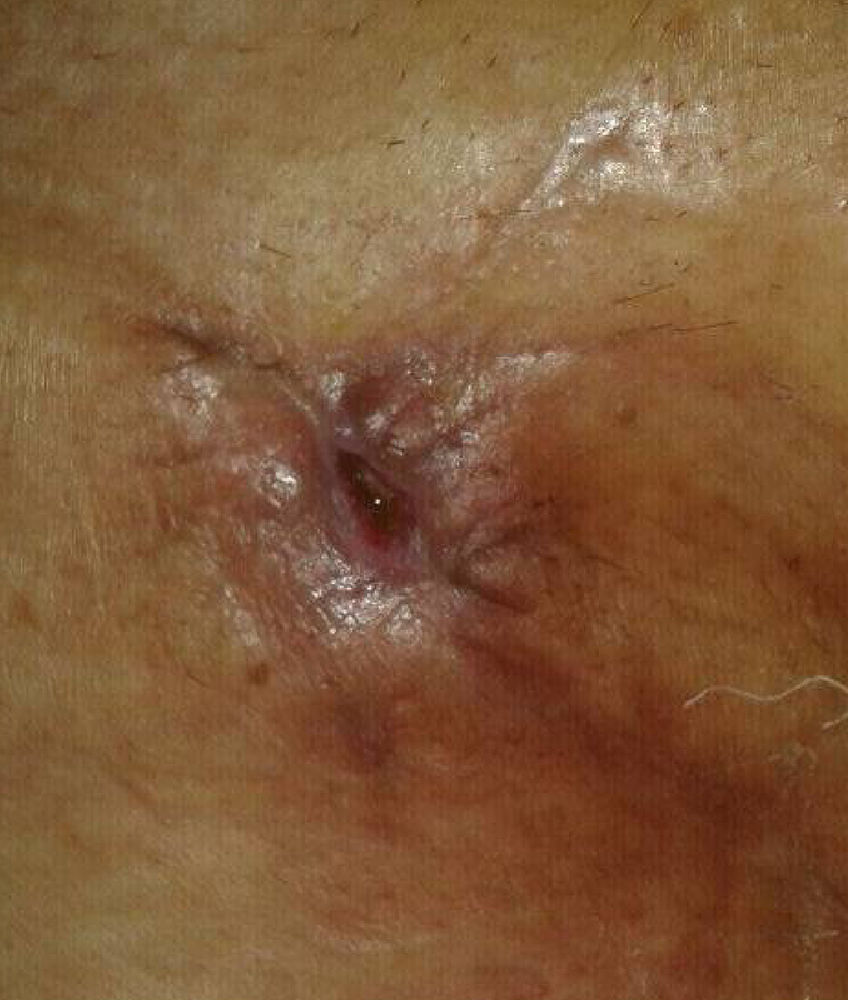
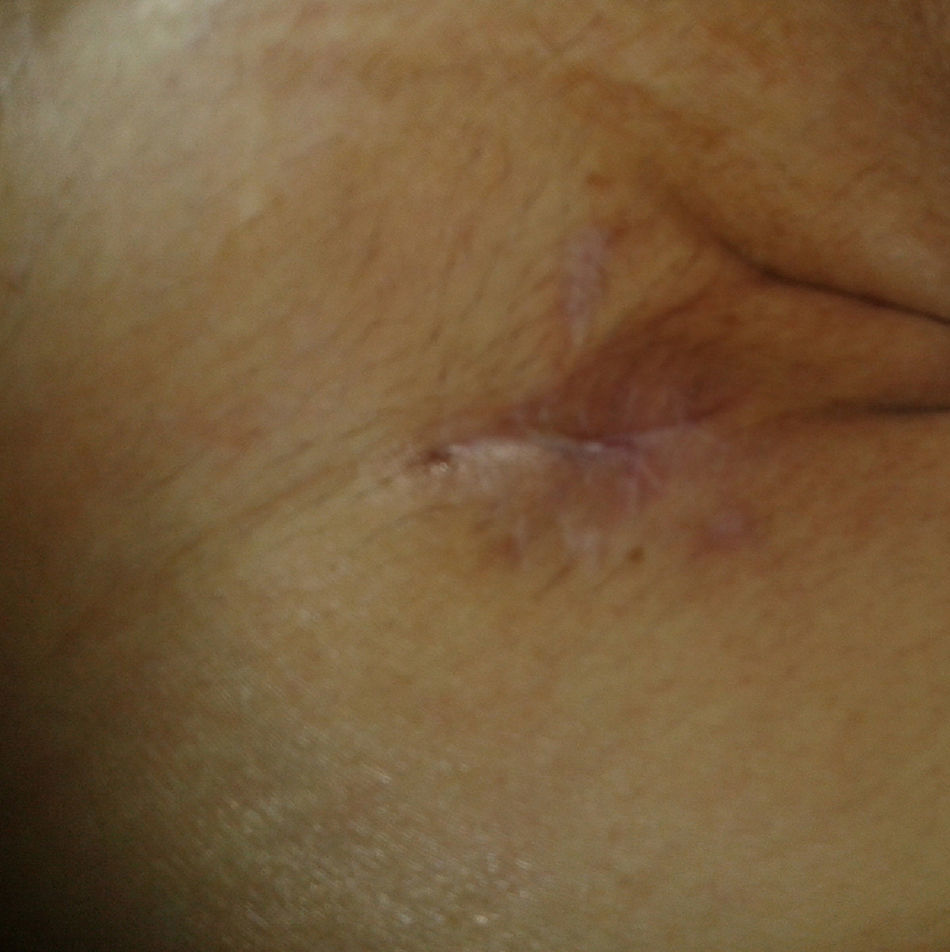
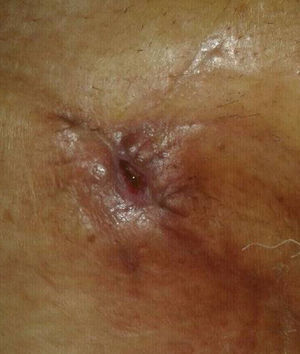
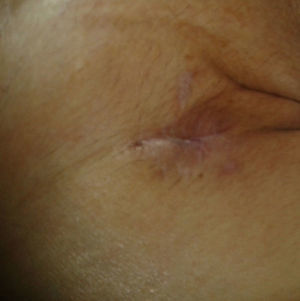
A los 7 días de la intervención, se objetivó en la herida quirúrgica una tumoración elástica, no pulsátil y sin signos inflamatorios, que ocasionaba dolor y discreto exudado seroso. Se drenó y se colocó una gasa en la herida que se insinuaba en un bolsa colectora adhesiva. A los 10 días se detectó un débito continuo de unos 300 ml diarios de líquido claro que nos hizo sospechar la presencia de una fístula linfática. Inicialmente se instauró un tratamiento conservador con vendaje compresivo y reposo pero, ante la persistencia del alto débito, transcurridos 40 días de la intervención quirúrgica, se decidió reintervenir al paciente. Durante esta operación no se evidenciaron fugas ni el supuesto conducto linfático lesionado y se procedió a cerrar con puntos transfixiantes totales la herida. A las 48 h de la reintervención, la herida volvió a aparecer tensa y con exudado claro, por lo que se decidió volver a abrirla e instaurar un sistema aspirativo con presión negativa, confeccionado con gasas, sonda de aspiración de 16 French y apósito adhesivo estéril como muestra la figura 1. Se aplicó una aspiración continua a –10mmHg. Tras 6 días de tratamiento con una disminución paulatina del débito hasta el cese del mismo, se retiró el sistema de aspiración, estando la herida casi totalmente cerrada, con un buen tejido de granulación y sin exudar (fig. 2). En el seguimiento posterior al mes, la herida estaba totalmente cerrada y no presentaba complicaciones (fig. 3).
Varias opciones terapéuticas se han descrito para el tratamiento de la fístula linfática y el linfocele tras una cirugía a nivel inguinal, desde curas simples con cambios de apósito2, elevación de miembros3, vendajes compresivos, drenaje, irradiación local3, ligadura quirúrgica del conducto linfático origen de la fuga4 hasta, en el caso de injertos infectados, retirada del mismo y cobertura con colgajos musculares5. Por lo general, las técnicas conservadoras son ineficaces para fugas de alto débito, ya que alargan la estancia hospitalaria, aumentan el riesgo de infección y tienen más tendencia a la recurrencia. Algunos autores respaldan la exploración quirúrgica temprana, identificando la fuga y ligando el conducto linfático, con unas tasas de recurrencia entre el 0 y el 10%4. En la literatura, los estudios que comparan el tratamiento conservador con la exploración quirúrgica describen que la estancia hospitalaria se duplica con la opción conservadora y que las recidivas alcanzan hasta el 27% de los casos con la exploración quirúrgica y hasta el 100% si se manejan de forma conservadora4.
Fleischmann describió en 1993 el empleo de la presión subatmosférica controlada en el tratamiento de heridas infectadas, desarrollándose más adelante el cuidado de las mismas con sistemas de presión negativa6.
Para el tratamiento de las fístulas linfocutáneas, la terapia aspirativa ha sido documentada en pequeñas series de casos7,8, basada en la estimulación del crecimiento del tejido de granulación alrededor del conducto linfático, provocando el sellado del mismo y presentándose como alternativa efectiva y menos invasiva que la exploración quirúrgica y la ligadura del conducto linfático lesionado.
Comparando la terapia aspirativa con vacío (vacuum assisted closure [VAC]) en heridas profundas tras linfadenectomía inguinal, con los cuidados convencionales de estas heridas, Tauber et al. describen que la terapia aspirativa se asocia a un menor número de complicaciones, como la formación de linfoceles (20 vs. 62%), la linforrea persistente (7 vs. 45%) o el linfedema de la extremidad (0 vs. 46%) (p=0,032). Son necesarias reintervenciones en el 23% de los casos tratados de forma convencional, y solo en el 7% de los tratados con VAC (p=0,631)9.
Hamed et al. publican 12 días como tiempo medio transcurrido entre que se diagnostica la existencia de complicaciones linfáticas y se aplica la terapia VAC. El tiempo de estancia hospitalaria media es de 4 días para el tratamiento de las complicaciones linfáticas, permaneciendo el paciente hospitalizado con el sistema VAC una media de un día. La duración total del tratamiento con el VAC es de una media de 18±5 días, incluyendo tanto los días de tratamiento hospitalario como domiciliario. Su tasa de éxito con la terapia VAC es del 100% y no han detectado recurrencias clínicas después de una media de seguimiento de 17±12 meses10.
Con todo esto, el uso de la terapia aspirativa en el tratamiento de las fístulas linfáticas de la región inguinal se presenta como un tratamiento poco agresivo, eficaz, rápido y accesible.