Introducción
El cáncer de mama es un importante problema de salud, con una prevalencia estimada de 53.000 casos en Cataluña. A pesar de los continuos avances en las técnicas diagnósticas por imagen y el reciente desarrollo de la biología molecular, la afección ganglionar detectada mediante la linfadenectomía axilar sigue siendo el factor pronóstico más importante en el cáncer de mama1. La presencia de ganglios axilares positivos es el único factor pronóstico importante relacionado con la recurrencia y la supervivencia y constituye la base para importantes decisiones terapéuticas. Gracias a la práctica generalizada de mamografías, el diagnóstico del cáncer de mama es cada vez más precoz y el número de axilas negativas extirpadas va en aumento.
El linfedema postoperatorio es una de las secuelas más graves y que más afectan a la calidad de vida relacionada con la salud de las mujeres operadas de cáncer de mama. Otros problemas en el brazo, secundarios al vaciamiento axilar, son el entumecimiento, el dolor, la rigidez, la limitación de movimentos y la debilidad2. La frecuencia de síntomas secundarios al vaciamiento axilar varía entre el 69 y el 75%3,4.
Varios trabajos han demostrado que el ganglio centinela predice el estado axilar, ya que es el primer ganglio donde metastatiza el tumor5-11. Esta predicción sería mejor incluso que el vaciamiento axilar12 y con menos morbilidad7. Cabanas13, en 1977, acuñó el nombre al denominar centinela al primer ganglio que drenaba un carcinoma de pene.
En la reciente Oncoguía sobre el Cáncer de Mama (OncoGuia de Mama. Barcelona: Agència d'Avaluació de Tecnologia i Recerca Mèdiques. CatSalut. Departament de Sanitat i Seguretat Social. Generalitat de Catalunya; 2003 [OG04/2003]), se afirma que no hay dudas de su valor en la determinación de la enfermedad regional (estadificación), y se admite la difusión de la técnica mediante equipos itinerantes o distribuyendo el territorio en áreas de influencia que permitan realizar la técnica en hospitales sin servicio de medicina nuclear.
Pacientes y método
Coincidiendo con la validación de la técnica del ganglio centinela en el Hospital Universitari Germans Trias i Pujol de Badalona (Barcelona), en noviembre de 199910,14 se inició la técnica en el Centre Hospitalari de Manresa, bajo su tutela. En 2002 se generalizó la técnica a todos los hospitales de ALTHAIA-Xarxa Assistencial de Manresa. En la tabla 1 podemos ver los hospitales que forman parte de nuestro grupo cooperativo y el porcentaje de pacientes aportados por cada hospital en las primeras mil pacientes estudiadas. En el presente trabajo, expondremos nuestra experiencia en las 163 pacientes tratadas de noviembre de 1999 a junio de 2005 en ALTHAIA-Xarxa Assistencial de Manresa.
De acuerdo con varias mesas de consenso, la técnica del ganglio centinela está indicada en los cánceres de mama primarios y tributarios de tratamiento inicialmente quirúrgico, diagnosticados por citología o microbiopsia, y hasta 30 mm de diámetro. Hay que descartar previamente la posibilidad de presentar adenopatías axilares afectadas y/o bloqueo del drenaje linfático mediante exploración física y la práctica de una ecografía axilar. En caso de sospecha de afección ganglionar, se practica citología por punción con aguja fina del ganglio sospechoso. La indicación en casos de tumores in situ está en discusión. Sin embargo, es muy útil en pacientes con gran probabilidad de presentar infiltración, como los tumores in situ extensos, de alto grado, con telorrea asociada o palpables, y también cuando sea necesario practicar una mastectomía15.
Los criterios de exclusión son cirugía o radioterapia previas, la multicentricidad, el embarazo, la lactancia y la negativa de la paciente. Es necesario el consentimiento informado específico para esta técnica, explicando bien a la paciente el riesgo/beneficio y la posibilidad de falsos negativos16,17.
El día anterior a la intervención, la paciente se desplaza al Hospital Universitari Germans Trias i Pujol de Badalona. Se inyecta el trazador intratumoral (0,3 ml) con un refuerzo cutáneo (0,1 ml), con una dosis total de 4 mCi o estaño precoloidal. El trazador utilizado es coloide de albúmina humana marcados con 99Tc-mibi. La inyección se guía por ecografía o por estereotaxia. La utilización de colorantes no nos ha aportado ninguna ventaja añadida.
Se practica una linfogammagrafía preoperatoria entre 2 y 4 h después de la inyección, para detectar los drenajes del tumor dentro y fuera de la axila, y se marca la situación de los ganglios en la piel de la paciente.
Al día siguiente, con la asistencia de un especialista en medicina nuclear en el quirófano de Manresa, se practica la exéresis radioguiada del ganglio o ganglios centinelas (media, 1,3; mediana, 1) con una sonda gamma portátil (fig. 1) (Navigator, USSC, Estados Unidos).
Fig. 1. Identificación de un ganglio centinela axilar mediante la sonda gamma portátil.
La intervención se realiza entre 18 y 22 h después de practicada la inyección. Las incisiones pueden ser pequeñas y la disección ha de ser efectuada cuidadosamente para evitar lesionar las estructuras vasculares o nerviosas. Al rastrear, se considera indicativa de ganglio centinela una relación de cuentas de 10:1, como mínimo, respecto al tejido vecino (fondo). Generalmente, no dejamos drenajes en las heridas.
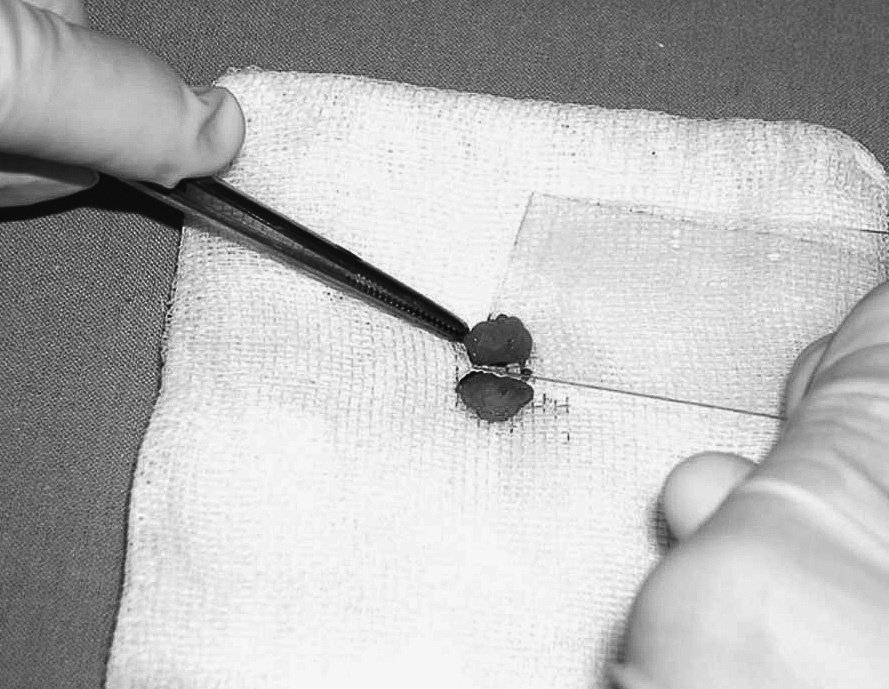
Se estudia mediante citología peroperatoria los ganglios axilares (fig. 2), según protocolo previamente descrito18.
Fig. 2. Citología peroperatoria del ganglio centinela para descartar su afección neoplásica.
En caso de citología positiva, se continúa la intervención con el vaciamiento axilar. De esta manera se intenta evitar el mayor número de reintervenciones posible. Si hay ganglio centinela en la cadena de la mamaria interna, el estudio patológico de este ganglio se difiere, ya que su afección no hace variar el tratamiento quirúrgico.
El uso de la sonda intraoperatoria también es útil en la práctica de la tumorectomía mamaria para tratar de evitar los márgenes demasiado próximos y para la localización radioguiada de lesiones no palpables (el 41% del total de casos), técnica conocida como ROLL (radio-guided occult lesion localization) en la bibliografia internacional19, usando distintos tamaños de la molécula, en función de la rapidez en su migración.
De forma diferida, se practica un estudio histológico exhaustivo de los ganglios centinelas, añadiendo técnicas de inmunohistoquímica, para detectar metástasis no advertidas en el estudio peroperatorio. En caso de metástasis axilar, se indica reintervención para practicar el vaciamiento axilar. En caso de micrometástasis axilar (lesión entre 0,2 y 2 mm), se propone a las pacientes entrar en el estudio comparativo entre linfadenectomía axilar completa y observación. En caso de lesiones menores de 0,2 mm, se considera las células tumorales aisladas (CTA) como ganglio negativo. Si el ganglio afectado es el de la cadena de la mamaria interna, se indica radioterapia.
En cuanto a la radioprotección, la cantidad de radiación externa producida en una intervención de ganglio centinela está muy por debajo del límite legal para la población general, por lo que no se requiere ninguna medida especial ni dosímetros personales14.
Resultados
De noviembre de 1999 a junio de 2005, se practicó biopsia del ganglio centinela a un total de 163 pacientes, de edades comprendidas entre los 29 y los 84 años, con una media de 57 años. Por sexos, eran 162 mujeres y 1 varón. No se produjo migración del trazador en un 2,45% de los casos (4 pacientes).
La media de ganglios centinelas identificados fue de 1,3 y la mediana, 1.
El tipo histológico de tumor mamario más frecuente fue, como es habitual, el carcinoma ductal infiltrante (tabla 2). El diámetro medio del tumor mamario infiltrante fue de 15,2 mm.
En un 98% de los casos (156 pacientes) había ganglio centinela axilar. En un 10,7% de los casos (17 pacientes) había ganglio centinela en la cadena de la mamaria interna y en 1 caso éste estaba afectado por la enfermedad. El 26% de las axilas fueron positivas, o sea, con metástasis de diámetro > 2 mm; en un 16% de los pacientes se detectó micrometástasis (metástasis con diámetro entre 0,2 y 2 mm); en un 58% de los casos, la axila fue negativa. El ganglio centinela fue el único ganglio afectado en el 61% de las axilas positivas. Se pudo ahorrar el vaciamiento axilar a 105 pacientes.
La mayoría de los casos se realizaron a partir de abril de 2002 y, por tanto, no podemos hablar de seguimiento. De todas maneras, no tenemos ningún caso en que se haya diagnosticado una posterior afección axilar en las pacientes catalogadas de N0. En el grupo cooperativo (1.000 casos) sólo se ha detectado una recidiva axilar.
En estos momentos estamos indicando la técnica del ganglio centinela a un 72% de nuestras pacientes con diagnóstico de cáncer de mama tributario de tratamiento inicialmente quirúrgico, ya que el otro 28% lo constituyen pacientes en tratamiento neoadyuvante, pacientes con un diámetro tumoral > 30 mm o pacientes con diagnóstico de axila positiva diagnosticada clínicamente y corroborada por punción-aspiración con aguja fina guiada por ecografía axilar.
Discusión
El cáncer de mama es una enfermedad que se diagnostica cada vez más y de forma más precoz. Se calculan un millón de casos nuevos por año en todo el mundo. Las campañas de cribado y la mayor sensibilización de los médicos y de las mujeres han incrementado el número de mamografías practicadas. A este diagnóstico en estadios incipientes se ha sumado una mejoría en el tratamiento; el resultado ha sido una curación elevada (70- 75%). A pesar del aumento progresivo de la enfermedad, la tasa de mortalidad ha iniciado un descenso tanto en Estados Unidos como en Europa. Estamos en un momento en que, dada la tasa de curación, hemos de procurar que sea con las menores secuelas y con la cirugía más conservadora posible.
A partir de los trabajos de Veronesi et al20 (1981) y Fisher et al21 (1985), la cirugía conservadora de la mama se ha ido difundiendo por todos los servicios quirúrgicos que tratan esta enfermedad. El porcentaje de cirugía conservadora en el tratamiento del cáncer de mama crece progresivamente. A la mejoría en el pronóstico se ha sumado una menor mutilación de la paciente.
Un hito similar ha sido la implementación de la técnica del ganglio centinela. Cada vez más, los tumores tributarios de tratamiento quirúrgico primario son más pequeños y con un alto porcentaje de lesiones no palpables. Es sabido que los tumores diagnosticados sólo por mamografía, sin traducción clínica, tienen un pronóstico más favorable. El porcentaje de vaciamientos axilares sin ningún ganglio afectado que se venía haciendo los últimos años había alcanzado hasta el 70%. Se vaciaba la axila y después sabíamos que no hacía falta haberlo hecho. También se ha intentado definir subgrupos de pacientes con bajo riesgo de afección ganglionar, como los tumores microinfiltrantes y los de menos de 5 mm de diámetro, relacionándolo con la palpabilidad del tumor, pero no se ha aplicado en la práctica clínica por estar en fase de estudio22-24. Gracias a los trabajos en el melanoma25, se empezó a trabajar en el cáncer de mama con la idea de detectar el primer ganglio donde el tumor drenaría. Si éste fuese negativo, toda la axila lo sería y no haría falta vaciarla, evitando la morbilidad de un acto inútil.
Una gran dificultad para aplicar la técnica podría ser no disponer de servicio de medicina nuclear en el propio hospital. En servicios quirúrgicos con poca casuística, podría ser una técnica inapropiada o presentar dificultades en la validación de todo el grupo (medicina nuclear, cirugía y patología). Una solución a todo ello ha sido aprovechar la validación de los hospitales de referencia, que se suman a su protocolo como si se tratase de un mismo servicio. Esta fórmula ha quedado refrendada en la Oncoguía del cáncer de mama publicada en Cataluña.
Aprovechando la validación de la técnica del ganglio centinela por el Hospital Universitari Germans Trias i Pujol de Badalona, iniciamos la técnica en el Centre Hospitalari de Manresa en noviembre de 1999. En estos momentos, la indicamos en el 72% de nuestras pacientes. Cada vez más indicamos también neoadyuvancias que obligan, de momento, al posterior vaciamiento axilar. Dentro de nuestro grupo cooperativo, se está elaborando un protocolo para estudiar la posibilidad de aplicar la técnica del ganglio centinela a este grupo de pacientes, con la idea de obviar el vaciamiento en algún subgrupo.
Estamos satisfechos de los resultados, ya que ofrecemos una técnica mínimamente invasiva a nuestras pacientes y se ha evitado un buen número de vaciamientos axilares innecesarios. El coste económico que supone la práctica de la técnica queda compensado por la menor morbilidad26, el acortamiento de la estancia hospitalaria y el menor número de drenajes utilizados.
Este tipo de cirugía radioguiada y otras potenciales aplicaciones en distintos campos (cáncer de vulva, detección y exéresis de paratiroides, detección radioinmunoguiada del cáncer de colon, etc.) pueden contribuir a mejorar el tratamiento quirúrgico de algunas enfermedades27.
Se puede afirmar que la técnica del ganglio centinela es una cirugía mínimamente invasiva que se puede practicar en un hospital sin servicio de medicina nuclear, aprovechando la experiencia de un centro validado. En un porcentaje importante de pacientes en que la biopsia del ganglio centinela es negativa, la cirugía del cáncer de mama se reduce a una tumorectomía y a la extirpación del ganglio centinela. En ese caso, habitualmente no dejamos drenajes, la estancia hospitalaria es muy corta y las secuelas son mínimas. Ello nos ha permitido evitar el vaciamiento axilar en una mayoría de pacientes con estadios iniciales, lo que simplifica la técnica quirúrgica, con unos estándares de calidad adecuados.
Este trabajo ha recibido el IX Premi del Bages de Ciències Mèdiques Año 2005, otorgado por la Filial del Bages de la Acadèmia de Ciències Mèdiques de Catalunya i Balears y la delegación del Bages del Col·legi Oficial de Metges de Barcelona.
Correspondencia: Dr. P. Culell i Oliveras.
Oficina Tècnica de Cribratge. ALTHAIA-
Xarxa Assistencial de Manresa. Hospital de Sant Joan de Déu.
Dr. Joan Soler, s/n. 08240 Manresa. Barcelona. España.
Correo electrónico: 12678pco@comb.es
Manuscrito recibido el 24-4-2006 y aceptado el 20-7-2006.