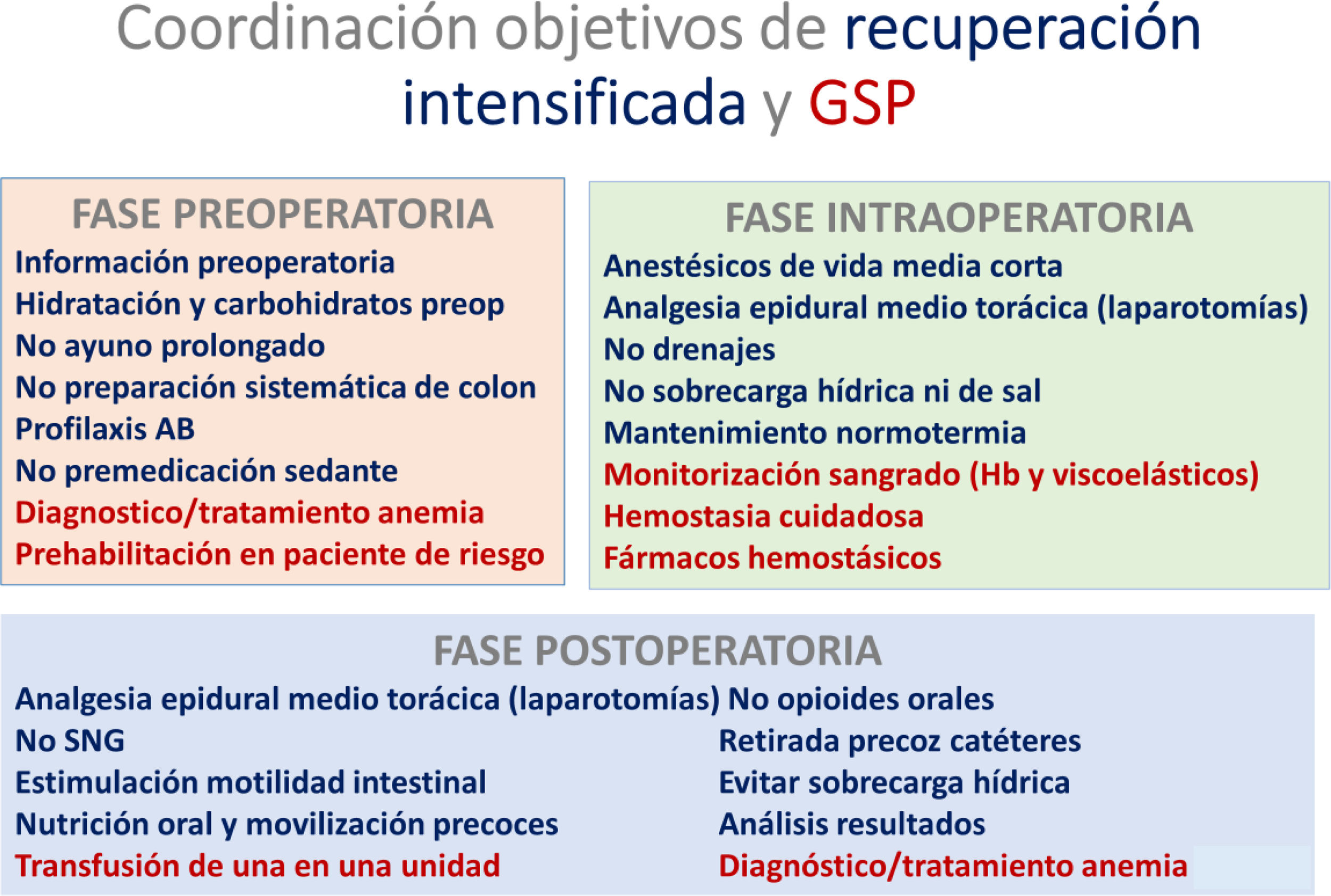
La vía de Recuperación Intensificada en Cirugía del Adulto (vía RICA), publicada en 2021 incorpora 19 recomendaciones específicas y más de 20 recomendaciones indirectas sobre la Gestión de la Sangre del Paciente (GSP).
Tras la revisión de dichas recomendaciones y la disponibilidad de nuevas evidencias clínicas, se proponen las siguientes actualizaciones:
- Primer pilar: Detección y tratamiento de cualquier estado de anemia preoperatoria en TODOS los pacientes candidatos a cirugía mayor y de todos los hematínicos deficitarios.
- Segundo: Uso universal de ácido tranexámico en cirugía mayor, monitorización a pie de cama de los valores intraoperatorios de hemoglobina, criterios transfusionales restrictivos y control del bienestar del paciente en términos de hidratación, coagulabilidad, normotermia y analgesia.
- Tercer: Criterios transfusionales restrictivos, transfusión sanguínea «de una en una unidad» y diagnóstico/tratamiento de anemia postoperatoria.
Urge la implementación e integración real y universal de los programas de GSP en la vía RICA.
The Spanish enhanced recovery in adult surgery strategy, the “RICA pathway”, was published in 2021 and includes 19 specific recommendations and more than 20 indirect recommendations for patient blood management (PBM).
After reviewing these recommendations, and in the context of the new clinical evidence available, we propose the following updates:
- First: Detection and treatment of any preoperative anemia status in ALL patients who are candidates for major surgery with hematinic deficiencies.
- Second: Universal use of tranexamic acid in major surgery, bedside monitoring of intraoperative hemoglobin levels, restrictive transfusion criteria, and monitoring of patient well-being in terms of hydration, coagulability, normothermia and analgesia.
- Third: Restrictive transfusion criteria, single-unit blood transfusion and diagnosis/treatment of postoperative anemia.
Real, universal implementation and integration of PBM in the RICA program is urgently needed.