La coledocolitiasis puede tratarse mediante abordaje endoscópico por colangiopancreatografía endoscópica retrógrada o realizando una exploración laparoscópica de la vía biliar principal (ELVBP) durante la colecistectomía. La recurrencia de la coledocolitiasis y sus factores de riesgo tras extracción endoscópica han sido ampliamente investigados. Nuestro objetivo es analizar los factores de riesgo asociados con la recurrencia de cálculos en la vía biliar principal después de una ELVBP.
MétodosLos pacientes que se sometieron a ELVBP desde febrero de 2004 a julio de 2016 fueron examinados en un análisis univariante y multivariante para estudiar la asociación de recurrencia de coledocolitiasis con las siguientes variables: sexo; edad; presencia de hepatopatía; dislipemia, obesidad, o diabetes mellitus; cirugía abdominal previa; presencia de colecistitis, colangitis o pancreatitis al diagnóstico; pruebas de función hepática preoperatorias, número de cálculos recuperados; método de limpieza y cierre del conducto biliar común; presencia de litiasis coledocianas impactadas o intrahepáticas; conversión a cirugía abierta y morbilidad postoperatoria.
ResultadosSe incluyeron 156 pacientes. La tasa de recurrencia de la coledocolitiasis fue del 14,1%, con un tiempo medio de recurrencia de 38,18 meses. La edad fue el único factor de riesgo independiente para la recurrencia de cálculos en el análisis univariante y multivariante. Ningún paciente menor de 55 años desarrolló nuevos cálculos en la vía biliar principal, y el 86,4% de las recurrencias se produjo en pacientes mayores de 65 años.
ConclusionesLa edad es el único factor de riesgo independiente asociado a la recurrencia de coledocolitiasis después de ELVBP. Diferentes mecanismos en el desarrollo de cálculos en la vía biliar principal pueden estar presentes para pacientes más jóvenes y de edad más avanzada.
Choledocholithiasis may be treated following an endoscopic approach or by laparoscopic common bile duct exploration (LCBDE). Stone recurrence following endoscopic management has been extensively investigated. We analyze the risk factors associated with stone recurrence following LCBDE.
MethodsPatients who underwent LCBDE from February 2004 to July 2016 were examined in an univariate and multivariate analysis to assess the association of stone recurrence with the following variables: gender; age; hepatopathy; dyslipidemia, obesity or diabetes mellitus; previous abdominal surgery; presence of cholecystitis, cholangitis or pancreatitis; preoperative liver function tests, number of retrieved stones; method of common bile duct clearance and closure; presence of impacted or intrahepatic stones; conversion to open surgery and postoperative morbidity.
ResultsA total of 156 patients were included. Recurrence rate for choledocholithiasis was 14.1% with a mean time to recurrence of 38.18 month. Age was the only independent risk factor for stone recurrence at univariate and multivariate analysis. No patient aged under 55 years developed new common bile duct stones, and 86.4% of the recurrences occurred in patients aged above 65.
ConclusionsAge is the only independent risk factor associated to choledocholithiasis recurrence following LCBDE. Different mechanism in common bile duct stone development may be present for younger and older patients.
La coledocolitiasis es un problema de salud frecuente, cuya prevalencia se encuentra alrededor del 10% de los pacientes con cálculos biliares sintomáticos1-3. En la actualidad, existen principalmente dos métodos disponibles para tratar la coledocolitiasis: el abordaje en dos etapas mediante colangiopancreatografía retrógrada endoscópica más esfinterotomía endoscópica (CPRE+EE) y colecistectomía laparoscópica diferida; y el abordaje en una sola etapa que incluye la exploración laparoscópica de la vía biliar principal (ELVBP) y colecistectomía durante el mismo procedimiento. A pesar de que el enfoque endoscópico es el que más se ha popularizado, muchos ensayos clínicos4–10 y varios metaanálisis1,11–14 han confirmado que ambos enfoques son igualmente efectivos en términos de eliminación de los cálculos además de compartir tasas similares de morbimortalidad. Es difícil encontrar información fiable sobre resultados a largo plazo para el tratamiento de la coledocolitiasis, ya que la mayoría de los pacientes quedan asintomáticos y concluyen el seguimiento. Sin embargo, independientemente del método elegido para el manejo de la coledocolitiasis, esta puede reaparecer. En una parte de este grupo de pacientes la recurrencia obedece a cálculos que no pudieron recuperarse o que se dejaron de manera inadvertida durante el primer procedimiento. Pero más allá de estos casos, encontramos pacientes que presentan cálculos que se desarrollan de novo en el árbol biliar. La literatura revela que la incidencia de recidiva a largo plazo de la coledocolitiasis es ligeramente más alta siguiendo la estrategia de dos etapas, con una proporción del 4-21% de los pacientes tratados, en comparación el 2,1-8% después de la ELVBP10,11,15–22. Los factores de riesgo para coledocolitiasis recurrente en pacientes sometidos previamente a una CPRE y esfinterotomía se han analizado ampliamente. La presencia de dilatación o angulación de la vía biliar principal (VBP), la existencia de un divertículo periampular y una cirugía biliar previa han mostrado favorecer el desarrollo de una coledocolitiasis recurrente15,23–25. Además, la inflamación de la VBP, debido al reflujo crónico del contenido duodenal después de la esfinterotomía, y la estenosis papilar también son causas sugeridas de recidiva de coledocolitiasis tras el tratamiento endoscópico16,26,27. Sin embargo, estos factores no pueden participar en la aparición de recidiva litiásica tras ELVBP, ya que el procedimiento quirúrgico estándar no altera la función del esfínter de Oddi16,27. Pocos estudios han analizado los factores de riesgo asociados con la recurrencia de coledocolitiasis tras el abordaje totalmente laparoscópico de la vía biliar. El objetivo del presente trabajo fue examinar la tasa y los factores de riesgo que pueden influir en el desarrollo a largo plazo de coledocolitiasis recurrente después de la realización de una coledocolitotomía laparoscópica.
MétodosPacientesRealizamos un análisis retrospectivo de la base de datos recopilada prospectivamente de todos los pacientes que se sometieron a un ELVBP en nuestro centro desde febrero de 2004 hasta julio de 2016. Todos los pacientes dieron su consentimiento informado antes de la cirugía. El comité ético del centro aprobó el estudio. La estrategia de manejo de nuestra institución incluye la ELVBP para todos los pacientes diagnosticados de coledocolitiasis. El abordaje endoscópico solo está indicado en aquellos pacientes con una VBP no dilatada (<9mm) o aquellos que no son aptos para la cirugía debido a su comorbilidad y su estado funcional. Por último, la cirugía abierta solo se ofrece a los pacientes que no son adecuados para el abordaje laparoscópico y que han sido sometidos a un intento fallido de extracción endoscópica de los cálculos de la VBP. La coledocolitiasis se diagnosticó preoperatoriamente mediante ecografía abdominal y/o colangiopancreatografía por resonancia magnética (CPRM) o intraoperatoriamente mediante colangiografía (CIO).
Técnica quirúrgicaLos cuatro cirujanos de la Unidad de Cirugía Hepatobiliopancreática de nuestro centro realizaron todos los procedimientos. El acceso abdominal se realizó utilizando cinco trócares (tres trócares de 5mm y dos trócares de 10mm). La exposición de la vía biliar se consiguió mediante tracción craneal y lateral de la vesícula biliar. El conducto cístico se ordeñó hacia la vesícula biliar y se seccionó al inicio del procedimiento para evitar el paso de cálculos a la VBP durante su manipulación. El método preferido para la exploración de la VBP fue a través de una coledocotomía longitudinal supraduodenal. La vía biliar se exploró directamente en caso de CPRM reciente que demostrara un cálculo grande o la presencia de varias litiasis. En caso contrario, se realizó una CIO, antes de la coledocotomía, para descartar una eliminación espontánea de los cálculos a través de la papila previa a la cirugía. Para la extracción de los cálculos de la VBP se empleó una combinación de irrigación con solución salina, cestilla de Dormia o catéter balón bajo visión directa con coledocoscopio flexible. La ausencia de las litiasis se confirmó mediante coledocoscopio o colangiografía. El cierre de la coledocotomía se completó dejando un tubo en T en los primeros casos. Desde el año 2006 hasta el 2013, realizamos de forma rutinaria la colocación de stents anterógrados para la descompresión biliar antes del cierre de la vía biliar. Desde mediados de 2013, se ha realizado una coledocorrafia primaria sin colocación de stent en la mayoría de los pacientes. Para finalizar la cirugía, se realizó una colecistectomía de manera estándar. Se definió como limpieza incompleta de la vía biliar a la incapacidad de eliminar las coledocolitiasis diagnosticadas durante la cirugía requiriendo procedimientos adicionales tras esta de forma programada. Todos los cálculos de la VBP observados desde el primer día postoperatorio hasta los seis meses posteriores a la cirugía, incluidos los que aparecieron durante la colangiografía trans-Kehr postoperatoria, se consideraron cálculos retenidos.
Alta hospitalaria y seguimientoLos pacientes asintomáticos con cierre primario de la VBP o colocación de stent anterógrado fueron dados de alta del hospital 24 a 48 h después de la cirugía una vez conseguida una ingesta oral adecuada. Los pacientes en los que se utilizó un tubo en T para el cierre de la coledocorrafia fueron dados de alta tras una colangiografía trans-Kehr que demostrara la ausencia de litiasis residuales y después de asegurar la tolerancia al pinzamiento del tubo de Kehr.
Las revisiones postoperatorias se programaron al mes y a los seis meses después de la cirugía para verificar el estado clínico de los pacientes y excluir colestasis mediante pruebas analíticas de función hepática. Los pacientes asintomáticos con perfil hepático normal no requirieron más revisiones programadas, pero se les recomendó que regresaran en caso de presentar síntomas en algún momento. Los pacientes con hallazgos inusuales se sometieron a una ecografía y/o CPRM para descartar la presencia de cálculos retenidos.
Para el propósito de este estudio, se verificó cualquier contacto postoperatorio de los pacientes con la institución en la que se realizó el procedimiento quirúrgico o con otros hospitales del Sistema Sanitario Público que asisten a la toda la población de la ciudad revisando los registros clínicos electrónicos disponibles y registrando cualquier dato sobre un diagnóstico nuevo de coledocolitiasis. La fecha del último contacto del paciente con cualquier institución se empleó para calcular el período de vigilancia.
Recogida de datos y definicionesLa limpieza quirúrgica de los cálculos de la VBP se consideró exitosa si la cirugía consiguió la extracción de todas las litiasis conocidas preoperatoriamente. Los cálculos retenidos en la VBP se definieron como aquellas litiasis inadvertidas al final del procedimiento quirúrgico, pero diagnosticadas en los primeros 6 meses postoperatorios. Como describen numerosos autores en la literatura, la coledocolitiasis recurrente se definió como el desarrollo de cálculos a partir de los 6 meses después de la extracción completa de todos los cálculos de la VBP15,16,26,28. Se registraron tanto el tiempo para el desarrollo de los cálculos recurrentes como el nivel de fosfatasa alcalina en el momento del diagnóstico. Analizamos la asociación de coledocolitiasis recurrente con las siguientes variables: género; edad; hepatopatía previa; síndrome metabólico, definido como la presencia de dislipidemia, obesidad o diabetes mellitus; escala de riesgo anestésico de la American Society of Anesthesiologists (ASA); colecistitis, colangitis o pancreatitis al diagnóstico; pruebas preoperatorias de laboratorio que incluyen niveles séricos de bilirrubina total, gamma-glutamil-transpeptidasa, aspartato-aminotransferasa y fosfatasa alcalina; nivel postoperatorio de fosfatasa alcalina entre 6 y 12 meses después de la cirugía, diámetro preoperatorio de la VBP; número de cálculos en la VBP identificados durante la intervención quirúrgica; método empleado para el aclaramiento de las litiasis y para el cierre de la VBP; presencia de cálculos impactados en la papila o litiasis intrahepáticas; conversión a cirugía abierta y complicaciones postoperatorias según el sistema de clasificación validado por Dindo-Clavien29,30.
Análisis estadísticosTodas las variables cuantitativas se expresaron como media ± desviación estándar. Las variables categóricas se presentaron mediante frecuencias absolutas y porcentaje. La relación entre la coledocolitiasis recurrente y las variables del estudio se analizaron mediante la prueba de chi cuadrado o la prueba de la U de Mann-Whitney según correspondiera. Se utilizó una regresión logística binaria para el análisis multivariante de los factores de riesgo predictores de recurrencia de coledocolitiasis. S estableció una P<0,2 como criterio de inclusión para el análisis multivariante de las variables. Los valores de p <0,05 se consideraron estadísticamente significativos. El análisis estadístico se realizó con el software SPSS para Mac v.20.
ResultadosUn total de 156 pacientes se sometieron a ELVBP de forma electiva para el tratamiento de la coledocolitiasis durante el período de estudio. La edad promedio fue de 65,35 ± 15,68 años (rango 25-89 años). Hubo 88 (56,4%) mujeres y 68 (43,6%) hombres. Todos los pacientes se sometieron a una coledocotomía como se ha descrito anteriormente. Dieciséis pacientes (10,3%) tuvieron que convertirse a cirugía abierta debido a adherencias severas, presencia de cálculos impactados en la papila que no pudieron recuperarse, o síndrome de Mirizzi. La ausencia de cálculos residuales se confirmó mediante la exploración intraoperatoria con coledoscopio flexible en el 93,3% de los pacientes, mientras que en el 14,7% de los casos se realizó una CIO. La extracción quirúrgica de los cálculos de la VBP fue satisfactoria en 154 (98,7%) pacientes. Diez pacientes (6,4%) presentaron una coledocolitiasis recurrente siguiendo los criterios diagnósticos referidos.
Ciento nueve pacientes (69,9%) no experimentaron morbilidad después de la ELVBP y el 17,3% de los pacientes desarrollaron solo complicaciones de bajo grado (Dindo-Clavien grado 1 y 2). El 12,8% de los pacientes presentaron complicaciones grado 3 o superior. No se registró ningún éxitus directamente relacionado con la cirugía. Sin embargo, un paciente cuya coledocolitiasis no pudo ser eliminada mediante ELVBP fue sometido a una CPRE para la extracción del cálculo retenido, desarrollando una pancreatitis severa que finalmente causó su muerte.
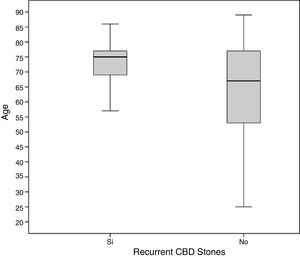
El tiempo medio de seguimiento fue de 77,08 ± 42,20 meses. La tasa de recurrencia de coledocolitiasis fue del 14,1% (22 de 156 pacientes). El tiempo medio hasta la recurrencia sintomática de la coledocolitiasis fue de 38,18 meses (mediana 27,50 y rango 8-103 meses). La edad y el nivel preoperatorio de bilirrubina sérica fueron las únicas variables asociadas estadísticamente a la recurrencia de coledocolitiasis en el análisis univariante como se indica en la tabla 1. Sin embargo, únicamente la edad siguió siendo un factor de riesgo independiente para la recidiva de coledocolitiasis en el análisis multivariante (p = 0,022). Cabe destacar que todos los pacientes que más tarde sufrieron un nuevo episodio de coledocolitiasis tenían más de 55 años en el momento de la cirugía y el 86,4% de estos pacientes tenían 65 años o más (fig. 1 y tabla 1).
Análisis univariante de los factores de riesgo para coledocolitiasis recurrentes después de ELVBP
| Litiasis biliares recurrentes | Sí: n= 22 (14,1%) | No: n=134 (85,9%) | valor p |
|---|---|---|---|
| Género (F/M) | 15/7 | 73/61 | 0,230 |
| Edad (años) | 73±6,96 | 64,10±16,36 | 0,036 |
| ≤ 55 años | 0 (0%) | 39 (100%) | 0,013 |
| 56-64 años | 3 (15,8%) | 16 (84,2%) | |
| ≥65 años | 19 (19,4%) | 79 (80,6%) | |
| Síndrome metabólico | |||
| Obesidad | 5 (22,7%) | 33 (24,6%) | 0,847 |
| Diabetes mellitus | 4 (18,2%) | 28 (20,9%) | 0,770 |
| Dislipemia | 8 (36,4%) | 48 (35,8%) | 0,961 |
| Hipertensión arterial | 13 (59,1%) | 69 (51,5%) | 0,508 |
| Hepatopatía | 3 (13,6%) | 6 (4,5%) | 0,088 |
| Proceso inflamatorio en la cirugía | |||
| Colecistitis | 2 (9,1%) | 28 (20,9%) | 0,386 |
| Colangitis | 5 (22,7%) | 26 (17,4%) | 0,717 |
| Pancreatitis | 2 (9,1%) | 16 (12,7%) | 0,633 |
| Ictericia al diagnóstico de la coledocolitiasis | 10 (45,5%) | 87 (64,9%) | 0,081 |
| Pruebas de laboratorio al diagnóstico de la coledocolitiasis (niveles séricos) | |||
| BT | 1,1±0,76 | 2,89±4,40 | 0,010 |
| GGT | 217,14±221,66 | 447,98±587,54 | 0,093 |
| AST | 75,68±128,91 | 104,19±160,90 | 0,199 |
| FA | 172,35±121,80 | 221,06±240,05 | 0,065 |
| FA postoperatoria (6-12 meses) | 109,05±87,25 | 82,94±36,29 | 0,283 |
| Cirugía abdominal previa | 4 (33,3%) | 28 (22%) | 0,669 |
| Escala de riesgo ASA | |||
| ASA I | 1 (4,5%) | 19 (14,2%) | 0,248 |
| ASA II | 14 (63,6%) | 58 (43,3%) | |
| ASA III | 7 (31,8%) | 52 (38,8) | |
| ASA IV | 0 (0%) | 5 (3,7%) | |
| Litiasis en VBP impactada en la papila | 0 (0%) | 12 (9,0%) | 0,144 |
| Litiasis biliar intrahepática | 1 (4,5%) | 13 (9,7%) | 0,433 |
| Método de extracción de litiasis | |||
| Lavado a presión | 13 (59,1%) | 57 (42,5%) | 0,148 |
| Cestilla Dormia | 0 (0%) | 33 (24,6%) | 0,030 |
| Balón Fogarty | 9 (40,9%) | 75 (56,0%) | 0,392 |
| Número de litiasis en VBP | 2 (1-19)* | 1 (0-24)* | 0,276 |
| Diámetro de la VBP | 12,48±3,90 | 11,87±3,21 | 0,766 |
| Método cierre VBP | |||
| Tubo en T | 10(45,5%) | 53 (29,6%) | 0,145 |
| Prótesis anterógrada | 11 (50%) | 51 (38,1%) | |
| Cierre primario | 1 (4,5%) | 30 (22,4%) | |
| Morbilidad | |||
| Puntuación Dindo-Clavien ≥3 | 2 (9,1%) | 18 (13,4%) | 0,572 |
AST: niveles séricos de aspartato amino transferasa; BT: niveles séricos de bilirrubina total; FA: fosfatasa alcalina; GGT: niveles séricos de gamma-glutamil transferasa.
Las cifras en negrita indican los resultados estadísticamente significativos.
*Mediana y rango.
La incidencia de litiasis asintomática de la VBP diagnosticada en pacientes remitidos para colecistectomía laparoscópica se ha establecido en torno al 10%2. Cuando se identifica la coledocolitiasis en pacientes que todavía tienen la vesícula biliar, se asume el paso de los cálculos a través del conducto cístico hacia la VBP y, en principio, todas las litiasis se consideran secundarias a una migración. Sin embargo, la coledocolitiasis también se desarrolla en pacientes tiempo después de haber sido sometido a una colecistectomía. Un estudio reciente mostró una mediana de 4 años para la aparición de una coledocolitiasis sintomática en pacientes colecistectomizados31. El periodo de tiempo hasta la recurrencia de la coledocolitiasis después de cualquier procedimiento de limpieza de la VBP no es muy diferente variando de 1,4 a 4 años según los estudios16,21,32–34.
Dado que es difícil distinguir con precisión entre las litiasis migradas que se dejaron in situ durante la cirugía y las litiasis que se formaron de novo en la VBP después de la intervención quirúrgica, la mayoría de los estudios realizaron una clasificación arbitraria de litiasis retenidas y recurrentes según el momento de aparición a partir del último procedimiento terapéutico. La norma de los 6 meses, 12 meses o incluso de dos años se ha empleado ampliamente para definir la coledocolitiasis recurrente15,16,21,26,28. Como muchos otros autores, utilizamos el tiempo de 6 meses para definir las litiasis recurrentes. Esto puede haber influido en una tasa de recurrencia ligeramente más alta en comparación con los pocos estudios que destacan este problema.
Existen principalmente dos mecanismos mediante los cuales una litiasis permanece de forma inadvertida en la vía biliar tras cualquier abordaje terapéutico. En primer lugar, la presencia de litiasis en el conducto cístico que puede migrar hacia la VBP después del procedimiento quirúrgico. A pesar de ordeñar hacia la vesícula biliar el conducto cístico durante la colecistectomía laparoscópica, algunos cálculos pueden persistir. La limpieza completa del cístico puede ser difícil de asegurar durante la coledocoscopia transcoledociana y, además, la extracción con balón de la coledocolitiasis durante el abordaje endoscópico o quirúrgico puede introducir cálculos desde la VBP al conducto cístico. En segundo lugar, un falso negativo en los exámenes colangiográficos o fibro-coledocoscópicos también puede causar la persistencia de la coledocolitiasis tras la cirugía. En opinión de los autores, estos mecanismos de fracaso en la extracción de los cálculos de la VBP pueden ser los responsables de los casos precoces de recurrencia y, por lo tanto, deben declararse mejor como litiasis retenidas, pero difícilmente pueden causar coledocolitiasis sintomática después de 6 meses o muchos años después. La verdadera incidencia de cálculos retenidos o recurrentes es siempre difícil de asegurar. Debido a la naturaleza retrospectiva de nuestro estudio, es posible que no se hayan diagnosticado algunos casos de coledocolitiasis asintomática, en particular si se supone el aclaramiento espontáneo de los cálculos de la VBP en un 12-26% de los pacientes afectados35,36.
Hay que señalar que la mayoría de los estudios que analizan los resultados a largo plazo de la CPRE+EE han publicado una mayor incidencia de cálculos recurrentes frente a la cirugía sola10,15–18,20,21. Un metanálisis reciente que comparó el abordaje endoscópico y totalmente laparoscópico de la coledocolitiasis mostró diferencias estadísticamente significativas que favorecen a la ELVBP en términos de menor recurrencia de la coledocolitiasis11. Por todo lo señalado, los factores que afectan al desarrollo de nuevas litiasis siguiendo uno u otro enfoque terapéutico pueden ser también diferentes. No encontramos ninguna relación con el diámetro de la VBP, la presencia de ictericia o el número de cálculos como se sugiere en otros estudios que analizan los factores de riesgo de recurrencia después del tratamiento endoscópico15,16. En nuestro estudio, solo la edad se asoció como un factor de riesgo independiente para el desarrollo de coledolitiasis recurrente. De hecho, la edad se ha relacionado previamente con la recurrencia de litiasis, y puede ser un factor para la formación de la cálculos en sí misma15,37. Desde este punto de vista, la coledocolitiasis parece ser una enfermedad diferente en pacientes jóvenes y mayores. Mientras que los pacientes más jóvenes pueden tener cálculos migrados desde la vesícula biliar en el momento del diagnóstico y, por lo tanto, pueden curarse mediante colecistectomía simple y extracción de los cálculos de la VBP sin recurrencia posterior, los pacientes mayores que presentan coledocolitiasis podrían tener un mayor riesgo de desarrollo de coledocolitiasis recurrente. Esto apunta hacia algún tipo de disfunción de la vía biliar o de la papila, de modo que una simple limpieza coledociana podría no prevenir la recurrencia. Esto explicaría los hallazgos de nuestro estudio en el que todos los pacientes con coledocolitiasis recurrente tenían más de 55 años y la mayoría de ellos más de 65. En este contexto, aún se debe aclarar el enfoque óptimo para el manejo de la coledocolitiasis en pacientes mayores. La mayoría de los estudios que comparan el abordaje endoscópico y quirúrgico para el manejo de la coledocolitiasis no estratifican el enfoque terapéutico basado en la edad y pocos de ellos analizan los resultados a largo plazo para determinar la recurrencia de las litiasis. Debe investigarse si una esfinterotomía endoscópica que facilite el vaciado del conducto biliar, aun causando un reflujo biliar permanente, podría ser una mejor opción de tratamiento que la extracción de cálculos mediante abordaje quirúrgico en pacientes de edad avanzada para prevenir la recurrencia.
Autoría/colaboradoresLos cinco autores contribuyeron sustancialmente al diseño del estudio, la adquisición de datos y el análisis posterior. El trabajo final también se revisó críticamente y la versión final fue aprobada por los cinco autores enumerados.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.