Diversos estudios clínicos analizan el tratamiento axilar en el cáncer de mama temprano debido a los cambios actuales en la indicación de la linfadenectomía axilar. El objetivo de este estudio fue analizar el impacto de la radioterapia axilar en la supervivencia global y libre de enfermedad en mujeres con un carcinoma de mama en estadio inicial tratadas mediante cirugía conservadora.
MétodosEstudio retrospectivo en mujeres con un carcinoma infiltrante de mama en estadios iniciales tratadas mediante cirugía conservadora. Análisis comparativo de las mujeres con afectación ganglionar y factores de riesgo asociados que recibieron radioterapia axilar frente a un grupo con afectación ganglionar de bajo riesgo sin tratamiento radioterápico. Se utilizó una regresión logística para determinar los factores que influían en la supervivencia y en la aparición de linfedema.
ResultadosSe incluyó a 541 mujeres, 384 (71%) sin afectación de ganglios linfáticos axilares y 157 (29%) con afectación de 1-3 ganglios axilares. Las pacientes con radioterapia axilar tenían un mayor número de ganglios metastásicos respecto a las no irradiadas (1,6±0,7 vs. 1,4±0,6; p=0,02). El grupo de mujeres con afectación ganglionar y radioterapia axilar tuvo una supervivencia global y libre de enfermedad a los 10 años similar a las pacientes sin irradiación de la axila (89,7 y 77,2%, respectivamente). La afectación de 3 ganglios incrementó 7 veces el riesgo de fallecer (HR=7,20; IC 95%: 1,36-38,12). En el estudio multivariante, la linfadenectomía axilar fue el único factor de riesgo independiente de aparición de linfedema (HR=22,22; IC 95%: 4,71-105,59; p<0,001).
ConclusiónLa recidiva axilar en el cáncer de mama en estadios I y II es un evento poco frecuente. En las enfermas con afectación axilar y factores de riesgo asociados, la radioterapia regional contribuye al control locorregional de la enfermedad con igual supervivencia global.
Several clinical studies analyze axillary treatment in women with early-stage breast cancer because of changes in the indication for axillary lymph node dissection. The aim of the study is to analyze the impact of axillary radiotherapy in disease-free and overall survival in women with early breast cancer treated with lumpectomy.
MethodsRetrospective study in women with initial stages of breast carcinoma treated by lumpectomy. A comparative analysis of high-risk women with axillary lymph node involvement who received axillary radiotherapy with the group of women with low risk without radiotherapy was performed. Logistic regression was used to determine factors influencing survival and lymphedema onset.
ResultsA total of 541 women were included in the study: 384 patients (71%) without axillary lymph node involvement and 157 women (29%) with 1-3 axillary lymph node involvement. Patients with axillary radiotherapy had a higher number of metastatic lymph node compared to non-irradiated (1.6±0.7 vs. 1.4±0.6, P=.02). The group of women with axillary lymph node involvement and radiotherapy showed an overall and disease-free survival at 10 years similar to that obtained in patients without irradiation (89.7% and 77.2%, respectively). 3 lymph nodes involved multiplied by more than 7 times the risk of death (HR=7.20; 95% CI: 1.36 to 38.12). The multivariate analysis showed axillary lymph node dissection as the only variable associated with the development of lymphedema.
ConclusionThe incidence of axillary relapse on stage I and II breast cancer is rare. In these patients axillary radiotherapy does not improve overall survival, but contributes to regional control in those patients with risk factors.
La cirugía conservadora en el cáncer de mama se fundamenta en el uso de la radioterapia como tratamiento adyuvante a la cirugía. Diversos estudios han demostrado que la resección local de la mama asociada a su irradiación garantiza una supervivencia similar a la mastectomía1–3, pero se desconoce la repercusión real de su aplicación en la axila. Por su parte, la irradiación de la pared torácica y la axila en mujeres mastectomizadas ha demostrado un beneficio en los periodos libres de enfermedad, especialmente en mujeres con más de 3 ganglios afectados4,5. En la actualidad, existe controversia sobre la indicación de la radioterapia axilar en pacientes tratadas con cirugía conservadora y afectación de 1-3 ganglios axilares (N1) debido a 2 circunstancias. La primera, el cambio en la indicación de la linfadenectomía axilar (LA) en mujeres con afectación metastásica del ganglio centinela después de la publicación del ensayo clínico ACOSOG Z00116. Esta circunstancia ha generado un grupo de enfermas N1 sin LA que reciben radioterapia de la mama, cuyos campos tangenciales incluyen el nivel I axilar, en las que se discute la necesidad o no de la radioterapia de todos los niveles axilares. La segunda, la publicación del estudio canadiense MA.207 que demuestra una reducción de las recidivas axilares en las pacientes tratadas con cirugía conservadora y radioterapia axilar, sin una repercusión en la supervivencia global. Aunque las guías clínicas internacionales8 aceptan los criterios del ensayo Z0011 en la cirugía conservadora, persiste la controversia de si este grupo de pacientes deben complementar su tratamiento con radioterapia axilar.
El objetivo de este estudio fue analizar el impacto de la radioterapia axilar en la supervivencia global y libre de enfermedad de las mujeres con un carcinoma mamario en estadio inicial tratadas mediante cirugía conservadora. Asimismo, se analizaron factores de riesgo potenciales de linfedema en este grupo de pacientes.
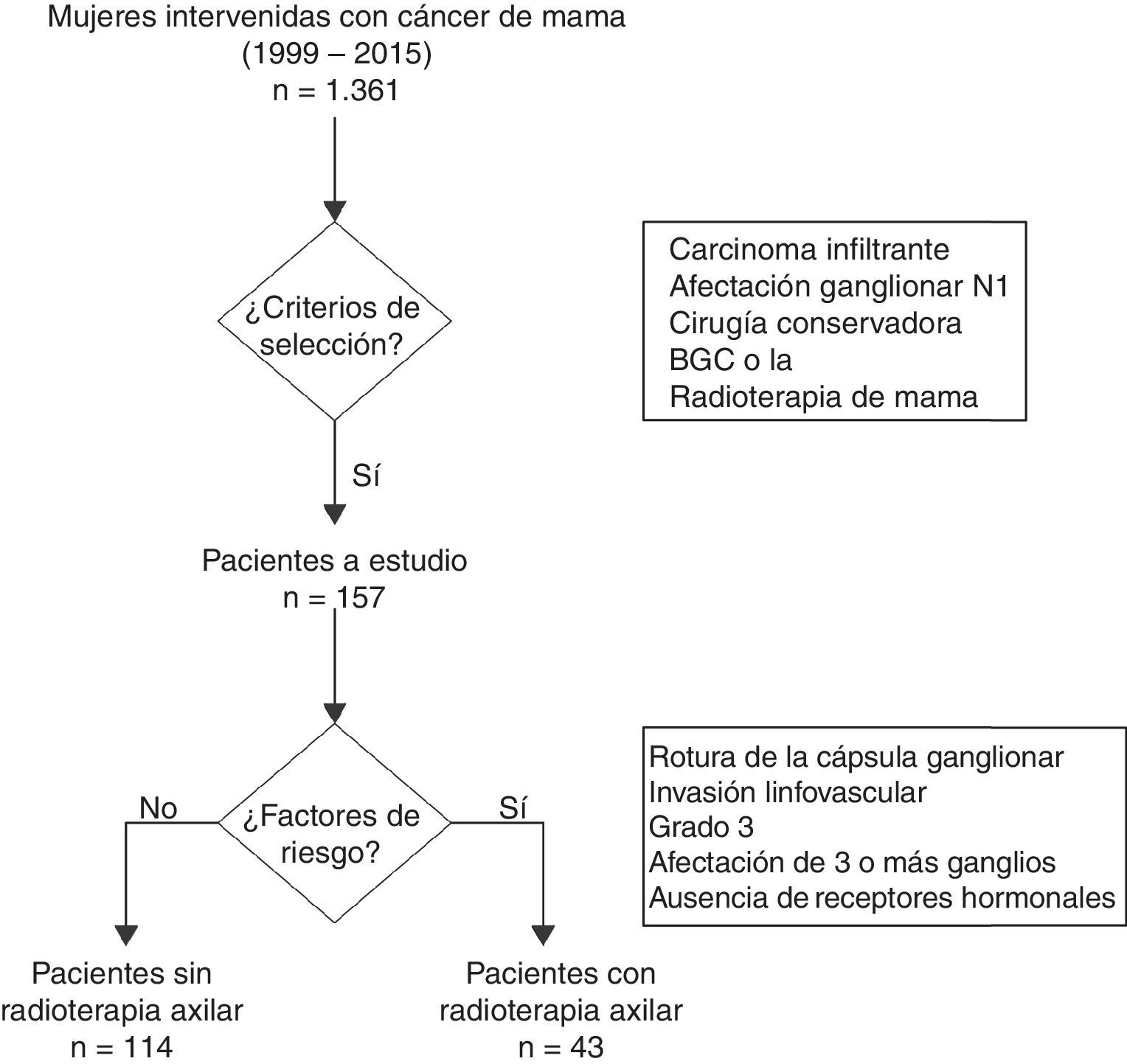
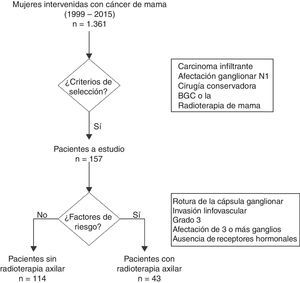
MétodosPacientes. Estudio retrospectivo realizado entre octubre de 1999 y julio de 2015, que incluyó a mujeres con un carcinoma infiltrante de mama en estadios iniciales tratadas mediante cirugía conservadora y estadificación axilar mediante una biopsia de ganglio centinela (BGC) o LA. Se definió como estadios iniciales a los tumores en estadio I y II según la 7.ª edición de la Clasificación TNM del American Joint Committee on Cancer9 y que se corresponden con tumores menores de 5cm y sin afectación axilar o con afectación de 1 a 3 ganglios.
Se excluyó a las pacientes con afectación de 4 o más ganglios axilares, tumores T3-T4, metástasis a distancia al diagnóstico, carcinoma in situ o un carcinoma metacrónico en la misma mama. Igualmente, se excluyó a las pacientes tratadas mediante quimioterapia sistémica primaria, con mastectomía, con ausencia de radioterapia en la mama o por desconocimiento del esquema de radioterapia utilizado.
El estudio de extensión de la axila se realizó según el protocolo de la Unidad de Mama en cada periodo. Desde octubre de 1999 hasta diciembre de 2001 se realizó mediante una LA; a partir de diciembre de 2001 se practicó una BGC y solo una LA en aquellas pacientes con afectación del ganglio centinela. Finalmente, desde febrero de 2010 hasta julio de 2015, se aplicaron los criterios del ensayo clínico ACOSOG Z00116 y solo las mujeres con afectación metastásica de 3 o más ganglios centinelas o rotura capsular fueron tratadas con una LA.
El análisis del impacto de la radioterapia axilar en la supervivencia global de mujeres con un carcinoma de mama en estadio inicial se enfocó en el subgrupo de pacientes con afectación axilar N1 (1 a 3 ganglios) (fig. 1). Para el estudio del linfedema se incluyó a todas las pacientes con un carcinoma de mama en estadio inicial (N0 y N1) y se calcularon los factores de riesgo asociados para su aparición. En este análisis se incluyó a las mujeres N0, ya que se corresponden a un grupo de pacientes sin afectación ganglionar tratadas con una LA sin radioterapia axilar, que permite calcular el impacto real de la LA en el desarrollo de un linfedema, sin la asociación de otros factores de riesgo.
El estudio fue presentado y aprobado en el Comité Autonómico de Ética de la Investigación con el código de promotor Sentina 00-14.
Tratamiento quirúrgico. Se indicó una tumorectomía con remodelación local en mujeres con tumores menores a 3cm y un patrón oncoplástico adaptado al tipo de mama y localización tumoral en las enfermas en las que se preveía una deformidad moderada/severa. La LA se realizó en los niveles I/II con preservación del pedículo neurovascular del músculo dorsal ancho y del nervio torácico largo.
Tratamiento radioterápico. Todas las pacientes incluidas en el estudio recibieron radioterapia de la mama mediante campos tangenciales a dosis de 50Gy en 25 fracciones de 2Gy. En caso de realizar una sobreimpresión del lecho tumoral se aplicaron dosis entre 8 y 10Gy adicionales, repartidos en 4 o 5 sesiones. Las mujeres que recibieron radioterapia axilar o en región supraclavicular recibieron dosis de 50Gy en 25 sesiones, con una profundidad de 3cm. La radioterapia axilar se indicó en mujeres con al menos uno de los siguientes criterios: rotura de la cápsula ganglionar, invasión linfovascular, grado 3 del sistema de gradación de Scarff-Bloom-Richardson, afectación de 3 o más ganglios o ausencia de expresión de receptores hormonales (fig. 1). En ningún caso se irradió la cadena mamaria interna. En todas las pacientes se realizó una revisión restrospectiva de su planificación radioterápica.
Tratamiento sistémico. Las pacientes con tumores que expresaron receptores hormonales recibieron terapia hormonal durante 5 o 10 años; las mujeres premenopáusicas, con tamoxifeno y las mujeres posmenopáusicas, con inhibidores de la aromatasa. Se indicó quimioterapia adyuvante según la decisión del Comité de Tumores de nuestro centro, utilizando las guías clínicas correspondientes a cada periodo8. Aquellas que precisaron tratamiento quimioterápico realizaron, en la mayoría de los casos, un esquema secuencial de 4 ciclos de adriamicina y ciclofosfamida cada 3 semanas seguido de paclitaxel semanal durante 12 ciclos. Desde octubre de 2002 en aquellas pacientes con sobreexpresión de HER2 se prescribió trastuzumab cada 3 semanas durante un año.
Seguimiento. El seguimiento se realizó en la Unidad de Mama de nuestro centro durante los primeros 5 años y después se continuó anualmente en Atención Primaria. El examen físico y la analítica se realizaron cada 3-4 meses durante los 3 primeros años y cada 6 meses durante el cuarto y quinto años. El estudio mamográfico se realizó anualmente. Durante la exploración física de las pacientes, se realizó medición de los miembros superiores solo en aquellas pacientes con sintomatología o evidencia clínica de linfedema. Se definió como linfedema un incremento de al menos el 10% de la circunferencia del brazo o el antebrazo o un incremento mayor de 2cm comparado con el contralateral en el mismo momento. La supervivencia global fue definida como el porcentaje de pacientes vivas a los 10 años desde el diagnóstico, momento en el que se incluyen en el estudio, hasta el fallecimiento, cualquiera que fuera la causa. Se definió supervivencia libre de enfermedad como el porcentaje de mujeres vivas y sin recaídas (recaídas locales, tumores contralaterales o metástasis a distancia) a los 10 años desde el diagnóstico. Todas las recaídas se confirmaron con histología.
Análisis estadístico. Para determinar la potencia del estudio se realizó el cálculo del tamaño muestral, estimando una incidencia de recaídas axilares del 2% a los 5 años6,7,10,11 con una precisión de 1,5% y un nivel de confianza del 95%; eran necesarias para este estudio 334 mujeres. Se realizó un análisis descriptivo de todas las pacientes incluidas en el estudio y posteriormente un análisis comparativo de las mujeres con afectación axilar y factores de riesgo (según los criterios antes mencionados) y que, por ello, recibieron radioterapia axilar o región supraclavicular, frente al grupo de mujeres con afectación ganglionar axilar de bajo riesgo en las cuales no se indicó tratamiento radioterápico regional.
El análisis descriptivo de todas las variables se realizó expresando las variables cuantitativas como media±desviación típica y las variables cualitativas como valor absoluto y porcentaje. Se realizó un estudio univariado de las variables asociadas a la radioterapia axilar, las recaídas locorregionales y a distancia, y el linfedema. La asociación de las variables cualitativas se realizó con el test de chi-cuadrado. La comparación de medias, tras comprobar la normalidad, con el test t de Student o U de Mann-Whitney, según procediera. Se realizaron modelos multivariados de regresión logística para determinar los factores de riesgo para linfedema.
Se estudió la probabilidad de recidiva (locorregional o a distancia) en el seguimiento y la supervivencia global del cáncer de mama, con las curvas de Kaplan-Meier, junto con el test de log rank. Se utilizaron modelos univariantes y multivariantes de regresión de Cox para las variables supervivencia global y linfedema.
ResultadosUn total de 1.361 mujeres fueron intervenidas durante el periodo a estudio, de las cuales 541 cumplieron los criterios de inclusión y 820 fueron excluidas. En el grupo a estudio, 384 pacientes (71,0%) no presentaron afectación de ganglios linfáticos axilares frente a 157 mujeres (29,0%) que mostraron afectación de 1 a 3 ganglios axilares. Un total de 47 pacientes (8,7%) recibieron radioterapia de la axila, de las cuales 43 pacientes (91,5%) presentaban afectación axilar (N1). El seguimiento medio del grupo a estudio fue de 7,3 años (desviación típica ± 4,5) y de 5,8 (±4,8) años para las mujeres N1.
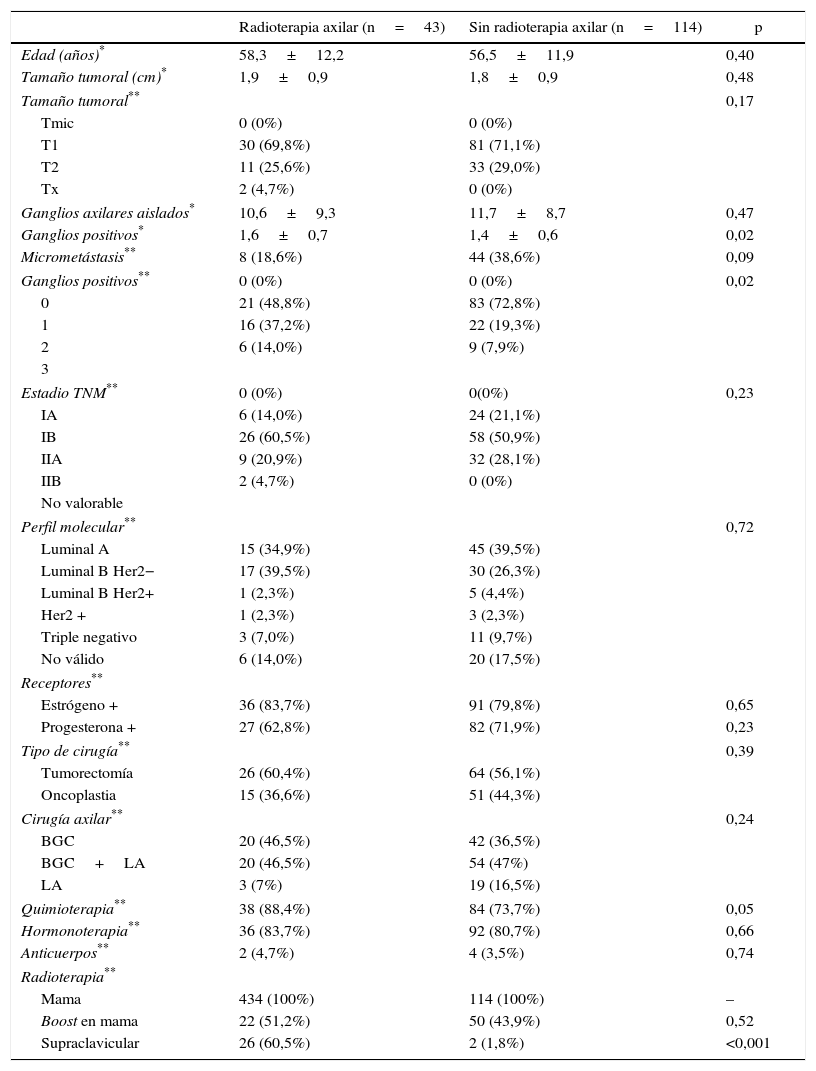
Características de las pacientes. Se indicó radioterapia axilar en 43 de las 157 pacientes con afectación ganglionar (27,3%) (tabla 1) y en 4 de las 384 mujeres (1,0%) sin afectación axilar. Las pacientes con radioterapia de la axila presentaron un mayor tamaño tumoral, un estadio tumoral más avanzado, una mayor media de ganglios axilares aislados y positivos respecto a las pacientes no irradiadas, diferencias que fueron estadísticamente significativas. El estudio de las pacientes N1 demostró un mayor número de ganglios metastásicos en las pacientes irradiadas respecto a las no irradiadas (1,6±0,7 vs. 1,3±0,6; p=0,02). Las indicaciones más frecuentes de radioterapia de la axila fueron la rotura de la cápsula ganglionar (39,5%) y un grado tumoral elevado (32,6%). La mitad de las pacientes irradiadas (46,9%) presentaban un ganglio centinela afectado sin LA y se corresponden con pacientes en las que se adoptaron los criterios del estudio Z0011. Por el contrario, la mayoría de las pacientes con ganglio centinela afectado que no recibieron radioterapia axilar ni LA presentaban una micrometástasis (33 de 44 mujeres); solo una paciente con micrometástasis realizó LA y radioterapia axilar por presentar una rotura capsular del ganglio centinela a nivel de la micrometástasis.
Características clinicopatológicas de las pacientes con afectación entre 1 y 3 ganglios axilares (N1)
| Radioterapia axilar (n=43) | Sin radioterapia axilar (n=114) | p | |
|---|---|---|---|
| Edad (años)* | 58,3±12,2 | 56,5±11,9 | 0,40 |
| Tamaño tumoral (cm)* | 1,9±0,9 | 1,8±0,9 | 0,48 |
| Tamaño tumoral** | 0,17 | ||
| Tmic | 0 (0%) | 0 (0%) | |
| T1 | 30 (69,8%) | 81 (71,1%) | |
| T2 | 11 (25,6%) | 33 (29,0%) | |
| Tx | 2 (4,7%) | 0 (0%) | |
| Ganglios axilares aislados* | 10,6±9,3 | 11,7±8,7 | 0,47 |
| Ganglios positivos* | 1,6±0,7 | 1,4±0,6 | 0,02 |
| Micrometástasis** | 8 (18,6%) | 44 (38,6%) | 0,09 |
| Ganglios positivos** | 0 (0%) | 0 (0%) | 0,02 |
| 0 | 21 (48,8%) | 83 (72,8%) | |
| 1 | 16 (37,2%) | 22 (19,3%) | |
| 2 | 6 (14,0%) | 9 (7,9%) | |
| 3 | |||
| Estadio TNM** | 0 (0%) | 0(0%) | 0,23 |
| IA | 6 (14,0%) | 24 (21,1%) | |
| IB | 26 (60,5%) | 58 (50,9%) | |
| IIA | 9 (20,9%) | 32 (28,1%) | |
| IIB | 2 (4,7%) | 0 (0%) | |
| No valorable | |||
| Perfil molecular** | 0,72 | ||
| Luminal A | 15 (34,9%) | 45 (39,5%) | |
| Luminal B Her2− | 17 (39,5%) | 30 (26,3%) | |
| Luminal B Her2+ | 1 (2,3%) | 5 (4,4%) | |
| Her2 + | 1 (2,3%) | 3 (2,3%) | |
| Triple negativo | 3 (7,0%) | 11 (9,7%) | |
| No válido | 6 (14,0%) | 20 (17,5%) | |
| Receptores** | |||
| Estrógeno + | 36 (83,7%) | 91 (79,8%) | 0,65 |
| Progesterona + | 27 (62,8%) | 82 (71,9%) | 0,23 |
| Tipo de cirugía** | 0,39 | ||
| Tumorectomía | 26 (60,4%) | 64 (56,1%) | |
| Oncoplastia | 15 (36,6%) | 51 (44,3%) | |
| Cirugía axilar** | 0,24 | ||
| BGC | 20 (46,5%) | 42 (36,5%) | |
| BGC+LA | 20 (46,5%) | 54 (47%) | |
| LA | 3 (7%) | 19 (16,5%) | |
| Quimioterapia** | 38 (88,4%) | 84 (73,7%) | 0,05 |
| Hormonoterapia** | 36 (83,7%) | 92 (80,7%) | 0,66 |
| Anticuerpos** | 2 (4,7%) | 4 (3,5%) | 0,74 |
| Radioterapia** | |||
| Mama | 434 (100%) | 114 (100%) | – |
| Boost en mama | 22 (51,2%) | 50 (43,9%) | 0,52 |
| Supraclavicular | 26 (60,5%) | 2 (1,8%) | <0,001 |
BGC: biopsia de ganglio centinela; LA: linfadenectomía axilar.
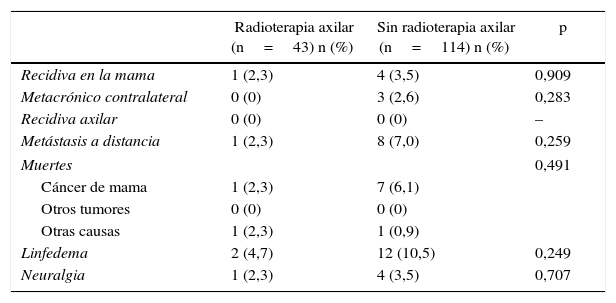
Eventos y supervivencia. La tabla 2 muestra los eventos ocurridos durante el seguimiento en las pacientes N1. Durante el seguimiento se diagnosticaron recidivas mamarias en 11 pacientes (5 pacientes en el grupo N1 y 6 pacientes N0) y tumores metacrónicos de mama contralateral en 14 mujeres (3 en el grupo N1 y 11 pacientes en el N0), lo que supone una incidencia actuarial a 10 años del 2,1 y del 3,3%, respectivamente. La incidencia de recidivas y tumores contralaterales fue similar para las pacientes N1 con y sin radioterapia axilar. No se observaron recidivas axilares durante el periodo a estudio.
Eventos durante el seguimiento en las pacientes N1
| Radioterapia axilar (n=43) n (%) | Sin radioterapia axilar (n=114) n (%) | p | |
|---|---|---|---|
| Recidiva en la mama | 1 (2,3) | 4 (3,5) | 0,909 |
| Metacrónico contralateral | 0 (0) | 3 (2,6) | 0,283 |
| Recidiva axilar | 0 (0) | 0 (0) | – |
| Metástasis a distancia | 1 (2,3) | 8 (7,0) | 0,259 |
| Muertes | 0,491 | ||
| Cáncer de mama | 1 (2,3) | 7 (6,1) | |
| Otros tumores | 0 (0) | 0 (0) | |
| Otras causas | 1 (2,3) | 1 (0,9) | |
| Linfedema | 2 (4,7) | 12 (10,5) | 0,249 |
| Neuralgia | 1 (2,3) | 4 (3,5) | 0,707 |
Variables presentadas en número de pacientes y porcentaje.
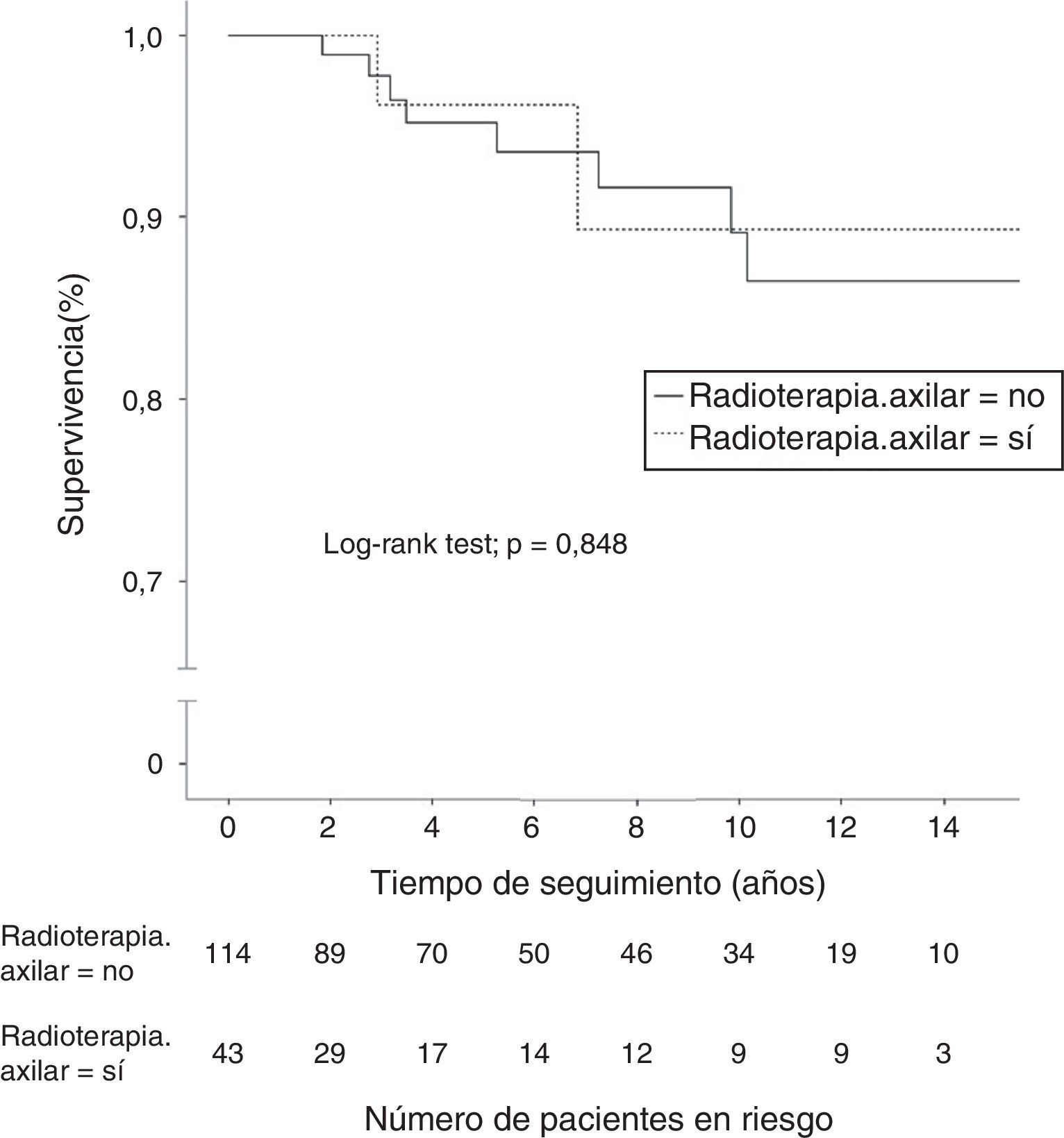
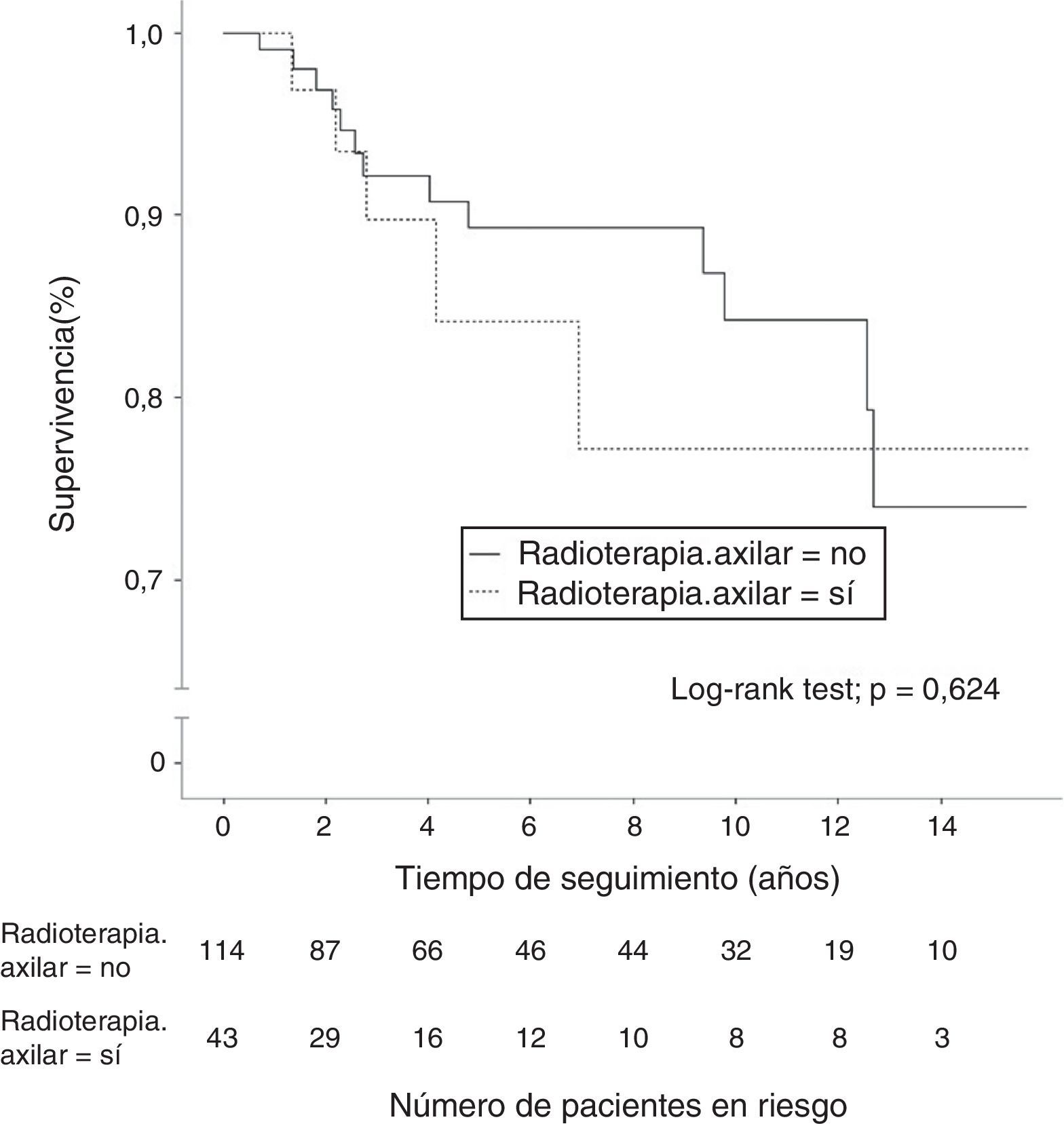
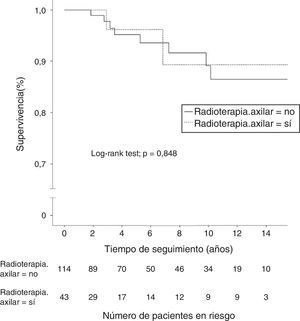
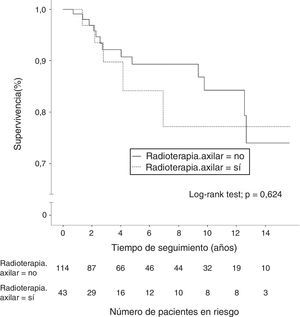
Un total de 40 mujeres (7,4%) fallecieron durante el seguimiento, aunque solo 18 pacientes (3,3%) murieron a causa de su cáncer de mama; 8 de estas pacientes (5,1%) en el grupo N1. Otras 5 mujeres fallecieron por tumores no relacionados con su proceso senológico. La supervivencia global a los 10 años en las pacientes N0 fue de 95,9% (IC 95%: 94,6-97,2%) y de 89,1% (IC 95%: 82,3-96,5%) en las pacientes N1. El grupo de mujeres con afectación ganglionar y radioterapia axilar mostró una supervivencia global a los 10 años del 89,7% (IC 95%: 85,4-94%), similar a la obtenida por las pacientes sin irradiación de la axila (fig. 2). En las enfermas con afectación ganglionar sin radioterapia axilar se evidenció una mayor incidencia de metástasis a distancia y muertes por cáncer de mama, diferencias que no fueron estadísticamente significativas. En las mujeres con afectación ganglionar no se demostraron diferencias estadísticamente significativas en la supervivencia libre de enfermedad a 10 años entre el grupo con irradiación axilar (77,2%; IC 95%: 67,5-86,9%) y el grupo sin radioterapia de la axila (84,3%; IC 95%: 79,6-89%) (fig. 3).
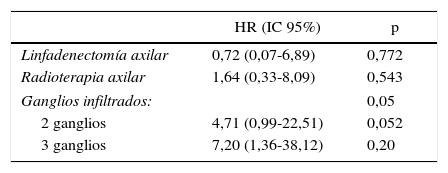
Una vez finalizado el estudio univariado, se realizó un modelo de regresión de Cox multivariado para estimar la supervivencia global de las pacientes con afectación axilar que incluía las variables LA, radioterapia axilar y número de ganglios afectados. No se demostraron diferencias significativas de riesgo de muerte durante el seguimiento en las variables LA e irradiación de la axila. Por el contrario, el número de ganglios afectados se mostró como un factor de riesgo independiente para una menor supervivencia. Así, la afectación de 2 ganglios axilares incrementó el riesgo de muerte en 4,7 veces (HR=4,71; IC 95%: 0,99-22,51); y la afectación de 3 ganglios multiplicó por 7 el riesgo de fallecer respecto a presentar solo un ganglio positivo (HR=7,20; IC 95%: 1,36-38,12) (tabla 3).
Modelo multivariante de regresión de Cox para el análisis de la supervivencia global en pacientes N1
| HR (IC 95%) | p | |
|---|---|---|
| Linfadenectomía axilar | 0,72 (0,07-6,89) | 0,772 |
| Radioterapia axilar | 1,64 (0,33-8,09) | 0,543 |
| Ganglios infiltrados: | 0,05 | |
| 2 ganglios | 4,71 (0,99-22,51) | 0,052 |
| 3 ganglios | 7,20 (1,36-38,12) | 0,20 |
IC: intervalo de confianza; HR: hazard ratio.
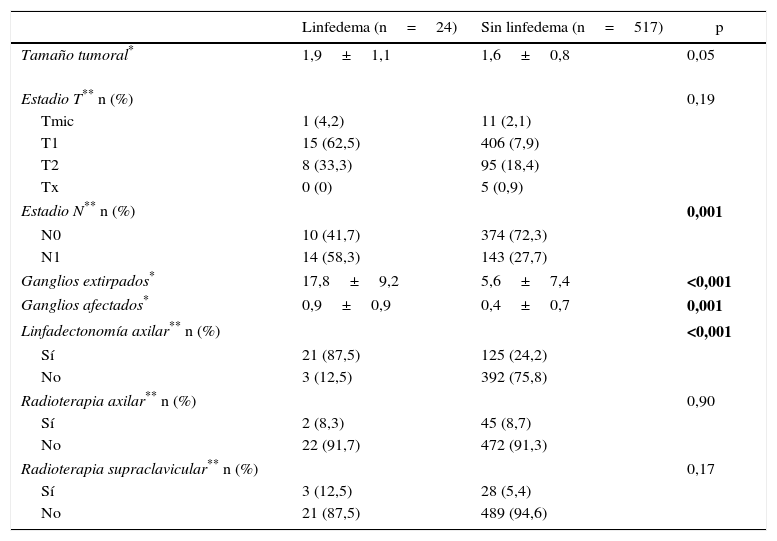
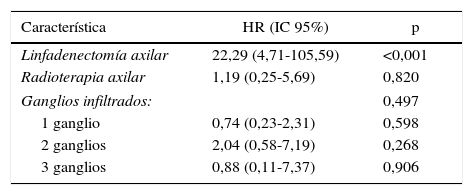
Factores de riesgo de linfedema. Un total de 24 (4,45%) mujeres presentaron linfedema del miembro superior durante el seguimiento (tabla 4). La media de tiempo desde la cirugía hasta el diagnóstico del linfedema fue de 24,6 meses (±6,0). El estudio univariante identificó la afectación ganglionar, la realización de una LA, el número de ganglios axilares extirpados y el número de ganglios afectados como variables relacionadas con la aparición de linfedema. Se realizó un modelo de regresión de Cox multivariado para estimar la incidencia de linfedema que incluyó las variables LA, radioterapia axilar y número de ganglios afectados. Este estudio identificó la LA como el único factor de riesgo para desarrollar un linfedema (HR=22,22; IC 95%: 4,71-105,59; p<0,001) (tabla 5).
Análisis univariado de los factores asociados a la aparición de linfedema
| Linfedema (n=24) | Sin linfedema (n=517) | p | |
|---|---|---|---|
| Tamaño tumoral* | 1,9±1,1 | 1,6±0,8 | 0,05 |
| Estadio T** n (%) | 0,19 | ||
| Tmic | 1 (4,2) | 11 (2,1) | |
| T1 | 15 (62,5) | 406 (7,9) | |
| T2 | 8 (33,3) | 95 (18,4) | |
| Tx | 0 (0) | 5 (0,9) | |
| Estadio N** n (%) | 0,001 | ||
| N0 | 10 (41,7) | 374 (72,3) | |
| N1 | 14 (58,3) | 143 (27,7) | |
| Ganglios extirpados* | 17,8±9,2 | 5,6±7,4 | <0,001 |
| Ganglios afectados* | 0,9±0,9 | 0,4±0,7 | 0,001 |
| Linfadectonomía axilar** n (%) | <0,001 | ||
| Sí | 21 (87,5) | 125 (24,2) | |
| No | 3 (12,5) | 392 (75,8) | |
| Radioterapia axilar** n (%) | 0,90 | ||
| Sí | 2 (8,3) | 45 (8,7) | |
| No | 22 (91,7) | 472 (91,3) | |
| Radioterapia supraclavicular** n (%) | 0,17 | ||
| Sí | 3 (12,5) | 28 (5,4) | |
| No | 21 (87,5) | 489 (94,6) | |
Análisis de regresión de Cox multivariante de factores predictores de linfedema
| Característica | HR (IC 95%) | p |
|---|---|---|
| Linfadenectomía axilar | 22,29 (4,71-105,59) | <0,001 |
| Radioterapia axilar | 1,19 (0,25-5,69) | 0,820 |
| Ganglios infiltrados: | 0,497 | |
| 1 ganglio | 0,74 (0,23-2,31) | 0,598 |
| 2 ganglios | 2,04 (0,58-7,19) | 0,268 |
| 3 ganglios | 0,88 (0,11-7,37) | 0,906 |
IC: intervalo de confianza; HR: hazard ratio.
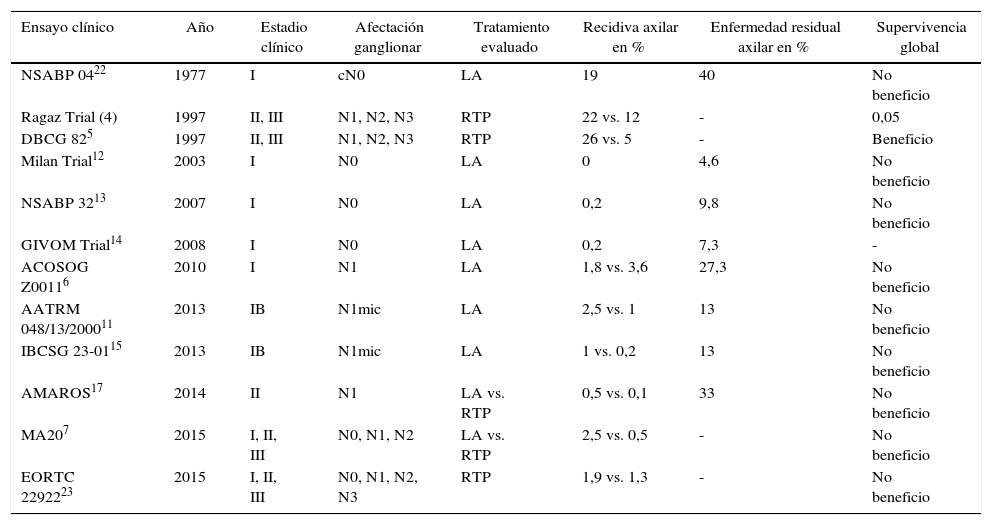
Diversos ensayos clínicos han analizado el impacto del tratamiento axilar en la mujer con cáncer de mama en estadios iniciales (tabla 6). De estos estudios se pueden extraer 3 conclusiones principales.
Resultados de los ensayos clínicos que han analizado el impacto del tratamiento axilar sobre la supervivencia global y libre de enfermedad
| Ensayo clínico | Año | Estadio clínico | Afectación ganglionar | Tratamiento evaluado | Recidiva axilar en % | Enfermedad residual axilar en % | Supervivencia global |
|---|---|---|---|---|---|---|---|
| NSABP 0422 | 1977 | I | cN0 | LA | 19 | 40 | No beneficio |
| Ragaz Trial (4) | 1997 | II, III | N1, N2, N3 | RTP | 22 vs. 12 | - | 0,05 |
| DBCG 825 | 1997 | II, III | N1, N2, N3 | RTP | 26 vs. 5 | - | Beneficio |
| Milan Trial12 | 2003 | I | N0 | LA | 0 | 4,6 | No beneficio |
| NSABP 3213 | 2007 | I | N0 | LA | 0,2 | 9,8 | No beneficio |
| GIVOM Trial14 | 2008 | I | N0 | LA | 0,2 | 7,3 | - |
| ACOSOG Z00116 | 2010 | I | N1 | LA | 1,8 vs. 3,6 | 27,3 | No beneficio |
| AATRM 048/13/200011 | 2013 | IB | N1mic | LA | 2,5 vs. 1 | 13 | No beneficio |
| IBCSG 23-0115 | 2013 | IB | N1mic | LA | 1 vs. 0,2 | 13 | No beneficio |
| AMAROS17 | 2014 | II | N1 | LA vs. RTP | 0,5 vs. 0,1 | 33 | No beneficio |
| MA207 | 2015 | I, II, III | N0, N1, N2 | LA vs. RTP | 2,5 vs. 0,5 | - | No beneficio |
| EORTC 2292223 | 2015 | I, II, III | N0, N1, N2, N3 | RTP | 1,9 vs. 1,3 | - | No beneficio |
La primera, la recidiva axilar es un evento poco frecuente en las pacientes sin afectación ganglionar (N0) o con afectación limitada en la axila (N1), ya que su incidencia oscila entre el 0 y el 3,6%6,12. Estos resultados contrastan con los ensayos realizados en mujeres con afectación masiva axilar (N2, N3) en las que el riesgo de recidiva locorregional se eleva al 22-26%, y disminuye al 5-12% con la radioterapia axilar, tal como evidencian los estudios canadiense4 y danés5.
La segunda conclusión es que la enfermedad residual axilar no evoluciona, necesariamente, a la recidiva axilar. Dos hechos evidencian esta circunstancia. El primero, en los estudios de validación de la BGC las tasas de falsos negativos de la BGC no concuerdan con la incidencia esperada de recaídas axilares, ya que tanto el ensayo de Milán12, como el NSABP3213 y el ensayo GIVOM14 reflejan recaídas axilares del 0,2% pese a de presentar tasas de falsos negativos del 4,6, 9,8 y 7,3%, respectivamente. El segundo hecho hace referencia a la baja incidencia de recaídas axilares en mujeres con afectación metastásica del ganglio centinela en quienes no se ha realizado LA. Los estudios ACOSOG Z00116, AATRM 04811 y IBCSG 23-0115 han demostrado recaídas axilares inferiores al 2,5% a pesar de índices de enfermedad residual del 27, 13 y 13%, respectivamente.
Finalmente, la tercera conclusión de estos ensayos clínicos es que la LA o radioterapia axilar no influyen en la SG de la mujer con cáncer de mama. Así, en las pacientes N0 y N1mic la LA no mejora la SG respecto a la BGC11,13, y en las enfermas N1 la LA tampoco la modifica respecto a la BGC6 ni la radioterapia axilar respecto a la LA7. Nuestro estudio refleja unos resultados similares, la SG y la supervivencia Libre de enfermedad (SLE) a los 10 años en las pacientes N1 fue del 89,7 y del 82,6%, respectivamente, sin diferencias significativas entre pacientes irradiadas y no irradiadas.
El tratamiento axilar en la mujer con cáncer de mama se planifica en función de la etapa clínica de la enfermedad y de los hallazgos histológicos en el tumor primario y en los ganglios axilares. Las pacientes N0 no requieren tratamiento complementario en la axila. En nuestra experiencia este grupo de pacientes no realizaron LA ni radioterapia axilar sin observar recaídas axilares, a pesar de que la tasa de falsos negativos en nuestra fase de validación para BGC (6,8%) nos permite prever un total de 24 mujeres con enfermedad residual en la axila que no progresaron a recaída axilar. Por su parte, las pacientes con afectación ganglionar N2-N3 precisan de un vaciamiento ganglionar y de la radioterapia axilar para alcanzar un control locorregional adecuado.
Finalmente, las mujeres con afectación limitada de los ganglios axilares (N1) constituyen el grupo de discusión sobre la conveniencia o no de establecer tratamientos complementarios a la BGC. Para este grupo con afectación del ganglio centinela se proponen 3 alternativas: el seguimiento, la LA o la radioterapia axilar. La primera opción es válida para las pacientes con afectación micrometastásica del ganglio centinela (N1mic) ya que el ensayo clínico español AATRM04811 y el italiano IBCSG 23-0115 diseñados para este grupo de pacientes han demostrado una incidencia similar de recidivas regionales sin impacto en la supervivencia general. En nuestro estudio la mayoría de las pacientes con afectación del ganglio centinela que no realizaron LA ni radioterapia axilar corresponden a las mujeres con micrometástasis, sin que se observasen recaídas a medio plazo. Por su parte, las pacientes con afectación macrometastásica del ganglio centinela constituyen el grupo de discusión para su manejo regional. Los resultados del estudio ACOSOG Z00116 proponen la observación en este grupo de pacientes tratadas con cirugía conservadora y afectación macrometastásica de hasta 2 ganglios centinela, basándose en que los campos tangenciales mamarios incluyen el nivel I axilar y proporcionan un control adecuado del proceso, circunstancia que no se da en mujeres con una mastectomía. No obstante, la revisión de la planificación radioterápica de las pacientes que participaron en este ensayo clínico16 describe que al menos un 17% de las pacientes recibieron un campo adicional en la región supraclavicular/axilar, posiblemente por factores de riesgo relacionados con el tumor y la paciente. Por su parte, el estudio MA.207 demostró una mejoría del control regional tras la radioterapia axilar en las mujeres con afectación de 1 a 3 ganglios axilares y con factores de riesgo para la recaída, aunque no demostró mejora en la SG. Al igual que los ensayos Z0011 y MA.206,7, nuestro estudio se centra en mujeres en etapas tempranas de la enfermedad y cirugía conservadora de mama, que constituyen un grupo homogéneo para el análisis del control locorregional. Los criterios para la radioterapia axilar en nuestras enfermas con afectación de 1 a 3 ganglios axilares han sido similares al estudio MA.207, lo que ha permitido un control locorregional adecuado para este grupo de mujeres sin evidenciar recaídas axilares durante el seguimiento. Por el contrario, tras la aprobación de los criterios Z0011, a las pacientes con afectación del ganglio centinela sin factores de riesgo para la recaída se les ha propuesto observación con una buena evolución a medio plazo. En nuestra opinión es oportuna la radioterapia axilar en aquellas mujeres con factores de riesgo y afectación del ganglio centinela sin LA, ya que tanto el MA.207 como el AMAROS17 avalan su utilización y demuestran un buen control regional del proceso y una menor tasa de linfedemas respecto a la LA.
Diversos estudios18,19 describen la aparición de la mayoría de los linfedemas en los primeros 48 meses e identifican la radioterapia axilar y la LA como factores de riesgo para el linfedema, con una incidencia cercana al 40% cuando se asocian ambos tratamientos20. Nuestro estudio evidenció una incidencia menor de linfedemas (5%) debido a su diseño retrospectivo, lo que sin duda condiciona una infraestimación de esta secuela. En nuestra experiencia solo se identificó la LA como factor de riesgo para la aparición de linfedema pero no la radioterapia axilar ni la asociación de ambos tratamientos. El estudio AMAROS17 evidencia unos resultados similares con una tasa menor de linfedemas en las pacientes con RA sin LA, por ello, parece lógico complementar el tratamiento regional de las pacientes con afectación limitada de la axila con RA y así disminuir la indicación de la LA y la aparición de linfedemas.
En los próximos años el estudio POSNOC21 proporcionará información sobre el valor de la LA y la RA en mujeres con afectación macrometastásica del ganglio centinela ya que aleatorizará a estas mujeres para observación, LA y RA.
Nuestro estudio presenta varias limitaciones debido a su carácter observacional. Por un lado, la ausencia de recaídas axilares durante el seguimiento impide identificar los factores de riesgo para su aparición y para la supervivencia libre de enfermedad. Igualmente, el tamaño de la muestra no es suficiente para detectar el riesgo relativo de recaída axilar que presenta el grupo sin radioterapia axilar. Por otro lado, el carácter retrospectivo del estudio conlleva una infraestimación en la incidencia del linfedemas en nuestra serie que es inferior a la evidenciada en los estudios prospectivos.
En conclusión, las mujeres con cáncer de mama con afectación ganglionar N1 tratadas con cirugía conservadora presentan una incidencia baja de recaídas axilares. En este grupo de enfermas la irradiación axilar no mejora la supervivencia general, pero contribuye al control regional en aquellas pacientes con factores de riesgo y afectación limitada de los ganglios axilares.
Conflicto de interesesNo existe conflicto de intereses.