La incontinencia fecal es una enfermedad de elevada prevalencia en la población general. Esta enfermedad, comúnmente subestimada, provoca un gran impacto clínico y en la calidad de vida en los pacientes afectados. Varios trabajos han comunicado una prevalencia de esta enfermedad de entre el 2 y el 15% de la población general, con cifras mucho mayores cuando se refiere a poblaciones seleccionadas, como por ejemplo pacientes con edad avanzada. La causa más frecuente de esta enfermedad es la lesión del aparato esfinteriano anal de origen obstétrico. Clásicamente, la presencia de incontinencia fecal debida a lesiones esfinterianas, sobre todo de origen obstétrico en la mujer, era una indicación indiscutible de reparación anterior del esfínter. Actualmente, después de conocer los resultados a largo plazo de esta técnica, junto a los avances en el conocimiento de la incontinencia fecal y al desarrollo de nuevas técnicas diagnósticas y terapéuticas, esta intervención parece estar indicada para casos más seleccionados con defectos amplios. A pesar de esto, existe escasa literatura médica actualizada sobre estas nuevas indicaciones y sus resultados. El objetivo de este trabajo es exponer la evidencia científica existente en cuanto a la indicación actual, los aspectos de la técnica quirúrgica y los resultados de la reparación anterior esfinteriana en el tratamiento de la incontinencia fecal, y aportar también nuestro especial punto de vista en los aspectos controvertidos. Para esto, se realizó una búsqueda bibliográfica a través de la base de datos Medline en la que incluimos artículos publicados entre enero de 1985 y enero de 2009.
Faecal incontinence is a high prevalence disease in the general population. This pathology is commonly under-estimated and causes a great impact on clinical status and on the quality of life of affected patients. The prevalence of faecal incontinence in several studies has been estimated between 2% and 15% of the general population. The prevalence increases if we study selected populations, such as elderly people. The main cause of faecal incontinence is obstetric anal sphincter damage. In the past years, the presence of incontinence due to sphincter lesions, especially the obstetric ones, was an absolute indication of anterior anal sphincter repair. Actually, after knowing the long term follow up results of this technique, as well as the evolving knowledge on faecal incontinence and the development of new diagnostic and therapeutic techniques, this technique might be selected for cases with large sphincter defects. However there is limited information in the current literature on indications, surgical technique and results of anterior sphincter repair. The aim of this review is to analyse scientific evidence on current indications, surgical technique features and results of anterior sphincter repair as a therapy for faecal incontinence, also giving our point of view on controversial issues. A bibliography search was undertaken using Medline database including articles published from January 1985 to January 2009.
La incontinencia fecal es la incapacidad para retener el material fecal hasta que su expulsión sea socialmente aceptable1. Se ha publicado el gran impacto clínico y en la calidad de vida que esta enfermedad provoca en los pacientes que la padecen2. Cada vez existen más datos que confirman la elevada prevalencia de esta enfermedad en la población general, comúnmente subestimada3,4. De hecho, la prevalencia real de esta enfermedad es difícil de conocer, debido a la falta de una definición estandarizada de ésta y a la reticencia de los pacientes en comunicar su enfermedad al propio médico5. Varios trabajos calculan una prevalencia de esta enfermedad de entre el 2 y el 15% de la población general, con cifras mucho mayores cuando se estudian poblaciones con características patológicas o sociales especiales (personas mayores, pacientes institucionalizados o que viven en residencias, etc.)6,7.
La incontinencia fecal es una enfermedad multifactorial en la que concurren varias alteraciones, tales como los cambios en la motilidad intestinal, de la consistencia y volumen de las heces, de la integridad del aparato esfinteriano del canal anal y de su sistema de innervación y finalmente del estado de consciencia del paciente8,9.
En las mujeres, la causa más frecuente de incontinencia fecal es el trauma obstétrico, tras éste hasta el 44% de las puérperas puede presentar un grado variable de disfunción esfinteriana, un tercio de éstas tendrá un grado variable de incontinencia10,11. El traumatismo obstétrico representa también la causa más común de indicación quirúrgica de la incontinencia fecal12. Otras causas importantes son las complicaciones de la cirugía anal, enfermedades neurológicas (accidente cerebrovascular, tumores cerebrales, esclerosis múltiple o enfermedades degenerativas), enfermedades musculares (miastenia o amiloidosis), enfermedades digestivas (colon irritable, enfermedades inflamatorias crónicas o proctitis radical), etc8.
Tal como se ha comentado previamente, existen varios factores que contribuyen a una continencia normal. Sin embargo, es bien conocido el papel destacado que corresponde al aparato esfinteriano anal1. El esfínter anal interno (EAI), formado por músculo liso, presenta una contracción tónica permanente que asegura un cierre del canal anal en reposo7. Habitualmente, su lesión provoca una incontinencia fecal pasiva, sin que el paciente tenga sensación alguna de defecación inminente. El esfínter anal externo (EAE) es un conjunto complejo de músculos estriados, que aumenta de forma refleja y voluntaria la presión anal cuando se elevan las presiones intrabdominales o intrarrectales7. Su lesión habitualmente se traduce en una incontinencia fecal de urgencia, donde el paciente no puede impedir la defecación cuando percibe la inminencia4.
Clásicamente, la presencia de incontinencia fecal con lesiones esfinterianas, sobre todo de origen obstétrico en la mujer, era una indicación indiscutible de reparación anterior del esfínter13. Esta intervención se puede realizar de forma inmediata (incluyendo unas semanas) tras la lesión esfinteriana, o tardía en pacientes con lesiones antiguas y que acuden a consulta del especialista10,11.
En esta revisión nos referiremos únicamente a la reparación tardía del esfínter anal. Actualmente, debido a los resultados a largo plazo de esta técnica, y a los avances en el conocimiento de la incontinencia fecal, existe amplio consenso en indicar esta intervención quirúen pacientes que presenten defectos amplios en el complejo esfinteriano14. A pesar de esto, existe escasa literatura médica actualizada sobre estas nuevas indicaciones y resultados.
El objetivo de este trabajo es exponer la evidencia científica existente en cuanto a la indicación actual, los aspectos de la técnica quirúrgica y los resultados de la reparación anterior esfinteriana en el tratamiento de la incontinencia fecal, y aportar también nuestro especial punto de vista en los aspectos controvertidos. Para ello, se realizó una búsqueda bibliográfica a través de la base de datos Medline que incluyó artículos publicados entre enero de 1985 y enero de 2009, y se introdujeron como parámetros de búsqueda las palabras clave: fecal incontinence, anterior sphincter repair, sphincteroplasty, surgery y results.
Tipos de tratamiento quirúrgico para la incontinencia fecalExiste mucha información de cómo deberían estudiarse los pacientes afectados de incontinencia fecal, sobre todo para intentar seleccionar adecuadamente el tipo de terapéutica más adecuada. Se recomienda un estudio que incluya como mínimo una técnica de imagen, preferentemente ecografía endoanal, que permita detectar la existencia de defectos en el EAI o en el EAE (fig. 1), un estudio funcional con manometría anorrectal para evaluar las presiones anorrectales y, finalmente, un esudio neurofisiológico15.
Mediante éstas podría diferenciarse a los pacientes en 4 grupos tal y como se ha comunicado recientemente16. Se podría diferenciar pues en: incontinencia fecal de origen traumático, de origen neuropático, combinada y, finalmente, idiopática. Esta clasificación podría ser de gran utilidad si consideramos que los mejores resultados con la esfinteroplastia se obtienen en los pacientes del primer grupo.
Sin embargo, en presencia de incontinencia fecal traumática el primer tratamiento indicado es conservador. Estas medidas son fundamentalmente modificaciones en la dieta y en los hábitos individuales del paciente y en la prescripción de fármacos antidiarreicos, tales como la loperamida17,18.
La rehabilitación del suelo de la pelvis mediante técnicas de biofeedback suele complementar el primer tratamiento o utilizarse cuando estas primeras medidas no son efectivas7,19. Un número de pacientes que oscila entre el 30 y el 50% no responderá a las medidas conservadoras por lo que se indicará el tratamiento quirúrgico17,20.
En las últimas 3 décadas, desde que los trabajos de Parks et al se publicaron con las primeras series de pacientes con reparación anterior del esfínter anal, como la conocemos hoy, muchas técnicas quirúrgicas se han descrito para el tratamiento de la incontinencia fecal, algunas de éstas hoy en día no tienen más que un interés histórico21.
Las distintas técnicas quirúrgicas existentes para el tratamiento de la incontinencia fecal se pueden clasificar en intervenciones diseñadas para corregir las anomalías del suelo pélvico, intervenciones diseñadas para crear un nuevo esfínter anal o neoesfínter, tratamiento de estimulación de raíces sacras, intervenciones diseñadas para poder irrigar adecuadamente de manera anterógrada el colon y, finalmente, intervenciones diseñadas para corregir anomalías del esfínter anal17. La reparación anterior esfinteriana que irá dirigida a este último objetivo se fundamenta en la reparación del defecto muscular, sobre todo en los frecuentes casos de las mujeres con lesiones de origen obstétrico17,22,23.
Indicación actual de reparación anterior esfinterianaLa reparación anterior del esfínter anal es la técnica quirúrgica de elección cuando se evidencia un defecto del aparato esfinteriano anal como causa primaria de la incontinencia fecal del paciente10,24. Nos referimos a que exista un defecto en el EAE detectado por exploraciones de imágenes y que no existan otras causas, como una enfermedad neurológica causante del cuadro clínico (ejemplo: esclerosis múltiple)25.
Clásicamente, se consideraba indicación de cirugía reparadora del esfínter anal tardía aquella lesión que provocaba una incontinencia fecal a heces líquidas o sólidas (no sólo a gases), y en la que se detectaba por la exploración física y ecográfica que existía una lesión detectable por técnicas de imagen, sobre todo las que tienen una extensión superior a 90° de la circunferencia26. La Sociedad Americana de Cirujanos Colorrectales considera como indicación de cirugía aquellos pacientes sintomáticos con defectos localizados, sin definir exactamente cuál es el tamaño mínimo de la lesión detectada para indicar esta cirugía25.
Sin embargo, los resultados publicados con esta técnica, y que se discutirán posteriormente con detenimiento, han demostrado que el defecto estructural no es siempre el causante del cuadro funcional del paciente y, por tanto, la tendencia actual es indicar la reparación esfinteriana ante lesiones más extensas27. Sobre todo si tenemos en cuenta que se trata de un procedimiento con una morbilidad no despreciable12,28.
El problema estriba en cómo describir la extensión de las lesiones esfinterianas para analizar cuál es la indicación absoluta (si existe) para una cirugía reparadora. Nuestro grupo ha introducido recientemente en nuestra práctica clínica la clasificación de Starck et al29 para puntuar el grado de gravedad de las lesiones visualizadas mediante ecografía endoanal en función de si afectan a uno o a ambos esfínteres a lo largo del canal anal. Esta clasificación ecográfica quizás en el futuro podrá utilizarse para determinar más adecuadamente el grado de extensión de las lesiones y sentar unas bases para la indicación de esfinteroplastia en estos pacientes24.
No hay duda de que se considera indicación de reparación anterior del esfínter anal aquellas lesiones que por su extensión determinan un defecto anatómico evidente en la exploración física, y no tanto el defecto visualizado en la ecografía30. Nos referimos sobre todo a las lesiones que provocan una falta total del cierre anal o una pérdida total del tabique rectovaginal, que se comportan como verdadera cloaca rectovaginal y ante la que cualquier tipo de tratamiento no reparador, tal como el biofeedback o la estimulación de raíces sacras, no podrá ofrecer ningún beneficio10,31.
Recientemente se ha indicado que la estimulación de raíces sacras podría utilizarse en pacientes con incontinencia fecal y defectos no muy amplios del esfínter anal con resultados clínicos satisfactorios32,33. Este procedimiento permitiría evitar un tratamiento con elevada morbilidad en pacientes que hace años tenían indicación de reparación anterior del esfínter anal, aunque hay que esperar resultados de ensayos clínicos aleatorizados que puedan aportarnos información sobre las características que deberían tener los pacientes incluidos en esta alternativa terapéutica30.
Preparación preoperatoria para una reparación de esfínter analTodavía hoy no hay publicados ensayos clínicos aleatorizados que comparen la necesidad o no de realizar una preparación cólica anterógrada previa a la cirugía, en ausencia de los que la mayoría de los autores siguen aconsejando una preparación estándar del paciente el día antes de la intervención. Nuestra opinión es que la falta de evidencia y la incomodidad que comporta a los pacientes permiten la recomendación de obviar la preparación anterógrada del colon y simplemente puede ser útil el uso de un enema de limpieza la noche anterior o el mismo día.
La necesidad de realizar una profilaxis antibiótica intravenosa previa a este tipo de cirugía tampoco está reflejada en ensayos clínicos aleatorizados. A pesar de esto, los altos índices de infección del sitio quirúrgico determinan que la mayoría de los autores aconseje realizar una profilaxis estándar, por ejemplo con una dosis única de metronidazol y una cefalosporina de 3.a generación vía intravenosa el mismo día de la intervención31.
El cateterismo urinario intraoperatorio, y en algunos casos durante las primeras horas del postoperatorio, se recomienda para evitar los esfuerzos de presión abdominal y las retenciones de orina en el postoperatorio inicial, así como para evitar una mayor contaminación del área quirúrgica.
En los centros europeos la posición del paciente en la mesa operatoria utilizada mayoritariamente es la ginecológica o de litotomía (Lloyd-Davis), en la que el paciente está en decúbito supino, con las piernas separadas y flexionadas sobre la pelvis, y reposa en los estribos31. Sin embargo, los especialistas estadounidenses suelen utilizar una posición en decúbito prono (Prone Jack-knife) con la pelvis en reposo sobre un apoyo blando y las nalgas separadas por unas bandas adherentes. No existe un claro consenso al respecto y cada colocación del paciente tiene unas ventajas e inconvenientes distintos.
Para esta intervención se puede utilizar anestesia de tipo regional (peridural o raquídea) o anestesia general indistintamente. Un aspecto que muchos autores aconsejan es la infiltración de la zona operatoria con preparados de anestésico local con adrenalina o epinefrina diluida para reducir al mínimo la hemorragia de la zona operatoria. Es verdad que no existe una evidencia científica de sus beneficios, pero parece mejorar la exposición de los planos anatómicos. A pesar de esto, hay que considerar también antes de su utilización, el teórico riesgo cardiológico que puede conllevar su uso y, por tanto, hay que consensuar la indicación junto con el anestesiólogo.
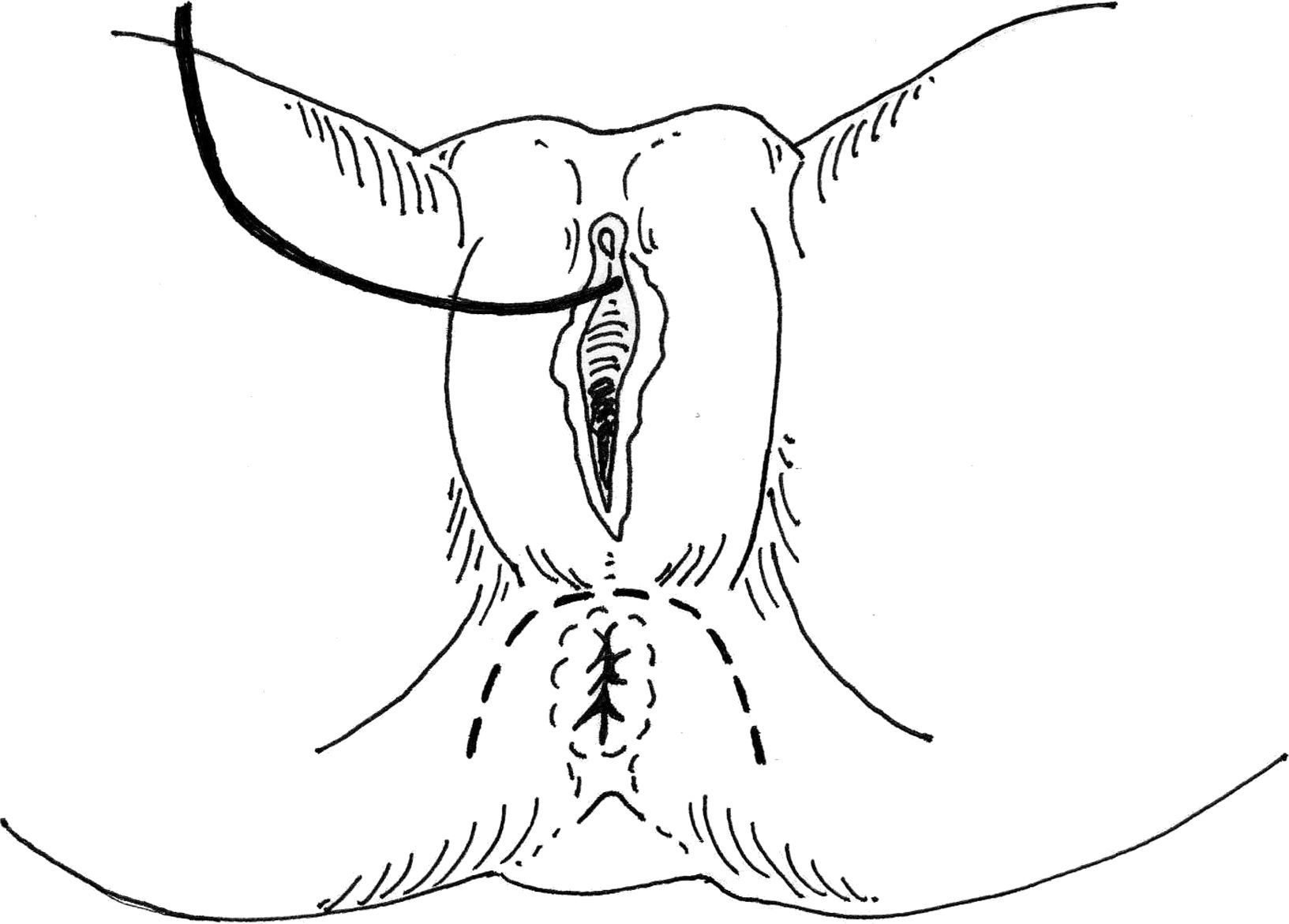
Técnica quirúrgicaLa primera maniobra consiste en la identificación mediante la palpación digital de la lesión esfinteriana, que en el caso de traumatismo obstétrico es una desaparición total de la cuña perineal posterior o una sustitución de ésta por tejido cicatricial34.
Pueden utilizarse varios tipos de incisiones, pero generalmente se realiza una incisión cutánea de 120 a 180° sobre la zona cicatricial (fig. 2) y se progresa la disección unos 5 cm en profundidad para disecar 2 colgajos: uno anterior vaginal y uno posterior anorrectal. Posteriormente, la cicatriz esfinteriana se identifica y se libera23.
Un paso fundamental es seguir lateralmente para reencontrar los extremos musculares o cicatrices, que se liberan progresivamente. Deben disecarse los extremos del esfínter junto al extremo cicatricial en todo su espesor, y para esto puede ser útil el uso de un hilo tractor para exponer sus diferentes márgenes. Esta liberación debe ser suficiente para permitir una sutura correcta de sus extremos con una tensión adecuada (fig. 3). Para esto, algunos autores aconsejan conservar el tejido cicatricial35. Antes de la miorrafia propiamente dicha, se recomienda por algunos autores que los 2 fascículos de los elevadores del ano sean aproximados con puntos de sutura35. Sin embargo, existe controversia en cuanto a la asociación de levatorplastia a la reparación esfinteriana en la mujer. Mientras que algunos autores consideran fundamental esta maniobra, otros han detectado una mayor dispareunia postoperatoria en las pacientes a las que se les practica esta maniobra técnica36.
La reparación del esfínter anal propiamente dicha puede realizarse mediante técnica de superposición de los planos o mediante sutura simple directa37. En el primer caso, los 2 hilos de tracción exponen los extremos esfinterianos y se verifica, al cruzarlos, que han estado suficientemente movilizados para obtener una superposición de arreador de 2cm (fig. 4). La sutura simple se realiza por afrontamiento directo de los 2 extremos esfinterianos. La sutura de los 2 extremos musculares del esfínter anal se realiza usualmente con monofilamento no reabsorbible (PDS®); aunque existen otras preferencias, como el utilizar suturas no reabsorbibles31.
Recientemente se publicó un ensayo clínico aleatorizado en el que pudo demostrarse que no existen diferencias significativas entre la sutura directa de los 2 extremos musculares y la superposición de éstos, aunque estos resultados deberían confirmarse antes de considerar siempre esta técnica35.
Al final de la reparación se recomienda que la herida sea abundantemente irrigada con povidona yodada diluida para disminuir el riesgo de infección. Posteriormente, se realiza cierre del tejido subcutáneo y cierre cutáneo. Algunos autores, al igual que nosotros, consideran que en ocasiones puede ser útil dejar la herida cutánea con algún punto abierto o incluso con un pequeño drenaje para evitar que se acumule líquido, y se produzca una posterior abscesificación de la herida, lo que puede conllevar a la dehiscencia total ésta31 (fig. 5).
Con la evolución de la técnica quirúrgica de reparación esfinteriana han seguido nuevos dilemas y nuevos debates. De absoluta actualidad es la necesidad o no de reparar el EAI de manera individualizada, antes de la reparación del EAE34. Si bien anteriormente la mayoría de los autores no consideraban la necesidad de esta maniobra sobre el EAI debido sobre todo a la dificultad de su disección por su mínimo espesor. Sin embargo, otros autores consideran que la lesión del EAI no es un factor predictivo negativo del éxito de la cirugía de reparación si este último se repara mediante sutura simple en el mismo acto quirúrgico38. Otros grupos optan por una disección más extensa del plano intermuscular y una reparación por superposición del EAI34,39. A pesar de esta polémica, actualmente no hay suficiente evidencia científica para aconsejar la reparación sistemática y aislada del EAI en la cirugía de reparación esfinteriana.
Se ha demostrado mediante un ensayo clínico aleatorizado que no es necesario realizar una colostomía de protección en la cirugía reconstructiva anal40,41. Por esta razón, también nuestro punto de vista es que la realización de colostomía sistemática no está justificada en el tratamiento quirúrgico de la incontinencia fecal, incluso en el caso de procedimientos complejos o de reintervención.
Cuidados postoperatoriosAlgunos autores aconsejan que en el postoperatorio el paciente realice una dieta precoz rica en fibra, abundante ingesta hídrica e indicar la prescripción de laxantes si es necesario. Todo esto dirigido a evitar que las primeras deposiciones sean de consistencia dura, lo que podría provocar en teoría una lesión de la sutura quirúrgica o simplemente que la defecación fuera dolorosa para el paciente.
El reposo intestinal, es decir, el evitar la dieta oral durante unos días del postoperatorio como un método para proteger la sutura quirúrgica se recomendaba clásicamente hasta 5 días tras esta intervención. En un ensayo clínico aleatorizado, Nessim et al demostraron que esta maniobra no era necesaria en el postoperatorio de la esfinteroplastia42.
Las complicaciones quirúrgicas inmediatas incluyen la infección de la herida quirúrgica (24%) y la dehiscencia de ésta (10%)31. La importancia de esta última complicación es que puede conllevar posteriormente un fracaso funcional de esta cirugía o incluso complicaciones mayores, como la fístula rectovaginal, que pueden requerir ulteriores cirugías. Para evitar que la infección de la herida quirúrgica se convierta en un absceso y que pueda tener consecuencias funcionales negativas se recomienda, por tanto, que ante la mínima sospecha clínica de infección se realice una apertura de ésta43.
Resultados funcionalesEl seguimiento de los pacientes debería realizarse mediante la evaluación clínica de la incontinencia fecal con los conocidos sistemas de gravedad y la evaluación de la calidad de vida asociada a la incontinencia fecal. Aunque no existe consenso entre los especialistas, el sistema de puntuación de Wexner44 o el del Hospital de St. Mark45 son los más utilizados en la evaluación clínica, y la escala de calidad de vida asociada a incontinencia fecal descrita por Rockwood et al2 es una buena herramienta para la evaluación de la calidad de vida ya que se validó a la lengua española hace ya algunos años46.
Las primeras series de pacientes publicadas en la década de 1970 y de 1980 referían unos resultados muy esperanzadores de esta técnica quirúrgica, especialmente los estudios con un seguimiento clínico inferior a los 3 años, que reportaban resultados satisfactorios en un 70–80% de los pacientes operados17,47,48. En la tabla 1 están representadas las series más relevantes publicadas con seguimiento a corto plazo. Estas primeras experiencias determinaron que durante muchos años la mayoría de los pacientes con incontinencia fecal y defecto esfinteriano se intervinieran quirúrgicamente.
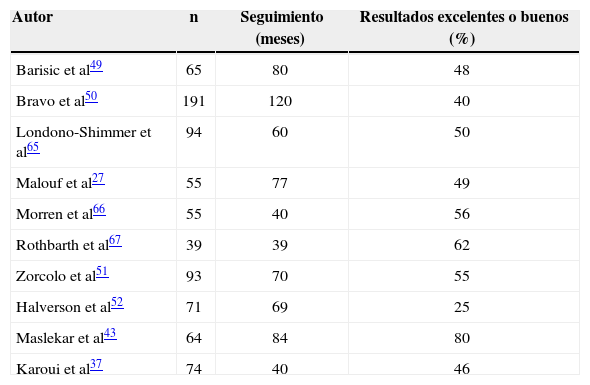
Posteriormente, y con la experiencia, se pudo observar que estos resultados no se confirmaron en los estudios que tenían un seguimiento a largo plazo de los pacientes operados, donde se observa ya un invariable deterioro clínico a partir de los 3 años17,27,49–52. En la tabla 2 se presentan los resultados de series más relevantes de pacientes con seguimiento superior a los 3 años.
Series de pacientes con reparación anterior del esfínter anal por incontinencia fecal con seguimiento postoperatorio superior a los 3 años
| Autor | n | Seguimiento (meses) | Resultados excelentes o buenos (%) |
| Barisic et al49 | 65 | 80 | 48 |
| Bravo et al50 | 191 | 120 | 40 |
| Londono-Shimmer et al65 | 94 | 60 | 50 |
| Malouf et al27 | 55 | 77 | 49 |
| Morren et al66 | 55 | 40 | 56 |
| Rothbarth et al67 | 39 | 39 | 62 |
| Zorcolo et al51 | 93 | 70 | 55 |
| Halverson et al52 | 71 | 69 | 25 |
| Maslekar et al43 | 64 | 84 | 80 |
| Karoui et al37 | 74 | 40 | 46 |
En algunos estudios se ha observado una mejoría en la calidad de vida del paciente intervenido sin una evidente mejoría clínica de los síntomas funcionales. Este aspecto característico de los trastornos funcionales digestivos complica enormemente obtener datos de utilidad al analizar las series publicadas53.
Como posibles causas de los malos resultados de esta técnica quirúrgica a largo plazo, los autores indican la posibilidad de una lesión nerviosa inadvertida durante la cirugía (o durante el parto previa a la intervención) o un progresivo deterioro de las fibras musculares suturadas27,48. A pesar de esto, no se conocen con precisión cuáles son los factores pronósticos preoperatorios que determinen la evolución de los pacientes y que avalen, por tanto, estas hipótesis.
Algunos autores recomiendan estudiar nuevamente con técnicas de imagen, como la ecografía endoanal, al paciente que tenga malos resultados, pues puede ocurrir que el paciente tenga nuevamente un defecto esfinteriano que sea indicación de cirugía31,54. De hecho, están publicadas varias series de pacientes a los que se les realizó una segunda o tercera reparación del esfínter anal, la denominada reesfinteroplastia con resultados clínicos esperanzadores17,55.
Complementar el tratamiento quirúrgico con sesiones de rehabilitación funcional del suelo pélvico mediante biofeedback parece que podría mejorar los resultados de esta técnica12. Sobre todo, teniendo en cuenta que no sólo tendrá un efecto beneficioso en términos de funcionalidad, sino que bajo nuestro punto de vista educará al paciente en algunos aspectos relevantes en los resultados, tales como dietas especiales o reeducación del hábito defecatorio10,22.
Factores predictivos de evolución tras reparación anterior del esfínter anal externoEn los últimos 10 años se han realizado varios trabajos que intentaron estudiar la presencia de factores que pudieran predecir la evolución clínica tras una reparación anterior del esfínter anal.
Los resultados de estos trabajos son de difícil interpretación porque la mayoría de las series incluyen un escaso número de pacientes con características basales muy heterogéneas. Además, el seguimiento es corto en muchas ocasiones y la falta de datos basados en exploraciones funcionales y de un cuestionario estandarizado y validado de gravedad de incontinencia fecal no permiten de una manera clara obtener conclusiones56,57.
Oberwalder et al38 determinaron que una lesión preexistente de EAI no excluye el éxito de una reparación anterior si se compara con un defecto aislado del EAE. Por esta razón, los pacientes que presentan lesiones combinadas de ambos esfínteres pueden considerarse como buenos candidatos para este tipo de cirugía. En 1998 Gilliland et al58 no encontraron correlación entre el número de partos previos, el antecedente de una esfinteroplastia previa, la etiología y la duración de la incontinencia, la extensión de la lesión observada mediante ecografía y los resultados de la cirugía. En este mismo trabajo se observaba una correlación entre la lesión previa de los nervios pudendos y los resultados quirúrgicos negativos a largo plazo, que se confirmaron en trabajos posteriores. Finalmente, algunos autores han comunicado que los resultados de la manometría anorrectal preoperatoria podrían ser predictivos de los resultados de la cirugía56.
En cuanto a la técnica quirúrgica, Baig et al concluyen en su revisión de los factores predictivos de éxito de la cirugía de reparación esfinteriana que las condiciones óptimas antes de la cirugía son la ausencia de cirugía previa, la preservación de la cicatriz, la ausencia de lesiones de los nervios pudendos, una sensibilidad rectal conservada en un paciente joven, no ser obeso y con un defecto aislado del EAE22,31,56.
En conclusión, la esfinteroplastia es una técnica quirúrgica indicada en los casos de incontinencia fecal a heces líquidas o sólidas cuyo origen fisiopatológico sea una lesión traumática del EAE. Sobre todo estaría indicada en los casos en que pueden descartarse otras causas diferentes de la lesión esfinterinana. Los factores predictivos de mala evolución con esta técnica son sobre todo la presencia de lesiones neurológicas asociadas.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.