Introducción. El objetivo de este estudio fue evaluar la seguridad y eficacia de la sonda nasogástrica y la alimentación oral precoz en cirugía colorrectal.
Pacientes y métodos. Hemos realizado un estudio multicéntrico, prospectivo y no aleatorizado que incluía a pacientes sometidos a cirugía colorrectal electiva. Los grupos de estudio fueron: grupo 1: sonda nasogástrica postoperatoria; grupo 2: sin sonda nasogástrica y dieta oral progresiva habitual, y grupo 3: sin sonda nasogástrica y alimentación oral precoz. Las variables analizadas fueron: presencia de náuseas y vómitos, necesidad de colocación de la sonda nasogástrica, tolerancia a la dieta oral, día de comienzo de peristalsis audible, inicio de tránsito para gases y heces, uso de fármacos antieméticos, grado subjetivo de bienestar postoperatorio y aparición de complicaciones.
Resultados. Al final del estudio se recibieron 406 encuestas. La distribución ha sido: grupo 1: 200 pacientes (49,3%), grupo 2: 152 pacientes (37,4%) y grupo 3: 54 pacientes (13,3%). La aparición de peristaltismo audible, el inicio de tránsito a gases y heces, así como la tolerancia a la alimentación oral, fueron más precoces en los grupos 2 y 3 (sin sonda nasogástrica) que en el grupo 1, con diferencias estadísticamente significativas (p < 0,05). El grado de comodidad postoperatoria fue mayor en los grupos sin sonda nasogástrica. Las complicaciones aparecieron de forma similar en todos los grupos.
Conclusiones. La alimentación oral precoz y la restricción del uso de sonda nasogástrica en cirugía colorrectal electiva son seguras y sin desventajas en relación con el uso sistemático de SNG y dieta oral progresiva.
Introduction. The objective of this study was to evaluate the safety and efficacy of using a nasogastric tube (NGT) and early oral feeding in colorectal surgery.
Patients and methods. We have performed a prospective, nonrandomized, multicenter study of patients undergoing elective colorectal cancer. The following study groups were established: group 1, postoperative NGT; group 2, no NGT, standard gradual oral feeding; and group 3, no NGT, early oral feeding. The variables analyzed were: presence of nausea and vomiting, need for NGT placement, tolerance to oral feeding, days to audible peristalsis, days to passage of flatus and feces, use of antiemetics, subjective postoperative well-being and development of complications.
Results. A total of 406 surveys were returned, distributed among the groups as follows: group 1, 200 patients (49.3%); group 2, 152 patients (37.4%) and group 3, 54 patients (13.3%). Audible peristalsis, passage of flatus and feces and tolerance to oral feeding occurred significantly earlier in groups 2 and 3 (without NGT) than in group 1 (p < 0.05). The degree of postoperative comfort was greater in the patients without NGT. The rate of complications was similar in all three groups.
Conclusions. Early oral feeding and restriction of the use of the NGT are safe measures in elective colorectal surgery and are not associated with any disadvantages when compared with the systemic use of the NGT and gradual oral feeding.
Introducción
Una encuesta reciente1 sobre el empleo de descompresión nasogástrica en cirugía colorrectal electiva, realizada entre cirujanos españoles de todo el sistema nacional de salud, reveló que continúa empleándose de forma rutinaria en un elevado porcentaje de casos. De esta encuesta se deduce que los cirujanos asumen que la sonda nasogástrica (SNG) reduce las náu seas, los vómitos y el íleo postoperatorio. Probablemente, la razón de esta práctica obedece a un planteamiento clásico, en el que desempeñan un papel muy importante el aprendizaje por "escuela quirúrgica", las preferencias y experiencia personal del cirujano, y no se fundamenta en los datos publicados en la bibliografía médica. Existe actualmente un cuerpo de doctrina en contra de esta actitud clásica, que curiosamente ha surgido en su mayor parte con la aparición de la cirugía laparoscópica. Estudios prospectivos2-6 recientes no encuentran diferencias entre el empleo o no de aspiración nasogástrica en el postoperatorio de la cirugía colorrectal, ni entre la introducción de alimentación oral precoz y el mantenimiento de un ayuno postoperatorio clásico hasta que se reinicia el peristaltismo. Además, confirman que con esta actitud el postoperatorio es más cómodo, y se reducen las complicaciones sépticas y los problemas relativos a la nutrición parenteral del paciente. Por ese motivo se ha promovido desde la Sección de Coloproctología de la Asociación Española de Cirujanos un estudio clínico prospectivo con el objetivo de evaluar la seguridad y eficacia del empleo de SNG y alimentación oral precoz en cirugía colorrectal electiva.
Pacientes y métodos
Con la finalidad de alcanzar el objetivo mencionado, se diseñó un estudio sobre la utilidad de la SNG y la alimentación precoz tras cirugía colorrectal electiva, que fue remitido a servicios de cirugía de todo el Estado español entre marzo de 1997 y octubre de 1998. Se recibieron 406 encuestas que fueron todas ellas cumplimentadas por cirujanos de plantilla de 9 hospitales (tabla 1) de todo el territorio nacional.
Se trata de un estudio prospectivo, no aleatorizado, que incluía a pacientes sometidos a cualquier tipo de cirugía co lorrectal electiva, siempre realizada por vía abdominal, ya fuera abierta o laparoscópica. Se excluyeron los pacientes operados con carácter urgente o con signos de suboclusión intestinal en el momento de la cirugía, aunque ésta fuera electiva.
Ante la imposibilidad de realizar un estudio aleatorizado por no tratarse de un ensayo clínico, cada cirujano decidía preoperatoriamente según su criterio, experiencia o conocimiento de la bibliografía, una de las tres opciones posibles:
1. Mantenimiento de la SNG en el postoperatorio hasta que lo juzgase conveniente en función de uno de estos dos criterios: inicio del peristaltismo audible o inicio de la expulsión de gases.
2. Retirada de la SNG inmediatamente después de la cirugía (en el quirófano) e introducción de la alimentación oral tras iniciarse el peristaltismo audible o la expulsión de gases. Se progresaba hacia una dieta normal en las siguientes 24-72 h si la tolerancia había sido buena (ausencia de vómitos o distensión abdominal).
3. Retirada de la SNG inmediatamente después de la cirugía (en quirófano) e inicio de la alimentación oral el primer día del postoperatorio, progresando hacia una dieta normal en las siguientes 24-72 h si el paciente toleraba dicha alimentación (ausencia de vómitos o distensión abdominal).
La SNG se insertaba en cualquier grupo de estudio ante dos episodios de vómitos de más de 100 ml aproximadamente, o en caso de distensión abdominal clínicamente manifiesto. No se administraba medicación antiemética profiláctica. En caso de utilizarse con fines terapéuticos por aparición de náuseas o vómitos, se hacía constar en el protocolo de la encuesta.
Las variables analizadas en el postoperatorio de cada paciente fueron: presencia de náuseas, vómitos, necesidad de colocación de SNG, tolerancia a la dieta oral, día de inicio del peristaltismo a la auscultación, día de inicio del tránsito para gases y para heces, empleo de fármacos antieméticos, grado subjetivo de comodidad del paciente, aparición de molestias nasofarín geas y complicaciones postoperatorias mayores (dehiscencia de sutura, evisceración, complicaciones respiratorias, complicaciones de herida). El grado subjetivo de bienestar postoperatorio reflejado por el paciente se midió en unidades arbitrarias entre 0 (malo) y 5 (máxima comodidad) y en relación con la aparición de náuseas, vómitos, distensión, dolor abdominal, etc.
Los resultados obtenidos fueron tratados estadísticamente con el programa SPSS 7.0 utilizando las pruebas de la *2 y de Kruskal-Wallis. El grado de significación estadística se consideró para un valor p < 0,05.
Resultados
La relación de los 9 hospitales que participaron en el estudio se encuentra expuesta en la tabla 1. El proceso patológico más frecuente que motivó la intervención quirúrgica fue la neoplasia, seguida de la enfermedad diverticular (tabla 2). La cirugía laparoscópica fue poco representativa, realizándose solamente en 11 casos (2,7%). El número de pacientes incluido en los diferentes grupos de estudio fue: grupo 1, 200 pacientes (49,3%); grupo 2, 152 pacientes (37,4%), y grupo 3, 54 pacientes (13,3%). Los tres grupos fueron homogéneos en cuanto a edad, sexo, diagnóstico y tipo de cirugía practicada.
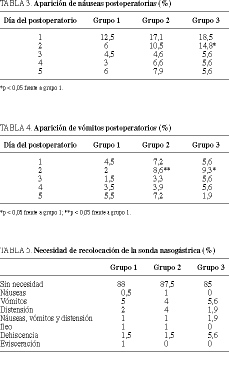
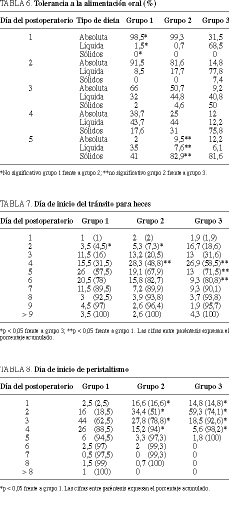
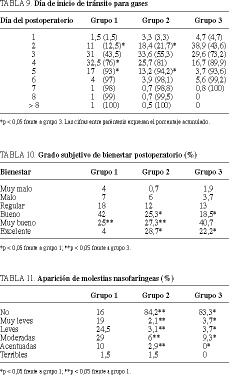
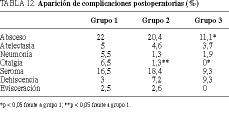
La aparición de náuseas en los primeros 5 días del postoperatorio fue más frecuente en el grupo 3, con diferencias estadísticamente significativas (p < 0,05) respecto a los pacientes del grupo 1, en los cuales se mantenía la SNG en el segundo día del postoperatorio (tabla 3). Lo mismo sucedió con la aparición de vómitos, que fue más frecuente en los grupos sin SNG (grupos 2 y 3), con significación estadística (p < 0,05) respecto al grupo con SNG (grupo 1) en el segundo día del postoperatorio (tabla 4). No hubo necesidad de colocar la SNG en la mayoría de pacientes en los que no se hizo al inicio. En el caso en que existiera necesidad de colocarla, el motivo más frecuente fue la aparición de náuseas y la presencia de distensión abdominal (tabla 5). La tolerancia a la ingesta oral (tabla 6) y el inicio del tránsito para heces (tabla 7) fueron más precoces en los pacientes del grupo 3, con diferencias estadísticamente significativas respecto a los otros 2 grupos (p < 0,05). Los ruidos peristálticos aparecían antes en los pacientes de los grupos 2 y 3 que en los pacientes del grupo 1, con diferencias estadísticamente significativas (p < 0,05), apreciándose que en más del 50% de los pacientes de los grupos sin SNG se iniciaba el peristaltismo en el segundo día del postoperatorio (tabla 8). El inicio del tránsito para gases también fue más precoz en los pacientes no portadores de SNG respecto a los pacientes con SNG, con significación estadísticamente significativa (p < 0,05) (tabla 9). El grado de comodidad postoperatoria fue significativamente mejor en los pacientes que no llevaban SNG (p < 0,05) (tabla 10). La aparición de molestias nasofaríngeas fue mayor, con di ferencias significativas, en el grupo con SNG (p < 0,05) (ta bla 11).
La complicación postoperatoria más frecuente en los tres grupos fue la infección de herida. En cuanto al resto de complicaciones (atelectasia, neumonía, otalgia, seroma, dehiscencia de sutura, evisceración) sólo han existido diferencias estadísticamente significativas en la aparición de otalgia, que fue más frecuente en los pacientes portadores de SNG (p < 0,05) (tabla 12). La estancia media postoperatoria fue de 12,12 días (DE = 8,15 días), siendo la estancia más corta la del grupo 3, que fue de 10,4 días (DE = 7,09 días), sin diferencias estadísticamente significativas respecto a los otros grupos.
Discusión
Tradicionalmente ha sido un dogma en la cirugía gastrointestinal la intubación nasogástrica postoperatoria como requisito indispensable del tratamiento, argumentándose que puede prevenir o disminuir el íleo postoperatorio, las complicaciones de herida y los problemas anastomóticos. Lo mismo ha ocurrido con la restricción de la ingesta oral, cuyo restablecimiento de forma clásica ha sido muy prudente y progresivo, normalmente cuando se iniciaba el peristaltismo intestinal.
A partir de los años sesenta se comienza a cuestionar el uso habitual de la SNG por no considerarse necesaria, además de poder ocasionar complicaciones7. Desde entonces, varios investigadores2,3,6 han demostrado que el uso rutinario de la SNG en el postoperatorio de la cirugía abdominal es innecesario y puede ser eliminado de forma segura. Racette et al3, en un estudio prospectivo aleatorizado realizado en pacientes sometidos a resección de colon de forma electiva, demostraron que había mínimas diferencias entre los portadores o no de SNG, siendo la morbilidad y la estancia postoperatoria similares en ambos grupos. Concluyeron que el empleo rutinario de SNG es innecesario y puede ser omitido de forma segura. Previamente, Colvin2, en un estudio similar, ya había extraído idénticas conclusiones.
A pesar de todas estas evidencias respecto a la escasa utilidad de la SNG, parece que los cirujanos encuestados prefieren utilizarla, puesto que casi el 50% de pacientes fueron portadores de la misma. Este hecho de difícil interpretación es raro que se deba a la diferente complejidad y/o duración de la cirugía de cada grupo, dada la homogeneidad de los grupos en cuanto a enfermedad y tipo de cirugía. Probablemente obedezca a razones de la formación y experiencia personal o "escuela quirúrgica"
.
Al igual que otros estudios, los resultados de nuestro trabajo cooperativo tampoco ha demostrado diferencias entre los grupos sin SNG y el grupo con SNG en relación con la aparición de complicaciones (salvo en la existencia de otalgia, que fue más frecuente si se colocaba SNG), con la estancia postoperatoria o con la necesidad de colocar la SNG. Estos hallazgos parecen totalmente lógicos, puesto que no hay razones fisiopatológicas evidentes que indiquen que la SNG pueda aumentar o disminuir la morbilidad postoperatoria, así como acortar o alargar la estancia tras la cirugía. Sin embargo, la aparición de náuseas y vómitos postoperatorios fue significativamente (p < 0,05) más frecuente en los grupos de estudio sin SNG en los primeros días del postoperatorio. No obstante, la aparición del peristaltismo intestinal y el tránsito para gases y heces fue más precoz de forma significativa (p < 0,05) en los grupos sin SNG. Todos estos resultados son de difícil explicación, dada la complejidad de los mecanismos que intervienen tras la agresión quirúrgica y de la motilidad gastrointestinal.
Con el restablecimiento de la alimentación oral en la cirugía intraabdominal ha ocurrido algo similar a lo que sucede con el empleo de la SNG. Así, con la introducción de la cirugía laparoscópica en los años noventa se ha vuelto a replantear el interés por el tema8. Algunos estudios en este tipo de cirugía afirman que, al existir menor manipulación gastrointestinal, se reduce o elimina el íleo postoperatorio y, por ello, se puede administrar de forma precoz alimentación oral9,10.
También existen estudios prospectivos en cirugía colorrectal abierta4,5,11-13. En 1994, Bufo et al12 realizaron un estudio prospectivo no aleatorizado demostrando que la alimentación oral precoz en cirugía colorrectal electiva es segura. Posteriormente, Reissman et al5, Hartsell et al4 y Ortiz et al11 realizaron estudios prospectivos aleatorizados para evaluar la tolerancia oral precoz en pacientes sometidos a cirugía colorrectal, no encontrando diferencias significativas respecto a la aparición de náuseas y vómitos, necesidad de reinserción de SNG, duración del íleo postoperatorio, estancia hospitalaria y porcentaje de complicaciones postoperatorias. Tras la obtención de estos resultados, los autores aconsejan el restablecimiento precoz de la alimentación oral en cirugía colorrectal y también se cuestionan si el inicio de la alimentación oral sólo con dieta líquida puede ser nutricionalmente subóptimo e innecesario y, por ello, se debería realizar con sólidos13.
En nuestro estudio se corrobora lo descrito en los artículos mencionados y, además, hemos observado que el grupo con alimentación postoperatoria precoz ha presentado una mejor tolerancia a la alimentación oral y un inicio del tránsito intestinal más temprano de forma significativa respecto a los otros dos grupos de estudio (más del 70% de los pacientes del grupo 3 inician el peristaltismo intestinal al segundo día y el tránsito para gases al tercer día). Además, no se ha encontrado significación estadística en cuanto a la aparición de complicaciones postoperatorias ni en relación con la estancia hospitalaria. De estos resultados se desprende, al igual que en otros estudios prospectivos, que la alimentación oral precoz es satisfactoria y segura. Por otra parte, también se ha constatado que los pacientes con dieta oral progresiva inician el tránsito intestinal más precozmente que los del grupo de estudio con SNG postoperatoria.
En conclusión, podemos afirmar que la mejor tolerancia y más pronta recuperación del tránsito intestinal en los grupos de estudio sin SNG, junto con un mayor grado de bienestar post operatorio, sin que existan complicaciones postoperatorias significativas, abogan por no utilizarla de forma rutinaria. La alimentación oral precoz ha demostrado ser segura y posible en cirugía colorrectal electiva.
Los resultados obtenidos en nuestro estudio cooperativo nacional deben ser tomados con cautela, al no ser un estudio aleatorio. Sin embargo, coinciden con los estudios publicados en la bibliografía, y deben enfocarse más como una tendencia que como una norma en el modo de actuación en el control post operatorio de la cirugía colorrectal.
Agradecimiento
Es imprescindible expresar nuestro agradecimiento a los doctores que nos han remitido las encuestas, cumplimentadas por cirujanos de sus hospitales, ya que sin su inestimable ayuda no hubiera sido posible la realización de este estudio:
Dr. Bernal del Hospital General Universitario de Valencia, Dres. Marcelino Méndez y Francisco Miguel González del Hospital General Universitario de Murcia, Dr. Fradejas del Hospital Universitario de Getafe, Dr. Errasti del Hospital Txagorritxu de Vitoria, Dr. Muntané del Complejo Hospitalario Parc Taulí de Sabadell, Dr. Rosado del Hospital La Inmaculada de Huercal-Overa, Dr. Ruiz del Hospital Arnau de Vilanova de Valencia y, finalmente, al Dr. Aguiló del Hospital Lluís Alcanyís de Xàtiva.