Las adherencias son la causa más importante de oclusión intestinal, suponen un 25% de las consultas por dolor abdominal. Con un correcto manejo de este cuadro, la mortalidad asociada puede ser menor de un 5-10%. El Gastrografin® puede ayudar a ello.
ObjetivoLa aplicación de un protocolo de manejo de la oclusión intestinal adherencial con Gastrografin® es segura y permite disminuir la estancia hospitalaria y el tiempo de indicación de cirugía por fallo del tratamiento conservador.
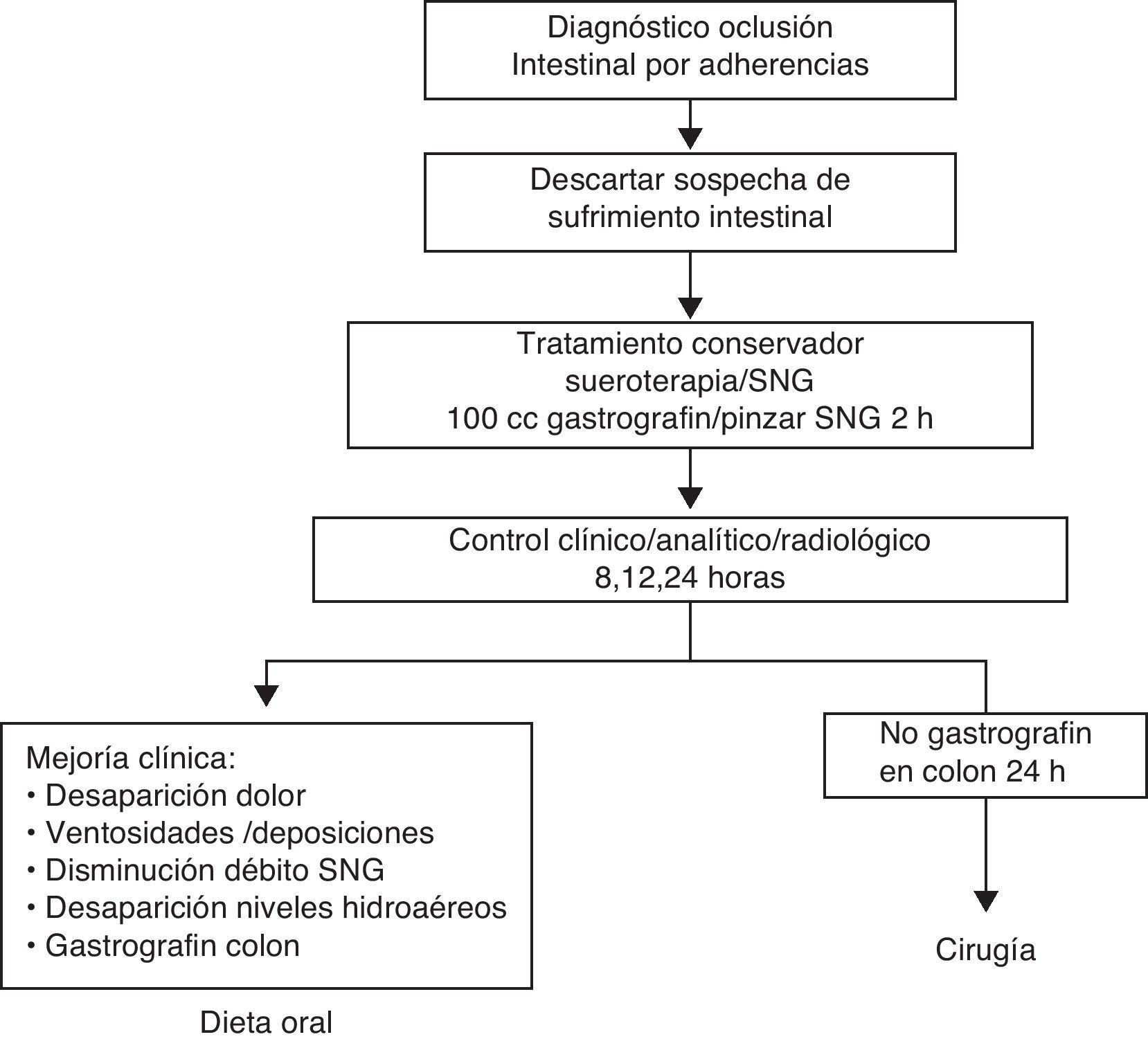
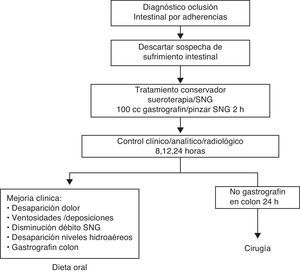
Material y métodoEstudio prospectivo observacional, siguiendo un protocolo preestablecido. Una vez diagnosticado el cuadro, descartadas otras causas de oclusión y la presencia de sufrimiento intestinal, se administra Gastrografin® y se inicia tratamiento conservador. Si el Gastrografin® pasa al colon en el control de las 8, 12 o 24 h posteriores a su administración, se considera la oclusión como parcial, se inicia dieta oral y se evalúa el alta. Si no pasa el contraste a las 24 h, se indica cirugía.
ResultadosDesde enero de 2009 hasta diciembre de 2011, se trataron 211 episodios (164 pacientes). En 170 episodios se administró contraste con llegada del mismo al colon en 142 episodios (104 episodios a las 8 h, 11 a las 12 h y 27 a las 24 h) Se intervien a 28 pacientes por fallo del tratamiento conservador y a 5 por otras causas.
ConclusionesLa aplicación de un protocolo en el que se incluye el uso de Gastrografin® en la oclusión intestinal adherencial es seguro y permite tomar decisiones terapéuticas con mayor celeridad y con una menor estancia hospitalaria.
Adhesions are the most important cause of intestinal obstruction. Approximately 25% of surgical admissions for acute abdominal conditions are due to intestinal obstruction. Better diagnostic and treatment methods of intestinal obstruction could potentially reduce mortality rate to 5-10%. Gastrografin® could contribute to this achieve this.
AimTo present a protocol to treat adhesion intestinal obstruction with Gastrografin® that is safe, and allows shorter hospital stays and shorter time between admission and surgery.
Material and methodsAll patients with adhesion intestinal obstruction without symptoms of strangulation were treated with Gastrografin®, intravenous fluids and nasogastric tube. Those in whom contrast reach the colon in 8, 12 or 24hours were considered to have partial obstruction, and were fed orally. If Gastrografin® failed in the following 24hours, a laparotomy was performed.
ResultsOut of a total of 211 episodes (164 patients), 170 episodes received contrast and in 142 cases Gastrografin® reached the colon (104 episodes at 8h, 11 at 12h, and 27 at 24h). A laparotomy was required in 28 patients because of failed treatment, and in another 5 for other causes.
ConclusionsA management protocol for adhesion intestinal obstruction with Gastrografin® is safe, reduces morbidity and mortality, and leads to a shorter hospital stay.
El cuadro de oclusión intestinal es una entidad frecuente en el Servicio de Urgencias ya que supone el 25% de las consultas por dolor abdominal1. La causa más frecuente de oclusión intestinal son las adherencias postoperatorias, seguidas de las neoplasias y las hernias2. La tasa de adherencias estimada es de hasta un 94-95% después de la realización de laparotomía. En la actualidad, está demostrado que esta tasa es mucho menor en los procedimientos laparoscópicos, aunque no se conoce el porcentaje exacto3. Antes de la década de los noventa, la tasa de mortalidad asociada a los cuadros de oclusión intestinal podía ser del 30-50% según las series4. Actualmente, un correcto diagnóstico del cuadro y un buen tratamiento pueden llegar a disminuir las cifras de mortalidad hasta el 3-5%4–6.
Dentro del manejo de la oclusión intestinal, inicialmente se debe dejar al paciente en ayunas y darle soporte intravenoso con sueroterapia, además de la descompresión intestinal con sonda nasogástrica. La mayoría de estos cuadros responderán al tratamiento conservador. La indicación de cirugía es clara cuando existen datos de alta sospecha de isquemia o sufrimiento intestinal: fiebre, taquicardia, dolor abdominal, peritonismo y acidosis. El problema procede de saber cuánto tiempo tiene que pasar hasta decidir que el tratamiento conservador no responde y, por tanto, en qué momento indicar la cirugía.
Ha habido diferentes intentos para conseguir mejorar el manejo de esta entidad; uno de los más destacados ha sido la administración de contrastes hidrosolubles7. El uso de estos contrastes permite un diagnóstico más preciso del cuadro de oclusión en parcial o completa4, en función del paso del contraste al colon y, por tanto, facilita la decisión de cirugía en los cuadros oclusivos que no mejoran con tratamiento médico8. No queda claro el efecto terapéutico de los contrastes hidrosolubles, aunque algunos estudios dicen demostrarlo cuando lo administran después de pasadas 24 h de tratamiento conservador9. Partiendo de esta aportación, aplicamos en nuestro Servicio un protocolo de actuación ante los cuadros de oclusión intestinal adherencial (OIA) para demostrar que supone un manejo seguro del cuadro, ya que permite mejorar el tiempo de indicación de cirugía y también mejora el tiempo de estancia hospitalaria, sin aumentar los efectos adversos.
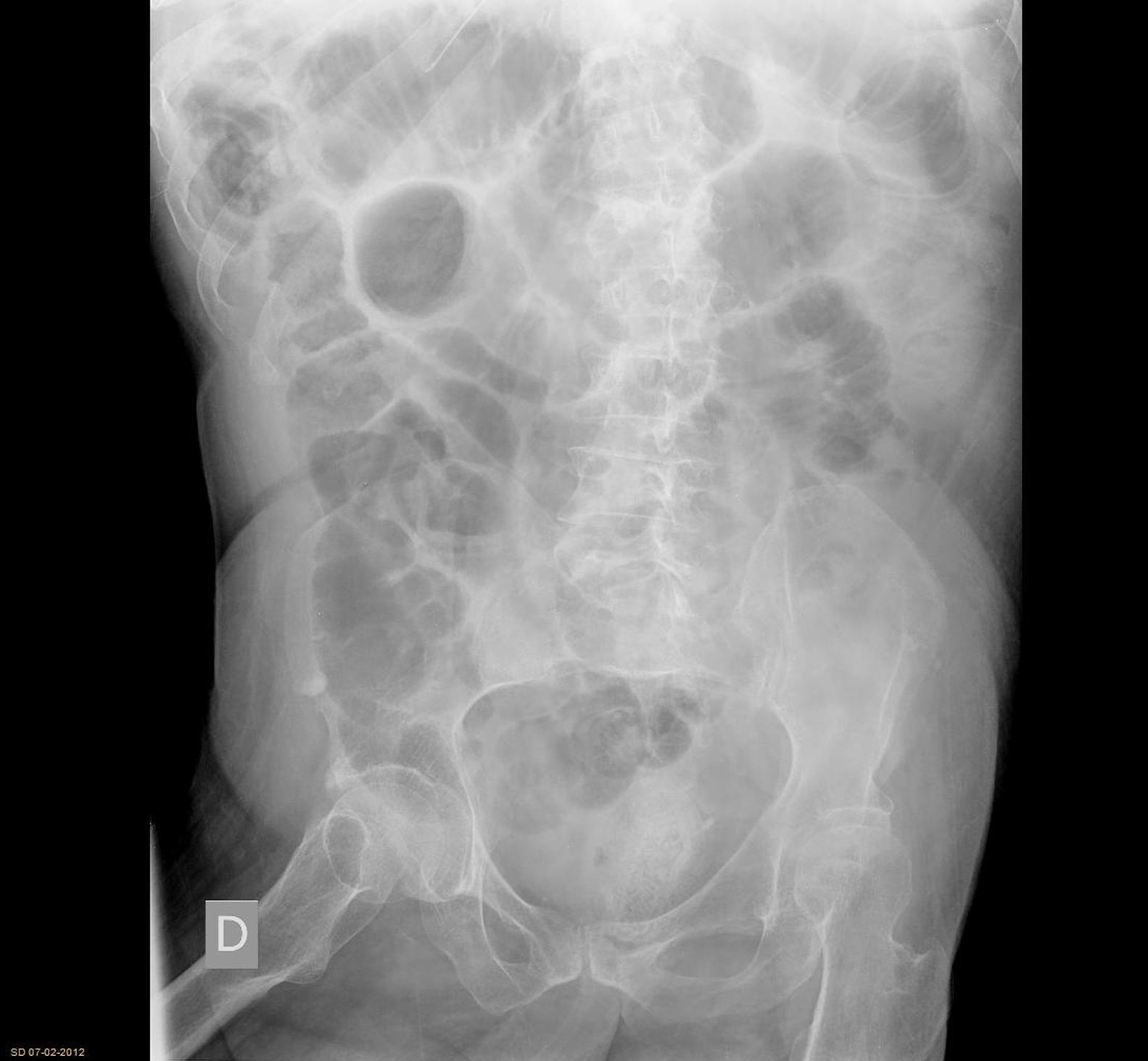
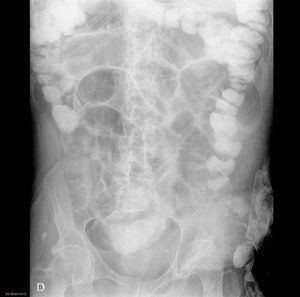
Material y métodosSe trata de un estudio descriptivo, prospectivo y observacional llevado a cabo durante el período de enero de 2009 a diciembre de 2011. Siguiendo el protocolo descrito en la figura 1, en nuestro hospital, cuando un paciente consulta por cuadro clínico compatible con oclusión intestinal (fig. 2) y tiene un antecedente quirúrgico, la primera sospecha diagnóstica es OIA. A todos se les realiza exploración abdominal cuidadosa para descartar la presencia de otras causas de oclusión. Seguidamente se solicita radiografía abdominal y analítica con hemograma, bioquímica y equilibrio ácido-base. Si el paciente presenta los criterios de inclusión (clínica y radiología compatibles con cuadro de oclusión y antecedente de cirugía abdominal con intervalo superior a un mes) se le incluye dentro del protocolo de actuación de OIA. Si, por el contrario, presenta algún criterio de exclusión (tabla 1), se descarta su inclusión en el protocolo y se sigue un manejo en función de las características de cada caso.
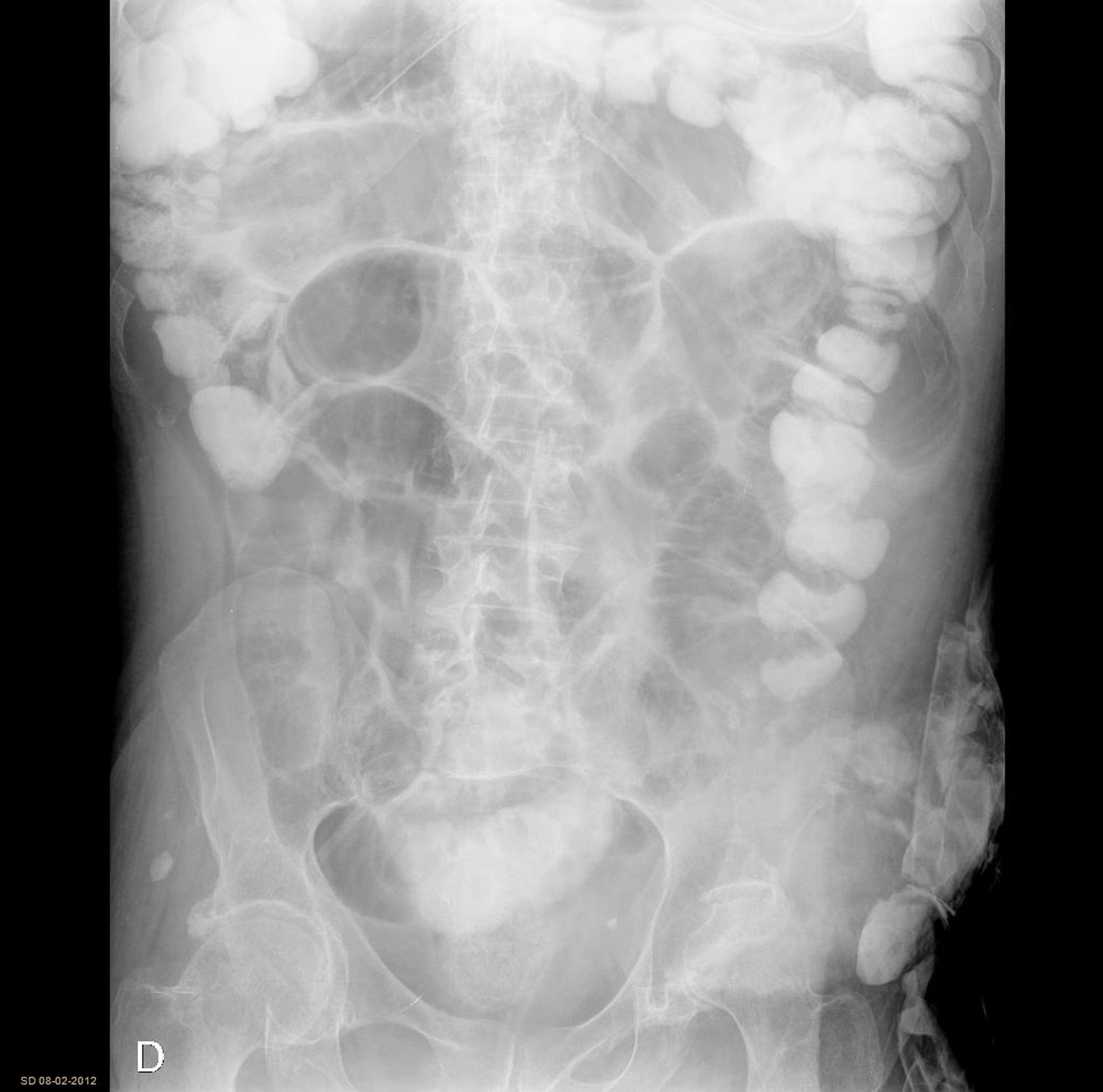
En los casos de OIA se administra el contraste hidrosoluble, Gastrografin® en nuestro centro. Previamente a la administración de Gastrografin® se realiza descompresión gástrica, que consiste en la colocación de sonda nasogástrica durante aproximadamente 2 h. De esta forma se pretende disminuir el riesgo de vómito y broncoaspiración tras la administración del contraste. Durante los controles (8, 12, 24 h), se inicia dieta oral cuando el paciente presenta paso del contraste al colon (fig. 3), independientemente de la hora del control.
Las variables recogidas y analizadas son: edad, sexo, tipo y número de intervenciones quirúrgicas previas, necesidad de cirugía, necesidad de resección intestinal durante el episodio, estancia hospitalaria.
Para el análisis estadístico hemos utilizado el programa SPSS 17.0. La descripción de las variables cuantitativas se ha realizado dando valores de media y desviación estándar o mediana y rango cuando la distribución no era normal. Las variables categóricas se han descrito en números absolutos y porcentajes.
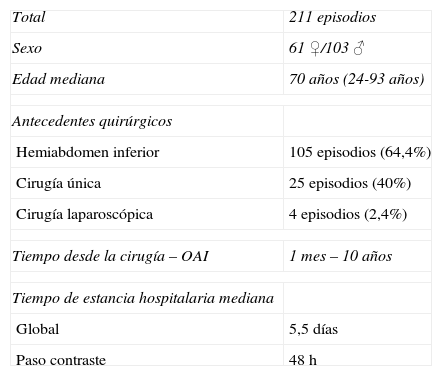
ResultadosDurante este periodo de tiempo se diagnosticaron en nuestro centro 211 episodios de OIA que corresponden a 164 pacientes: 61 ♀ y 103 ♂, de edad mediana 70 años (rango 24-93).
Revisando los antecedentes quirúrgicos, 105 de los 164 pacientes (64,6%) fueron intervenidos de cirugía en hemiabdomen inferior, 25 pacientes de los 164 (40%) tenían una única cirugía previa y solamente en 4 pacientes de los 164 (2,4%) el antecedente era una cirugía laparoscópica (tabla 2).
Características de los pacientes
| Total | 211 episodios |
| Sexo | 61 ♀/103 ♂ |
| Edad mediana | 70 años (24-93 años) |
| Antecedentes quirúrgicos | |
| Hemiabdomen inferior | 105 episodios (64,4%) |
| Cirugía única | 25 episodios (40%) |
| Cirugía laparoscópica | 4 episodios (2,4%) |
| Tiempo desde la cirugía – OAI | 1 mes – 10 años |
| Tiempo de estancia hospitalaria mediana | |
| Global | 5,5 días |
| Paso contraste | 48 h |
El tiempo pasado entre el antecedente quirúrgico y el episodio de oclusión intestinal era muy variable; una mediana de 55 meses (rango 1 mes–10 años).
La estancia hospitalaria mediana fue de 5,5 días, siendo de 48 h en aquellos pacientes en los que el contraste pasó al colon.
Se administró contraste en 170 de los casos diagnosticados. En los episodios a los que no se les administró contraste, las causas fueron: resolución rápida del cuadro en 29 episodios de los 41 (72%), deterioro del paciente, presentando signos de sufrimiento intestinal en 5 episodios de los 41 (12%), traslado o alta voluntaria en 6 casos de los 41 (14%) y alergia al contraste en un paciente de los 41 (2%).
En ninguno de los casos se observaron efectos adversos relacionados con la administración del contraste.
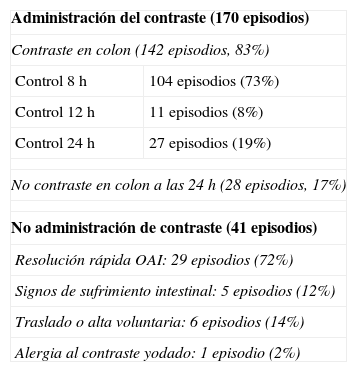
En los 170 episodios en que se administró contraste este pasó al colon en 142 (83%). El contraste ya se observaba en el colon a las 8 h en 104 episodios de los 142 (73%), a las 12 h en 11 episodios de los 142 (8%) y a las 24 h en 27 episodios de los 142 (19%). En 28 episodios de los 170 (17%), el contraste no había pasado a las 24 h y los pacientes no presentaron mejoría clínica, requiriendo cirugía (tabla 3).
Resultados de la aplicación del protocolo OIA
| Administración del contraste (170 episodios) | |
| Contraste en colon (142 episodios, 83%) | |
| Control 8 h | 104 episodios (73%) |
| Control 12 h | 11 episodios (8%) |
| Control 24 h | 27 episodios (19%) |
| No contraste en colon a las 24 h (28 episodios, 17%) | |
| No administración de contraste (41 episodios) | |
| Resolución rápida OAI: 29 episodios (72%) | |
| Signos de sufrimiento intestinal: 5 episodios (12%) | |
| Traslado o alta voluntaria: 6 episodios (14%) | |
| Alergia al contraste yodado: 1 episodio (2%) | |
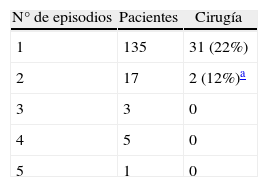
En la tabla 4 se describe la recurrencia de los cuadros oclusivos en nuestro grupo.
Recurrencias
| N° de episodios | Pacientes | Cirugía |
| 1 | 135 | 31 (22%) |
| 2 | 17 | 2 (12%)a |
| 3 | 3 | 0 |
| 4 | 5 | 0 |
| 5 | 1 | 0 |
Todos fueron tratados según protocolo de OIA.
Los pacientes intervenidos fueron 33: 28 casos por fallo del tratamiento conservador y 5 casos en los que, al ingreso, o durante su estancia en Urgencias, los pacientes presentaron signos clínicos o analíticos de sufrimiento intestinal. Los hallazgos quirúrgicos fueron la presencia de brida única en 16 episodios de 33 (48%) y bridas múltiples en 17 episodios de 33 (52%). Se realizó resección intestinal solamente en 5 pacientes de los 33 (3%).
DiscusiónSabemos que la OIA es un cuadro frecuente dentro de un Servicio de Urgencias. Presenta una tasa de mortalidad nada despreciable que puede reducirse, con un buen manejo del cuadro, al 3-5%4–6. Inicialmente precisa un manejo conservador con sueroterapia, dieta absoluta y descompresión. Más de un 70% de los casos tendrán una buena respuesta a este manejo inicialmente conservador10–12.
Observando los resultados obtenidos con la aplicación del protocolo, podemos decir que nuestros resultados corroboran lo que afirman los estudios donde se aplica la administración de contraste hidrosoluble tras el diagnóstico de este cuadro. Los estudios más importantes acerca de la aplicación del contraste hidrosoluble en la oclusión intestinal por bridas se inician en la época de los 90, y sigue habiendo en la actualidad13. En todos ellos se intenta demostrar la utilidad diagnóstica de los contrastes y también la finalidad terapéutica de los mismos. En cuanto a la finalidad diagnóstica de estos contrastes todos coinciden en que permiten diagnosticar el tipo de oclusión, parcial o completa, con una alta sensibilidad, especificidad y valor predictivo positivo y negativo (87,5, 100, 100 y 97,9%, respectivamente)14. Esta alta precisión diagnóstica permite mejorar el manejo del cuadro desde el inicio de su diagnóstico. Existen diferencias en cuanto a los tiempos de control radiológico posterior a la administración del contraste. Hay estudios que indican la cirugía en el primer control radiológico a las 4 h15, lo que parece una medida demasiado agresiva, sobre todo cuando en los estudios en que se dejan pasar más horas16–19, y en nuestro estudio, se puede observar que la mayoría de los pacientes (104 pacientes de 142 [73%]) que presentan una oclusión parcial ya responden en las primeras 8 h. Pero hay un porcentaje, 28 episodios de 142 (17%), que pueden responder durante las primeras 24 h y, por tanto, estos pueden evitarse una cirugía. Tampoco es aconsejable alargar los tiempos de controles más allá de las 24 h porque no mejorarán los resultados y sí puede aumentar la morbimortalidad de los pacientes16.
El efecto diagnóstico permite que se agilice el tratamiento de los cuadros de oclusión parcial, lo que comporta una estancia hospitalaria menor de los pacientes, como es nuestro caso y el reportado por otros grupos20,21. Además, se disminuyen los efectos adversos relacionados con la estancia hospitalaria. En cuanto a la oclusión completa, el uso de estos contrastes permite acortar el tiempo desde el ingreso del paciente hasta la indicación de cirugía22. No se ha podido demostrar hasta ahora que puedan tener efecto terapéutico, es decir, que disminuyan el número de episodios que precisarán cirugía, a pesar de que algún estudio parece que lo hace9,23. Lo que sí podemos afirmar es, aunque no está clara la disminución de cirugías en esta entidad, si que vemos una disminución de pacientes intervenidos que precisarán resección intestinal. Solo 5 de los 33 pacientes intervenidos (3%) precisaron resección intestinal. Esto puede estar relacionado con la rapidez en indicar la cirugía por fallo del tratamiento conservador. En nuestro estudio, los pacientes que precisaron cirugía presentaron, con porcentajes similares, tanto brida única como múltiples como causa de oclusión.
No hemos visto hasta el momento ningún efecto adverso relacionado con la administración de contraste en nuestros pacientes. Están descritas reacciones alérgicas y neumonitis por broncoaspiración24 con relación al uso de los contrastes hidrosolubles administrados vía oral. De todos los estudios revisados, nada más en uno se describe una reacción alérgica25. Por lo tanto, podemos decir que la administración de contrastes hidrosolubles en el manejo de la OIA es segura26.
Como conclusión, el protocolo que aplicamos en nuestro centro es un protocolo seguro que permite un manejo correcto del cuadro de OIA. En el caso de oclusiones parciales, disminuye la estancia hospitalaria y, en el caso de oclusiones totales, acorta el tiempo hasta la indicación de cirugía. Ello deriva en una disminución del porcentaje de resección intestinal en los casos que requieren cirugía.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Queremos agradecer a todos los miembros del Servicio de Cirugía General, en especial a los que forman el equipo de guardia, su colaboración para poder llevar a cabo este protocolo. También al Servicio de Radiodiagnóstico por su participación en la realización del control radiológico de estos pacientes.