En la actualidad, el dolor anal crónico idiopático (DACI) sigue siendo un diagnóstico de exclusión, cuyo estudio y manejo permanece carente de un protocolo estandarizado. El objetivo del presente estudio es evaluar los resultados obtenidos con el protocolo diagnóstico-terapéutico establecido en nuestro servicio.
Material y métodosRealizamos un estudio retrospectivo de los pacientes diagnosticados de DACI en la Unidad de Coloproctología del Hospital General Universitario de Elche entre 2005 y 2011.
ResultadosSe evaluó a 57 pacientes, remitidos con el diagnóstico de dolor anal crónico (DAC) por trastornos funcionales anorrectales (TFAR). Tras la aplicación del protocolo diagnóstico establecido, se llegó a un diagnóstico en 43 casos (75%), incluyendo 22 casos de síndrome del periné descendente, 12 de proctalgia fugax, 2 de neuritis pudenda, 7 de coccigodinia; en 14 casos se realizó un diagnóstico de exclusión de DACI.
Entre las medidas terapéuticas empleadas en los pacientes con DACI, el biofeedback combinado con medidas conservadoras mejoró la sintomatología en el 43% de los casos, valorándose la neuroestimulación de raíces sacras en pacientes resistentes a otros tratamientos.
ConclusiónMediante una protocolizada anamnesis, exploración física y con ayuda de pruebas complementarias pudo especificarse el diagnóstico de DAC por TFAR, reduciéndose el diagnóstico de exclusión de DACI al 25% de los casos. Las medidas conservadoras junto con el biofeedback consiguieron una mejoría de los síntomas en más del 40% de los casos de DACI. En el resto de pacientes debe valorarse de forma individualizada la neuroestimulación de raíces sacras.
Chronic idiopathic anal pain (CIAP) remains a diagnosis of exclusion. Its study and management still lack a standardized protocol. The aim of this study is to evaluate the results obtained with the diagnostic-therapeutic protocol established in our service.
Material and methodsWe performed a retrospective study of patients diagnosed with CIAP at the Colorectal Unit of the General University Hospital of Elche, between 2005 and 2011.
ResultsWe evaluated 57 patients with a diagnosis of chronic anal pain for functional anorectal disease (FAD). After the application of our diagnostic protocol, final diagnosis of chronic anal pain (CAP) was achieved in 43 cases (75%), including 22 cases of descending perineum syndrome, 12 of proctalgia fugax, 2 of pudendal neuritis and 7 of coccydynia. In 14 patients exclusion diagnosis of CIAP was established.
Among the therapies used on patients with CIAP, biofeedback combined with conservative measures improved symptoms in 43% of the cases. Sacral nerve stimulation was assessed in patients who did not respond to other treatments.
ConclusionThrough proper anamnesis, physical examination and complementary tests, a specific diagnosis of the cause of CAP by FAD can be achieved, reducing exclusion diagnosis of CIAP to 25% of cases. Conservative measures combined with biofeedback achieved an improvement in pain in more than 40% of the cases of CIAP in our study. Sacral nerve stimulation can be considered as a treatment option in refractory cases.
La presencia de dolor anal crónico (DAC) o recurrente a nivel anal, rectal o pélvico afecta aproximadamente al 6,6% de la población, con gran repercusión en su calidad de vida1.
En la literatura existe falta de claridad en la taxonomía de los dolores anales y pélvicos. El DAC se define dentro de los trastornos funcionales anorrectales (TFAR) siguiendo los criterios Roma III2–5 y engloba diferentes enfermedades, entre las que destacaríamos: coccigodinia o síndrome del elevador, síndrome del periné descendente, neuralgia pudenda y el dolor anal crónico idiopático (DACI)2.
El principal problema que se plantea en este tipo de enfermedades es su dificultad diagnóstica, ya que se caracterizan por presentar: una sintomatología similar, frecuente coexistencia, etiología y patogenia desconocidas, así como una evolución y duración clínica impredecibles. Por tanto, la realización de un correcto diagnóstico diferencial es la base para un buen diagnóstico, el cual, en el caso del DACI, será de exclusión1,6,7. Asimismo, la falta de un tratamiento eficaz da lugar a múltiples consultas al especialista y hace que aquel sea, principalmente, de tipo experimental.
El objetivo del presente estudio es evaluar de forma retrospectiva nuestra experiencia durante los últimos 6 años, como unidad de coloproctología de referencia, en el manejo diagnóstico-terapéutico del DAC por TFAR, con especial interés en el protocolo diagnóstico-terapéutico seguido en los pacientes diagnosticados de DACI.
Pacientes y métodosRealizamos un estudio retrospectivo de los pacientes que cumplían los criterios Roma III para DAC por TFAR, atendidos en la Unidad de Coloproctología del Hospital General Universitario de Elche, entre los años 2005 y 2011.
Todos los pacientes del estudio fueron tratados según un idéntico protocolo diagnóstico. Para ello se realizaron de forma secuencial las siguientes pruebas diagnósticas:
Una anamnesis correcta, investigando comorbilidades que pudieran asociarse o justificar el cuadro clínico. Acompañada de una exploración física incluyendo tacto rectal, lo cual nos permitió descartar enfermedad orgánica visible y comprobar la presencia de áreas gatillo o descenso perineal.
Se solicitó una rectosigmoidoscopia, para una correcta visualización del canal anorrectal y ecografía endoanal, que permitió la detección de abscesos perianales no sospechados, e identificación de alteraciones de tipo estructural o en el grosor del esfínter anal interno. Asimismo, se realizó una manometría anal para la medición de las presiones de contracción y reposo, comprobación del reflejo anal inhibitorio y realización de una volumetría rectal.
Ante la ausencia de hallazgos significativos en las pruebas anteriores se realizó una resonancia magnética nuclear pélvica dinámica, que permitió descartar alteraciones de tipo estructural o en el grosor del esfínter anal interno, así como hacer una valoración del grado de descenso perineal.
Ante la normalidad en los resultados de las exploraciones previas, los pacientes fueron remitidos a los Servicios de Urología y Ginecología, para descartar alteraciones en estos sistemas que pudieran ocasionar dolor referido a nivel anal. También fueron remitidos a la Unidad de Salud Mental, donde se descartaron alteraciones de tipo ansioso-depresivo relacionadas.
En caso de detección de enfermedad en alguno de los procedimientos realizados, se procedió al tratamiento específico de la misma, siendo dichos pacientes excluidos del presente estudio.
Los pacientes restantes fueron englobados dentro del grupo de DAC por TFAR, los cuales fueron reexaminados e interrogados específicamente en función de las características del dolor. El dolor fue cuantificado mediante escala visual analógica (EVA) y las características del mismo clasificadas en función de las especificaciones dadas por los criterios Roma III para TFAR.
El diagnóstico de los pacientes fue orientado en función de las características del dolor hacia coccigodinia o síndrome del elevador, en aquellos pacientes que presentaban mejoría del dolor tras la tracción posterior sobre el músculo puborrectal. Como neuralgia del pudendo, en aquellos que presentaron una distribución metamérica del dolor, que se agravaba al sentarse, con signo del Tinel positivo y alivio tras la infiltración con lidocaína. Como síndrome del periné descendente, en los que presentaban debilidad perineal con aumento del dolor tras la defecación o en bipedestación. Y como proctalgia fugax, en aquellos pacientes que presentaron dolor intenso recurrente de segundos o minutos de duración con periodos libres de dolor entre los episodios. Una vez realizada la orientación diagnóstica inicial, los pacientes fueron más ampliamente estudiados en función de esta para su confirmación en función de los criterios de cada enfermedad.
Ante la ausencia de las características de dolor propias de cada enfermedad según los criterios Roma III, y presencia de un dolor en canal anal medio, con irradiación variable, de tipo continuo, de aparición gradual, diario, intenso, vespertino, urente, profundo y central, que aumentaba con la sedestación (generando sensación de cuerpo extraño), y se aliviaba con el decúbito (generalmente sin interrumpir el sueño), los pacientes fueron diagnosticados de DACI.
Protocolo terapéuticoUna vez establecido un diagnóstico, se aplicó tratamiento específico para cada uno de los trastornos funcionales.
En los pacientes diagnosticados como DACI, se procedió a la aplicación de los 4 niveles de actuación siguientes:
El primer nivel terapéutico correspondió a la aplicación de medidas conservadoras, destacando: analgesia, calor local (seco o húmedo), consejos generales tales como evitar el apoyo directo sobre la región anal, diazepam oral durante cortos periodos de tiempo, y la realización de masaje digital sobre la musculatura puborrectal.
Los pacientes que no presentaron mejoría tras la aplicación de las medidas correspondientes al primer nivel, pasaron al segundo nivel terapéutico, que consistió en la aplicación de biofeedback por el personal de la Unidad de Coloproctología de nuestro centro.
En caso de no presentar mejoría tras la aplicación de estos 2 niveles terapéuticos, los pacientes fueron incluidos en el tercer nivel, consistente en su atención por la Unidad de Dolor del hospital de referencia, donde se les aplicaron terapias basadas en: estimulación electrogalvánica, bloqueos anestésicos repetidos a nivel de los nervios sacros y tratamiento con gabapentina.
En último lugar, en pacientes resistentes a los tratamientos expuestos con anterioridad, y una vez remitidos de nuevo a nuestra consulta, les fue ofrecida la posibilidad de terapia de neuroestimulación de raíces sacras, que constituyó el cuarto nivel terapéutico.
Para la evaluación y cuantificación de los resultados terapéuticos, se cuantificó el dolor mediante EVA, que fue pasada tanto en la primera consulta como tras la finalización de cada uno de los escalones terapéuticos.
ResultadosIncluimos un total de 57 pacientes diagnosticados de DAC por TFAR, según la clasificación Roma III: 51 mujeres (90%) y 6 hombres (10%) con una edad media de 68 años, con un rango de edad de 14 a 88 años. El tiempo medio de evolución de los síntomas antes de acudir a nuestra consulta fue de 36 meses (entre 2 y 48 meses). El tiempo medio de seguimiento fue de 48 meses (entre 6 y 72 meses).
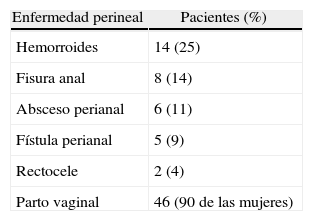
El 61% de los pacientes presentaba antecedentes quirúrgicos en zona pélvica. La distribución de la enfermedad perineal se desarrolla en la tabla 1.
Ante la normalidad de las pruebas complementarias, se procedió al diagnóstico diferencial dentro de los DAC por TFAR según las características del dolor, el cual fue cuantificado mediante EVA. La distribución de los pacientes en función de su diagnóstico se explica en la tabla 2.
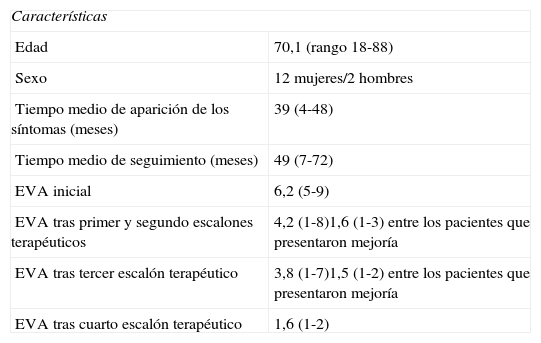
En 14 pacientes (25%) el dolor no seguía ningún patrón típico y fueron diagnosticados como DACI. Las características de estos pacientes se encuentran desarrolladas en la tabla 3.
Características de los pacientes diagnosticados como dolor anal crónico idiopático
| Características | |
| Edad | 70,1 (rango 18-88) |
| Sexo | 12 mujeres/2 hombres |
| Tiempo medio de aparición de los síntomas (meses) | 39 (4-48) |
| Tiempo medio de seguimiento (meses) | 49 (7-72) |
| EVA inicial | 6,2 (5-9) |
| EVA tras primer y segundo escalones terapéuticos | 4,2 (1-8)1,6 (1-3) entre los pacientes que presentaron mejoría |
| EVA tras tercer escalón terapéutico | 3,8 (1-7)1,5 (1-2) entre los pacientes que presentaron mejoría |
| EVA tras cuarto escalón terapéutico | 1,6 (1-2) |
De estos, 6 presentaron mejoría significativa con la aplicación de medidas conservadoras y biofeedback. Los 8 pacientes restantes fueron remitidos a la Unidad del Dolor de su hospital de referencia, presentando 4 de ellos mejoría con los tratamientos recibidos. Los 4 pacientes que fueron resistentes a los tratamientos con estimulación electrogalvánica, bloqueos anestésicos repetidos a nivel de los nervios sacros y gabapentina, fueron remitidos de nuevo a nuestras consultas, donde se les explicó la posibilidad y procedimiento de la neuroestimulación de raíces sacras, siendo realizada finalmente en 3 de los pacientes, con resultado de clara mejoría en 2 de ellos, y con mejoría inicial que posteriormente empeoró, en el tercer caso. El cuarto paciente se negó a la aplicación de nuevos tratamientos.
DiscusiónExiste falta de claridad en la taxonomía de los dolores anales y pélvicos descrita en la literatura. El término DAC por TFAR es definido según los criterios Roma III, como dolor a nivel anal, perianal y perineal de larga evolución o en forma de episodios recurrentes de al menos 20 min de evolución, presentándose durante los últimos 3 meses y al menos 6 meses antes del diagnóstico. Cuando no se detecta una causa estructural o inflamatoria que justifique la sintomatología y no sigue unos patrones clínicos determinados, se realiza el diagnóstico de exclusión de DACI2–5.
La dificultad diagnóstica del DAC por TFAR, radica no solo en la ausencia de una prueba complementaria que nos proporcione un diagnóstico de forma objetiva, sino también en la falta de consenso en su fisiopatología y su frecuente asociación con otros trastornos tanto funcionales y orgánicos como psicológicos5–8.
En cuanto al protocolo diagnóstico a seguir en los pacientes con DACI, dado que su diagnóstico es de exclusión, la realización de un correcto diagnóstico diferencial es la clave para poder alcanzarlo, pero este es muy amplio y no se encuentra bien estandarizado en la actualidad. En un estudio realizado recientemente por Chiarioni et al.9, la evaluación diagnóstica propuesta se basa en la realización de: tacto rectal, colonoscopia, ecografía y valoración tanto por el cirujano como por el urólogo y ginecólogo, en caso de hallazgos que nos hagan sospechar enfermedad asociada a ese nivel. Lo cual es muy similar al protocolo diagnóstico que realiza nuestro grupo, donde si todas las pruebas complementarias son normales y el dolor no sigue ningún patrón característico de los otros TFAR, se llega al diagnóstico de exclusión de DACI.
En la evaluación del dolor anal, una de las exploraciones complementarias que mayor información nos aporta es la ecografía endoanal. Un estudio realizado por Pascual et al.10, en el que realizan ecografia endoanal para estudio de pacientes con proctalgia espontánea y postoperatoria, demuestra que es una prueba eficaz, ya que permitió encontrar una causa ecográfica del dolor en un 81,93% de los casos, siendo la hipertrofia del esfínter anal interno aislada el hallazgo ecográfico más frecuentemente asociado, tal y como ya apuntaban otros trabajos7,11. Y la presencia de esfinterotomía incompleta, el hallazgo más frecuente tras cirugía de fisura anal, pudiéndose beneficiar en estos casos de la realización de una esfinterotomía lateral interna. Vieira et al.12 también la consideran una prueba necesaria, objetivando hallazgos ecográficos en el 22% de los pacientes, así como lesiones orgánicas ocultas en la exploración clínica en más de la mitad de los casos. Nosotros coincidimos con esta opinión, por ello la ecografía endoanal es la primera prueba complementaria que solicitamos a todo paciente con proctalgia tras la adecuada exploración y visualización del canal anal.
La realización de manometría es apoyada por algunos autores que sugieren un aumento en la presión anal en pacientes con dolor anal, lo cual se reflejaría en un aumento del tono esfinteriano, y que podría estar relacionada tanto con hiperalgesia como con disfunción del suelo pélvico13–15.
Asimismo, se ha visto mayor asociación con trastornos neuróticos, depresión, ansiedad y psicosis respecto a la población general6,16. Lo cual hace necesaria la valoración psicológica, tal y como contemplamos en nuestro protocolo, aunque no hemos de olvidar que, si bien una afectación psicológica podría ser la causa de un DAC por TFAR, no es excluyente de enfermedad orgánica concomitante6,17.
En cuanto al tratamiento del DAC por TFAR, en aquellos casos en los que se llega a un diagnóstico de certeza, el tratamiento debe ser específico para cada una de las entidades. Sin embargo, en el DACI, dado que se desconoce en gran parte su fisiopatología, el manejo sigue siendo de tipo empírico. De hecho, se encuentra encaminado a obtener una relajación de la musculatura del suelo pélvico, basándose en su posible relación con un aumento de tensión en la misma1,2,18. De ello se deriva que nuestro primer escalón terapéutico se centre en la aplicación de medidas conservadoras.
Basado en esta teoría en la fisiopatología del DACI, Chiaroni9 comparó los 3 tratamientos más frecuentemente empleados (biofeedback, estimulación electrogalvánica y realización de masaje en musculatura puborrectal), presentando mejoría en un 87% de los casos con biofeedbak, 45% tras estimulación electrogalvánica y 22% tras la realización de masajes, permaneciendo esta mejoría tras 12 meses de seguimiento. Asimismo, dicho estudio refiere que la mejoría del dolor tras la tracción posterior sobre la musculatura puborrectal es un buen predictor de la utilidad del biofeedback, siendo especialmente útil en el síndrome del elevador del ano, pero también en el DACI. En estudios previos, también se objetivó esta mejoría1,2,19. Nosotros hemos objetivado mediante EVA, una mejoría hasta en un 42% de nuestros pacientes tras la aplicación de medidas conservadoras y biofeedback, permaneciendo esta mejoría tras 2-4 años de seguimiento.
Dado que el empleo de técnicas quirúrgicas en este tipo de pacientes, lejos de solucionar el problema, suman mayor iatrogenia, y frecuentemente mayores complicaciones e incluso dolor posterior1,16,20, coincidimos con otros grupos en que el empleo de técnicas quirúrgicas debe ser evitado. Esta es la razón por la cual nos decantamos por la neuroestimulación de raíces sacras como último nivel terapéutico en pacientes resistentes a las medidas anteriores. Se ha observado una mejora en las escalas visuales de dolor y calidad de vida, así como en el seguimiento a largo plazo de pacientes con DACI con el empleo de esta técnica en algunos estudios21,22, aunque Dudding et al. en un estudio reciente sugieren lo contrario23. Sin embargo, dado el pequeño tamaño muestral y la falta de estudios aleatorizados al respecto, pensamos que antes de adoptar medidas quirúrgicas más intensivas, este tratamiento debe ser considerado en pacientes con DACI que no han mejorado con los tratamientos previos.
No obstante, nuestros resultados están basados únicamente en 14 pacientes, lo que representa la principal limitación por su pequeño tamaño muestral. Consideramos que es importante el estudio protocolizado y uniforme de este tipo de pacientes, para su valoración objetiva y homogénea por parte de los distintos servicios. De forma que puedan extraerse conclusiones generalizables que contribuyan a un estudio y manejo de esta enfermedad basados cada vez más en criterios sólidos, y menos en procedimientos de tipo experimental. Para todo ello, es necesario realizar en el futuro más estudios y con mayor número de pacientes para confirmar estos resultados.
ConclusiónLa aplicación del protocolo diagnóstico desarrollado en nuestro servicio permitió la reducción del diagnóstico de exclusión de DACI al 25%. Las medidas conservadoras junto con el biofeedback consiguieron una mejoría de los síntomas en más del 40% de los casos de DACI, debiéndose valorar de forma individualizada la aplicación de neuroestimulación de raíces sacras en pacientes resistentes a otras medidas terapéuticas. Sin embargo, dada la complejidad y la baja frecuencia en el diagnóstico de este tipo de enfermedad, serían necesarios más trabajos al respecto para seguir avanzando en el adecuado manejo de estos pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.