Nuestro objetivo es describir la experiencia adquirida en un programa de cooperación dedicado a la cirugía tiroidea en Camerún. Su interés radica en la imposibilidad para seguir las guías internacionales de tratamiento en áreas de recursos imitados debido a la falta de estudios preoperatorios y a la dificultad para conseguir medicación hormonal sustitutiva de por vida.
MétodosEstudio observacional de una cohorte de 16 pacientes operados de enfermedad tiroidea en Dschang (Camerún) en junio de 2015. La técnica quirúrgica empleada fue la hemitiroidectomía con istmectomía en la enfermedad unilateral y la tiroidectomía subtotal bilateral en la enfermedad bilateral.
ResultadosTodos los pacientes eran de raza negra, 15 mujeres y un hombre, con edad media de 41 años. Se realizaron 5tiroidectomías subtotales, 9hemitiroidectomías y 2istmectomías. Cuatro pacientes presentaban componente intratorácico. Fue necesaria la sección de músculos pretiroideos en un caso. Se visualizaron las glándulas paratiroides y los nervios laríngeos recurrentes en el 86 y el 84% de los casos, respectivamente. Se dejaron drenajes en 7 casos y la mediana de duración de la intervención fue de 75 min. Como complicaciones cabe destacar un hematoma cervical que precisó reintervención y 2infecciones de herida quirúrgica. No hubo hipocalcemias clínicas ni lesiones recurrenciales apreciables. La estancia media fue de 2,3 días. A largo plazo, los pacientes con tiroidectomías bilaterales presentaban niveles elevados de TSH.
ConclusionesLa cirugía tiroidea en países subdesarrollados, adaptando los protocolos y técnicas que utilizamos en nuestro medio (evitando la tiroidectomía total), tiene una tasa de complicaciones asumible. No deben realizarse tiroidectomías bilaterales salvo que se disponga de estudios funcionales y se asegure previamente la disponibilidad de la hormona tiroidea.
The aim of this study is to demonstrate our experience at a volunteer surgical program in Cameroon, which is of special interest given to the inability to adopt international treatment guidelines for thyroid surgery in areas of limited resources due to the lack of preoperative testing and to the difficulty to obtain sustitutive hormonal treatment.
MethodsThis is a prospective observational study that includes 16 cases of thyroid surgery in Dschang (Cameroon) during June 2015. The patients were previously selected by a local medical team. All patients were black, 15 women and one man, with a mean age of 41 years. The surgical technique used for the removal of unilateral disease was hemithyroidectomy with isthmectomy and bilateral subtotal thyroidectomy for bilateral disease.
ResultsFive subtotal thyroidectomies, 9hemithyroidectomies and 2isthmectomies were performed. Prethyroid muscles were divided only in one case. We visualized 86% of the parathyroid glands and 84% of the recurrent laryngeal nerves. The main complications observed were one symptomatic cervical haematoma that required reoperation and 2surgical wound infections. There were no clinical episodes of hypocalemia or recurrent nerve lesion. The mean length of stay was 2.3 days. At follow-up, all bilateral thyroidectomies developed high TSH levels.
ConclusionsThyroid surgery is safe in developing countries adopting protocols and techniques we use in our environment (avoiding total thyroidectomy). Bilateral thyroidectomies should not be performed unless functional studies are available in the follow-up and a thyroid hormone supplement stock guaranteed whenever necessary.
La Organización Mundial de la Salud (OMS) estima que el 43% de la población africana presenta deficiencia de yodo1, lo que junto con algún otro factor bociógeno típico de la dieta de la población africana (glicosaminas cianogénicas de la mandioca, tiocianatos, deficiencia de selenio)2,3 hace que el bocio sea un problema endémico.
En Camerún, que ocupa el lugar 152 de los 187 países clasificados según su Índice de Desarrollo Humano de acuerdo con el Programa de las Naciones Unidas para el Desarrollo en su informe de 20144, se dan una serie de circunstancias que condicionan la práctica de la cirugía tiroidea.
En estas zonas de recursos limitados, esta cirugía representa un gran reto logístico. La imposibilidad para realizar estudios preoperatorios adecuados dificulta el cumplimiento de las recomendaciones de las guías internacionales de tratamiento5 y obliga a adaptarse a las circunstancias. Por otro lado, el difícil acceso a la medicación en los casos en los que se produzcan secuelas de la tiroidectomía (hipotiroidismo, hipocalcemia) propicia que la cirugía tiroidea se convierta en una intervención potencialmente peligrosa.
Una gran parte de la población del África subsahariana no tiene la mínima posibilidad de acceso a este tipo de intervención quirúrgica en su entorno, por el coste desorbitado con respecto a su nivel de ingresos6. Los programas quirúrgicos de cooperación sanitaria suponen una de sus pocas posibilidades de tratamiento7,8, aunque los cirujanos cooperantes expresan frecuentemente reticencias a realizar tiroidectomías debido a la ausencia de un estudio preoperatorio adecuado y a la posibilidad de aparición de complicaciones graves, fácilmente tratables en Occidente, pero de difícil resolución en estos países, dada la ausencia de medios.
El objetivo de este estudio es describir los resultados de una serie de tiroidectomías realizadas en Camerún durante un programa de cooperación. Se explican las peculiaridades adoptadas tanto en el planteamiento terapéutico como en la técnica, con la finalidad de realizar el mayor número de intervenciones posibles y minimizar las complicaciones postoperatorias.
MétodosSe analiza una cohorte de 16 pacientes tratados mediante cirugía tiroidea durante un programa desarrollado en la población de Dschang (Camerún, región oeste) en el mes de junio de 2015, concretamente en el hospital Notre Dame de la Sante de la congregación religiosa Hermanas Siervas de María.
La expedición estuvo compuesta por 2 anestesistas, 2 cirujanos experimentados y 3 residentes de cirugía, 2médicas pre-MIR y una pediatra. La actividad quirúrgica se desarrolló a lo largo de 4 días. Los pacientes con bocios llamativos habían sido seleccionados previamente por 2médicos cameruneses contratados en dicho centro, encargados también del control a largo plazo. El primer día se dedicó a la revisión en consulta de los casos seleccionados, realizando una segunda criba en la que se seleccionaron 17 pacientes (solo consideramos criterios de exclusión la sospecha de hipertiroidismo no controlado o la necesidad de vaciamiento ganglionar ante la sospecha de cáncer). No se contraindicó la intervención quirúrgica en los pacientes con bocios gigantes que, de hecho, suponen la mitad de los pacientes finalmente intervenidos.
Tres pacientes aportaban estudio hormonal reciente y en todos, excepto en 2, fue posible su realización previa a la intervención. En todos los pacientes dispusimos de serología de VIH. Ningún paciente tenía calcemia preoperatoria. Solo 4pacientes disponían de un estudio ecográfico previo, en el resto realizamos nosotros la exploración con un ecógrafo portátil, con las limitaciones consiguientes debido a nuestro nivel moderado de experiencia ecográfica. Tampoco dispusimos de técnicas de imagen avanzadas como la tomografía computarizada o el estudio isotópico. A ningún paciente se le había practicado una punción aspiración con aguja fina y no fue posible su realización, ya que no disponíamos de patólogo.
Se programaron 17 tiroidectomías, aunque solo fueron intervenidos finalmente 16 pacientes ya que no fue posible la intubación orotraqueal en un caso. Todos firmaron un consentimiento informado diseñado ad hoc para la campaña.
Todos los pacientes fueron intervenidos con intubación orotraqueal bajo anestesia general balanceada con propofol, anectine, fentanilo y rocuronio intravenosos, y oxígeno, protóxido e isofluorano inhalados. Se administró dexametasona profiláctica a todos los pacientes y antibioterapia de forma selectiva (bocios gigantes, cirugías prolongadas). Con relación a la técnica quirúrgica, para los casos de enfermedad unilateral se planificó la hemitiroidectomía del lado afectado con istmectomía. Para los casos de enfermedad bilateral se planificó una tiroidectomía subtotal de ambos lados para minimizar el riesgo de lesión paratiroidea y recurrencial, y se dejó un remanente tiroideo de unos 4-5g en cada lado, para intentar evitar el tratamiento sustitutivo hormonal de por vida. Aquellos con un lóbulo claramente afectado y dudas sobre la afectación contralateral (bocios de gran tamaño en un lado que sobrepasan ampliamente la línea media), la decisión se difirió al momento de la cirugía tras explorar el lado menos afectado, dando en general preferencia a la resección unilateral siempre que la afectación del lado remanente fuera mínima. Tras la intervención quirúrgica, los pacientes pasaron a una sala con vigilancia continua de enfermería: se realizó Trousseau por turno y se obtuvo calcemia a las 24h. No existía la posibilidad de análisis histopatológico de las piezas.
Se recogieron las siguientes variables:
- -
Preoperatorias: edad, sexo, lateralidad, tamaño del bocio, T4, TSH y estatus de VIH.
- -
Intraoperatorias: técnica quirúrgica, visualización de las glándulas paratiroides y del nervio recurrente laríngeo, drenajes y duración de la intervención.
- -
Postoperatorio inmediato: hemorragia, disfonía e hipocalcemia.
- -
Postoperatorio tardío: disfonía permanente, hipocalcemia permanente, hipotiroidismo.
En la tabla 1 se muestran los datos demográficos de la serie. El diagnóstico de presunción fue de bocio bilateral en 7 casos y unilateral en 9 (todos los nódulos>4cm), basado en la exploración clínica (consistencia elástica, ausencia de adenopatías cervicales palpables) y ecográfica (sin calcificaciones, sin nódulos con bordes irregulares ni con lagunas vasculares intranodulares). No fue posible el estudio patológico de las piezas por falta de medios y, por tanto, no hubo confirmación histológica y no puede excluirse con seguridad la existencia de cáncer.
Datos demográficos
| Edad: media (DE) | 41,3 (10,3) |
| Sexo: hombre/mujer | 1/15 |
| Raza: negra/otras | 16/0 |
| Diagnóstico presunción | |
| Bilateral | 7 |
| Unilateral | 9 |
| Tamaño BMN grado II | 16/16 |
| Grado IIIa | 8/16 |
| Estudio hormonalb | |
| T4 > 13 (n = 14) | 12 |
| TSH > 4 (n = 14) | 2 |
| VIH + | 2/16 |
DE: desviación estándar; BMN: bocio multinodiular.
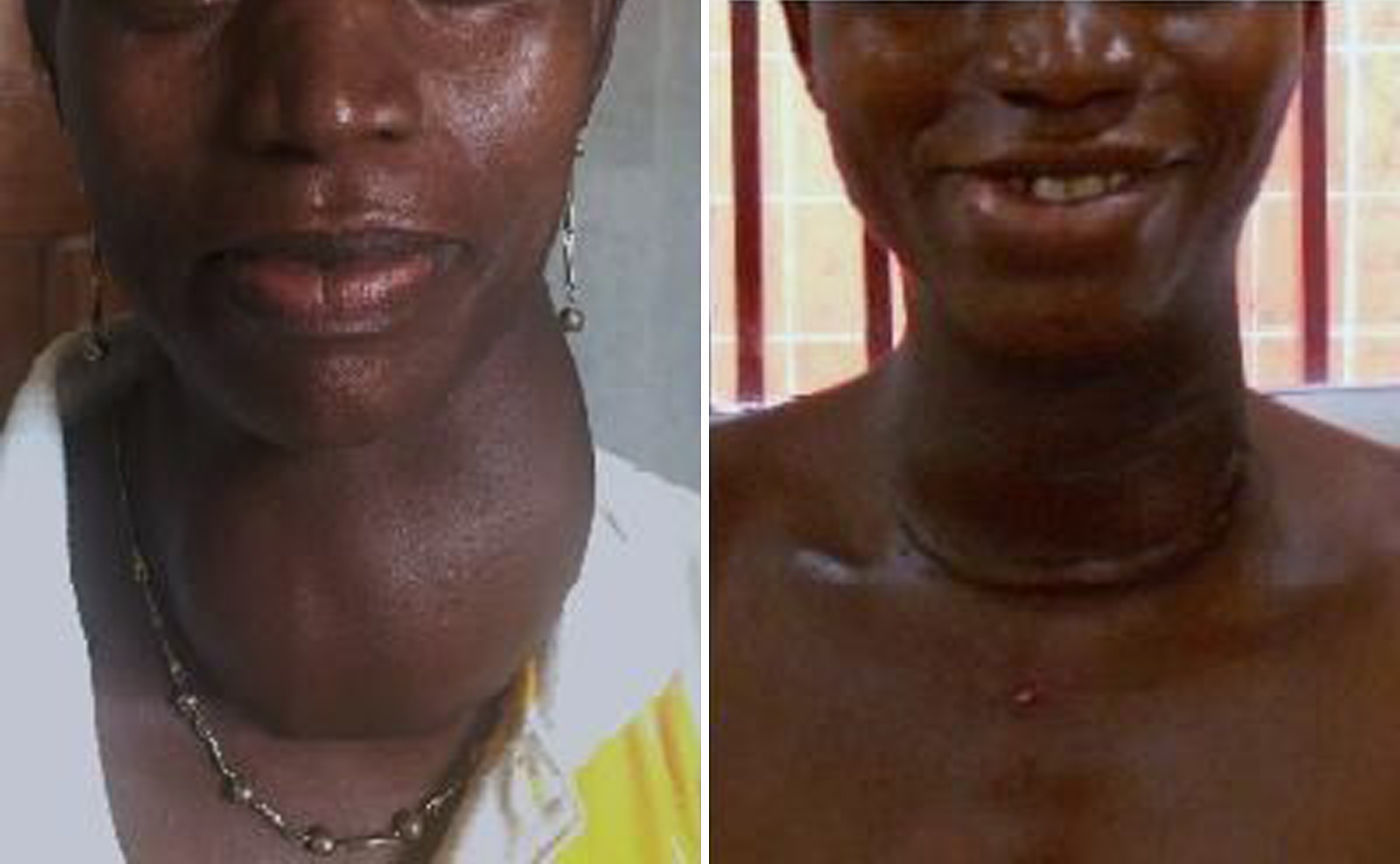
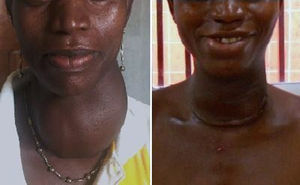
Todos los nódulos tenían más de 4cm y todos los bocios eran grado II según la clasificación de la OMS de 1994 (tiroides visible con el cuello en posición normal), aunque 8de ellos serían grado III según clasificación de 1960 (bocio visible a distancia) (fig. 1).
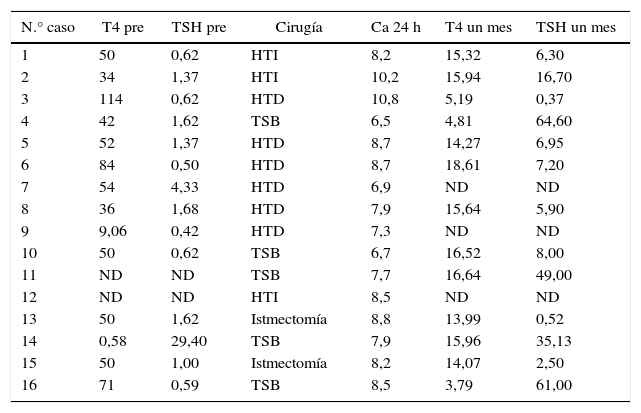
Solo un caso de los 14 en los que disponíamos de estudio hormonal presentaba T4 baja con TSH elevada (caso n.° 14). El resto tenían valores llamativamente elevados (entre 34 y 114 mU/l) de T4 (excepto el caso 9: 9,06) con TSH normal (excepto el caso 7 con mínima elevación; 4,3) (tabla 2).
Estudio hormonal pre- y posquirúrgico. Calcemia 24 h
| N.° caso | T4 pre | TSH pre | Cirugía | Ca 24 h | T4 un mes | TSH un mes |
|---|---|---|---|---|---|---|
| 1 | 50 | 0,62 | HTI | 8,2 | 15,32 | 6,30 |
| 2 | 34 | 1,37 | HTI | 10,2 | 15,94 | 16,70 |
| 3 | 114 | 0,62 | HTD | 10,8 | 5,19 | 0,37 |
| 4 | 42 | 1,62 | TSB | 6,5 | 4,81 | 64,60 |
| 5 | 52 | 1,37 | HTD | 8,7 | 14,27 | 6,95 |
| 6 | 84 | 0,50 | HTD | 8,7 | 18,61 | 7,20 |
| 7 | 54 | 4,33 | HTD | 6,9 | ND | ND |
| 8 | 36 | 1,68 | HTD | 7,9 | 15,64 | 5,90 |
| 9 | 9,06 | 0,42 | HTD | 7,3 | ND | ND |
| 10 | 50 | 0,62 | TSB | 6,7 | 16,52 | 8,00 |
| 11 | ND | ND | TSB | 7,7 | 16,64 | 49,00 |
| 12 | ND | ND | HTI | 8,5 | ND | ND |
| 13 | 50 | 1,62 | Istmectomía | 8,8 | 13,99 | 0,52 |
| 14 | 0,58 | 29,40 | TSB | 7,9 | 15,96 | 35,13 |
| 15 | 50 | 1,00 | Istmectomía | 8,2 | 14,07 | 2,50 |
| 16 | 71 | 0,59 | TSB | 8,5 | 3,79 | 61,00 |
HTI: hemitiroidectomía izquierda; HTD: hemitiroidectomía derecha; ND: no disponible; TSB: tiroidectomía subtotal bilateral.
Valores normales: T4: 5,0-13,0 μg/dl; TSH: 0,4-4,0 mUI/l.
En cuanto a la técnica quirúrgica, se planificaron 7 pacientes para tiroidectomía subtotal bilateral (TSB), 7 para hemitiroidectomía (HT) y 2 para istmectomía, aunque las técnicas finalmente realizadas, considerando los hallazgos intraoperatorios, fueron las siguientes: 5 TSB, 9 hemitiroidectomías y 2 istmectomías (ambos casos con un nódulo central de 4cm y los 2lóbulos normales). Cabe destacar que 3 de los casos con diagnóstico preoperatorio de bocio gigante aparentemente bilateral y planificados para TSB (casos 2, 6 y 12), resultaron ser unilaterales durante la exploración quirúrgica, tras liberar el crecimiento masivo de un lado que sobrepasaba ampliamente la línea media por encima de la tráquea, aparte de comprimirla y desplazarla de forma lateral, escondiendo un lóbulo contralateral de aspecto normal. En todos estos casos se realizó hemitiroidectomía del lado afectado, minimizando los riesgos. Por el contrario, un caso aparentemente unilateral gigante resultó ser bilateral y precisó TSB.
Solo fue necesaria la sección de los músculos pretiroideos en uno de estos casos de bocio derecho masivo. El crecimiento de los nódulos es excéntrico en la mayoría de los casos, con masas cervicales de tamaños enormes en la mitad de los pacientes intervenidos (8 casos). De ellos, solo en 4 casos se apreció crecimiento retroesternal moderado.
De las 38 glándulas paratiroides potencialmente localizables (2 en hemitiroidectomías [2×9=18] y 4 en las TSB [4×5=20]) se visualizaron presumiblemente 33 (86%): 17/19 (89%) de las paratiroides superiores y 16/19 (84%) de las inferiores. Se visualizó el nervio laríngeo recurrente ipsolateral en todas las hemitiroidectomías. En las cirugías bilaterales se consiguió la visualización de 7/10 nervios laríngeos recurrentes potencialmente localizables. En las 2istmectomías no se intentó la disección del nervio.
Se dejaron drenajes aspirativos de forma selectiva (7/16), solo en casos de bocios de gran tamaño para ayudar a colapsar la cavidad residual. La mediana (RIQ) de duración de la intervención fue de 75 (68,7) min (rango 40-180).
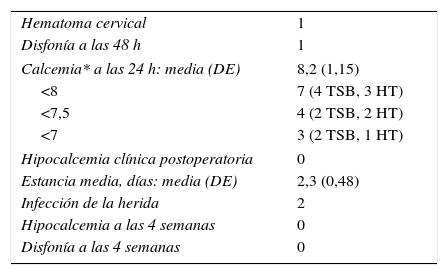
En la tabla 3 se muestran las complicaciones postoperatorias de la serie. Un paciente intervenido de TSB el día previo a finalizar la campaña fue reintervenido a las 12h bajo sedación, al desarrollar ocupación progresiva de la herida. Se consideró conveniente la reexploración en vista del viaje de vuelta inminente del equipo quirúrgico, a pesar de no tener hematoma sofocante (caso 14). La paciente no tenía drenajes. Se evacuó un hematoma moderado, ligando un mínimo vaso arterial con hemorragia activa.
Complicaciones (n = 16)
| Hematoma cervical | 1 |
| Disfonía a las 48 h | 1 |
| Calcemia* a las 24 h: media (DE) | 8,2 (1,15) |
| <8 | 7 (4 TSB, 3 HT) |
| <7,5 | 4 (2 TSB, 2 HT) |
| <7 | 3 (2 TSB, 1 HT) |
| Hipocalcemia clínica postoperatoria | 0 |
| Estancia media, días: media (DE) | 2,3 (0,48) |
| Infección de la herida | 2 |
| Hipocalcemia a las 4 semanas | 0 |
| Disfonía a las 4 semanas | 0 |
*Valor normal de calcemia 8,5-10,5 mg/dl.
HT: hemitiroidectomía; TSB: tiroidectomía subtotal bilateral.
Se observó disfonía leve (ronquera) durante las primeras 48h en un caso, que se recuperó completamente al tercer día postoperatorio, por lo que no se cataloga como lesión recurrencial (con el sesgo de no poder evaluar más que la alteración de la voz).
Aunque la calcemia obtenida a las 24h fue frecuentemente baja (<8mg/dl en 7/16 pacientes: 3/9 hemitiroidectomías y 4/5 TSB), incluso<7mg/dl en 3 casos, ningún paciente presentó signos de hipocalcemia. Al no disponer de calcemia preoperatoria ni de cifras de calcio iónico o de albúmina para corregir la cifra de calcio, se decidió desestimar el tratamiento en todos ellos, que evolucionaron sin desarrollar síntoma alguno. No hubo necesidad, por tanto, de reposición de calcio.
La estancia media fue de 2,3 días. Dos pacientes reingresaron por exudación purulenta tras acumulación de seroma.
Disponemos del estudio hormonal realizado a las 4 semanas de la intervención en 13 pacientes (tabla 2). La T4 estaba ligeramente por debajo de su valor normal en 2 pacientes, en rango (5,0-13,0μg/dl) en uno y ligeramente elevada (entre 13,4 y 18,6) en el resto, incluso en el caso que presentaba T4 baja antes de la cirugía, pero con cifras muy por debajo de los valores preoperatorios. La TSH estaba mínimamente baja en un paciente (0,37 en el caso 3=HTD), normal (0,4-4 mU/l) en 2 pacientes (las 2 istmectomías, casos 13 y 15), ligeramente elevada (<10 mU/l) en 5 pacientes (4 HT y un TSB) y llamativamente elevada (>10 mU/l) en otros 5 (una HT y 4 TSB). En 3 de estos 5 últimos (todos TSB), con TSH>40, incluyendo los 2 únicos casos con T4 baja, se inició tratamiento hormonal aun estando asintomáticos. Los otros 2 casos con TSH>10 mantienen cifras altas de T4 y elevaciones moderadas de TSH.
DiscusiónCamerún es un país de dimensiones un poco inferiores a España (475.000 vs. 505.000 km2) y con la mitad de población (23 vs. 46 MM). La esperanza de vida al nacer se estima en 54 años para mujeres y 51 para hombres, la tasa de mortalidad infantil<5años se sitúa en el 13,6%9. La inmensa mayoría de la población no puede afrontar el tratamiento de múltiples enfermedades, pues la tecnología avanzada solo se encuentra en las grandes concentraciones de población y es muy cara con relación al nivel de ingresos6. La cirugía tiroidea no es una excepción y, por eso, las campañas de cooperación son en muchos casos la única esperanza de tratamiento quirúrgico para estos pacientes.
No obstante, la posibilidad de producir hipocalcemia o hipotiroidismo permanentes, que pueden convertirse en complicaciones mortales debido a la dificultad para encontrar o financiar la medicación sustitutoria en el entorno referido, hace que muchos cirujanos expresen su reticencia a realizar cirugía tiroidea en zonas con recursos tan limitados.
La indicación de tratamiento quirúrgico en todos estos casos no hubiera cambiado de disponer de alguna técnica radiológica avanzada (TC) o de análisis citológico de los nódulos. En caso de sospecha de cáncer, habría hecho recomendable la tiroidectomía total, previo aseguramiento del suministro hormonal de por vida, asumiendo la dificultad (o imposibilidad) de rastreo o dosis terapéutica de yodo radiactivo posterior.
Aunque finalmente solo se realizaron 5 TSB de las 7 previstas, siendo estos pacientes los que tienen riesgo real de desarrollar hipocalcemia o hipotiroidismo, la ausencia de hipocalcemias en el periodo postoperatorio inmediato hace pensar que tampoco habrá ninguna en el futuro. Las calcemias han sido bajas con mucha frecuencia (7/16), incluso en 3/9 (33%) casos de tiroidectomías unilaterales, aunque ningún paciente manifestó signos clínicos de hipocalcemia. No pudimos disponer de las cifras de calcio preoperatorio (para comprobar si también eran bajas) ni de las de albúmina para efectuar la corrección de la cifra (presumiblemente la población tendría algún grado de desnutrición que podría explicar el fenómeno). Otras causas que podrían explicar las hipocalcemias bioquímicas postoperatorias podrían ser, además de las puramente técnicas, la hipomagnesemia, la hipovitaminosis o el hipoparatiroidismo funcional postestrés o por hipertiroxinemia. Por las razones anteriores decidimos guiarnos por la sintomatología y no se administró calcio a ningún paciente.
El estudio hormonal es de difícil interpretación. El patrón funcional preoperatorio parece corresponder a uno de resistencia a hormonas tiroideas (T4 llamativamente elevada con TSH no suprimida)10, aunque no parece razonable pensar que este raro síndrome genético se presente en tan alto porcentaje de nuestros pacientes. Por una parte, la incidencia de dicho síndrome no es mayor en África y, por otra, la fiabilidad del laboratorio no puede verificarse y además solo disponemos de las cifras de T4 totales medidas por RIA, que presentan una cifra de interferencias muy superior a las de T4 libre. Con respecto a la función tiroidea a las 4 semanas, aunque las cifras de T4 se han reducido de forma importante, se mantienen moderadamente elevadas en 10 de los 13 pacientes con medición hormonal a las 4 semanas. Teniendo en cuenta lo referido previamente sobre las cifras de T4 total, hemos recomendado guiar la sustitución hormonal con la TSH. A este respecto hemos encontrado elevaciones llamativas (>10 mU/l) de la TSH a las 4 semanas en 4/5 TSB, mientras que esto solo sucede en 1/9 hemitiroidectomías. Por tanto, las TSB inducen hipotiroidismo en un porcentaje muy alto. Dadas las dificultades para conseguir suplementos hormonales, se ha empleado como criterio prioritario para la sustitución tiroidea la existencia de cifras muy elevadas de TSH, otorgando preferencia a las mujeres en edad fértil (por las graves consecuencias del hipotiroidismo en un eventual embarazo) o a la existencia de remanente tiroideos mayores (para evitar la recidiva del bocio por el estímulo continuo). Así, se inició tratamiento hormonal en las 3 TSB con TSH>40mU/l, incluyendo los 2únicos casos con T4 baja (el otro con elevación moderada), aunque ninguno tenía síntomas evidentes de hipotiroidismo. No recomendamos, por tanto, realizar ningún tipo de tiroidectomía bilateral si no hay posibilidad de monitorización y de sustitución de la función hormonal.
En conclusión, si se adopta una adecuada actitud diagnóstica y terapéutica, y se planifican las modificaciones que impone un medio sin recursos, pueden conseguirse unos resultados comparables a los de los estándares internacionales, al menos en lo que a complicaciones y secuelas de la tiroidectomía se refiere.
Autoría/colaboración- •
Fernando Pereira: diseño del estudio, adquisición y recogida de datos, análisis e interpretación de los resultados, redacción del artículo, revisión crítica y aprobación de la versión final.
- •
Pablo Calvo: adquisición y recogida de datos, análisis e interpretación de los resultados, revisión crítica.
- •
Alejandro Arteaga: adquisición y recogida de datos, análisis e interpretación de los resultados.
- •
Joaquín M. Muñoz: adquisición y recogida de datos, análisis e interpretación de los resultados.
- •
Lionel W. Nges: adquisición y recogida de datos, análisis e interpretación de los resultados.
- •
Mireille Kemmoe: adquisición y recogida de datos, análisis e interpretación de los resultados.
- •
Mercedes Vidal: adquisición y recogida de datos, análisis e interpretación de los resultados.
- •
Francisco J. Blázquez: adquisición y recogida de datos, análisis e interpretación de los resultados.
- •
Teresa Vives: adquisición y recogida de datos, análisis e interpretación de los resultados.
- •
Marina Picón: Adquisición y recogida de datos, análisis e interpretación de los resultados.
- •
Andrés Varela: adquisición y recogida de datos, revisión crítica.
No existe conflicto de intereses.