El tratamiento quirúrgico del cáncer de vesícula continúa siendo controvertido. La extensión de la cirugía radical y su eficacia terapéutica todavía están en debate.
ObjetivoValorar la efectividad de la resección radical en el cáncer de vesícula incidental, evaluando la presencia de enfermedad residual en la pieza de resección, los factores asociados y su impacto en la supervivencia alejada.
MétodoSe analizó en forma retrospectiva a 43 pacientes adultos con diagnóstico de cáncer incidental de vesícula entre junio de 1999 y junio de 2011. Se incluyeron tumores incidentales con resección R0. Las variables analizadas fueron datos demográficos, características clínicas, estudio histopatológico de la colecistectomía previa, indicación de resección, tipo de resección, morbilidad, mortalidad, estudio histopatológico, presencia de enfermedad residual y supervivencia. Se consideró significativa una p< 0,05.
ResultadosSe identificó a 43 pacientes con cáncer incidental de vesícula: 28 pacientes fueron tratados mediante resección, el 78,6% era de sexo femenino, la edad mediana fue de 56 años (rango: 38-78). En todos los pacientes se realizaron resecciones 4b/5, más linfadenectomía, en 6 de 8 casos se realizó la resección de los puertos de laparoscopia. No hubo mortalidad perioperatoria, 25% de morbilidad (71% tipo I). Se identificó enfermedad residual en el estudio histopatológico en el 42% (37% en el hígado), la cual se relacionó con el estadio tumoral (T) (p 0,001) Los pacientes con enfermedad residual presentaron una SG y SLE de 6,5 y 10 meses respectivamente vs 56 meses en aquellos sin enfermedad residual (p 0,001). Los factores independientes relacionados con la supervivencia fueron la presencia de enfermedad residual, el estadio T y el TNM.
ConclusiónLa cirugía radical del cáncer incidental de vesícula es el único procedimiento con intención curativa pero su eficacia depende de la extensión de la enfermedad tumoral hallada durante la resección y en el estudio patológico diferido.
Surgical treatment of gallbladder cancer is still controversial. The extent of the radical surgery and its therapeutic efficacy continue to be debated.
ObjectiveAnalyze the efficacy of radical resection in patients with incidental gallbladder cancer evaluating the presence of residual disease in the resection specimen and analyzing the associated factors of survival.
MethodsA retrospective analysis of patients with incidental GC between June 1999 and June 2010 was performed. Incidental (I) tumors were included. Data covering demographic features, clinical characteristics, local pathological stage, histological features and factors for long term survival were analyzed. p< 0.05 were considered significant.
ResultsA total of 28 patients: 78,6% females. Median age 56 years. All treated by resection of segments 4b/5 and lymphadenectomy. Histological examination revealed residual disease in 42% (37% liver), residual disease was related to tumoral (T) stage (p 0,001). Patients with residual disease presented a DSS and DFS of 10 and 6.5 months respectively vs 56 months in those without residual disease (p 0,001). Variables associated with survival were T stage (P .006), TNM stage (P<.001), and residual disease in the resected specimen (P<.001).
ConclusionsAggressive re-resection of incidental GC offers the only chance for cure but its efficacy depends on the extent of the disease found at the time of repeated surgery and in the deferred pathological study.
El carcinoma de vesícula es el tumor más frecuente de la vía biliar y el sexto en frecuencia del aparato digestivo, presentando una incidencia variable en distintas regiones, desde 2,5 cada 100.000/hab. en Estados Unidos, 6,7 en Salta, 17,8 en Chile, hasta 21,5 en regiones de la India1. No obstante, la aplicación de la cirugía radical en esta entidad es inferior al 20%2 . Debido a su baja frecuencia y a lo avanzado de la enfermedad al momento del diagnóstico, la experiencia en el tratamiento quirúrgico ha determinado que los análisis de factores pronósticos de supervivencia alejada sean limitados3–5. Las mejores supervivencias han sido referidas en pacientes con tumores incidentales tratados mediante cirugía radical6. A pesar de las recomendaciones sobre la resección hepática y linfadenectomía en pacientes con enfermedad localizada, esta práctica no se realiza de rutina. Un estudio reciente demuestra que, en pacientes con cáncer de vesícula resecable, solo el 9% fue tratado con una resección hepática y el 5% con una linfadenectomía adecuada7. Aún persiste la controversia sobre la extensión de la resección hepática, de la linfadenectomía, de los puertos de laparoscopia y la resección asociada de vía biliar4,8,9. Desde el punto de vista pronóstico, los estadios T y N han sido los factores predictores de supervivencia alejada luego de la resección en distintos estudios10–12. Si bien la racionalidad de realizar una nueva cirugía ante el hallazgo de un carcinoma de vesícula incidental se basa en erradicar la posible enfermedad residual, aún persiste la controversia sobre la selección de los pacientes que realmente se beneficiarán con una nueva cirugía6. El hallazgo de enfermedad residual hepática ha sido descrito desde estadios tempranos (T1b-T2)13,14. Asimismo, la linfadenectomía (N1) es considerada un factor relevante como tratamiento de la enfermedad residual ganglionar y el número de ganglios extirpados ha mostrado correlación con la supervivencia en pacientes tratados con cirugía radical4.
El objetivo del presente estudio ha sido el de valorar la efectividad de la resección radical en el cáncer de vesícula incidental, evaluando la presencia de enfermedad residual en la pieza de resección, los factores asociados y su impacto en la supervivencia alejada.
Material y métodoEntre junio de 1999 y junio de 2011 se trató en la Unidad de Trasplante Hepático del Hospital Dr. Cosme Argerich a 62 pacientes portadores de cáncer de vesícula, 43 de ellos (67,7%) fueron tumores incidentales, los cuales se definen como aquellos diagnosticados en el análisis histopatológico de la pieza de colecistectomía. Se incluyó a todos los pacientes con carcinoma de vesícula incidental resecados con margen R0. La metodología diagnóstica ha sido previamente descrita por los autores en un estudio anterior ya presentado15. En todos los pacientes, el tratamiento quirúrgico consistió en: resección hepática anatómica de los segmentos 4b/5, linfadenectomía (N1) (ganglios cístico, pericoledociano, arteria hepática y periportal) y resección de los puertos de laparoscopia en 6 de 8 pacientes con colecistectomía laparoscópica previa. Se reoperó para realizar una resección oncológica definitiva a todos los pacientes con carcinoma incidental con invasión de la vesícula más allá de la submucosa (T1b, T2 y T3). Las complicaciones se agruparon según la clasificación descrita por Dindo et al. Se utilizó para la estadificación de la pieza operatoria la 7.ª edición de la clasificación del AJCC16.
La resección curativa (R0) se definió como aquella sin evidencia clínica de lesión tumoral con márgenes patológicos negativos. La invasión histológica del margen de resección se definió como resección R1. Se denominó enfermedad residual a la presencia de invasión microscópica en el estudio histopatológico diferido del material obtenido de la resección radical (parénquima hepático, ganglios, puertos de laparoscopia). Se realizó quimioterapia adyuvante en forma selectiva, en aquellos pacientes con un mayor riesgo de presentar recidiva (enfermedad residual, invasión perineural, invasión vascular). Ante la presencia de recurrencia, se indicó tratamiento oncológico. El seguimiento se basó en el examen clínico, hepatograma, CA 19-9, ecografía y TAC cada 6 meses los 2 primeros años y anualmente los años subsiguientes.
Las variables analizadas fueron: datos demográficos, diagnóstico prequirúrgico, estudio histopatológico de la colecistectomía previa, indicación de resección, tipo de resección, datos operatorios, morbilidad, mortalidad, tiempo de internación, estudio histopatológico y evolución. Se realizó un análisis de la supervivencia comparando distintas variables con valor pronóstico.
Supervivencia global (SG) y supervivencia libre de enfermedad (SLE) se definen como la muerte o pérdida de seguimiento y el tiempo entre la resección y la aparición de la primera recurrencia, respectivamente. Las variables categóricas expresadas en porcentajes se compararon mediante Chi cuadrado y las numéricas, media y desviación estándar mediante prueba de t de Student. El análisis de supervivencia se realizó mediante el método de Kaplan-Meier. La prueba de «log-rank» fue utilizada para el análisis univariado de curvas de supervivencia. El análisis multivariado se realizó utilizando la regresión de riesgos proporcionales de Cox para identificar los factores de riesgo independientes asociados con la supervivencia que habían sido estadísticamente significativos en el análisis univariado. Las diferencias se consideraron significativas con p < 0,05. El estudio estadístico fue realizado con el programa SPSS v15.
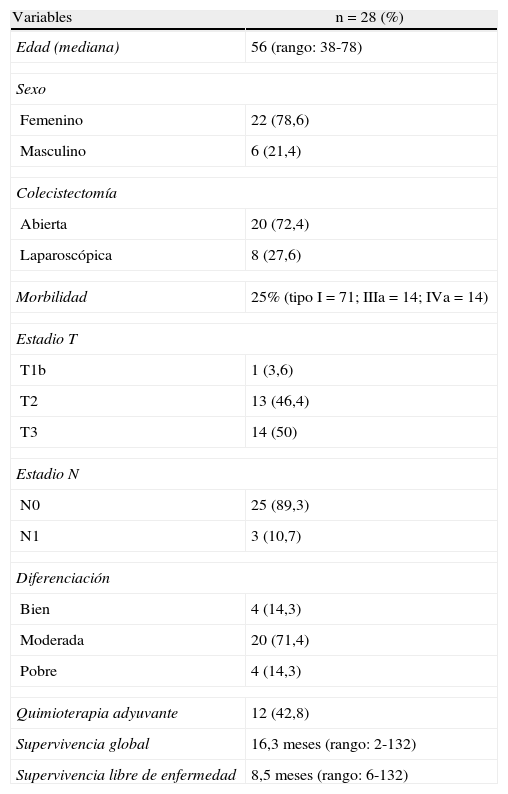
ResultadosCaracterísticas demográficas e histopatológicasLas características demográficas e histopatológicas se resumen en la tabla 1. La mediana de edad fue de 56 años; 22 pacientes (78,6%) pertenecían al sexo femenino. De los 43 pacientes que presentaban carcinoma incidental, se realizó cirugía con intención curativa en 28 de ellos (65,1%). Veintiséis pacientes (92,8%) fueron derivados de otra institución, luego del diagnóstico histopatológico de la pieza de colecistectomía, habiéndose realizado la colecistectomía en 20 pacientes por vía abierta (72,4%) y en 8 por vía laparoscópica (28,6%). Solo 2 pacientes fueron colecistectomizados en nuestro hospital y derivados a nuestra unidad posteriormente. El diagnóstico de carcinoma de vesícula se realizó durante la colecistectomía (2) o luego en el análisis histopatológico diferido (26). Se realizó el análisis anatomopatológico de la pieza de colecistectomía para confirmar el grado de invasión tumoral (T). Al momento del ingreso en nuestra institución (mediana de 57 días; rango: 0-128), 15 pacientes no fueron candidatos a una resección curativa, 13 de ellos por progresión de la enfermedad (6 metástasis hepáticas, 4 infiltraciones biliares, 3 carcinomatosis peritoneales) y 2 por negativa a la cirugía. Solo un paciente fue descartado durante la laparotomía al hallar invasión peritoneal. La totalidad de los pacientes que no fueron tratados mediante una cirugía radical fallecieron entre los 3 y los 6 meses desde el diagnóstico de la enfermedad. La resección hepática anatómica de los segmentos 4b/5 se realizó según técnica descrita, posteriormente a la linfadenectomía de los ganglios N1 del pedículo hepático3,23. De los 8 pacientes que presentaban como antecedentes una colecistectomía laparoscópica previa, solo en los 6 primeros se realizó resección de los puertos de laparoscopia. La serie no presentó mortalidad perioperatoria, y la morbilidad fue del 25% (4 infecciones de herida quirúrgica, 2 fístulas biliares, un neumotórax espontáneo), siendo la más frecuente la tipo I de la clasificación de Dindo. La mediana de la estancia hospitalaria fue de 5,5 días (rango: 4-14).
Características demográficas e histopatológicas
| Variables | n = 28 (%) |
| Edad (mediana) | 56 (rango: 38-78) |
| Sexo | |
| Femenino | 22 (78,6) |
| Masculino | 6 (21,4) |
| Colecistectomía | |
| Abierta | 20 (72,4) |
| Laparoscópica | 8 (27,6) |
| Morbilidad | 25% (tipo I = 71; IIIa = 14; IVa = 14) |
| Estadio T | |
| T1b | 1 (3,6) |
| T2 | 13 (46,4) |
| T3 | 14 (50) |
| Estadio N | |
| N0 | 25 (89,3) |
| N1 | 3 (10,7) |
| Diferenciación | |
| Bien | 4 (14,3) |
| Moderada | 20 (71,4) |
| Pobre | 4 (14,3) |
| Quimioterapia adyuvante | 12 (42,8) |
| Supervivencia global | 16,3 meses (rango: 2-132) |
| Supervivencia libre de enfermedad | 8,5 meses (rango: 6-132) |
Los valores de SG y SLE se expresan en mediana.
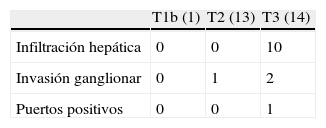
El análisis histopatológico mostró adenocarcinoma en 12 pacientes, 71,4% moderadamente diferenciados. Todas las resecciones fueron R0. La mediana de ganglios resecados fue de 3 (rango: 1-10). El análisis histopatológico de la pieza mostró infiltración parenquimatosa en 10 (35,7%) pacientes con resección hepática (todos T3), invasión ganglionar en 3 (10,7%), invasión vascular en 2 (7,1%) y perineural en 2 (7,1%). A aquellos pacientes que presentaron enfermedad residual se les realizó tratamiento quimioterápico con gemcitabine (9) o gemcitabine más capecitabina (3); ninguno de ellos presentó mejorías en la supervivencia.
La mediana del seguimiento fue de 16,5 meses (6-132 meses) para la totalidad de la serie y de 53 meses para los pacientes vivos a la fecha del estudio. Durante el seguimiento, 9 pacientes (32,1%) presentaron recurrencia. La mediana de SG y SLE fue de16,5 y 8,5 meses respectivamente.
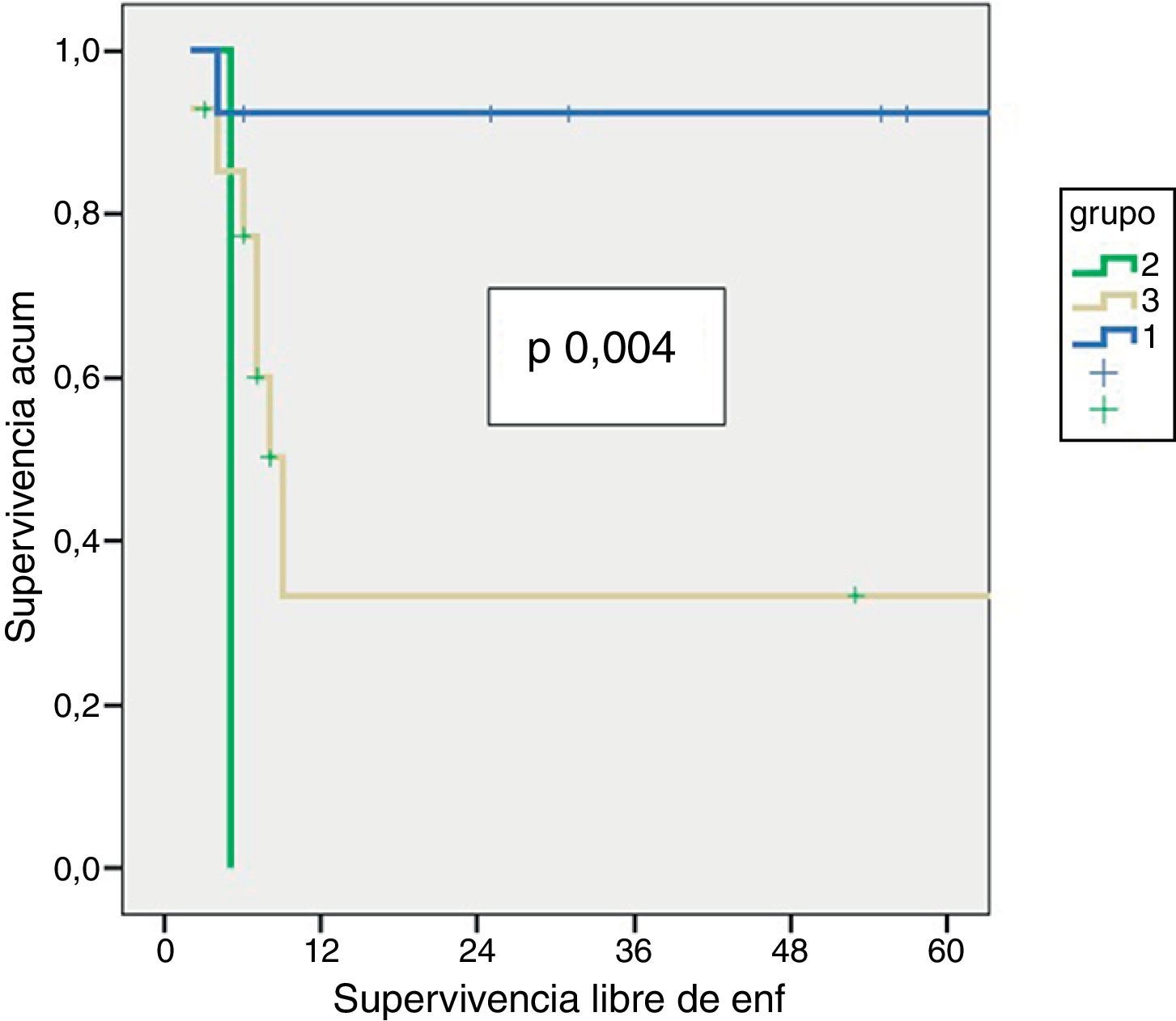
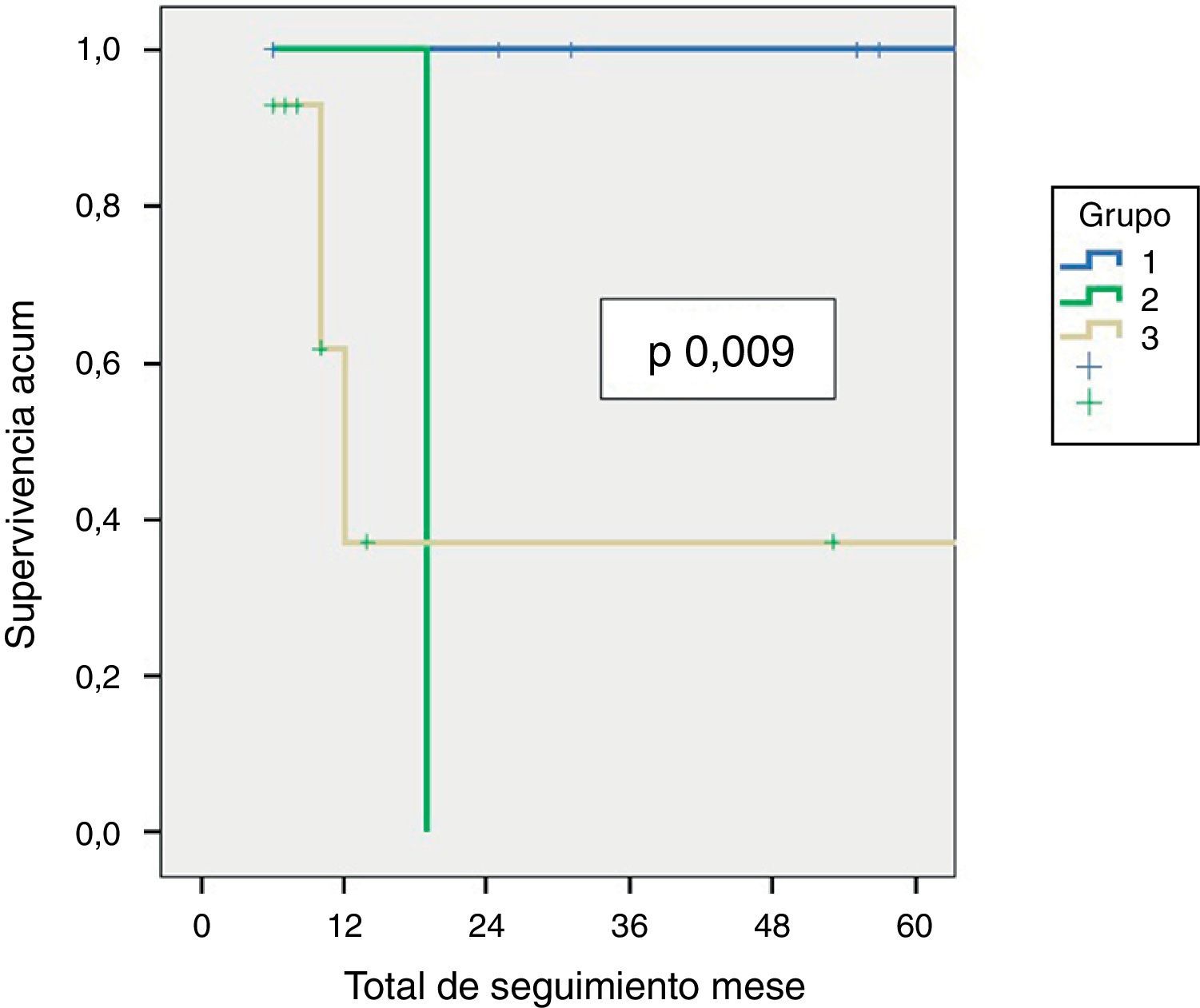
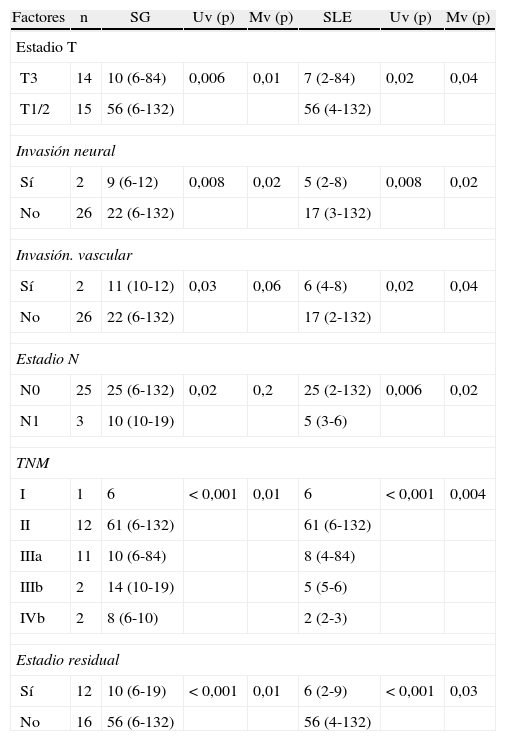
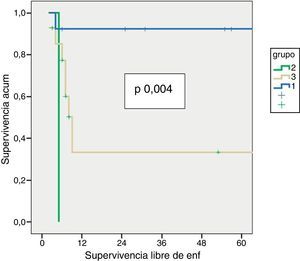
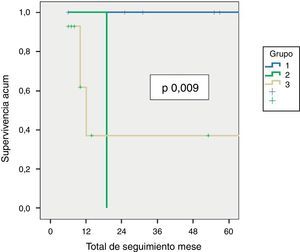
Enfermedad residual y supervivenciaSe identificó enfermedad residual en 12 pacientes resecados (42,9%): infiltración del parénquima hepático en 10, ganglionar en 3 y en puertos de laparoscopia en uno. La presencia de enfermedad residual se correlacionó con el estadio tumoral (T): T1b = 0%; T2 = 8,3%; T3 = 91,6% (p 0,001, tabla 2). Se hallaron diferencias significativas, con una menor SG y SLE acorde con la presencia de enfermedad residual en los pacientes tratados mediante cirugía resectiva. Aquellos que presentaron enfermedad residual en el estudio histopatológico mostraron una SG y una SLE de 10 y 6,5 meses, respectivamente, mientras que, en los pacientes sin enfermedad residual, ambas fueron de 56 meses (p 0,001). También se hallaron diferencias en la supervivencia al analizar los pacientes T2 con y sin enfermedad residual. Es de destacar que los pacientes con estadio T3 presentaron mejor SG y SLE que los pacientes con estadio T2 con enfermedad residual (figs. 1 y 2). El análisis univariado y multivariado de los factores relacionados con la SLE y SG se muestra en la tabla 3.
Análisis uni- y multivariado de los factores relacionados con la SG y SLE
| Factores | n | SG | Uv (p) | Mv (p) | SLE | Uv (p) | Mv (p) |
| Estadio T | |||||||
| T3 | 14 | 10 (6-84) | 0,006 | 0,01 | 7 (2-84) | 0,02 | 0,04 |
| T1/2 | 15 | 56 (6-132) | 56 (4-132) | ||||
| Invasión neural | |||||||
| Sí | 2 | 9 (6-12) | 0,008 | 0,02 | 5 (2-8) | 0,008 | 0,02 |
| No | 26 | 22 (6-132) | 17 (3-132) | ||||
| Invasión. vascular | |||||||
| Sí | 2 | 11 (10-12) | 0,03 | 0,06 | 6 (4-8) | 0,02 | 0,04 |
| No | 26 | 22 (6-132) | 17 (2-132) | ||||
| Estadio N | |||||||
| N0 | 25 | 25 (6-132) | 0,02 | 0,2 | 25 (2-132) | 0,006 | 0,02 |
| N1 | 3 | 10 (10-19) | 5 (3-6) | ||||
| TNM | |||||||
| I | 1 | 6 | < 0,001 | 0,01 | 6 | <0,001 | 0,004 |
| II | 12 | 61 (6-132) | 61 (6-132) | ||||
| IIIa | 11 | 10 (6-84) | 8 (4-84) | ||||
| IIIb | 2 | 14 (10-19) | 5 (5-6) | ||||
| IVb | 2 | 8 (6-10) | 2 (2-3) | ||||
| Estadio residual | |||||||
| Sí | 12 | 10 (6-19) | < 0,001 | 0,01 | 6 (2-9) | <0,001 | 0,03 |
| No | 16 | 56 (6-132) | 56 (4-132) | ||||
Mv: multivariado; N: invasión linfática; SG: supervivencia global expresada en mediana de meses (rango); SLE: supervivencia libre de enfermedad, expresada en mediana de meses (rango); TNM: estadio TNM; Uv: univariado.
Si bien la colecistectomía es un tratamiento adecuado para los pacientes con tumores T1a, la resección radical ha mostrado beneficios en la supervivencia de pacientes portadores de estadios tumorales más avanzados17. No obstante, el tratamiento del cáncer de vesícula es aún controvertido. Cuando es factible, una nueva cirugía con la realización de una resección radical ofrece la única posibilidad de curación, pero aún es motivo de debate la selección apropiada de los pacientes según el grado de invasión tumoral y el tipo de resección más efectivo. En un estudio reciente en los Estados Unidos con más de 4.631 pacientes, solo el 2% fue tratado con la cirugía recomendada18. Debemos destacar que un porcentaje importante de pacientes con carcinoma incidental no llegan a ser candidatos a una cirugía resectiva y así lo hemos evidenciado en el presente estudio, con un 35% que presentaron enfermedad extendida en el momento de la derivación. Si bien la terapéutica más admitida es que la resección radical consiste en una resección hepática sumada a una linfadenectomía, aún continúa la discusión sobre la extensión adecuada de la resección parenquimatosa19. En nuestra institución realizamos sistemáticamente resección de los segmentos 4b/5 en el cáncer de vesícula incidental salvo que las condiciones de extensión tumoral determinen una resección mayor. Un estudio multicéntrico alemán reciente ha mostrado que en los tumores T2, la resección de los segmentos 4b/5 sería la recomendada por su asociación con una mejor supervivencia alejada17. Es un procedimiento de baja morbilidad y tendría la ventaja adicional de tratar las micrometástasis ubicadas en el territorio de la vena cística20–23. Con respecto a la linfadenectomía, la misma provee una información importante para la estadificación del carcinoma vesicular y podría disminuir la incidencia de recurrencia local en los tumores incidentales donde las metástasis ganglionares ocultas se encuentran entre el 10 y el 45%25 de los casos. La linfadenectomía en general está confinada a los ganglios N1 del ligamento hepatoduodenal (cístico, pericoledociano, periarterial y periportal). Linfadenectomías más extendidas no se realizan de forma rutinaria24,25 y solo son sustentadas por algunos autores orientales13,24. La resección de los puertos de laparoscopia tiene importancia en la estadificación de la enfermedad, pero no presenta ventajas en aquellos pacientes con implantes confirmados que usualmente progresan con recurrencia en el peritoneo11,19,26. En el presente estudio, solo un paciente presentó infiltración en los puertos laparoscópicos. Acordes con un estudio reciente, consideramos que esta práctica se debe realizar en forma selectiva ya que solo aporta ventajas en la estadificación de la enfermedad27. Si bien algunos autores han sostenido que la resección rutinaria de la vía biliar podría facilitar la linfadenectomía28 no ha mostrado beneficios en el número de ganglios resecados, ni en la supervivencia alejada y se la ha asociado a una mayor morbilidad28. La invasión del conducto cístico se ha correlacionado con enfermedad residual en la vía biliar, por lo que una biopsia positiva del margen cístico durante la reexploración es indicación de resección de la vía biliar25,28.
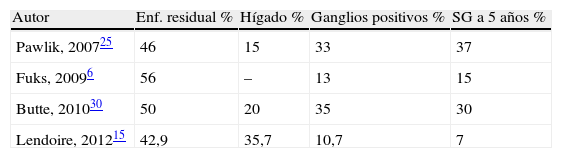
Comparativamente con estudios previos, el análisis histopatológico de la presente serie demostró similar diferenciación tumoral, pero un menor porcentaje de invasión ganglionar y perineural11,22. Si bien otros autores han mostrado desde un 0 hasta un 20% de infiltración parenquimatosa en el análisis de la pieza de resección hepática en el carcinoma incidental de vesícula21,29, en el presente análisis se ha hallado en el 35% de las hepatectomías. En un estudio multicéntrico reciente de 115 pacientes tratados mediante resección radical por cáncer incidental de vesícula, se demostró infiltración hepática en un 15%, si bien es de destacar que dicho análisis presentó un mayor porcentaje de tumores T2 (69%)25. En una publicación reciente se analizó la importancia de la estadificación en el cáncer incidental de vesícula, mostrando cifras similares al presente análisis con un 38% de invasión hepática en el estudio patológico de las piezas de resección4. El grado de invasión tumoral (T) se correlaciona con la presencia de enfermedad residual en el hígado y los ganglios linfáticos4. Vemos en la tabla 4 que la comparación con 3 estudios previos que han valorado la presencia de enfermedad residual posresección ha mostrado que la menor supervivencia obtenida en nuestra serie tendría su explicación en el predominio de enfermedad residual en el hígado versus los ganglios linfáticos. Es evidente que la supervivencia se ve claramente afectada por la presencia de enfermedad residual en el material de resección más allá de que los márgenes quirúrgicos sean negativos como en el 100% de las bisegmentectomías del presente análisis6,26,30. La invasión ganglionar parece tener mejor pronóstico que la invasión parenquimatosa, aunque habría una clara relación con la radicalidad de la linfadenectomía N14,25. Últimamente se ha indicado una relación existente entre el número de ganglios extirpados y la supervivencia libre de enfermedad4. Con una mediana de 3 ganglios resecados, comparable a otras series, en el presente estudio, solo 3 pacientes (10,7%) presentaron invasión ganglionar25,31. La quimioterapia tanto adyuvante como neoadyuvante debería ocupar un lugar complementario en el tratamiento de pacientes con enfermedad residual poscirugía radical pero aún no se han hallado beneficios32. Los factores pronósticos de supervivencia global y libre de enfermedad del presente análisis son similares a los hallados en estudios previos4,12,15,19,33. En pacientes tratados mediante resecciones radicales curativas, los factores pronóstico tienen relación primordialmente con la extensión tumoral. De manera que 3 factores relacionados entre sí como el estadio T, el TNM y la presencia la enfermedad residual en la pieza de resección son los más relevantes en distintas series4,12,15,19,33.
Como conclusión, el estadio tumoral (T) hallado en la pieza de colecistectomía y el TNM posresección han sido factores determinantes de supervivencia y recurrencia en el presente estudio. La cirugía radical del cáncer incidental de vesícula es el único procedimiento con intención curativa pero su eficacia depende de la extensión de la enfermedad tumoral hallada durante la resección y en el estudio patológico diferido. La enfermedad residual ha sido predominante en el hígado (36%), se la ha correlacionado con el estadio T y ha sido uno de los factores pronósticos más relevantes en el presente estudio. Tratamientos complementarios con quimioterapia adyuvante serán fundamentales para mejorar los resultados de la cirugía radical en pacientes con cáncer de vesícula incidental.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.