La malignización de la hidrosadenitis supurativa es una complicación infrecuente1, con poco más de 85 casos publicados en la literatura internacional de habla inglesa2, siendo una entidad probablemente infradiagnosicada3. Sin embargo, dada su gravedad por el mal pronóstico, es una complicación bien conocida, por lo que sorprende que aún haya pacientes que evolucionen hasta tal punto.
Presentamos un caso clínico atendido en nuestro servicio. Se trata de un varón de 54 años con antecedente de hidrosadenitis supurativa perineal y sacra intervenida a los 14 años. En la edad adulta desarrolla un trastorno bipolar de la personalidad que lo lleva a una situación de aislamiento social y acaba viviendo en la indigencia durante los últimos años. Acude un día al servicio de urgencias por malestar general y refiere pérdida de unos 15 a 20kg de peso en los últimos 6 meses, dificultad a la deambulación por dolor, dolor en hipogastrio y tenesmo rectal; refiere una lesión ulcerada supurativa en región sacra de 3 meses de evolución. A la exploración física se observa lesión sacra vegetante de gran tamaño, que se extiende a ambos glúteos, de bordes necróticos indurados, con múltiples úlceras supurativas de carácter fétido (fig. 1A). Se toman varias muestras para biopsia y se solicita una TAC abdomino-pélvica sospechando la presencia de malignización, y para descartar la presencia de colecciones subcutáneas que requiriesen un drenaje o desbridamiento quirúrgico.
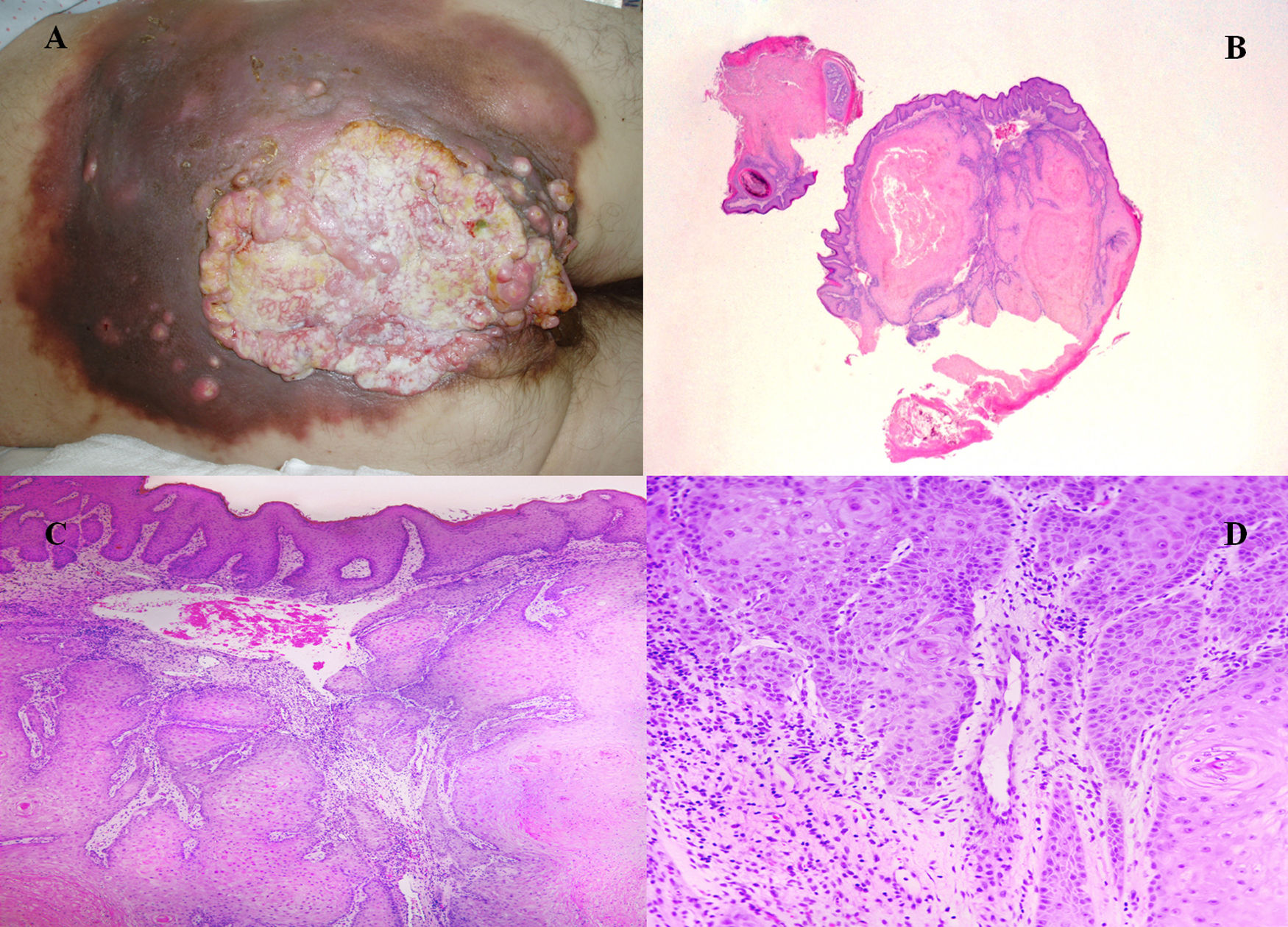
A) Imagen de la lesión perineal, glútea bilateral y sacra con zonas supurativas y áreas sospechosas de infiltración tumoral. B) Lesión escamosa bien diferenciada endofítica (H&E ×4). C) Nidos de células escamosas con citoplasma densamente eosinofílico (H&E ×40). D) Interfase estroma-epitelio (H&E ×200).
En la biopsia se establece el diagnóstico de carcinoma escamocelular bien diferenciado (figs. 1B-D).
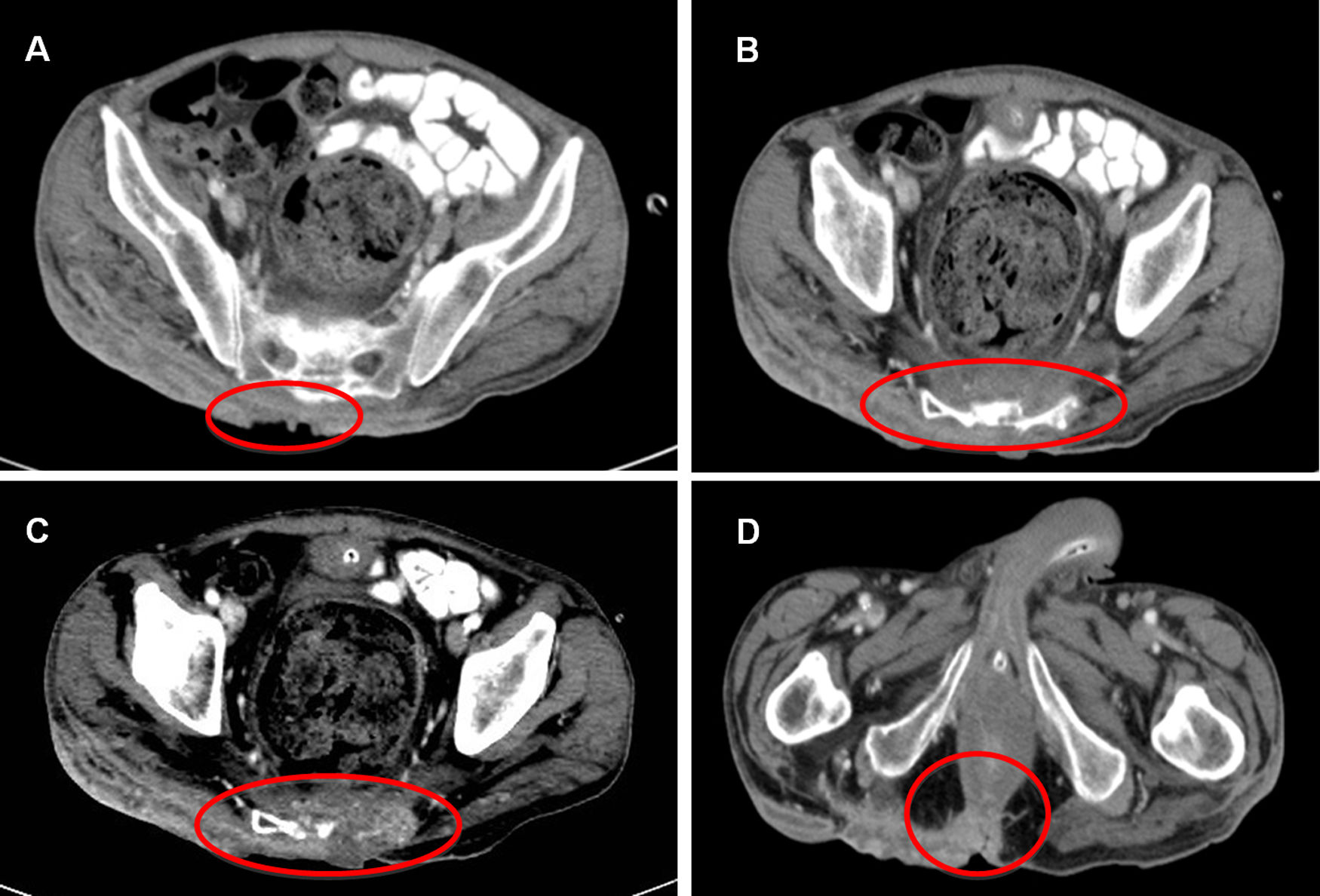
La TAC abdominal evidencia compromiso extenso del tejido subcutáneo que abarca desde aproximadamente L4 hasta coxis, con erosión del sacro y destrucción del coxis. En alguna zona también compromete el esfínter anal externo en su región posterior (figs. 2A-D).
Con el diagnóstico de infiltración sacra secundaria a carcinoma escamocelular bien diferenciado, y tras valoración multidisciplinar se decide iniciar tratamiento paliativo dada la gran extensión del tumor y la pobre situación física que presenta el paciente (índice de Karnofsky: <50). El paciente fue institucionalizado y falleció en un plazo inferior a 4 meses.
Los mecanismos por los que esta malignización se producen siguen sin ser bien conocidos, habiéndose postulado entre otras teorías el hecho de que la inflamación crónica sostenida en los tejidos conduce a alteraciones en la replicación celular, y puede acabar provocando la mutación necesaria para generar un cáncer. Esta forma de transformación maligna la compartirían algunas otras enfermedades o situaciones donde puede haber inflamación de forma crónica como la presencia de estomas de largo tiempo de evolución4 o las úlceras de Marjolin5. Se han postulado algunas otras opciones como la presencia del virus del papiloma humano (VPH), dada su relación con región perianal, perineal, inguinal y glútea, que tampoco han sido admitidas de forma universal6.
Aunque no conocemos los mecanismos, sí están bien establecidos los factores de riesgo más importantes como son el sexo masculino, la localización glútea y perineal y el largo tiempo de evolución de la enfermedad6; todos ellos presentes en el paciente que se presenta. Tanto es así que algunos autores insisten de forma especial en que se debe mantener una actitud más vigilante y agresiva en estos casos para evitar este riesgo7.
Una vez que la transformación maligna se ha producido, el tratamiento ideal es quirúrgico, con márgenes amplios de la lesión, y con especial atención a posibles vías de ramificación subcutánea. A pesar de la radicalidad en el tratamiento, el pronóstico es infausto en una mayoría de casos, con tasas de mortalidad a los 2 años entre el 23 y el 57% aun en ausencia de enfermedad diseminada8. Ante el mal pronóstico de la enfermedad, a pesar de tratamientos quirúrgicos muy agresivos, no es excepcional la actitud paliativa en algunos de los casos8.
Dada la localización más frecuente en glúteos y periné de estos tumores, la infiltración de estructuras óseas de la pelvis resulta relativamente frecuente, tal y como ha acontecido en nuestro caso.
El efecto de la radioterapia en estos tumores es mínimo, pero sigue siendo factible su uso con intención paliativa para el control de los síntomas como el dolor por infiltración de tejidos profundos9. En nuestro caso no pudimos ofrecer esta opción, dada la pobre situación general en que se encontraba el enfermo.
En resumen, se trata de una enfermedad crónica, con mala respuesta al tratamiento y que, con frecuencia, trae consigo cierto grado de resignación por parte de los pacientes y los médicos, y con ello cierto grado de abandono. Sin embargo, debemos ser conscientes de que existe un riesgo de desarrollar un carcinoma escamocelular a dicho nivel, fundamentalmente en pacientes jóvenes y con largo tiempo de evolución de la enfermedad por delante, mayoritariamente varones y en localización perianal, perineal y glútea. En este contexto recomendamos un manejo más agresivo de la enfermedad, sobre todo aquellos casos que cumplan los criterios de mayor riesgo mencionados, para así tratar de minimizar la incidencia de este tipo de tumores con un pronóstico tan grave.