Evaluar el tratamiento del cáncer de vesícula biliar (CVB) en nuestro medio.
Material y métodosDe 372 pacientes a los que se les realizó colecistectomía (enero de 2003 a febrero de 2007), 6 presentaron un CVB.
ResultadosEn 4 casos el carcinoma fue incidental, en un paciente se tuvo sospecha diagnóstica antes de la colecistectomía, y un paciente comenzó con ictericia obstructiva secundaria a neoplasia avanzada. Incidencia: 2 casos por 100.000 habitantes por año; cáncer incidental en el 1,1% de las colecistectomías. La ecografía mostró multilitiasis en 2 pacientes, barro biliar y neoplasia en un paciente, litiasis mayor de 3cm en 2 pacientes y sólo masa tumoral en un paciente. Grados T: un caso T0 (in situ), un caso T1, 3 casos T2 y un caso T4. En los T2 incidentales se practicó ampliación quirúrgica: en 2, linfadenectomía, y en uno, segmentectomía IVb-V con linfadenectomía. En la sospecha preoperatoria se practicó colecistectomía, linfadenectomía y resección del lecho vesicular.
ConclusionesEl CVB presenta baja incidencia pero es un hallazgo incidental en el 1% de las colecistectomías. No existe tratamiento adyuvante, por lo que la cirugía basada en el grado T es la única oportunidad de curación. No es infrecuente que tumores supuestamente T2 sean luego T3 al existir células malignas en el lecho vesicular hepático. Su extirpación mantiene la oportunidad de curación. La creación de una base de datos nacional de cáncer de vesícula ayudaría a establecer recomendaciones terapéuticas propias para esta enfermedad.
To assess the management of gallbladder cancer (GBC) in our region.
Material and methodsData on 372 patients who underwent cholecystectomy were identified from our database (January 2003 to February 2008) and 6 patients were found to have GBC.
ResultsFour patients had incidental carcinoma, one case was preoperatively suspected, and one patient presented with jaundice and locally advanced neoplasia. The incidence was 2 per 100,000 inhabitants per year; incidental carcinoma in 1.1% of cholecystecomies. The ultrasonography showed multilithiasis in 2 patients, sludge and neoplasia in 1, gallstones more than 3cm in 2, and tumor mass only in 1 case. T stage: 1 case of T0 (in situ), 1 of T1, 2 of T2 and one T4. Incidental carcinomas were reoperated on when a T2 was established: 2 underwent lymphadenectomy and cystic stump resection, 1 segmentectomy IVb-V and lymphadenectomy. In the preoperative suspected neoplasia a cholecystectomy, lymphadenectomy, and partial hepatic gallbladder bed resection was initially performed.
ConclusionsGBC has a low incidence but it will be found in 1% of cholecystectomies. There is no adjuvant treatment and T-based surgical treatment is the is the only opportunity to reach cure in those patients. A national GBC database would be helpful in the publication of national guidelines for this disease.
El carcinoma de vesícula biliar es una enfermedad agresiva y de ominoso pronóstico. Actualmente no existe un régimen quimioterapéutico que haya obtenido resultados medianamente optimistas en esta enfermedad; el protocolo gencitabina-oxaliplatino es el más empleado, pero sin eficacia probada. Este tipo de cáncer es resistente a la radioterapia. La cirugía es el único tratamiento que proporciona una esperanza terapéutica por el momento. Sin embargo, no siempre es posible la realización de cirugía con carácter curativo. En estadios avanzados las intervenciones quirúrgicas no ofrecen ningún beneficio. Por todo esto, muchos cirujanos adoptan una actitud muy pesimista ante el cáncer de vesícula, sobretodo en lo que se refiere al tratamiento terapéutico.
El cáncer de vesícula biliar (CVB) descubierto de manera inesperada tras una colecistectomía por litiasis biliar, no sospechado en el preoperatoio, se conoce como cáncer incidental. En una de cada 100 piezas analizadas tras una colecistectomía se encontrará un CVB1,2. Este cáncer incidental da una oportunidad para mejorar el pronóstico de esta enfermedad, siempre que el tratamiento sea adecuado a las recomendaciones publicadas al respecto. Estas recomendaciones se basan fundamentalmente en una cirugía que variará según la profundidad de la infiltración tumoral de la pared vesicular (la T de la clasificación TNM [Tumor Node Metastasis]). Cuando el anatomopatólogo informa de un tumor T1 en una pieza quirúrgica tras colecistectomía no es necesario más tratamiento que la colecistectomía realizada. Pero si se trata de un pT2 entonces las posibilidades de curación disminuyen significativamente si no se amplía la cirugía3–5. A pesar de las repercusiones pronósticas para este subgrupo de pacientes, la aplicación de estas recomendaciones no está muy extendida entre la comunidad quirúrgica6,7.
El objetivo de este trabajo fue evaluar la enfermedad maligna de la vesícula biliar en nuestro medio (hospital comarcal), y para ello se analizó la incidencia, la forma de presentación, la relación con la enfermedad litiásica biliar y el tratamiento efectuado.
Material y métodosSe realizó un estudio retrospectivo. De la base de datos de nuestro servicio se seleccionaron los casos de cáncer vesicular ingresados desde enero de 2003 a febrero de 2008. Otros parámetros considerados fueron el número de colecistectomías realizadas en nuestro centro durante ese período, y la población atendida en nuestro hospital. De las historias clínicas de los casos con diagnóstico de cáncer de vesícula se analizaron el hallazgo incidental (colecistectomía sin sospecha previa preoperatorio), la ecografía y los exámenes preoperatorios, los resultados anatomopatológicos, el tratamiento realizado y la supervivencia.
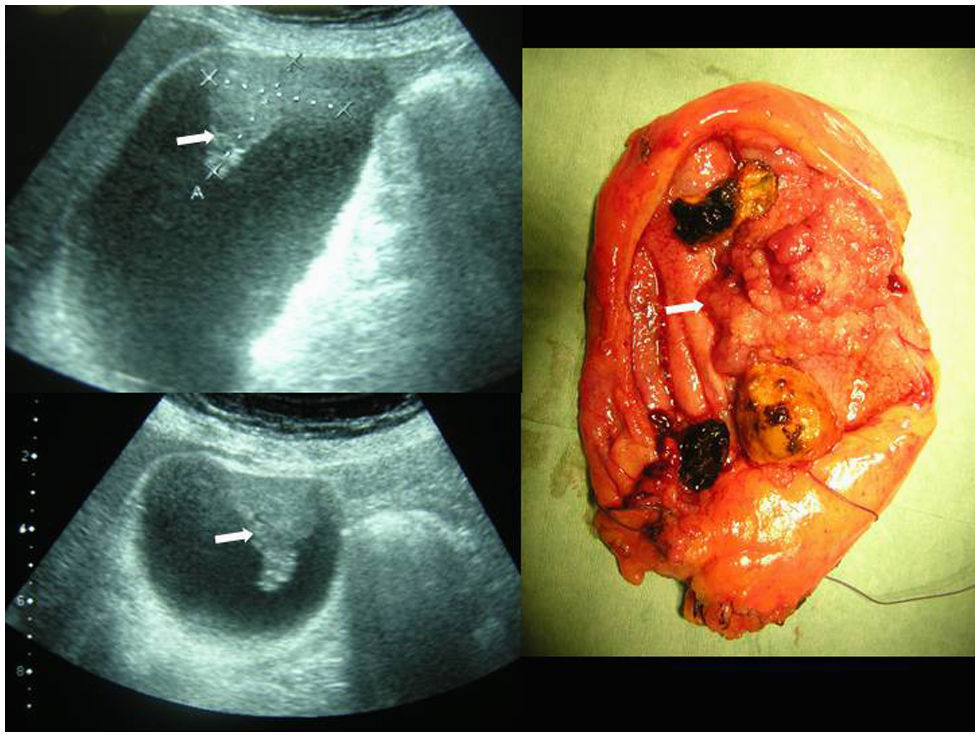
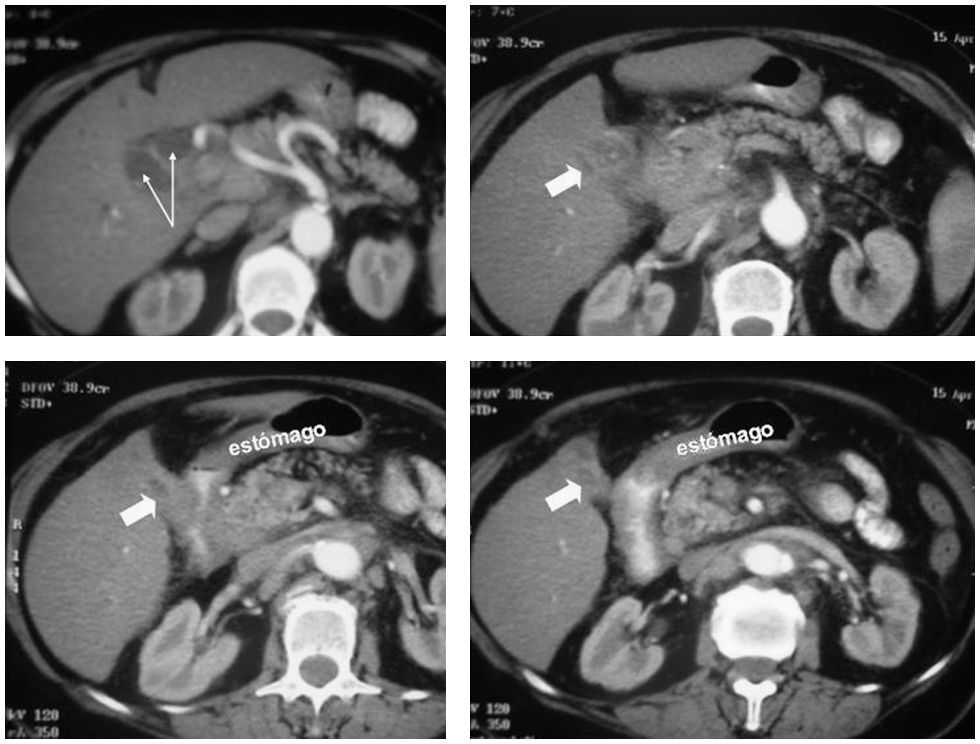
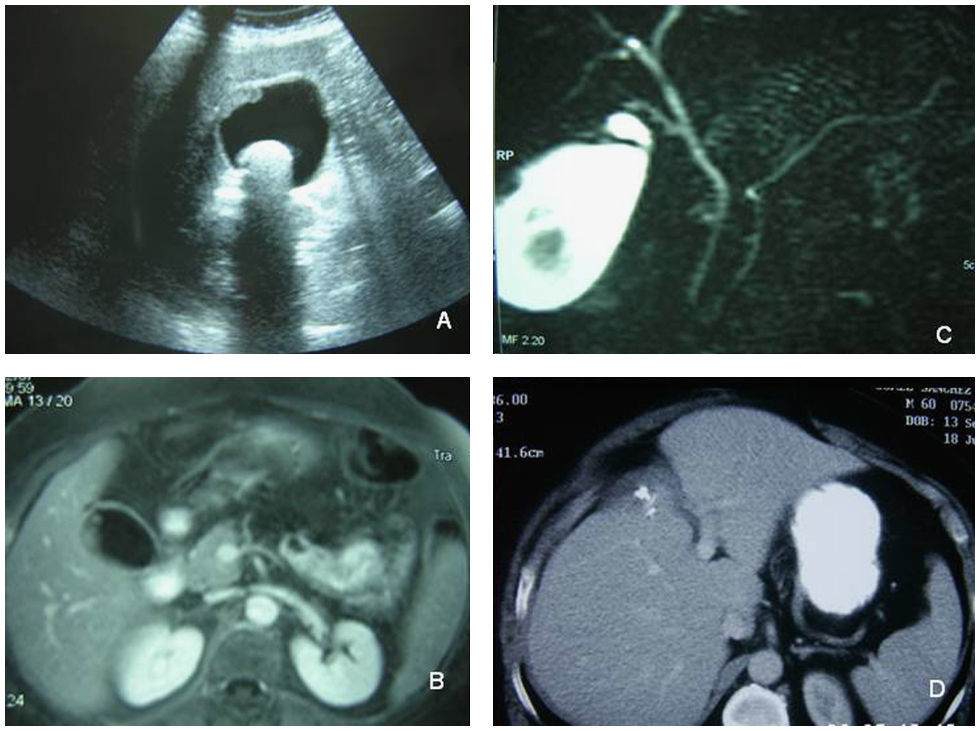
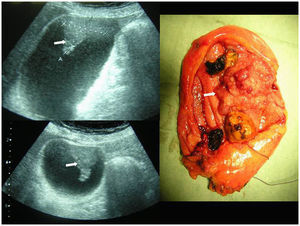
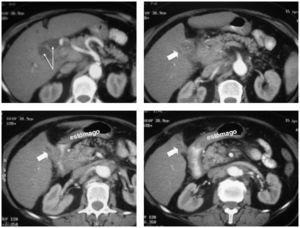
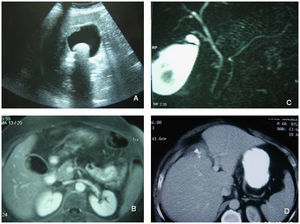
ResultadosTrescientas setenta y dos colecistectomías se realizaron en el período delimitado. El análisis anatomopatológico descubrió 4 piezas con adenocarcinoma (el 1,1% de carcinoma incidental). A estos casos se añadieron los siguientes: un paciente con sospecha preoperatoria de neoplasia vesicular por imagen ecográfica, diagnosticado a raíz de un episodio de pancreatitis aguda (fig. 1), y otra paciente que comenzó con ictericia obstructiva secundaria a neoplasia avanzada (fig. 2). La incidencia en nuestra población resultó de 2 casos por 100.000 habitantes por año. Los pacientes de la serie presentaban las siguientes características ecográficas preoperatoriamente: multilitiasis en 2 pacientes, barro biliar-litiasis y sospecha de neoplasia en un paciente, litiasis de más de 2cm en 2 pacientes y no se identificó litiasis en el caso de neoplasia avanzada, en el que la imagen ecográfica mostraba una ocupación de la masa tumoral (tabla 1). La clasificación T de TNM para los tumores de la serie se muestra en la tabla 1. A los pacientes con carcinoma incidental T2 se les realizó ampliación del acto quirúrgico: en 2 casos se practicó linfadenectomía del pedículo hepático y resección del muñón cístico y en un caso se realizó una resección de los segmentos IVb y V con linfadenectomía del pedículo. En esta última paciente el hallazgo inicial fue el de un pólipo vesicular con litiasis de 3cm (fig. 3), hallazgos descubiertos a raíz de un episodio de abdomen agudo que resultó ser una perforación de yeyuno. Tras resolución del cuadro agudo se realizó RMN que informó de posibles nódulos de Rokitansky-Aschoff, ya que la masa no captaba contraste (fig. 3). Dado el tamaño de la litiasis y a pesar de los resultados de la RMN se aconsejó la realización de colecistectomía. El resultado tras ésta fue el de un carcinoma pT2. La ampliación quirúrgica resultó en un aumento de la T a T3 (células malignas en lecho hepático) y una adenopatía positiva sobre las 4 aisladas en el ligamento hepatoduodenal. En el caso sospechado preoperatoriamente (paciente que comenzó con un episodio de pancreatitis aguda sin antecedentes enólicos) se practicaron colecistectomía, linfadenectomía y resección del lecho vesicular, es decir, una resección en cuña de 3cm de espesor del área del lecho hepático adyacente a la zona donde asentaba el tumor vesicular, con estudio histológico intraoperatorio.
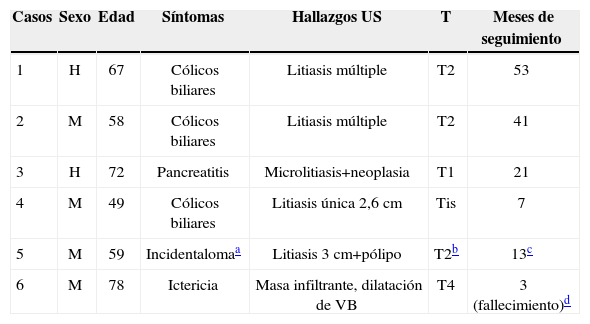
Hallazgos ecográficos, pT poscolecistectomía y tipo de tumoración
| Casos | Sexo | Edad | Síntomas | Hallazgos US | T | Meses de seguimiento |
| 1 | H | 67 | Cólicos biliares | Litiasis múltiple | T2 | 53 |
| 2 | M | 58 | Cólicos biliares | Litiasis múltiple | T2 | 41 |
| 3 | H | 72 | Pancreatitis | Microlitiasis+neoplasia | T1 | 21 |
| 4 | M | 49 | Cólicos biliares | Litiasis única 2,6cm | Tis | 7 |
| 5 | M | 59 | Incidentalomaa | Litiasis 3cm+pólipo | T2b | 13c |
| 6 | M | 78 | Ictericia | Masa infiltrante, dilatación de VB | T4 | 3 (fallecimiento)d |
H: hombre; M: mujer; VB: vía biliar.
Paciente diagnosticada de pólipo en estudio de perforación de víscera hueca; la ampliación diagnóstica con RMN descartó sospecha de malignidad.
En ampliación quirúrgica la T remontó a T3, además presentó adenopatías de hilio hepático positivas.
A) Imagen ecográfica de litiasis de 3cm y pólipo sesil en cara posterior hepática de la vesícula. B) RMN fase portal con gadolinio: no hay captación de contraste por el pólipo. C) colangio-RM: pólipo sesil superior y litiasis libre en luz vesicular. D) TAC a las 3 semanas de resección IVb-V (no hubo complicaciones postoperatorias).
La paciente con sospecha de carcinoma avanzado comenzó con ictericia. Se decidió realizar una cirugía exploradora. Ante la irresecabilidad de la neoplasia se realizaron toma de biopsias y una derivación biliar e intestinal. Falleció en su domicilio a los 3 meses de la cirugía paliativa. El resto de los pacientes están vivos (tabla 1), pero una paciente presentó metástasis hepáticas a los 12 meses tras la ampliación quirúrgica poscolecistectomía.
DiscusiónEl adenocarcinoma de vesícula biliar se presenta con un mal pronóstico, excepto en los casos de estadios tempranos (T1 y T2 con ganglios negativos). De hecho, si la enfermedad se encuentra avanzada, la esperanza terapéutica disminuye considerablemente. Si la infiltración tumoral puede ser claramente clasificada como T4 antes de emprender una resección, ésta dejaría de estar indicada para la mayoría de los grupos quirúrgicos8,9. Asimismo, cuando el paciente se presenta con ganglios N2 positivos (peripancreáticos, periduodenales, periportales, tronco celíaco, arteria mesentérica superior) la resección no está indicada, ya que los resultados son nulos en cuanto a supervivencia9–11. El problema es identificar los pacientes con tumor T4 o con ganglios afectados N2. Cuando se palpa masa abdominal, habitualmente el tumor es irresecable. Si las imágenes preoperatorias indican estadio localmente avanzado y un tratamiento paliativo no quirúrgico puede ser de utilidad, la obtención de biopsias por punción-aspiración con aguja fina (PAAF) guiadas radiológicamente podría evitar la laparotomía, como lo muestran De la Cruz et al12 en un estudio retrospectivo realizado en nuestro país. En la pequeña serie presentada por nuestro grupo existe un ejemplo de este tipo. En nuestra paciente, sin embargo, se asumió una actitud tradicional y se le realizó una laparotomía para obtención de biopsias, confirmación de la sospecha de irresecabilidad y realización de derivación intestinal y biliar quirúrgicas paliativas, con lo que sobrevivió 3 meses tras la cirugía. Un planteamiento más acorde a las técnicas actuales de obtención de biopsias y derivaciones biliares mediante radiología intervencionista hubiera evitado la laparotomía con resultados probablemente similares.
Existe una gran variabilidad en cuanto a la extensión de la linfadenectomía practicada en la clínica diaria, que abarca desde la obtención del ganglio del cístico solamente hasta la duodenopancreatectomía para resecar los ganglios del área pancreatoduodenal. Hay que puntualizar que la realización de procedimientos tan agresivos como este último, en el contexto del cáncer de vesícula, no está justificada si tenemos en cuenta los beneficios obtenidos. Una linfadenectomía regional que abarca la disección del pedículo hepático parece ser suficiente para estadificar correctamente a estos enfermos y tratar la enfermedad con expectativas de curación. La resección de la vía biliar para ampliar la linfadenectomía no ha demostrado diferencias en cuanto al número de ganglios obtenidos con respecto a la no resección14. Ahora bien, si no obtenemos una muestra de adenopatías N2 no puede llevarse a cabo la recomendación de no resecar los tumores que presenten afectación de estas áreas ganglionares. Una actitud acorde a este respecto sería el realizar la linfadenectomía del pedículo hepático y añadir un muestreo de ganglios macroscópicos o sospechosos de manera electiva en áreas N2 con examen histológico peroperatorio de estos últimos, actitud por la que optamos actualmente en espera de la redacción de guías clínicas al respecto (tema abierto a discusión).
El tratamiento del carcinoma incidental adaptado a las consignas recomendadas de ampliación quirúrgica según la infiltración parietal vesicular consigue aumentar significativamente la supervivencia13. En un estudio de Pawlik et al14 no se encontró enfermedad residual en la ampliación quirúrgica de los casos de T1, pero el 10,4% de los T2 y el 36,4% de los T3 presentaron enfermedad adicional tras la re-resección. En otro estudio reciente Frena et al15 evaluaron con carácter retrospectivo un período de 20 años en el que, de 3.012 colecistectomías, se hallaron 20 casos de cáncer de vesícula. La supervivencia a los 5 años fue del 26% para los pacientes en los que se practicó colecistectomía simple y del 66% para aquéllos a los que se les realizó ampliación quirúrgica.
Por otro lado, la ampliación quirúrgica con la realización de una linfadenectomía es la única forma de obtener una estadificación verdadera para estimar el pronóstico individual13. Esto puede apreciarse en los resultados del estudio descrito de Pawlik et al, donde aparecía enfermedad adicional no esperada. Así, como ocurre en uno de los casos de nuestra serie, se puede producir un cambio en la estadificación realizada tras la colecistectomía y reclasificar a una mayor T tras la compleción de la cirugía. Como sucede aquí, un estadio considerado poscolecistectomía como T2Nx puede resultar ser realmente un T3N1, de pronóstico radicalmente distinto. Por tanto, para conseguir el incremento en la supervivencia se deben cumplir las recomendaciones señaladas por grupos con experiencia en esta enfermedad. Estas recomendaciones son fundamentalmente de carácter quirúrgico, ya que no existe por el momento un tratamiento quimioterapéutico eficaz. Se están investigando nuevos agentes, como el bevazizumab, un anticuerpo monoclonal contra el factor de crecimiento endotelial vascular, asociado a otros quimioterapéuticos como la gencitabina, pero aún se carece de resultados16. Mientras tanto, el régimen más empleado es gemcitabina y oxaliplatino, que está sustituyendo al de gemcitabina y cisplatino, pero, como ya se ha señalado, los resultados con estos regímenes están poco definidos en la literatura médica, y en la práctica clínica son bastante pobres. De hecho, en centros nacionales con experiencia en este tipo de enfermedad8 no se adopta ningún tratamiento adyuvante de radioterapia o quimioterapia, y la única base terapéutica es la cirugía. La actuación quirúrgica basada en el grado de infiltración tumoral es importante tanto para obtener una estadificación real como para ofrecer a los pacientes una opción de curación.
El cáncer de vesícula es una enfermedad de baja incidencia, pero es un hallazgo incidental en el 1% de las colecistectomías realizadas por enfermedad benigna. Se debe tener en cuenta esta cifra y entablar una comunicación con nuestros patólogos para que se realicen revisiones detalladas de las piezas quirúrgicas extraídas por enfermedad biliar, y probablemente aumente el número de pacientes a los que podamos ofrecer soluciones para una enfermedad por el momento catastrófica. En la serie presentada en este estudio, a una paciente se la consideró dentro del grupo de cáncer incidental cuando en realidad se tenía una imagen preoperatorio ecográfica y por TAC que confirmaba la presencia de una masa polipoide sesil. Sin embargo, hemos mantenido esta paciente en el grupo incidental, ya que el diagnóstico de sospecha preoperatorio se descartó mediante el estudio de extensión con RMN (fig. 3). Este caso plantea también la discusión de los resultados del examen intraoperatorio. En esta paciente se prefirió esperar el examen definitivo, ya que previamente se le había informado de los resultados negativos en cuanto a malignidad de la masa polipoide, y en la colecistectomía no se apreció infiltración macroscópica del lecho vesicular. Se ha demostrado que la cirugía diferida tras el diagnóstico de cáncer no presenta diferencias de resultados con respecto a la realizada en un solo tiempo10,14.
Ante el hallazgo de un carcinoma incidental tras colecistectomía laparoscópica se ha recomendado la extirpación de las puertas de entrada laparoscópicas. La abstención de este gesto no ha asociado la aparición de recidivas en estas localizaciones en series como la publicada por De la Cruz et al12. Nosotros consideramos que la exéresis del trayecto exacto del recorrido del trocar, no sólo en piel, es un gesto de difícil precisión y, por tanto, carente de su capacidad preventiva en cuanto a la aparición de implantes. Asimismo, su realización no excluye la posibilidad de la aparición de éstas en incisiones para realizarlas en el momento de la ampliación quirúrgica diferida, como se muestra en un bien documentado caso de Ramia et al17.
En resumen, dada la baja incidencia de esta enfermedad, su agresividad y la emergencia del cáncer de vesícula incidental, la creación de una base de datos nacional de cáncer de vesícula proporcionaría la posibilidad de establecer una mejoría en las recomendaciones terapéuticas para esta enfermedad; los principales puntos de controversia son la necesidad de ampliación quirúrgica y, sobre todo, la extensión de la linfadenectomía y la extirpación de las puertas de entrada laparoscópicas. El tratamiento es, por el momento, principalmente quirúrgico. El examen anatomopatológico de toda pieza obtenida tras colecistectomía es de extrema importancia para despistar una neoplasia vesicular, ya que un hallazgo temprano ofrece la posibilidad de ampliar la cirugía si está indicado y así aumentar la supervivencia de esta agresiva enfermedad.