Introducción
El análisis de los estudios sobre la prescripción de medicamentos a pacientes remitidos desde la atención hospitalaria (AH) a la atención primaria (AP), y viceversa1-18, pone de manifiesto la existencia de una diversidad de problemas que pueden limitar la continuidad asistencial en detrimento de los pacientes y los profesionales sanitarios19.
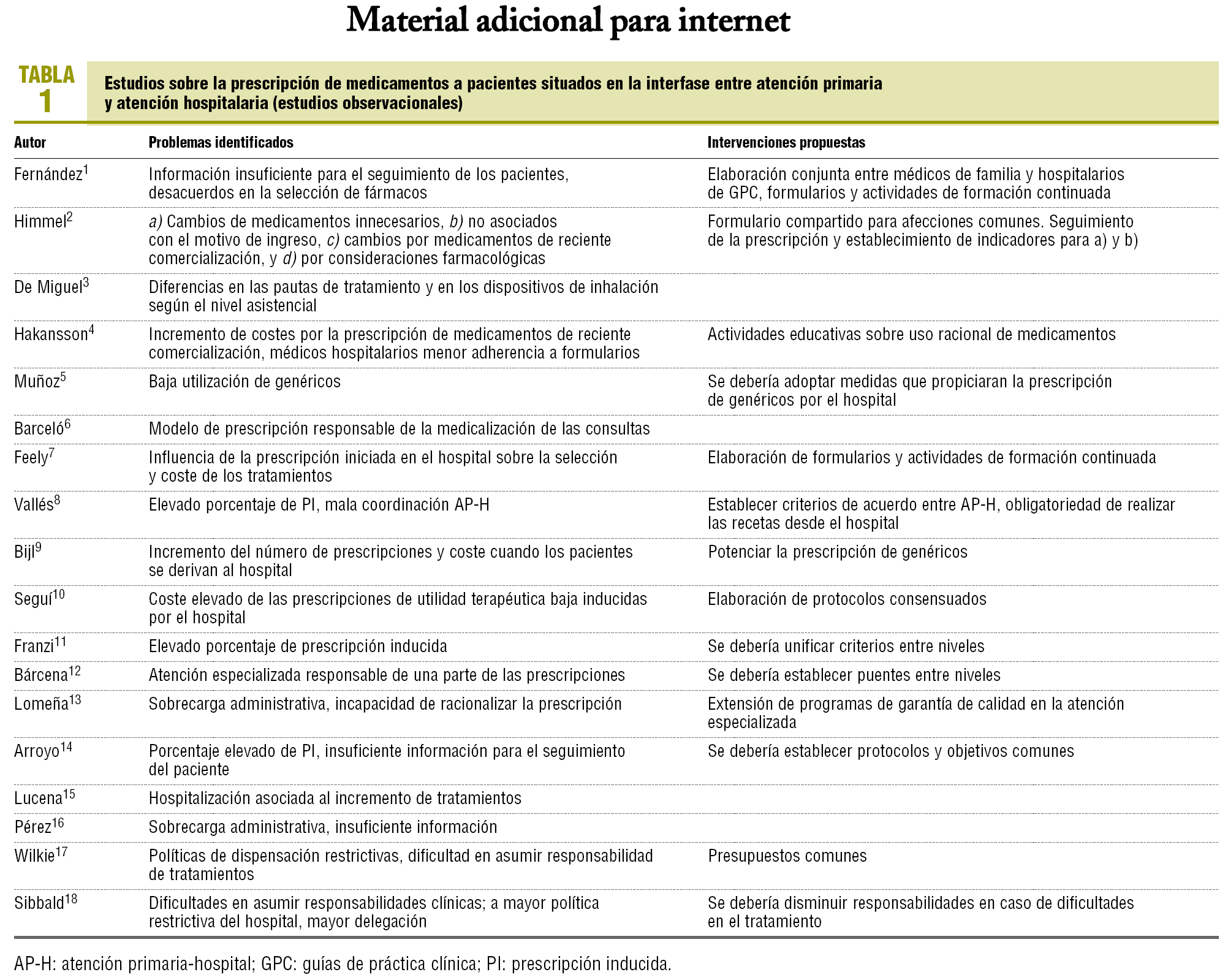
Los diferentes problemas descritos derivados de la inducción de pacientes y tratamientos a los médicos de familia pueden condicionar su prescripción de medicamentos. Algún estudio estima que el 40% de la prescripción de los médicos de familia está fuertemente influida por los especialistas hospitalarios7. Al menos, ésta es la impresión en los profesionales de AP pertenecientes al Sistema Nacional de Salud, como pone de manifiesto la diversidad de estudios realizados bajo el concepto de prescripción inducida1,6,8,10,11, aunque también afecta a los especialistas hospitalarios2,4,7,9,17,18,20. Como señalan algunos autores21, el término prescripción inducida puede ser equivalente a «mala coordinación» o a «mal uso del sistema sanitario».
Un reciente estudio realizado en nuestro medio1, para cuantificar y evaluar las prescripciones derivadas desde el hospital de referencia a los médicos de familia de su área de influencia, identificó, entre otros problemas, los relacionados con la falta de información para el seguimiento de los pacientes y desacuerdos en la selección de fármacos entre los médicos de familia y los hospitalarios. Se concluyó que era necesario aumentar la relación entre los médicos de ambos ámbitos para establecer acuerdos sobre la selección de fármacos para el tratamiento de las enfermedades frecuentes y el seguimiento de los pacientes.
El objetivo de esta revisión es evaluar críticamente la información disponible procedente de países de nuestro entorno sobre coordinación terapéutica entre AP y AH para identificar las actividades con resultados positivos que pudieran adaptarse al ámbito local. A partir de ello, se realiza una serie de propuestas para mejorar los problemas relacionados con la prescripción de medicamentos a pacientes situados en la interfase entre la AP y la AH.
Métodos
Identificación de los estudios
Dada la falta de descriptores sobre coordinación terapéutica, se ha realizado una búsqueda en texto libre utilizando las palabras «shared care, continuity AND care, primary AND (secondary OR hospital)», según describe la revisión de Hampson et al19. Además, se han utilizado los descriptores «Delivery of Health Care, Integrated», «Continuity of Patient Care», «Hospital-Physician relations».
Se consultó a un experto internacional (que ha publicado artículos sobre guías de tratamiento conjuntas para AP y AH) para identificar las palabras clave (profesor Haaijer-Ruskamp, Universidad de Groningen, Países Bajos), y se solicitó la colaboración de expertos documentalistas del Centro Documental del Institut Català de la Salut (ICS).
Se han consultado las bases de datos MEDLINE, SIETES (www.icf.uab.es) y Cochrane de revisiones sistemáticas (Cochrane Database of Systematic Reviews) para identificar los estudios publicados que hicieran referencia a la prescripción de medicamentos a pacientes situados en la interfase entre AP y AH.
Estrategia para MEDLINE
1. «shared care»
2. «primary and (secondary OR specialist OR hospital)»
3. «outpatient clinics, hospital» [MeSH]
4. «family practice» [MeSH]
5. 2 OR (3 AND 4)
6. 1 AND 5
7. «continuity and care»
8. «delivery of health care, integrated» [Mesh]
9. «continuity of patient care» [Mesh]
10. «hospital-physician relations» [Mesh]
11. family practice* AND hospitals
12. «prescriptions, drugs» [Mesh]
13. 2 OR 7 OR 8 OR 9 OR 10 OR 11
14. 13 AND 12
15. 6 OR 14
Estrategia para SIETES
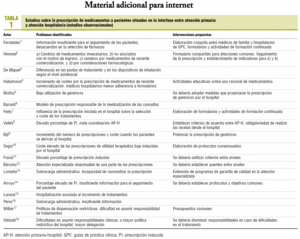
1. prescripcion inducida
2. aps AND hospital AND prescripcion
3. 1 OR 2
Se ha limitado la búsqueda a publicaciones que incluyan resumen, idioma inglés o español y fecha de publicación entre el 1 de enero de 1990 y el 31 de agosto de 2005.
También se revisaron las referencias bibliográficas de los artículos identificados.
Un revisor evaluó de forma independiente la importancia potencial de todos los títulos y resúmenes identificados a partir de las búsquedas electrónicas.
Selección de los estudios
Esta revisión sistemática se circunscribe a estudios realizados en países con sistemas nacionales de salud que cumplan las siguientes características:
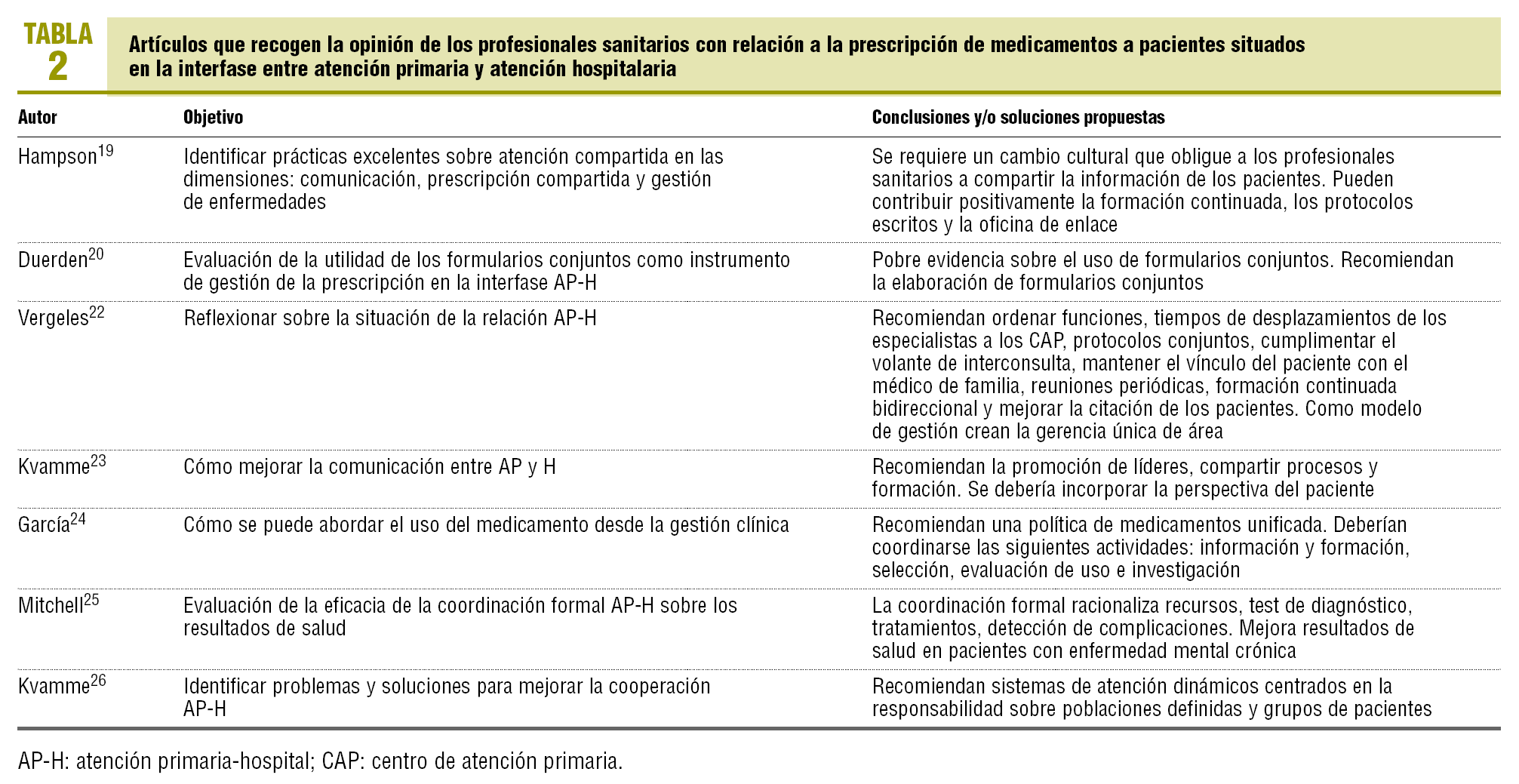
1. Estudios observacionales sobre prescripción de medicamentos a pacientes situados en la interfase entre AP y AH.
2. Estudios que recogen la opinión de los profesionales sanitarios sobre actividades de coordinación terapéutica entre AP y AH.
3. Estudios que plantean o evalúan intervenciones sobre coordinación terapéutica entre AP y AH.
Resultados
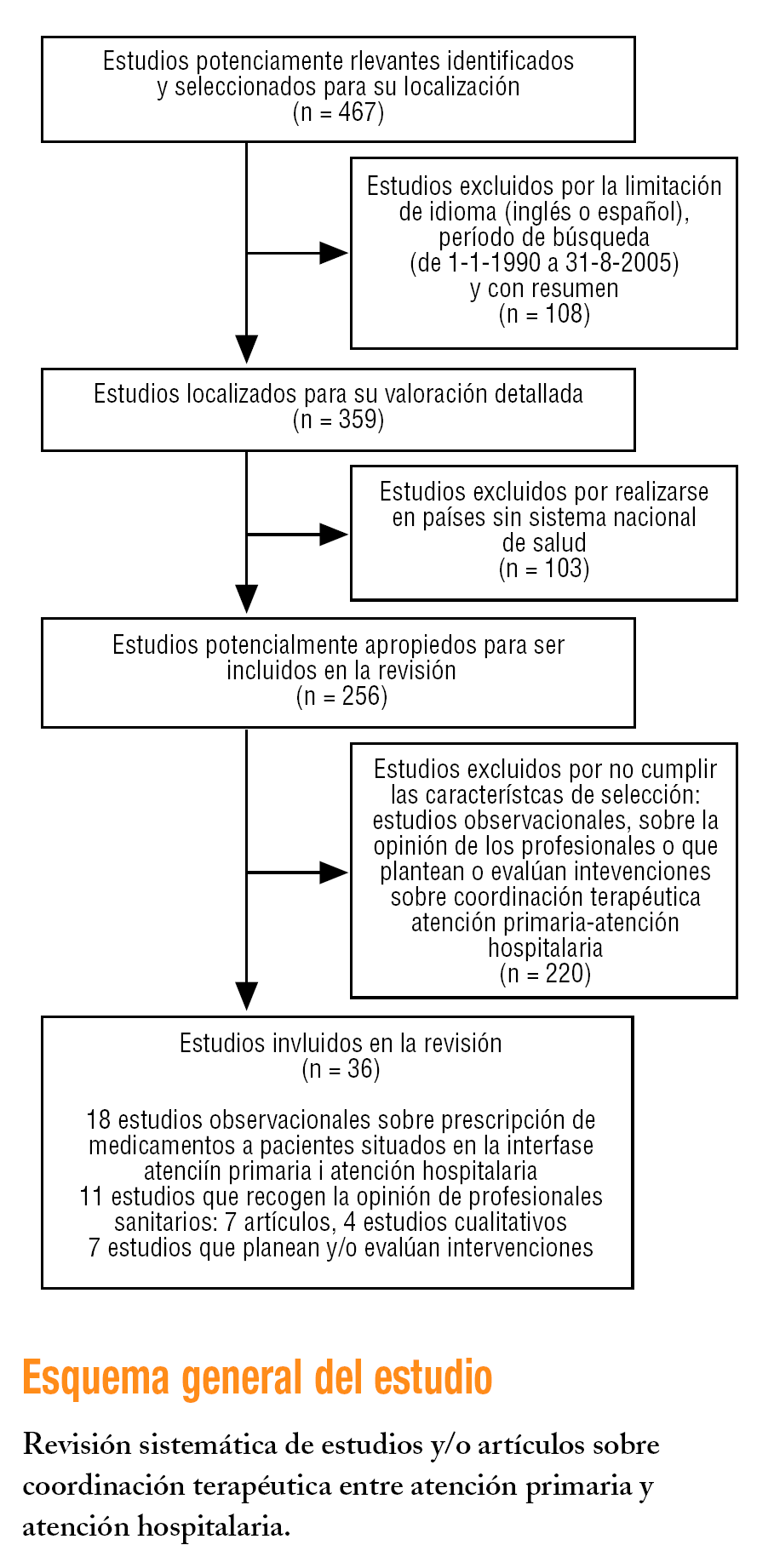
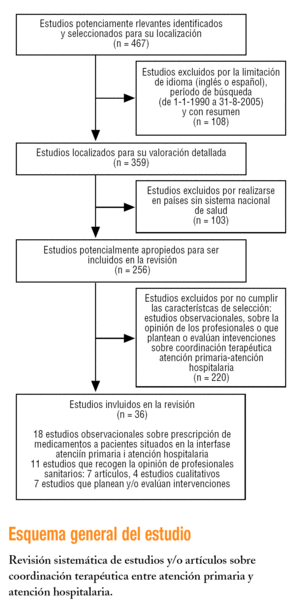
Se identificaron 467 estudios potencialmente relevantes. De éstos, 108 (23,12%) se excluyeron por la limitación del idioma, el período de búsqueda y las publicaciones con resumen. De los 359 estudios seleccionados para su valoración detallada, 103 (28,69%) se excluyeron porque se habían realizado en países que carecen de sistema nacional de salud. De los 256 restantes, se seleccionaron 36 que cumplían los criterios de selección: a) estudios observacionales sobre prescripción de medicamentos a pacientes situados en la interfase entre AP y AH (18 estudios); b) estudios que recogen la opinión de los profesionales sanitarios sobre coordinación terapéutica entre AP y AH: artículos de revisión, consenso, editoriales (7 artículos); estudios cualitativos (4 estudios), y
c) estudios que plantean o evalúan intervenciones sobre coordinación terapéutica entre AP y AH (7 estudios).
Problemas sobre la prescripción de medicamentos a pacientes situados en la interfase entre la antención primaria y la hospitalaria
Las principales dificultades descritas en la bibliografía son, entre otras, la escasez de pruebas que permitan saber qué problemas de salud atender en cada uno de los ámbitos asistenciales, el desconocimiento mutuo, la diferente organización y la poca o nula comunicación entre los profesionales de los distintos ámbitos22. Este último es uno de los aspectos más citados19,23.
En relación con el aspecto específico de la prescripción de medicamentos, los problemas más citados son: insuficiente información para el seguimiento de los pacientes1,14,16, desacuerdos en la selección de fármacos1,6,8, cambios de tratamiento innecesarios2, incremento de costes por la atención al paciente en el hospital7,9,10,15 y dificultades para que el médico de familia asuma responsabilidades clínicas17,18.
Una revisión sobre la utilidad de los formularios conjuntos como instrumento de gestión de la prescripción en la interfase entre AP y AH realizado en el Reino Unido20 mostró una amplia variabilidad en su uso, dificultades para su cumplimiento, una selección de medicamentos condicionada por criterios específicos del hospital, y escasos datos sobre el uso de formularios conjuntos.
Soluciones propuestas
Diferentes artículos19,20,22-26 consideran necesario aplicar una política en medicamentos unificada que incluya las dimensiones de formación, selección, evaluación de uso e investigación, y recomiendan la creación de comités farmacoterapéuticos formados por profesionales de AP y AH para la elaboración o adaptación de guías de práctica clínica y formularios conjuntos de ámbito local20,22.
Estudios en torno a la coordinación terapéutica
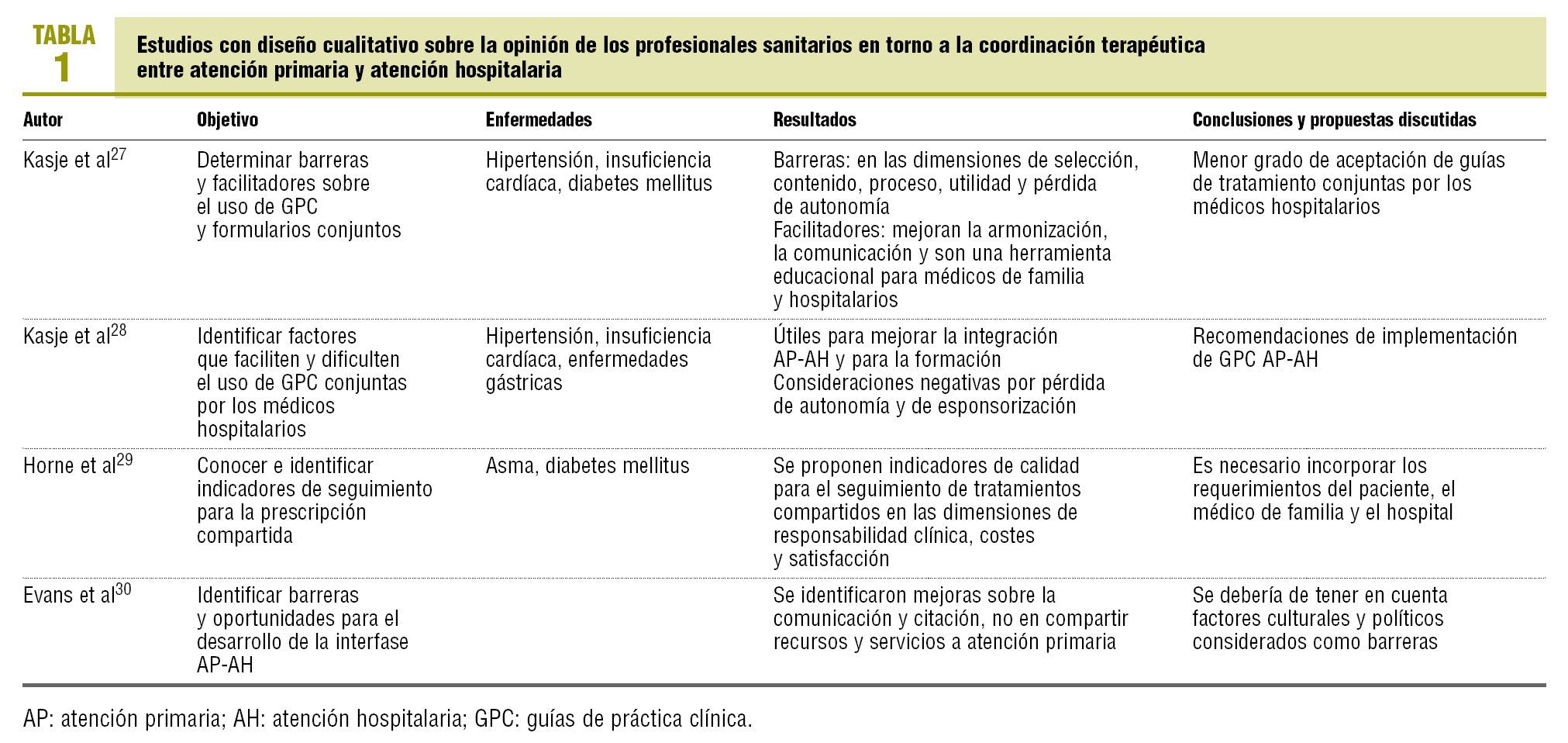
En la tabla 1 se recogen los estudios con diseño cualitativo sobre la opinión de los profesionales sanitarios en torno a la coordinación terapéutica entre AP y AH27-30. Cabe destacar que la mayoría de los estudios han sido enfocados hacia los factores percibidos por los médicos de familia y hospitalarios como limitadores y facilitadores del uso de guías de práctica clínica y formularios conjuntos.
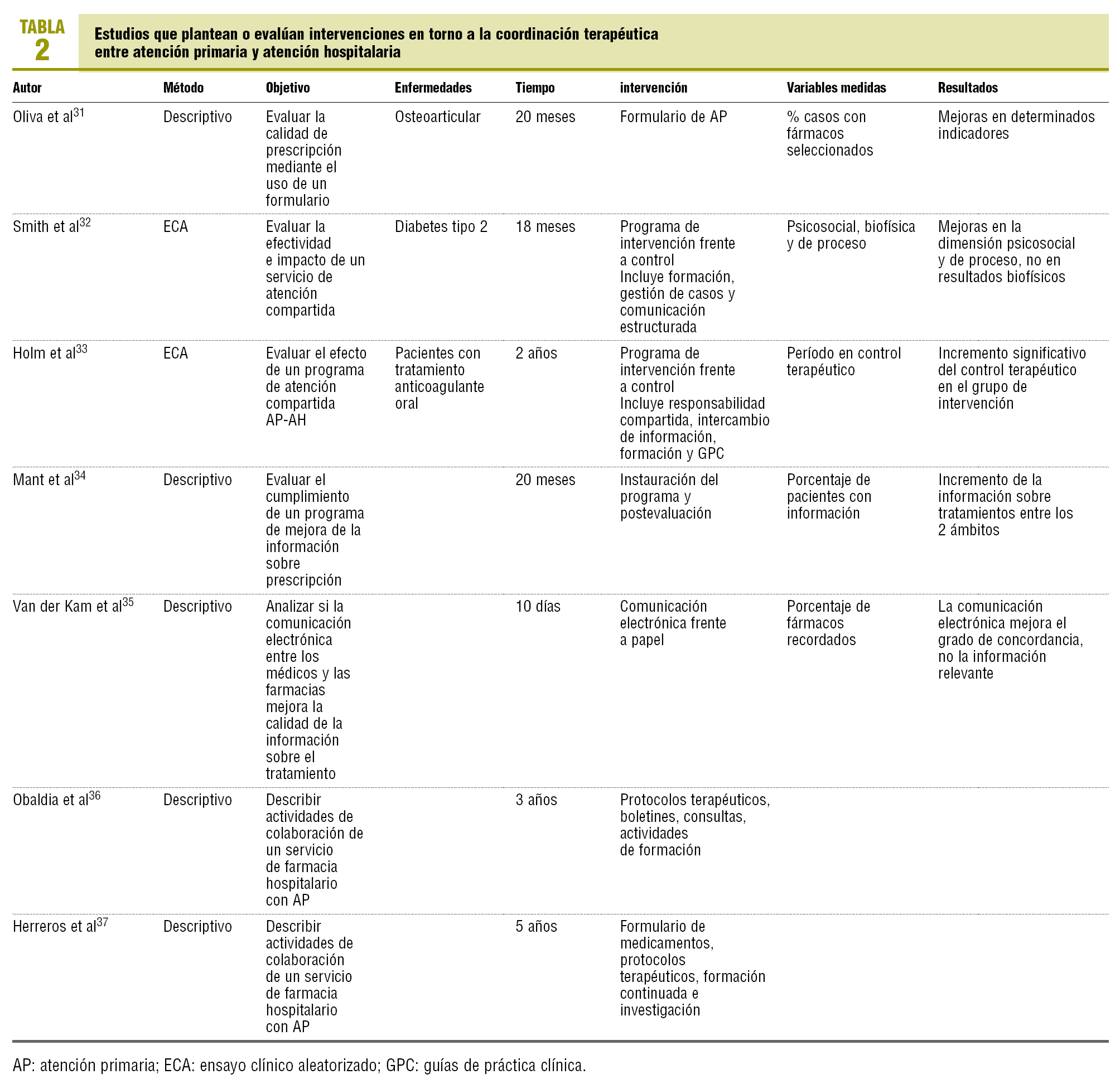
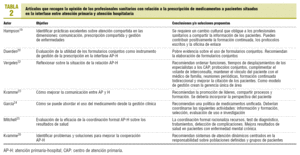
La tabla 2 recoge los estudios que plantean o evalúan intervenciones31-37.
Discusión
Los principales problemas descritos en torno a la prescripción de medicamentos a pacientes situados en la interfase entre AP y AH pueden explicarse, entre otras causas, por la discordancia y el posible desconocimiento de la política de medicamentos entre los 2 ámbitos asistenciales20, por la amplia variabilidad en las recomendaciones sobre tratamientos27, la deficiente comunicación entre ámbitos19 y la dificultad para asumir responsabilidades clínicas17-19. Estos aspectos pueden ser causa de discrepancias en la selección de los tratamientos.
Creemos, como otros autores17,18, que debería delimitarse la responsabilidad de los médicos de AP en el caso de medicamentos con cuyo uso no estén familiarizados o que únicamente inicien el tratamiento.
La mayoría de los autores recomiendan la elaboración conjunta entre los médicos de familia y hospitalarios de protocolos consensuados, guías de práctica clínica, formularios y actividades de formación continuada20,23,27. Incluso algún autor considera importante conocer la cantidad de profesionales que se oponen o dan apoyo a las guías27. Algún estudio señala que determinados especialistas hospitalarios no consideran útiles las guías y formularios, e incluso los consideran negativos por la posible pérdida de autonomía28. A este respecto, un estudio realizado en nuestro ámbito1 objetivó, por ejemplo, la prescripción inducida desde el hospital a médicos de familia de 11 diferentes antiinflamatorios no esteroideos (AINE) no incluidos en el formulario hospitalario, lo que indica que algún médico utiliza un número limitado de fármacos en la planta del hospital y, en cambio, prescribe otros diferentes en las consultas externas y en urgencias.
Las experiencias positivas sobre el uso de formularios conjuntos se han llevado a cabo en países con un sistema nacional de salud singular, como es el caso de Escocia, con presupuestos gestionados por una misma autoridad sanitaria20. En la bibliografía se señala la necesidad de establecer presupuestos comunes por ámbitos de atención (que incluyan la AP y la AH)17,20.
Un estudio32 que evaluó la factibilidad y la efectividad de una intervención compleja y compartida entre la AP y la AH en pacientes diabéticos tipo 2 encontró mejoras en las dimensiones psicosocial y de proceso, pero no en los resultados biofísicos. Los autores lo justifican por el buen control de base en el inicio del estudio y por la insuficiente duración de éste. Otro estudio33 que evaluó el efecto de un programa de atención compartida entre los 2 ámbitos en pacientes con tratamiento anticoagulante oral obtuvo resultados de salud favorables al programa.
En nuestro medio hemos encontrado experiencias locales de colaboración entre servicios de farmacia hospitalarios y AP36,37, y los autores recomiendan la creación de comisiones formadas por profesionales de los 2 ámbitos para consensuar los tratamientos de las enfermedades más prevalentes.
A pesar de la información limitada en torno a la coordinación terapéutica entre AP y AH, algunas experiencias con resultados satisfactorios señalan la necesidad de potenciar la investigación en este campo19,20. Según los estudios identificados y seleccionados, las enfermedades sobre las que hay mayor información sobre programas de coordinación son la insuficiencia cardíaca, la diabetes mellitus, el asma y la hipertensión arterial. También se ha seleccionado un estudio que evaluó un programa de atención compartida en pacientes con tratamiento anticoagulante oral.
En nuestro ámbito local, teniendo en cuenta la reciente reestructuración de la AP del ámbito de Barcelona en servicios de atención primaria (SAP) delimitados por el área de influencia del hospital de referencia, creemos interesante la creación de un comité farmacoterapéutico por área. Dado el interés de diversos profesionales sanitarios, estos comités podrían estar formados por farmacéuticos, farmacólogos clínicos, médicos de familia y médicos hospitalarios, y según los objetivos marcados por las diferentes gerencias, podrían desarrollar o adaptar formularios y/o guías de práctica clínica en consonancia con los estándares de calidad de prescripción establecidos para AP del ICS38.
Esto permitiría establecer una selección de medicamentos de ámbito local que facilitara la continuidad del tratamiento entre el hospital y la AP.
Aunque esta revisión se ha centrado en aspectos de prescripción, coincidimos con otros autores19,20 en que la expresión máxima de la atención compartida y, en particular, la prescripción compartida se traduce en la gestión de enfermedades. Por ello, creemos importante comentar el proyecto iniciado en el ámbito de Barcelona sobre la implementación de un programa de gestión de enfermedades relacionado con la insuficiencia cardíaca.
Este artículo no aborda la coordinación entre AP y AH en otras dimensiones, como los diagnósticos, los circuitos, etc., sobre los que también hay experiencias previas, ni la utilidad de las tecnologías de la información y de la comunicación que deberían potenciarse39, así como la utilización de una única historia de salud electrónica con información básica compartida y la implantación de la receta electrónica.
Lo conocido sobre el tema
*La prescripción de medicamentos a pacientes situados en la interfase entre la atención primaria y la atención hospitalaria ha sido ampliamente investigada.
*La literatura científica identifica problemas y las soluciones propuestas.
*Los problemas más citados son la insuficiente información para el seguimiento de los pacientes, los desacuerdos en la selección de fármacos, los cambios de tratamiento innecesarios, el incremento de costes por la atención del paciente en el hospital y las dificultades para que el médico de familia asuma responsabilidades clínicas.
Qué aporta este estudio
*La información sobre programas de coordinación terapéutica entre atención primaria y atención hospitalaria es limitada.
*Los programas de atención compartida más evaluados han sido los relacionados con el abordaje de la insuficiencia cardíaca, la diabetes mellitus, el asma y la hipertensión. También en el caso de pacientes con tratamiento anticoagulante oral.
*Se propone la creación de comités farmacoterapéuticos formados por profesionales de atención primaria y atención hospitalaria.
*Estos comités podrían adaptar al ámbito local los formularios en consonancia con los estándares de calidad de prescripción definidos en atención primaria.
Agradecimientos
A Eduardo Diogène Fadini, Estrella Barceló Colomer, Dolores Rodríguez Cumplido y J.M. Arnau de Bolós por sus aportaciones en la discusión del trabajo.
Correspondencia:
E. Fernández Liz.
Unitat de Farmàcia. Servei d'Atenció Primària Muntanya de Barcelona.
Avda. Meridiana, 428, 7.ª. 08030 Barcelona. España.
Correo electrónico: efernandez.pbcn@ics.scs.es
Manuscrito recibido el 16-1-2006. Manuscrito aceptado para su publicación el 8-5-2006.