Comparar la detección de prescripción potencialmente inadecuada (PPI) con el uso de los criterios de Beers, referente global en la evaluación de la farmacoterapia del paciente aciano, en su versión original y en su adaptación española.
DiseñoEstudio observacional retrospectivo.
EmplazamientoUn área de salud en la Región de Murcia
ParticipantesCiudadanos mayores de 65años que hayan recogido, al menos, una receta médica durante el periodo de estudio (n=7.856).
MétodoAnálisis de la información de la historia clínica informatizada de atención primaria (enfermedades y prescripciones) durante el periodo de estudio (12meses, año 2012). Se utilizaron los criterios de Beers en su versión original de 2012 y su adaptación española para evaluar la PPI. Se estudió la proporción de pacientes con PPI a nivel global y por cada criterio concreto, y la diferencia entre ambas versiones.
ResultadosLa mediana de edad de la población estudiada fue de 76años, con predominio del sexo femenino (56,6%). Respecto al uso de medicamentos, la muestra presentó una mediana de 13 principios activos y 66 recetas. Respecto a la población estudiada, el porcentaje de pacientes con PPI según la versión original de los criterios de Beers es del 44,8%, ascendiendo al 49,4% cuando se utiliza la adaptación.
ConclusionesLa PPI es frecuente en nuestro entorno. La aplicación directa de los criterios de Beers en su versión original, sin tener en cuenta la idiosincrasia del mercado farmacéutico local, proporciona una infraestimación del volumen de PPI en el paciente mayor de 65años.
To compare the detection of potentially inappropriate medication (PIM) using the original Beers criteria, a global reference for evaluating prescriptions in the elderly, and their Spanish version.
DesignRetrospective observational study
LocationA Primary Care area in the province of Murcia, Spain.
ParticipantsA total of 7,856 subjects aged 65 and over, with at least one drug prescribed in a Primary Care Area of Spain during study period.
MethodIllnesses and treatments registered in the Primary Care computerised medical history of patients were analysed during a 12month study period (2012). The original Beers criteria and their Spanish adaptation were used to evaluate PIM, considering both sets of criteria overall, and individually.
ResultsThe median age of the patients was 76.0years, with the majority females (56.6%). Patients received a median of 13 active substances and 66 medical prescriptions. The percentage of patients prescribed PIM ranged from 44.8% according to the original Beers criteria to 49.4% with the Spanish adaptation.
ConclusionsPIMs are frequent in our context. The original Beers criteria, if not adapted to the local drug catalogue, underestimated the frequency of PIM in the elderly population studied.
Los mayores de 65 años representan cerca de la quinta parte de la población española en la actualidad1. Los cambios fisiopatológicos y la pluripatología característicos en esta etapa vital aumentan el riesgo de acontecimientos adversos e indeseables de la medicación2,3. Además, la escasa presencia de pacientes de este grupo de edad en los ensayos clínicos y la habitual polifarmacia dificultan la toma de decisiones clínicas relacionadas con el tratamiento farmacológico2,3.
Por ello, en diversos foros, se han propuesto una serie de repertorios de medicamentos de uso limitado o no recomendable entre los pacientes mayores de 65años, dado que sus riesgos potenciales sobre la salud podrían superar, en términos generales, a los posibles beneficios terapéuticos4-7. Dentro de estos catálogos, uno de los más conocidos y ampliamente utilizado ha sido el de los «criterios de Beers»4. Esta guía se estructura en diferentes criterios definidos por una serie de principios activos que deben evitarse en los mayores de 65años (p.ej., ketorolaco) y medicamentos inadecuados en estos pacientes en algunas condiciones (p.ej., digoxina a dosis mayor de 125mg/día); ambos tipos forman el grupo de «criterios independientes de enfermedad». Los nombres de este grupo de criterios identifican los fármacos incluidos. Además, se define el grupo de «criterios dependientes de enfermedad» como principios activos inadecuados en mayores de 65años que presenten un diagnóstico clínico concreto (p.ej., metoclopramida en pacientes con enfermedad de Parkinson). Los nombres de este grupo de criterios identifican la patología característica4.
Desde que se publicaron en 19918, los criterios de Beers son una referencia esencial para la terapia farmacológica en este grupo de edad y han mostrado ser de gran utilidad en la reducción de prescripciones de medicamentos potencialmente inadecuados para los mayores de 65años9,10. Esta herramienta ha sido actualizada en diversas ocasiones; en las dos últimas, en los años 2012 y 2015, ha intervenido un panel de expertos de la American Geriatrics Society, tomando como referencia el contexto sanitario y el mercado farmacéutico de Estados Unidos4,11.
Como norma general, los criterios de Beers se han aplicado en diversos sistemas sanitarios de forma directa sin ningún tipo de adaptación previa, en diferentes ámbitos clínicos12-14 y en diversos estudios farmacoepidemiológicos15-18. Sin embargo, las diferencias existentes entre los catálogos farmacéuticos de Estados Unidos y España han llevado a revisar la versión original de los criterios de Beers4 y adaptarla recientemente al contexto farmacoterapéutico español19. En esta versión se eliminaron todos los principios activos que no están comercializados en nuestro país y se incluyeron otros principios activos que sí están disponibles en España y que son semejantes, desde un punto de vista químico-anatomoterapéutico o mecanismo de acción, a los recogidos en el catálogo de Beers.
En principio parece lógico pensar que la adaptación de los criterios de Beers19 permitirá detectar prescripciones potencialmente inadecuadas (PPI) en personas de edad avanzada de nuestro entorno que pasarían desapercibidas con el uso de la versión original.
Por ello, el objetivo del presente estudio es medir la proporción de pacientes adscritos a un área de salud en los que se detecta la PPI de al menos un principio activo en el periodo de estudio y determinar la capacidad adicional de detectar PPI de la versión adaptada19 frente a los criterios de Beers originales4.
Material y métodoEstudio longitudinal observacional en el Área V de Salud de la Región de Murcia con el año 2012 como periodo de seguimiento.
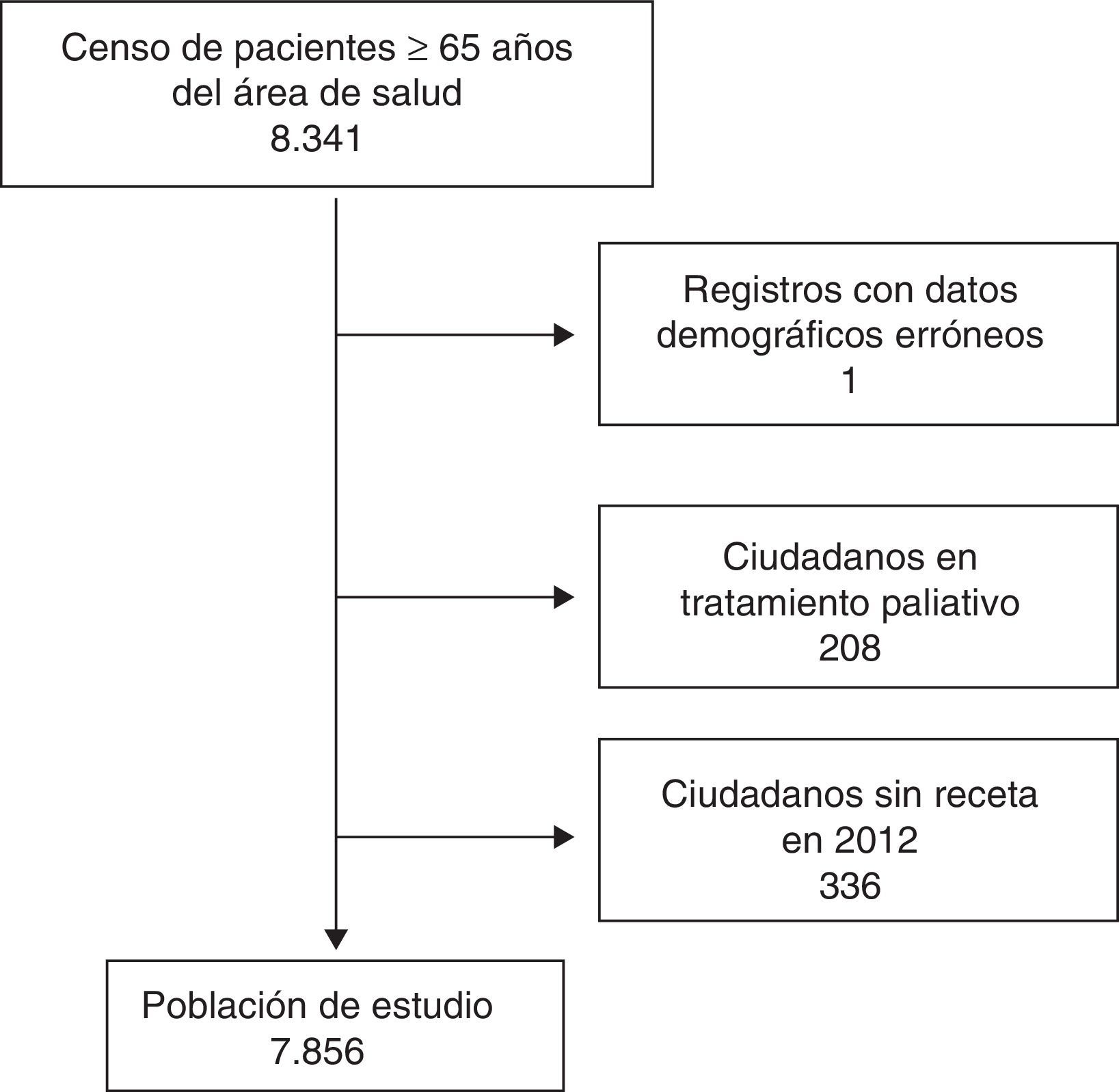
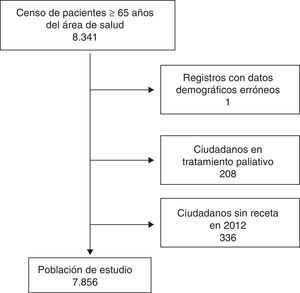
Población de estudioCiudadanos mayores de 65 años adscritos al Área de Salud V del Servicio Murciano de Salud (SMS) con al menos una prescripción de medicamento financiado en el año 2012. Se excluyó a los sujetos con registros demográficos incompletos y pacientes en cuidados paliativos (CIAP A99), al entender que los objetivos terapéuticos distan bastante del resto de pacientes mayores de 65años. En total se seleccionaron 7.856 sujetos para el estudio.
Variables de estudioSe recogieron los datos demográficos (edad y sexo), los diagnósticos de enfermedades (codificación CIAP 2)20 y todas las especialidades farmacéuticas financiadas prescritas durante el tiempo de observación del estudio. Toda la información se obtuvo de forma anonimizada del programa de historia clínica y prescripción informatizada de atención primaria (OMI-AP).
Las variables para la evaluación de resultados fueron la edad en años, el sexo, el número de PPI, el número anual de recetas y el número anual de principios activos prescritos a cada paciente.
ProcedimientoSe consideró PPI a aquella prescripción en la que el medicamento y las características del paciente se correspondieron con las descritas en los criterios de Beers, en sus versiones original4 y adaptada19. Este análisis se realizó mediante una aplicación informática creada ad hoc que permite el análisis automatizado de grandes bases de datos de prescripción para determinar qué pacientes presentan PPI. Los principios activos prescritos se identificaron mediante sus correspondientes códigos ATC hasta el quinto nivel de esta clasificación21. Cuando se precisó una identificación más concreta (p.ej, asociaciones de principios activos o formas farmacéuticas concretas), se recurrió al Código Nacional22 de esos medicamentos (código identificativo único de cada especialidad farmacéutica). Este proceso permitió obtener el número de PPI en cada paciente distinguiendo el criterio de prescripción concreto al que se deben, y también si estas eran dependientes o independientes de enfermedad. En cada sujeto se han valorado el número de PPI y la frecuencia de sujetos con una o más PPI en el grupo de criterios independientes y en el apartado de los criterios dependientes de enfermedad. Se han aplicado los criterios de Beers tanto en su versión original4 como adaptada19.
Análisis estadísticoSe han determinado las diferencias, en valores absolutos y relativos, del número de pacientes con PPI, así como el porcentaje de pacientes con alguna PPI, según las versiones original y adaptada de los criterios de Beers. Para analizar las diferencias se ha realizado el test de hipótesis nula de homogeneidad de frecuencias con el test de la «z» de comparación de proporciones para muestras independientes.
Por último, con el fin de identificar los factores sociodemográficos y clínicos que podrían estar potencialmente relacionados con la PPI se han calculado los riesgos relativos crudos y ajustados mediante regresión de Poisson con varianza robusta. Todas las estimaciones se acompañan de sus correspondientes intervalos de confianza del 95%. Se han utilizado los programas estadísticos EPIDAT 3.0® y STATA.14®.
ResultadosLa mediana de edad de la población de estudio fue de 76años, con un ligero predominio de mujeres (56,6%) y una mediana de consumo anual de 66 recetas y 13 principios activos distintos per cápita.
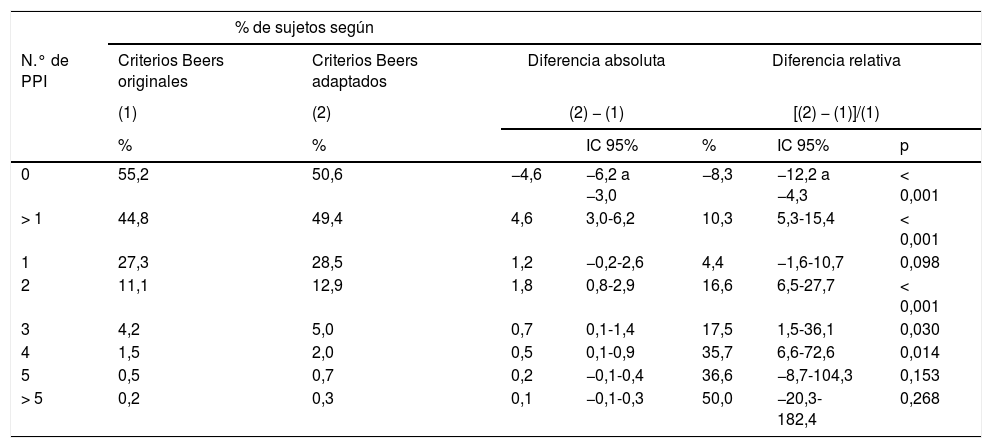
Durante los 12 meses de estudio, 3.521 pacientes (44,8%) recibieron la prescripción de al menos un principio activo potencialmente inadecuado según los criterios de Beers originales. Dicha cifra se eleva a 3.882 sujetos (49,4%) al utilizar la versión adaptada al contexto sanitario español, lo que supone un incremento relativo del 10,3% (IC95%: 5,3-15,4) (tabla 1).
Distribución del número de prescripciones potencialmente inadecuadas (PPI) en la muestra de estudio según los criterios de Beers originales o adaptados (n=7.856)
| % de sujetos según | |||||||
|---|---|---|---|---|---|---|---|
| N.° de PPI | Criterios Beers originales | Criterios Beers adaptados | Diferencia absoluta | Diferencia relativa | |||
| (1) | (2) | (2) − (1) | [(2) − (1)]/(1) | ||||
| % | % | IC 95% | % | IC 95% | p | ||
| 0 | 55,2 | 50,6 | −4,6 | −6,2 a −3,0 | −8,3 | −12,2 a −4,3 | < 0,001 |
| > 1 | 44,8 | 49,4 | 4,6 | 3,0-6,2 | 10,3 | 5,3-15,4 | < 0,001 |
| 1 | 27,3 | 28,5 | 1,2 | −0,2-2,6 | 4,4 | −1,6-10,7 | 0,098 |
| 2 | 11,1 | 12,9 | 1,8 | 0,8-2,9 | 16,6 | 6,5-27,7 | < 0,001 |
| 3 | 4,2 | 5,0 | 0,7 | 0,1-1,4 | 17,5 | 1,5-36,1 | 0,030 |
| 4 | 1,5 | 2,0 | 0,5 | 0,1-0,9 | 35,7 | 6,6-72,6 | 0,014 |
| 5 | 0,5 | 0,7 | 0,2 | −0,1-0,4 | 36,6 | −8,7-104,3 | 0,153 |
| > 5 | 0,2 | 0,3 | 0,1 | −0,1-0,3 | 50,0 | −20,3-182,4 | 0,268 |
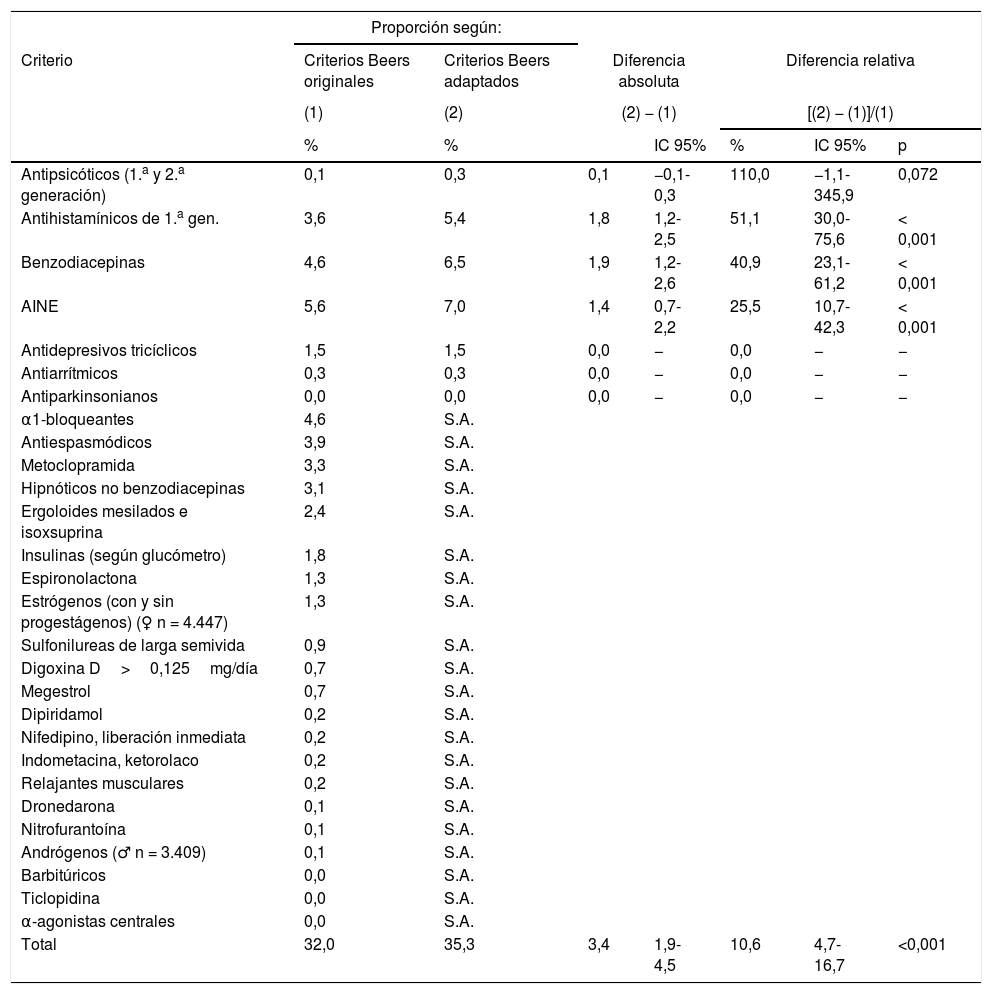
En el grupo de criterios independientes de enfermedad se observó un aumento significativo en la detección de pacientes con PPI al emplear la versión adaptada al contexto sanitario español. El incremento relativo ha sido especialmente importante en las prescripciones de antihistamínicos de primera generación (51,1%; IC95%: 30,0-75,6), benzodiacepinas en pacientes con insomnio (40,9%; IC95%: 23,1-61,2) y AINE (25,5%; IC95%: 10,7-42,3). Solo en 2 de entre los 8 criterios que habían sido modificados —uso de antiparkinsonianos y antidepresivos tricíclicos— la versión adaptada no ha sido capaz de detectar casos adicionales de prescripción inadecuada. La detección global de pacientes con PPI independientemente de la enfermedad ha aumentado en 3,4 puntos (IC95%: 1,9-4,5), con un 10,6% de incremento relativo (IC95%: 4,7-16,7) con la aplicación de la versión adaptada (tabla 2).
Proporción de pacientes con prescripciones potencialmente inadecuadas en el grupo de Criterios Independiente de Enfermedad según los criterios de Beers originales o adaptados (n=7.856)
| Proporción según: | |||||||
|---|---|---|---|---|---|---|---|
| Criterio | Criterios Beers originales | Criterios Beers adaptados | Diferencia absoluta | Diferencia relativa | |||
| (1) | (2) | (2) − (1) | [(2) − (1)]/(1) | ||||
| % | % | IC 95% | % | IC 95% | p | ||
| Antipsicóticos (1.a y 2.a generación) | 0,1 | 0,3 | 0,1 | −0,1-0,3 | 110,0 | −1,1-345,9 | 0,072 |
| Antihistamínicos de 1.a gen. | 3,6 | 5,4 | 1,8 | 1,2-2,5 | 51,1 | 30,0-75,6 | < 0,001 |
| Benzodiacepinas | 4,6 | 6,5 | 1,9 | 1,2-2,6 | 40,9 | 23,1-61,2 | < 0,001 |
| AINE | 5,6 | 7,0 | 1,4 | 0,7-2,2 | 25,5 | 10,7-42,3 | < 0,001 |
| Antidepresivos tricíclicos | 1,5 | 1,5 | 0,0 | − | 0,0 | − | − |
| Antiarrítmicos | 0,3 | 0,3 | 0,0 | − | 0,0 | − | − |
| Antiparkinsonianos | 0,0 | 0,0 | 0,0 | − | 0,0 | − | − |
| α1-bloqueantes | 4,6 | S.A. | |||||
| Antiespasmódicos | 3,9 | S.A. | |||||
| Metoclopramida | 3,3 | S.A. | |||||
| Hipnóticos no benzodiacepinas | 3,1 | S.A. | |||||
| Ergoloides mesilados e isoxsuprina | 2,4 | S.A. | |||||
| Insulinas (según glucómetro) | 1,8 | S.A. | |||||
| Espironolactona | 1,3 | S.A. | |||||
| Estrógenos (con y sin progestágenos) (♀ n = 4.447) | 1,3 | S.A. | |||||
| Sulfonilureas de larga semivida | 0,9 | S.A. | |||||
| Digoxina D>0,125mg/día | 0,7 | S.A. | |||||
| Megestrol | 0,7 | S.A. | |||||
| Dipiridamol | 0,2 | S.A. | |||||
| Nifedipino, liberación inmediata | 0,2 | S.A. | |||||
| Indometacina, ketorolaco | 0,2 | S.A. | |||||
| Relajantes musculares | 0,2 | S.A. | |||||
| Dronedarona | 0,1 | S.A. | |||||
| Nitrofurantoína | 0,1 | S.A. | |||||
| Andrógenos (♂ n = 3.409) | 0,1 | S.A. | |||||
| Barbitúricos | 0,0 | S.A. | |||||
| Ticlopidina | 0,0 | S.A. | |||||
| α-agonistas centrales | 0,0 | S.A. | |||||
| Total | 32,0 | 35,3 | 3,4 | 1,9-4,5 | 10,6 | 4,7-16,7 | <0,001 |
S.A.: sin adaptación.
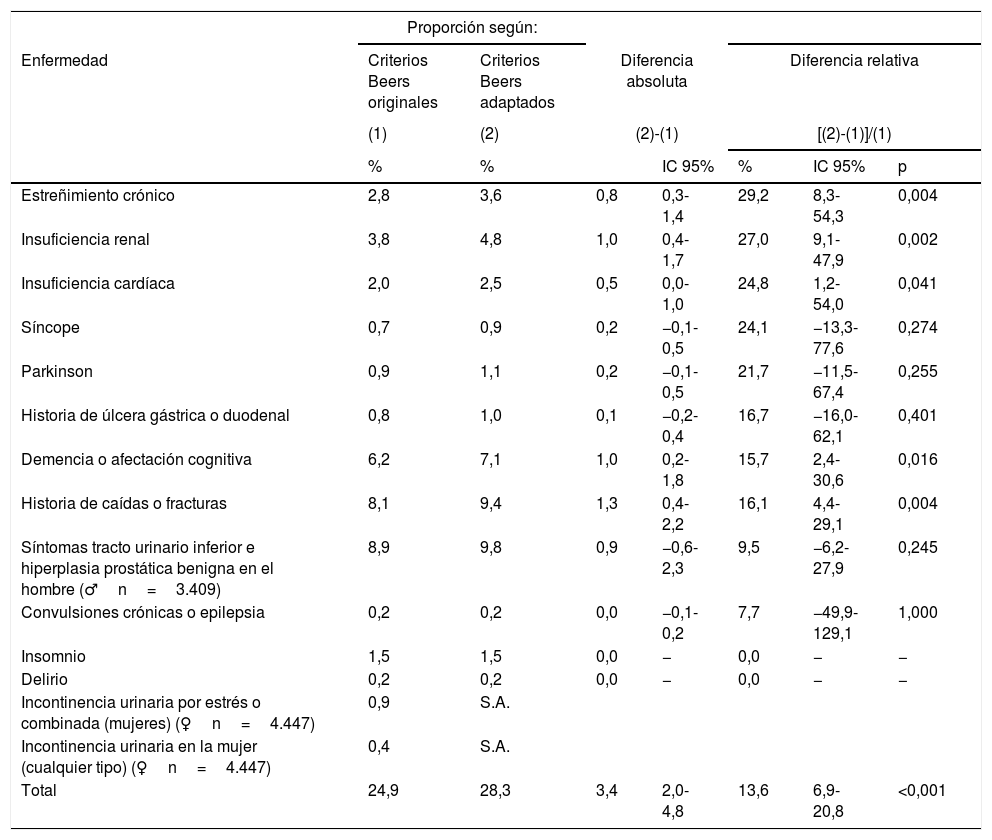
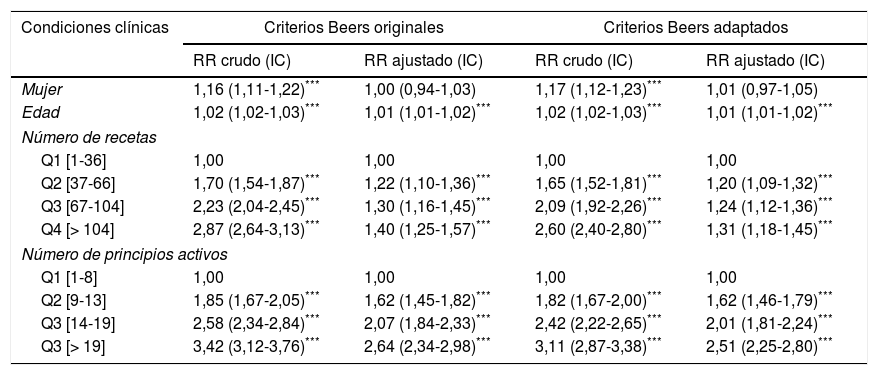
En el grupo de criterios dependientes de enfermedad el incremento en la detección de pacientes con PPI ha sido significativamente más elevado (p<0,05) al utilizar la adaptación. El máximo incremento (29,2%; IC95%: 8,3-54,3) corresponde a estreñimiento crónico, seguido de insuficiencia renal, insuficiencia cardíaca, historia de caídas o fracturas, y el mínimo corresponde a demencia o afectación cognitiva (15,7%; IC95%: 2,4-30,6). El uso de la versión adaptada permite detectar más sujetos (13,6%; IC95%: 6,9-20,8) con PPI dependientes de la enfermedad en relación con la versión original (tabla 3). Los factores que muestran asociación con haber recibido la PPI de al menos un principio activo son el sexo y la edad (tabla 4). El hecho de ser mujer aumenta un 17% el riesgo de recibir la PPI de al menos un principio activo (IC95%: 1,12-1,23), y por cada año de incremento de edad aumenta dicho riesgo un 2,2% (IC95%: 1,02-1,03). También es más frecuente, tal como cabría esperar, en los sujetos a los que se les ha prescrito un mayor número de recetas (RR cuartil superior vs inferior=2,60; IC95%: 2,40-2,80) y principios activos (RR cuartil superior vs inferior=3,11; IC95%: 2,87-3,38). Cuando se controlan estas variables entre sí en un modelo ajustado, todas siguen asociándose de manera significativa con la prescripción de alguna PPI, a excepción del sexo (tabla 4).
Proporción de pacientes con prescripciones potencialmente inadecuadas en el grupo de criterios dependientes de enfermedad según los criterios de Beers originales o adaptados (n=7.856)
| Proporción según: | |||||||
|---|---|---|---|---|---|---|---|
| Enfermedad | Criterios Beers originales | Criterios Beers adaptados | Diferencia absoluta | Diferencia relativa | |||
| (1) | (2) | (2)-(1) | [(2)-(1)]/(1) | ||||
| % | % | IC 95% | % | IC 95% | p | ||
| Estreñimiento crónico | 2,8 | 3,6 | 0,8 | 0,3-1,4 | 29,2 | 8,3-54,3 | 0,004 |
| Insuficiencia renal | 3,8 | 4,8 | 1,0 | 0,4-1,7 | 27,0 | 9,1-47,9 | 0,002 |
| Insuficiencia cardíaca | 2,0 | 2,5 | 0,5 | 0,0-1,0 | 24,8 | 1,2-54,0 | 0,041 |
| Síncope | 0,7 | 0,9 | 0,2 | −0,1-0,5 | 24,1 | −13,3-77,6 | 0,274 |
| Parkinson | 0,9 | 1,1 | 0,2 | −0,1-0,5 | 21,7 | −11,5-67,4 | 0,255 |
| Historia de úlcera gástrica o duodenal | 0,8 | 1,0 | 0,1 | −0,2-0,4 | 16,7 | −16,0-62,1 | 0,401 |
| Demencia o afectación cognitiva | 6,2 | 7,1 | 1,0 | 0,2-1,8 | 15,7 | 2,4-30,6 | 0,016 |
| Historia de caídas o fracturas | 8,1 | 9,4 | 1,3 | 0,4-2,2 | 16,1 | 4,4-29,1 | 0,004 |
| Síntomas tracto urinario inferior e hiperplasia prostática benigna en el hombre (♂n=3.409) | 8,9 | 9,8 | 0,9 | −0,6-2,3 | 9,5 | −6,2-27,9 | 0,245 |
| Convulsiones crónicas o epilepsia | 0,2 | 0,2 | 0,0 | −0,1-0,2 | 7,7 | −49,9-129,1 | 1,000 |
| Insomnio | 1,5 | 1,5 | 0,0 | − | 0,0 | − | − |
| Delirio | 0,2 | 0,2 | 0,0 | − | 0,0 | − | − |
| Incontinencia urinaria por estrés o combinada (mujeres) (♀n=4.447) | 0,9 | S.A. | |||||
| Incontinencia urinaria en la mujer (cualquier tipo) (♀n=4.447) | 0,4 | S.A. | |||||
| Total | 24,9 | 28,3 | 3,4 | 2,0-4,8 | 13,6 | 6,9-20,8 | <0,001 |
S.A.: sin adaptación.
Condiciones clínicas relacionados con la prescripción potencialmente inadecuada (≥1PPI) según los criterios de Beers originales o adaptados (n=7.856)
| Condiciones clínicas | Criterios Beers originales | Criterios Beers adaptados | ||
|---|---|---|---|---|
| RR crudo (IC) | RR ajustado (IC) | RR crudo (IC) | RR ajustado (IC) | |
| Mujer | 1,16 (1,11-1,22)*** | 1,00 (0,94-1,03) | 1,17 (1,12-1,23)*** | 1,01 (0,97-1,05) |
| Edad | 1,02 (1,02-1,03)*** | 1,01 (1,01-1,02)*** | 1,02 (1,02-1,03)*** | 1,01 (1,01-1,02)*** |
| Número de recetas | ||||
| Q1 [1-36] | 1,00 | 1,00 | 1,00 | 1,00 |
| Q2 [37-66] | 1,70 (1,54-1,87)*** | 1,22 (1,10-1,36)*** | 1,65 (1,52-1,81)*** | 1,20 (1,09-1,32)*** |
| Q3 [67-104] | 2,23 (2,04-2,45)*** | 1,30 (1,16-1,45)*** | 2,09 (1,92-2,26)*** | 1,24 (1,12-1,36)*** |
| Q4 [> 104] | 2,87 (2,64-3,13)*** | 1,40 (1,25-1,57)*** | 2,60 (2,40-2,80)*** | 1,31 (1,18-1,45)*** |
| Número de principios activos | ||||
| Q1 [1-8] | 1,00 | 1,00 | 1,00 | 1,00 |
| Q2 [9-13] | 1,85 (1,67-2,05)*** | 1,62 (1,45-1,82)*** | 1,82 (1,67-2,00)*** | 1,62 (1,46-1,79)*** |
| Q3 [14-19] | 2,58 (2,34-2,84)*** | 2,07 (1,84-2,33)*** | 2,42 (2,22-2,65)*** | 2,01 (1,81-2,24)*** |
| Q3 [> 19] | 3,42 (3,12-3,76)*** | 2,64 (2,34-2,98)*** | 3,11 (2,87-3,38)*** | 2,51 (2,25-2,80)*** |
IC: intervalo de confianza; Q: cuartil; RR: riesgo relativo.
Este estudio encontró un amplio porcentaje de pacientes con PPI según los criterios de Beers originales4. Además, el uso de la adaptación19 incrementó la detección de pacientes con PPI tanto en los criterios independientes como en los dependientes de enfermedad. Cabe señalar la edad, junto al número de recetas y principios activos, como los factores relacionados con el riesgo de usar algún medicamento potencialmente inadecuado. La PPI en el paciente anciano es una realidad habitual según muestran otros estudios y constituye una clara oportunidad de mejora10,15-18. El presente trabajo demostró que nuestro entorno sanitario no es una excepción al mostrar que cerca de la mitad de la población presenta PPI.
Estudios consultados, también basados en el análisis automatizado de bases de datos y los criterios de Beers 2003, presentan resultados que oscilan entre el 14%15 (Finlandia) y el 40%18 (Australia). Pero un estudio español basado en la entrevista clínica ofrece resultados similares al presente trabajo. Además, el estudio mencionado comparte con este características como la selección de muestra y el uso de los criterios de Beers actualizados en 20124, aportando así consistencia a los resultados12.
También los criterios STOPP/START23 (Irlanda) se consideran un estándar a nivel europeo, pero presentan dificultades para su aplicación de manera automatizada, lo cual conlleva una menor experiencia en estudios de grandes muestras de población. Es por este motivo que este trabajo se basó en los criterios de Beers. Uno de los estudios poblacionales cifra en el 36% los pacientes con prescripción inadecuada según los criterios STOPP/START24. Existen diferentes comparaciones de los criterios de Beers frente a los criterios STOPP/START en el entorno sanitario español mediante estudios basados en entrevista clínica y formularios estructurados. Los resultados ofrecidos por Blanco-Reina et al.12 muestran una mayor detección de los criterios de Beers frente a los criterios STOPP/START. Sin embargo, los trabajos de Nicieza-García et al.25,26, así como el de Filomena Paci et al.27, muestran una mayor detección los criterios STOPP/START. En estos dos estudios se utilizó la versión actualizada en 2012 de los criterios de Beers4. La utilización de la versión adaptada al contexto español no solo detecta más pacientes con PPI, sino que también detecta un mayor número de PPI por paciente. Cabe destacar que el empleo de la adaptación detectó un mayor número de pacientes con PPI en algunos criterios concretos, como en las benzodiacepinas y en los AINE, fruto de la incorporación de principios activos en la adaptación de estos criterios.
Por contra, ciertos criterios que recogen modificaciones no han variado su detección. El motivo podría encontrarse en la baja prescripción de los principios activos incluidos, como hidroquinidina añadida en los antiarrítmicos o metildigoxina añadida a la digoxina. Otro posible motivo es su presencia en medicamentos no financiados —y, por tanto, no presentes en las recetas analizadas—, como la fenil-propanolamina (habitual entre los antigripales) añadida en la adaptación a los medicamentos a evitar en los pacientes que sufren insomnio. Se ha observado una relación entre la edad, el número de principios activos y el número de recetas con el incremento de detección de pacientes con PPI. La edad y el número de principios activos también se recogen como factor de riesgo en un trabajo de análisis automatizado pero realizado en residencias14. A su vez, los principios activos y el número de recetas se recogen como factores de riesgo en otros estudios similares al presentado17,18. Cabe señalar que la detección de PPI no parece estar relacionada con el sexo en nuestra población, cuando este se ajusta con la edad, el número de recetas y de principios activos; una posible explicación es que la población femenina presentó una mayor edad media y un mayor número de principios activos y recetas. Se podría intuir que esta mayor exposición a medicamentos implica un mayor riesgo de efectos adversos en este grupo de población, pero esta variable no se ha evaluado en este estudio.
La repercusión en la salud del uso de los criterios de PPI es un tema conflictivo, ya que relacionar la existencia de ciertas prescripciones con el pronóstico de un paciente o su esperanza de vida es complejo. Un estudio muestra la presencia testimonial de los criterios de Beers entre los medicamentos causantes de visitas a urgencias28. Revisiones sistemáticas publicadas por la Colaboración Cochrane sobre revisión de los tratamientos de pacientes hospitalizados y respecto a estrategias de mejora de la prescripción en pacientes en residencias no han ofrecido datos concluyentes en cuanto a resultados en salud de ambas acciones29,30. Pero sí existen estudios poblacionales que muestran la relación entre las prescripciones inadecuadas de acuerdo a los criterios de Beers y un mayor riesgo de ingreso hospitalario31,32.
Algunas limitaciones del estudio son: al tener en cuenta las recetas impresas a partir del programa informático de atención primaria, no se han tenido en cuenta los pacientes mutualistas (MUFACE, MUGEJU, ISFAS…) ni los tratamientos que son dispensados desde el hospital. Además, no queda registro electrónico de la prescripción de especialidades no financiadas y del uso de recetas manuales, estas últimas poco utilizadas. Cabe indicar que los datos observados abren la puerta a la adaptación de criterios explícitos de prescripción. Hasta ahora los diferentes grupos de investigación han trabajado en la creación de nuevos criterios de acuerdo a las necesidades de sus entornos de prescripción. El presente estudio mostró que aproximaciones menos ambiciosas, como la adaptación19, permitieron el uso de criterios de contrastada solvencia en un entorno de trabajo diferente al contexto original de elaboración de los criterios de Beers.
- •
Los criterios de Beers son muy conocidos y difundidos a nivel mundial.
- •
El uso de los criterios de Beers ha sido, básicamente, mediante la versión original.
- •
Las diferencias entre el catálogo farmacéutico de origen (EE.UU.) y el propio (España) han llevado a realizar una adaptación.
- •
Este trabajo confirma que la prescripción potencialmente inadecuada es frecuente en nuestro entorno.
- •
El uso de la versión adaptada de los criterios de Beers permite detectar un mayor número de pacientes con prescripciones potencialmente inadecuadas.
La PPI es frecuente en nuestro entorno de trabajo. Frente al uso de la versión original de los criterios de Beers, dadas las diferencias entre los diferentes mercados farmacéuticos, la adaptación española conlleva una mayor detección de PPI.
FinanciaciónNo se ha recibido ayuda financiera alguna.
Conflicto de InteresesNingún autor presenta conflicto de intereses con la información recogida en el artículo.