Informes anteriores sugieren que el abordaje percutáneo para el tratamiento endovascular de los aneurismas de aorta abdominal (TEVA-P) es tan seguro como el abordaje abierto (TEVA-A) en pacientes con una anatomía femoral favorable. La calcificación severa de la arteria femoral y la obesidad han sido consideradas contraindicaciones relativas del TEVA-P, pero estos criterios no se han evaluado. El objetivo de este estudio fue evaluar los cambios anatómicos postoperatorios asociados con el TEVA-P frente al TEVA-A utilizando la reconstrucción mediante tomografía computarizada (TC) tridimensional (3D) y evaluar los resultados globales de ambas intervenciones en un grupo de pacientes con una anatomía femoral subóptima. Durante un período reciente de 26 meses, 173 pacientes fueron sometidos a TEVA en nuestros centros, incluidas 35 TEVA-P. Se obtuvieron imágenes de las arterias femorales mediante TC completas pre y postoperatorias en 22 de ellos (63%). Estos individuos se compararon con 22 controles emparejados que fueron sometidos a una TEVA-A durante el mismo período. Se utilizaron reconstrucciones 3D automatizadas para determinar los siguientes parámetros anatómicos de la arteria femoral antes y después del TEVA: profundidad arterial, puntuación de la calcificación, diámetro y área mínimos, diámetro y área máximos. De las 88 arterias estudiadas, 50 fueron sometidas a abordaje abierto y 38 a abordaje percutáneo (Proglide, n = 11; Prostar XL, n = 27). Ambos grupos fueron similares con respecto al tamaño del introductor, número de componentes, tiempo de intervención, pérdida de sangre y duración de la hospitalización. Un número significativamente mayor de individuos sometidos a TEVA-A sufrieron complicaciones inguinales (p = 0,02), entre las que destacaron 5 hematomas, 2 infecciones de la herida, 2 trombosis femorales, y un vaso que requirió una corrección con parche. En el grupo TEVA-P solamente se produjo un hematoma, que se trató de forma conservadora. No se observaron diferencias entre los grupos TEVA-P y TEVA-A con respecto a la calcificación de la arteria femoral (puntuación de la escala de Agatston 667 ± 719 frente a 945 ± 1.248, p = 0,37). Seis pacientes tanto del grupo TEVA-P como del TEVA-A (27%) presentaron obesidad (índice de masa corporal > 30) (p = no significativa). Los datos anatómicos obtenidos de las TC pre y postoperatoria mostraron una reducción significativa del área vascular minima con el TEVA-A en comparación con el TEVA-P (p = 0,02). Este estudio demuestra que los pacientes con obesidad o calcificación severa de las arterias femorales pueden ser tratados satisfactoriamente de forma percutánea presentando solamente complicaciones inguinales leves.
El tratamiento endovascular de los aneurismas aórticos abdominales (TEVA) infrarrenales está unánimamente aceptado para pacientes con una morfología aneurismática adecuada. Debido a la necesidad de utilizar introductores de gran tamaño, la exposición abierta de la arteria femoral común (AFC) ha sido el patrón de referencia de los abordajes para el TEVA. Sin embargo, las mejoras en los dispositivos de cierre para arteriotomía han facilitado el abordaje percutáneo, con un cierre seguro incluso tras el uso de introductores de gran tamaño. El primer informe de TEVA percutánea (TEVA-P) con la técnica “precierre” apareció en 19991. Si bien la limitada experiencia posterior ha sido favorable, el TEVA-P no se considera universalmente aplicable. Debido a los problemas potenciales con la seguridad del cierre de arteriotomía, consideraciones anatómicas como calcificación de la arteria femoral y obesidad mórbida generalmente han supuesto una contraindicación relativa para la TEVA-P2,3. Sin embargo, estos criterios no se han evaluado de forma sistemática. Dado que hemos adquirido experiencia con el TEVA-P en pacientes seleccionados, emitimos la hipótesis de que la técnica podría aplicarse a la mayoría de los pacientes independientemente de la calcificación de la arteria femoral o el índice de masa corporal (IMC). El objetivo de este estudio fue evaluar si la TEVA-P puede realizarse de forma segura en pacientes con una anatomía femoral subóptima, haciendo especial énfasis en los cambios anatómicos en la AFC, utilizando mediciones en una reconstrucción tridimensional automatizada.
MétodosRevisamos nuestra experiencia con 173 pacientes consecutivos que fueron sometidos a un TEVA en nuestro centro desde marzo de 2005 hasta abril de 2007. Durante este período, 35 pacientes (20%) fueron sometidos a TEVA-P. En 22 de ellos (63%) se habían obtenido imágenes completas pre y postoperatorias mediante tomografía computarizada (TC) para analizar las arterias femorales, y estos individuos constituyeron el centro de nuestro estudio. Se excluyeron los pacientes con una imagen no adecuada de las arterias femorales. Los estudios que se excluyeron lo fueron debido principalmente a tomografías con un pobre contraste, presencia de prótesis de cadera que provocaron artefactos y tomografías preoperatorias realizadas fuera de nuestro centro de las que no pudimos disponer para su análisis. La última TC preoperatoria se comparó con la primera TC postoperatoria, habitualmente después de 1 mes (media 58 ± 88 días), y con la última TC obtenida (media 313 ± 139 días). Los individuos del estudio se compararon con 22 pacientes control que fueron sometidos a TEVA con abordaje abierto (TEVA-A) durante el mismo período y presentaron características similares en cuanto a sexo, edad, tipo de dispositivo, tamaño del introductor y cirujano. La decisión de ofrecer un abordaje percutáneo frente a uno abierto en caso de EVAR se basó en su totalidad en las preferencias del cirujano, que examinó la anatomía de los pacientes, sus hábitos y el plan operatorio. Cada cirujano evalúa el protocolo de forma individualizada sin atenerse a criterios anatómicos estrictos, aunque en los casos extremos de obesidad mórbida y calcificación completa de los vasos se prefirió el abordaje abierto.
Se registraron los siguientes datos de cada paciente: características demográficas, factores de riesgo aterosclerótico, comorbilidades, IMC, tamaño del introductor mayor y número de componentes colocados en cada AFC. Posteriormente se compararon los resultados de los grupos percutáneo y abierto, incluyendo las complicaciones locales y sistémicas, la duración de la hospitalización, el tiempo de intervención, la pérdida de sangre estimada (PSE) y la necesidad de transfusión.
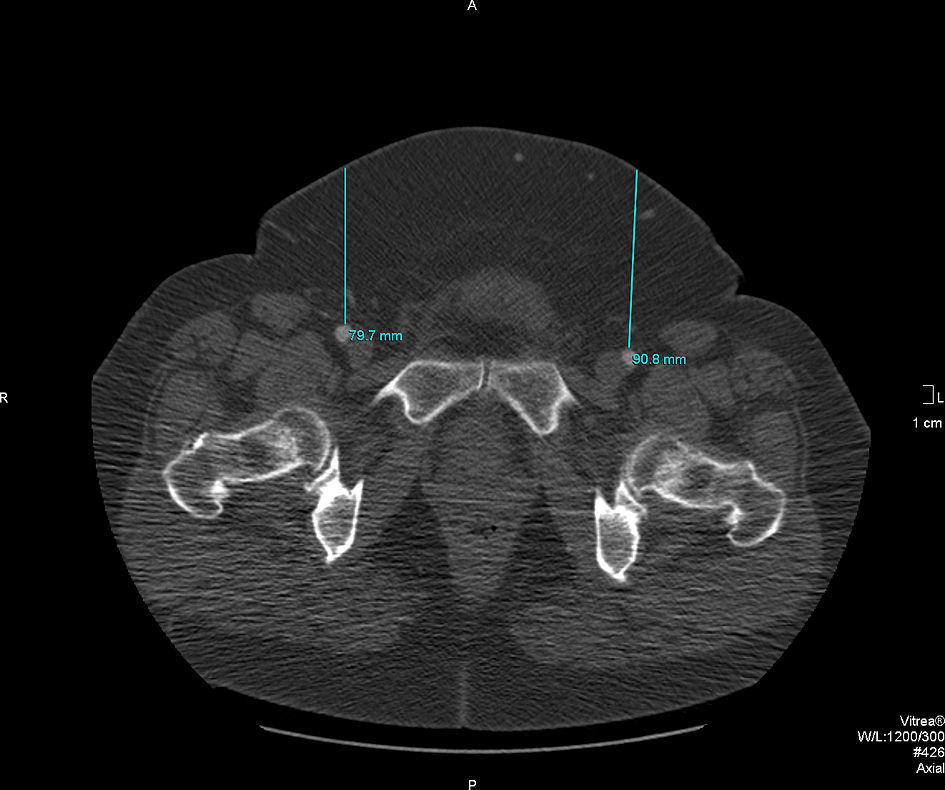
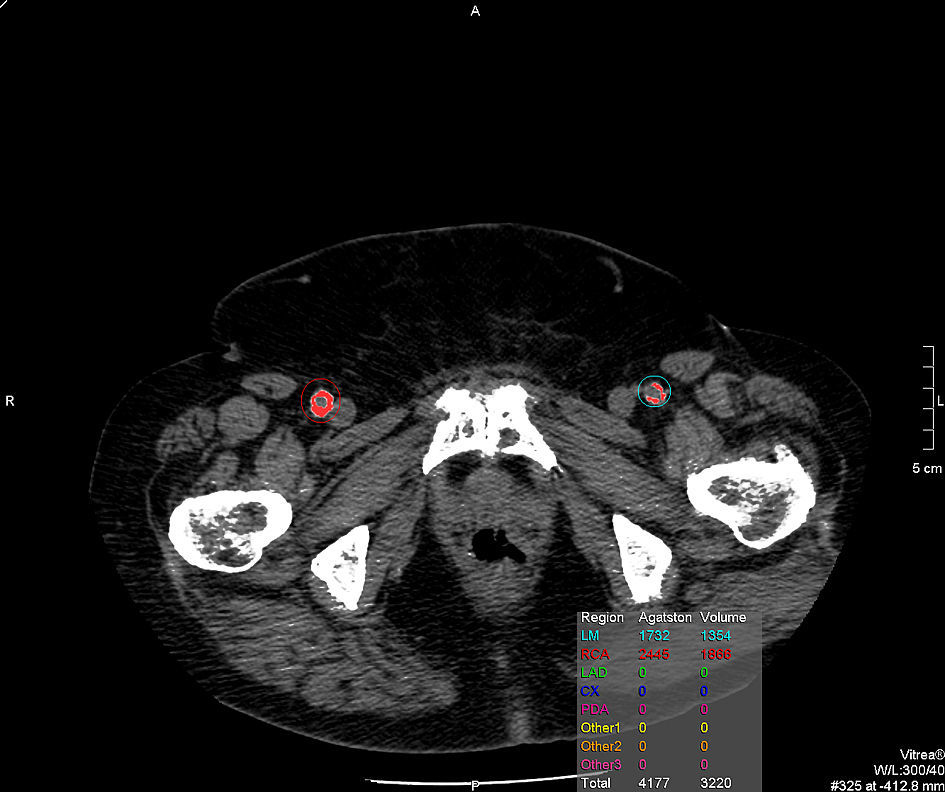
Se examinaron los factores anatómicos para el abordaje percutáneo y se compararon en los individuos con abordaje percutáneo y abierto, e incluyeron la profundidad de la AFC desde la piel y la calcificación de la AFC. La obesidad complica tanto el abordaje percutáneo como el abierto en casos de TEVA, dificultando la exposición y el control de los vasos femorales. Sin embargo, algunos pacientes pueden presentar una distribución no uniforme de la grasa y ser más o menos obesos en la zona femoral. Por este motivo, medimos la profundidad de la AFC en la TC preoperatoria, que se determinó en una línea vertical desde la pared arterial anterior hasta la piel (Fig. 1). La puntuación de la calcificación se realizó utilizando el protocolo Vitrea Vscore (Vital Images, Minnetonka, MN) para vasos coronarios. Este programa está diseñado para puntuar la calcificación de las arterias coronarias, pero la técnica puede emplearse para cuantificar la calcificación en las arterias periféricas. El umbral de densidad para medir la calcificación es de 130 unidades Hounsfield, y el grado de calcificación se basa en la puntuación de Agatston obtenida por el programa. Una puntuación de Agatston > 400 en los vasos coronarios se correlaciona con una placa aterosclerótica amplia4. Las calcificaciones de cada lado de la AFC se cuantificaron por separado, midiendo la totalidad de la longitud de la AFC (Fig. 2).
Mediante la reconstrucción con TC tridimensional se obtuvo un examen detallado de cualquier alteración anatómica de la AFC en los grupos percutáneo y abierto. Se creó una línea central a lo largo de la AFC y el programa automatizado Vitrea calculó los diámetros mínimo y máximo, y determinó la distancia entre la pared interna y la externa. Además, se calculó el área mínima y máxima (cm2) de cada corte en toda la AFC. Esto automatizó el proceso de medición y redujo al mínimo el sesgo del investigador. En algunas arterias muy calcificadas, la medición automatizada incluyó por error la pared calcificada. En estos casos, el diámetro se determinó de forma manual.
Se ha publicado con anterioridad una descripción detallada de la técnica del precierre5,6. Este estudio incluye la utilización de dos dispositivos diferentes, Prostar XL (n = 27) y Perclose Proglide (n = 11) (Abbott Vascular, Redwood City, CA). Las preferencias del cirujano dictaron el método a utilizar. Cada uno de ellos utilizó exclusivamente uno de los dispositivos, Prostar XL (F. R. A.) o Perclose Proglide (C. H. T.) durante este período de estudio.
Análisis estadísticoLa estadística descriptiva para las variables categóricas se presenta como frecuencia relativa (porcentajes). Se utilizó el test de Kolmogorov-Smirnov para la distribución normal de los datos continuos, que se presentan como promedios e intervalos intercuartil. Los análisis estadísticos se llevaron a cabo utilizando el test chi cuadrado para variables categóricas y el test de la suma de rangos de Wilcoxon para las variables continuas. Un valor p = 0,05 se consideró estadísticamente significativo. Los análisis se realizaron con el programa SAS versión 9.1.3 (SAS Institute, Cary, NC).
ResultadosLas características demográficas y las comorbilidades de los pacientes con TEVA-P y TEVA-A fueron similares, como muestra la tabla I. La obesidad (IMC > 30 kg/m2) fue relativamente frecuente en este estudio, observándose en 6 pacientes (27%) del grupo con abordaje percutáneo y 6 (27%) del grupo con abordaje abierto (p = 0,78). No existieron diferencias en el tipo de dispositivo de TEVA (p = 0,19) (tabla I), y el promedio del tamaño del introductor fue de 18F en las AFC de ambos grupos (p = 0,98). El promedio de componentes colocados a través de cada AFC fue de 1,6 ± 0,7 en el grupo percutáneo y de 1,4 ± 0,5 en el grupo abordaje abierto (p = 0,49). El éxito técnico se obtuvo en el 100% de los pacientes del grupo percutáneo, ninguno de los cuales requirió una conversión a abordaje abierto de la AFC. Si bien se observó una tendencia a una reducción del tiempo de intervención en el grupo percutáneo, esta diferencia no fue estadísticamente significativa (158 ± 46 frente a 176 ± 59 min, p = 0,32). No existieron diferencias en cuanto a la pérdida de sangre entre los pacientes con un abordaje percutáneo y abierto (273 ± 268 frente a 287 ± 195 ml, p = 0,81). Un abordaje percutáneo menos invasivo no estuvo asociado con una hospitalización más corta, siendo el promedio de la estancia en el hospital de 2 ± 1 días en ambos grupos (p = 0,86).
Características de los pacientes en los grupos de abordaje percutáneo y abierto
| Percutáneo (n = 22) | Abierto (n = 22) | p | |
| Edad promedio (años) | 72 ± 10 | 71 ± 8 | 0,75 |
| Sexo (hombre) | 19 | 21 | 0,60 |
| IMC promedio (kg/m2) | 27,4 ± 5 | 27,4 ± 6 | 1,0 |
| IMC > 30 | 6 (27%) | 6 (27%) | 1,0 |
| Fumador activo | 7 (32%) | 7 (32%) | 1,0 |
| Diabetes | 5 (23%) | 1 (5%) | 0,19 |
| Hipertensión arterial | 16 (73%) | 18 (82%) | 0,72 |
| Hipercolesterolemia | 10 (46%) | 13 (59%) | 0,55 |
| AC | 15 (68%) | 10 (45%) | 0,22 |
| EVC | 5 (23%) | 5 (23%) | 1,0 |
| AP | 4 (18%) | 2 (9%) | 0,66 |
| Tipo dispositivo EVAR | 0,19 | ||
| AneuRx | 13 (59%) | 7 (32%) | |
| Excluder | 5 (23%) | 9 (36%) | |
| Zenith | 4 (18%) | 6 (27%) |
AC: arteriopatía coronaria; AP: arteriopatía periférica; EVC: enfermedad vascular cerebral; IMC: índice de masa corporal.
No se produjeron complicaciones inguinales mayores, como hemorragia o hematomas, potencialmente mortales que requirieran transfusiones, prolongación de la hospitalización o reintervención. Se produjeron significativamente menos complicaciones inguinales menores en los pacientes del grupo percutáneo que en los del grupo abierto (2,6 frente a 20,0%, p = 0,02) como se muestra en la tabla II. Un paciente percutáneo y 5 pacientes del grupo abierto desarrollaron un hematoma menor, definido como la presencia de una masa palpable en la primera visita postoperatoria que fue confirmado mediante ecografía. No se produjeron infecciones de la herida en el grupo percutáneo; un paciente del grupo abierto desarrolló una celulitis localizada y otro desarrolló una infección superficial, y fueron tratados con antibióticos. En el grupo abierto se detectaron 2 trombosis en la AFC, sin embargo no se produjeron trombosis en la AFC en los pacientes del grupo percutáneo. Las dos trombosis femorales se detectaron durante el seguimiento (una a los 6 meses y la otra al cabo de 1 año) y estuvieron asociadas con claudicación. Ambos pacientes presentaron síntomas leves, y ninguno requirió una reintervención. Un paciente del grupo con abordaje abierto requirió inesperadamente una endarterectomía de la AFC y una angioplastia con parche. De los 13 pacientes percutáneos excluidos debido a una TC inadecuada de las arterias femorales, uno (7,7%) desarrolló un hematoma menor y no se produjeron otras complicaciones mayores o menores.
Complicaciones inguinales menores tras la EVAR
| Abordaje percutáneo (n = 38) | Abordaje abierto (n = 50) | |
| Hematoma menor | 1 | 5 |
| Infección menor | 0 | 2 |
| Trombosis | 0 | 2 |
| Corrección con parche | 0 | 1 |
| Total∗ | 1 (2,6%) | 10 (20,0%) |
Se compararon las 38 AFC con abordaje percutáneo con las 50 AFC con abordaje abierto con el objeto de poder evaluar los criterios anatómicos relacionados. El promedio de profundidad de los vasos del abordaje percutáneo fue de 36 ± 18,2 mm y el de los vasos del grupo abierto de 39 ± 18,0 mm (p = 0,59). El promedio de la puntuación de Agatston de calcificación femoral fue de 667 ± 719 en el grupo percutáneo y de 945 ± 1.248 en el grupo abierto (p = 0,37). Al utilizar un valor umbral > 400, 17 vasos del grupo percutáneo (45%) y 20 del grupo abierto (40%) presentaron una calcificación femoral severa. No se observaron diferencias significativas incluso en los vasos con una calcificación más severa con una puntuación de Agatston > 2.000 (abordaje percutáneo n = 4 frente a abordaje abierto n = 7, p = 0,70).
Para poder evaluar la estenosis de la AFC o los cambios aneurismáticos se compararon las mediciones de la TC preoperatoria con la primera TC postoperatoria, obtenida 1 mes después del alta hospitalaria (tabla III). También se registraron las mediciones de las TC más recientes (seguimiento promedio = 257 días). Como destaca la tabla III, el área mínima del vaso se redujo de forma significativa en el período postoperatorio en el grupo de abordaje abierto; el promedio del área mínima del vaso no varió en absoluto en el grupo percutáneo. Es interesante destacar que el área máxima del vaso no varió en ningún grupo. Si bien se produjo una cierta reducción en la medición del diámetro medio del vaso en el grupo percutáneo, esta diferencia no fue significativa en comparación con el grupo abierto.
Cambio de tamaño de la AFC tras la EVAR según el tipo de corrección
| Variable | Cambio en el grupo TEVA-P (promedio, IIC) | Cambio en el grupo TEVA-A (promedio, IIC) | p∗ |
| Área máxima del vaso (cm2) | 0,0 (−0,7-0,03) | 0,0 (−0,1-0,05) | 0,78 |
| Área mínima del vaso (cm2) | 0,0 (−0,04-0,04) | −0,4 (−0,12-0,01) | 0,04 |
| Diámetro máximo del vaso (mm) | −0,1 (−0,3-0,5) | 0,0 (−0,4-0,5) | 0,95 |
| Diámetro mínimo del vaso (mm) | −0,05 (−0,5-0,4) | −0,3 (−0,9-0,2) | 0,25 |
IIC: intervalo intercuartil.
Un protocolo completamente percutáneo para la EVAR es muy atractivo. Es coherente con la naturaleza mínimamente invasiva de la EVAR, a los pacientes les gusta, y tiene la ventaja de comportar menos complicaciones locales de la herida. Los dispositivos se utilizan sin autorización para el TEVA-P, y no existen estudios a gran escala y aleatorizados que lo comparen con el TEVA-A. Sin embargo, cada vez existen más informes sobre el éxito con esta técnica de precierre5-8. Existe una curva de aprendizaje como en cualquier otra técnica, y la selección del paciente desempeña un papel importante. En nuestra experiencia inicial, los pacientes seleccionados para un abordaje percutáneo no debían estar obesos ni presentar vasos muy calcificados. Sin embargo, dado que los cirujanos de este estudio tuvieron más éxito con los pacientes difíciles, se relajaron estos criterios de selección. Este estudio examina los resultados en los pacientes con contraindicaciones relativas para el TEVA-P.
La TEVA-A estándar supone la realización de abordajes oblicuos sobre la AFC. Las complicaciones de la herida son frecuentes con esta técnica e incluyen la presencia de hematomas, linfoceles, neuropatía femoral e infección de la herida. Morasch et al9 compararon 47 pacientes con un abordaje percutáneo bilateral con un grupo de pacientes con un abordaje femoral abierto para el TEVA. A los 30 días, las complicaciones relacionadas con el abordaje fueron del 23% en el grupo abierto y del 0% en el grupo percutáneo. Estas complicaciones se consideraron menores, y ninguna requirió intervención terapéutica. Esta tasa de complicaciones menores fue similar en este estudio (20% para el abordaje abierto frente a 2,6% para el abordaje percutáneo, p = 0,02). En el único estudio aleatorizado sobre abordaje percutáneo frente a abierto para la EVAR, Torsello et al2 notificaron una tasa de linfocele del 20% en el grupo abierto en comparación con 0% en el grupo percutáneo, de forma similar a nuestros resultados. Si bien los linfoceles y los hematomas de pequeño tamaño son complicaciones menores, pueden ser una fuente de molestia para el paciente. Nuestra práctica estándar consiste en revertir parcialmente la heparina con protamina durante la EVAR, y esto puede contribuir al número de hematomas menores en el grupo con abordaje abierto.
Las mediciones anatómicas detalladas de este estudio se consideraron una parte crítica de la evaluación del abordaje percutáneo ya que otras pruebas no invasivas, como el índice tobillo-brazo, no son suficientemente sensibles para detectar una estenosis subclínica. Si bien existen informes de formación de pseudoaneurismas y estenosis tras el TEVA-P7, no se produjeron estenosis ni cambios aneurismáticos en los vasos con abordaje percutáneo en este estudio. Esto se compara con la reducción del diámetro y el área mínima vascular (0,3 mm y 0,4 cm2, p = 0,04) en los vasos con TEVA-A. A pesar de que este cambio incremental en los vasos del abordaje abierto en comparación con los vasos de abordaje percutáneo es estadísticamente significativo, no está clara la importancia clínica de este hallazgo. Aparte de los 2 pacientes con abordaje abierto que presentaron una trombosis femoral durante el seguimiento y fueron excluidos de este análisis anatómico, ningún paciente presentó síntomas. En los pacientes con una reducción del diámetro de la AFC tras el abordaje abierto, el cambio se apreció en la primera TC postoperatoria y fue estable en los estudios por la imagen posteriores. El hallazgo más importante podría ser la ausencia de deformación de la AFC tras el abordaje y cierre percutáneo. De forma específica, no se apreció estenosis o cambio aneurismático en el grupo percutáneo en ninguna de las TC postoperatorias del análisis.
En este estudio se utilizaron 2 técnicas para la TEVA-P (Prostar XL y Perclose Proglide). Al analizar los 2 métodos percutáneos no se observaron diferencias en ninguna variable en el análisis anatómico o en los resultados globales. Cada técnica tiene sus ventajas e inconvenientes relativos. La técnica Prostar XL requiere típicamente un único dispositivo y, por tanto, tiene la ventaja del coste, pero requiere una disección subcutánea más amplia y, teóricamente, puede tener una tasa de infección más elevada debido a las suturas trenzadas. Sin embargo, en este estudio o en nuestro centro no se han detectado infecciones tras la TEVA-P con el dispositivo Prostar XL. El dispositivo Perclose Proglide es más barato pero con nuestra técnica se utilizan dos, lo que implica el uso de un alambre adicional y el intercambio de dispositivos. Las suturas son de polipropileno y tienen menos tendencia a infectarse, pero se rompen con más facilidad durante el intercambio de introductores. De hecho, Lee et al6 recomiendan dilataciones seriadas para evitar este inconveniente. Nosotros no hemos utilizado dilatadores en serie más que un introductor 7F antes del introductor de mayor tamaño o el propio dispositivo de TEVA y no hemos detectado problemas de rotura de las suturas.
Otros estudios han demostrado una disminución global de la duración de la intervención con la TEVA-P6,7,9 En este estudio se observó una tendencia a una menor duración de la intervención en el grupo TEVA-P, aunque la diferencia no fue significativa (158 frente a 176 min, p = 0,32). De forma similar, la PSE fue menor en el grupo percutáneo (273 frente a 287 ml, p = 0,81). Esta estimación de la pérdida de sangre, sin embargo, es en cierto modo difícil y tiende al error con los grupos TEVA-P y TEVA-A. Ningún paciente de ninguno de los grupos requirió una transfusión sanguínea. Aunque otros autores7,9 han demostrado una reducción de la hospitalización, en este estudio fue de 2 días en ambos grupos. Estos parámetros se han utilizado para justificar el coste elevado del abordaje percutáneo en comparación con el dispositivo de sutura. Este estudio no se centró en el análisis de los costes, pero otros autores han demostrado que el TEVA-P no es rentable6. El principal beneficio del protocolo percutáneo es la mejora de la satisfacción del paciente. Incluso en este estudio, en el que se produjeron significativamente más complicaciones inguinales con el TEVA-A, se trataron de forma conservadora y no incrementaron los costes globales.
Nuestros datos sugieren que el TEVA-P puede aplicarse con seguridad en pacientes obesos y con calcificación femoral severa. La obesidad se ha considerado una contraindicación debido a la dificultad de abordaje2,6. Sin embargo, el 27% de las arterias con abordaje percutáneo eran de pacientes obesos (IMC > 30), y no se produjeron complicaciones relacionadas con el abordaje en este grupo. La profundidad de la AFC puede ser una medición más exacta de la dificultad para acceder a los vasos en un paciente obeso. Sin embargo, una profundidad excesiva de la AFC no supone una contraindicación para el abordaje percutáneo en este estudio. El promedio de la profundidad de las arterias femorales en el grupo percutáneo fue de 36 mm, y la arteria más profunda en la que se aplicó esta técnica estaba situada a 107 mm (Prostar XL).
Se ha descrito que la calcificación femoral severa dificulta el abordaje percutáneo para la EVAR. Nehler et al10 informaron de 2 casos de dispositivos atrapados en los vasos calcificados de pacientes obesos. Las agujas se doblaron y no pudieron recuperarse por el mecanismo del barril debido a la severa calcificación femoral y a la obesidad del paciente. En nuestro estudio, incluso los vasos con una calcificación más severa (puntuación de Agatston > 2.000, n = 4) pudieron ser tratados de forma percutánea. Todos estos pacientes presentaron una calcificación circunferencial de la AFC, y el IMC promedio fue de 27,4 ± 5. Es importante destacar que se realiza una amplia disección subcutánea, lo que permite al barril del dispositivo Prostar XL asentarse en la arteria y recuperar las agujas a medida que salen atravesando el vaso.
Deben asumirse varias limitaciones de este estudio. El tamaño reducido del mismo comporta que el análisis tienda a un error estadístico de tipo II. Su naturaleza retrospectiva lo somete a un sesgo de selección. El tipo de abordaje, percutáneo o abierto, fue totalmente decisión del cirujano y pudo haber conducido a seleccionar favorablemente a los pacientes percutáneos sobre la base de criterios anatómicos, comorbilidades, o la complejidad de la intervención programada. Incluyendo solamente a los cirujanos que realizaron abordajes percutáneos (F. R. A., C. H. T.), el 56% de sus pacientes fueron seleccionados para un TEVA-P. Como se ha detallado anteriormente, no se observaron diferencias en las variables examinadas entre ambos grupos, pero esta fuente de error no puede eliminarse. En realidad, la mayoría de las intervenciones de esta serie no se realizaron de forma percutánea. Por último, la experiencia del cirujano puede ser un determinante importante del resultado en el protocolo percutáneo. Los dos cirujanos cuyas técnicas se utilizaron como base de este estudio tienen gran experiencia con la TEVA-P. Este estudio no se produjo dentro de las respectivas curvas de aprendizaje, y es posible que estas conclusiones no sean aplicables a individuos con una experiencia más limitada.
ConclusiónEste estudio demuestra que los pacientes con obesidad o calcificación severa de la arteria femoral pueden tratarse mediante técnicas percutáneas de forma satisfactoria con pocas complicaciones inguinales menores. El análisis anatómico no demostró una deformación de la AFC tras la TEVA-P.