Analizar los resultados obtenidos en el tratamiento del carcinoma escamoso de labio en estadios iniciales (T1-T2) con braquiterapia de alta tasa y evaluar la eficacia para el control local y regional de dicho tratamiento.
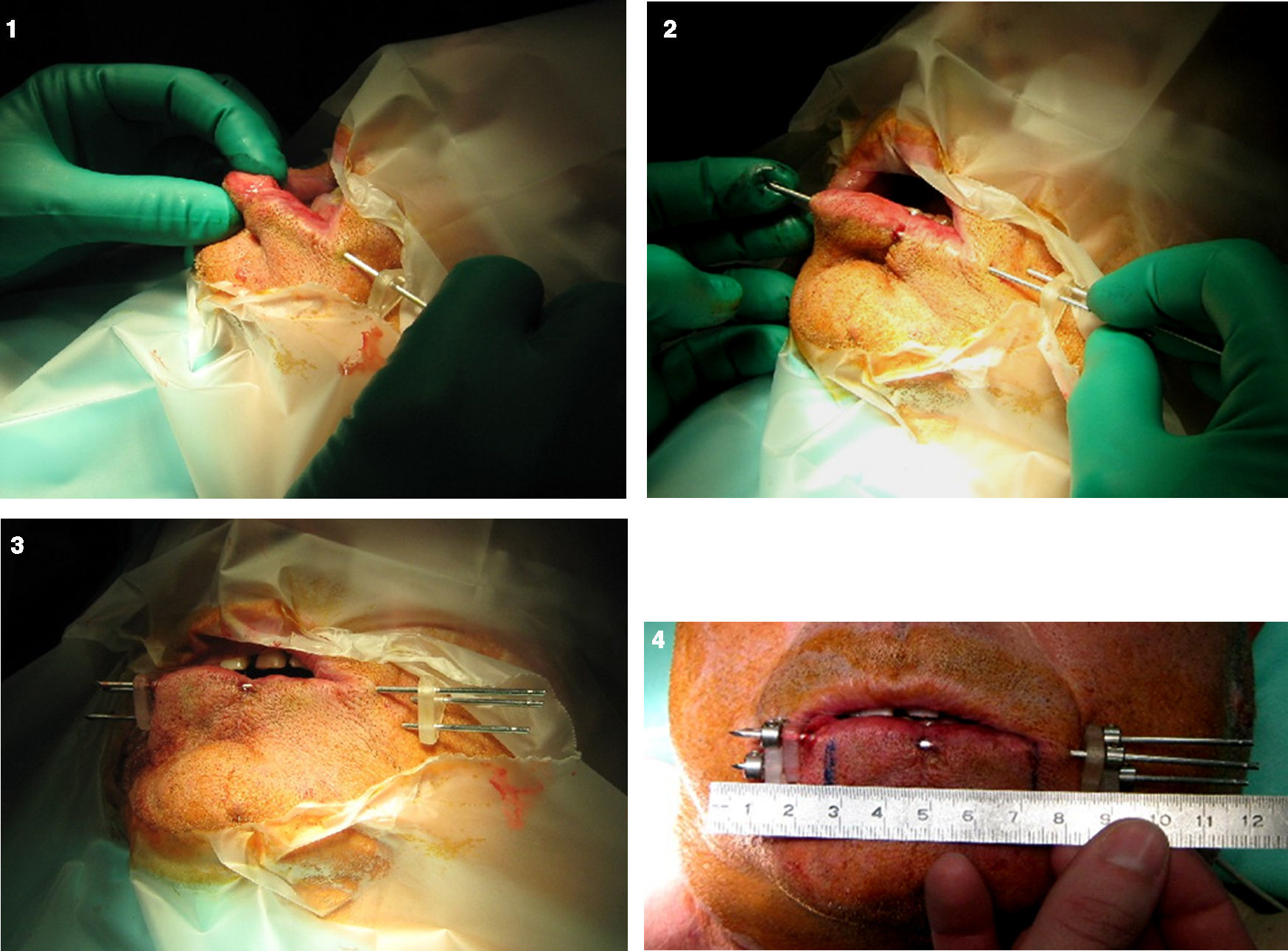
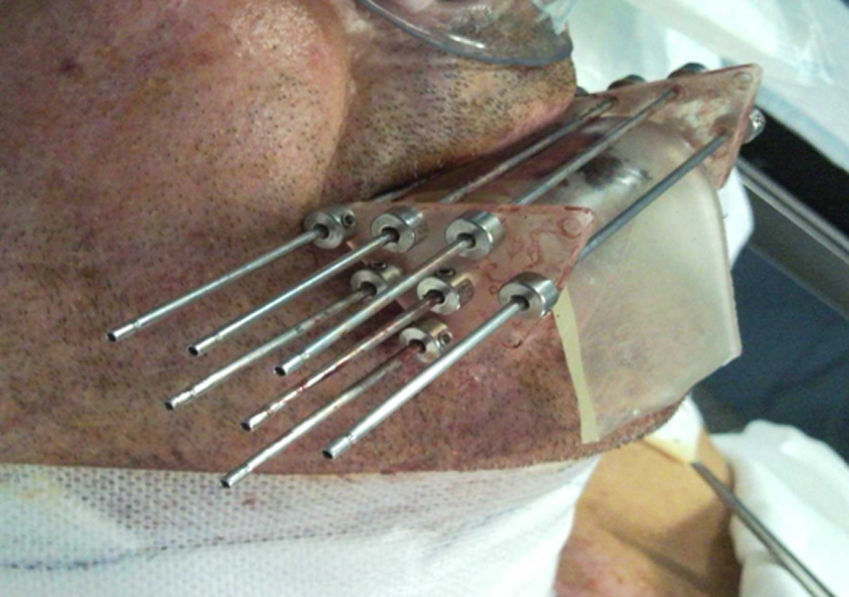
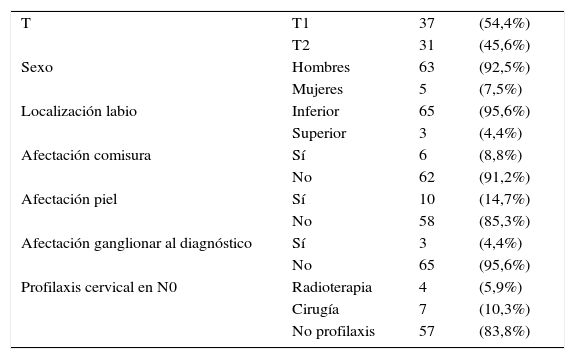
Material y métodosAnálisis retrospectivo de los tratamientos realizados entre marzo de 1999 y marzo de 2013 con braquiterapia de alta tasa de dosis con agujas rígidas, a 68 pacientes, 63 varones y 5 mujeres. Treinta y siete pacientes (54,4%) presentaban un tumor igual o menor de 2cm (T1), y 31 (45,6%) de 2-4cm (T2). En todos se indicó braquiterapia radical con una dosis total mediana de 45Gy, con una dosis por fracción de 5Gy x 9 fracciones, dos veces al día, en un ingreso de cinco días.
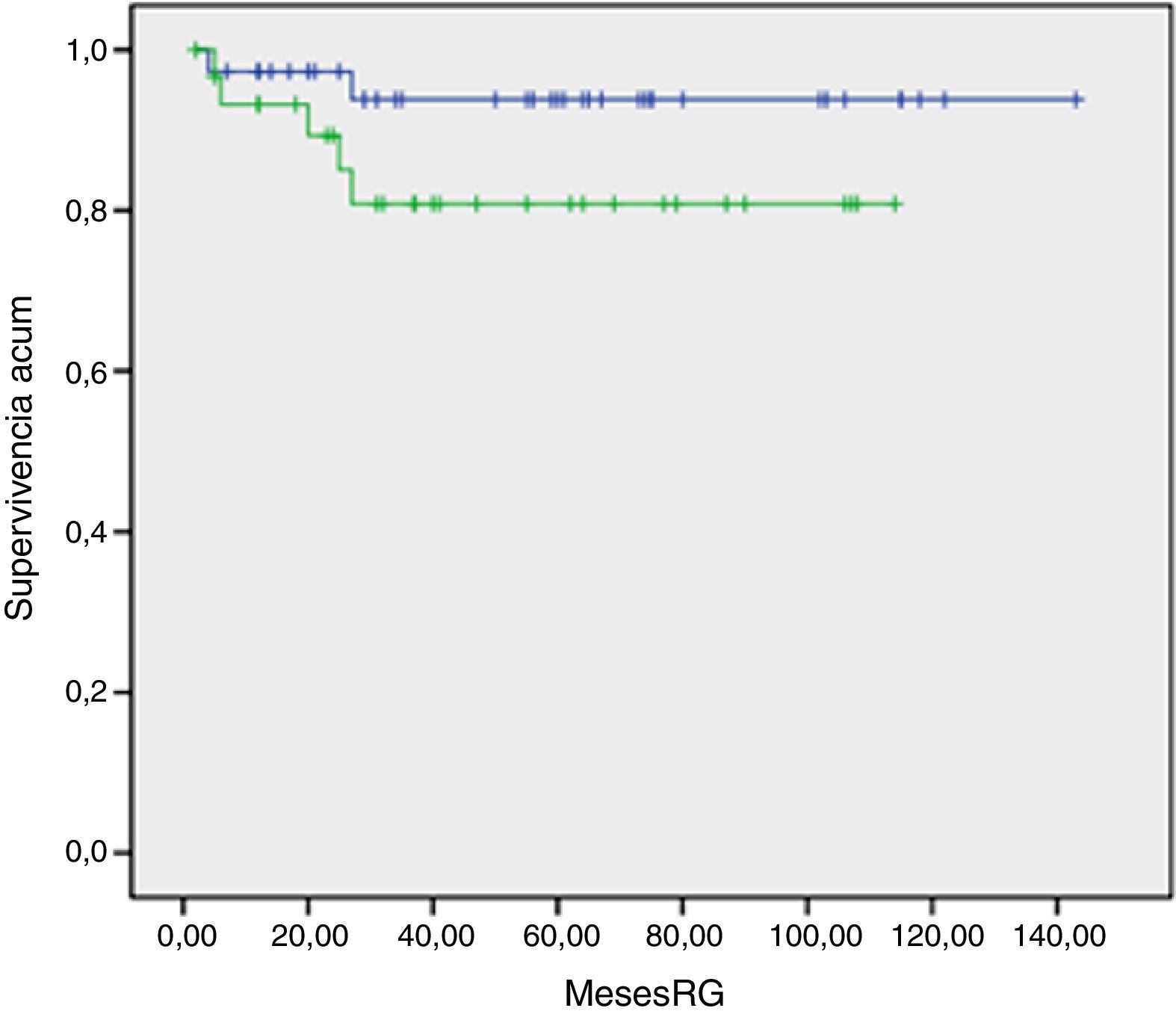
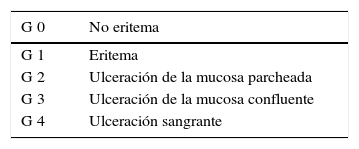
ResultadosCon 56,4 meses de seguimiento medio el control local fue 96,9%. En pacientes con tumores T1 el control local fue del 100%, mientras en T2 fue 93,2% (2 recidivas locales). El control regional a 5 años, en T1 fue 93,8% y en T2 80,8%. En once casos con profilaxis cervical no hubo recaídas. En cuanto a toxicidad, ningún paciente presentó necrosis de tejidos blandos ni ósea y en todos ellos se consiguieron resultados cosméticos y funcionales buenos o excelentes.
ConclusionesLa braquiterapia de alta tasa permite realizar métodos seguros y efectivos para tratamiento del carcinoma escamoso de labio, con buenos resultados estéticos y funcionales y mínimas complicaciones y puede considerarse una alternativa válida al tratamiento quirúrgico en estadios iniciales.
To analyze the results obtained after treatment of early stage (T1-T2) squamous cell carcinoma of the lip with high dose rate brachytherapy and evaluate the efficacy of this treatment in both local and regional control.
Materials and methodsRetrospective analysis of the treatments performed at our department from March 1999 to March 2013 with high dose rate brachytherapy with rigid needles. We included 68 patients, 63 men and 5 women; 37 patients (54.4%) presented a T1 tumour, less than or equal to 2cm, while the other 31 (45.6%) were classified as T2. Median total dose was 45Gy, with a median dose per fraction of 5Gy x 9 fractions twice a day for 5 days.
ResultsWith a mean follow-up of 56.4 months, local control was 96.9%. Stratifying by tumour size, local control of T1 cases was 100%, while T2 achieved 93.2% (2 local recurrences). Regional control at 5 years was 93.8% for T1, and 80.8% for T2. In 11 cases with elective cervical treatment, no regional failure happened. As for toxicity, no patient presented soft tissue, or bone, necrosis. All patients achieved good or excellent cosmetic and functional results.
ConclusionsHigh dose rate brachytherapy allows effective, safe treatments for squamous cell carcinoma of the lip, with good aesthetic and functional results. It can be considered a valid alternative for surgery in early stage tumours.