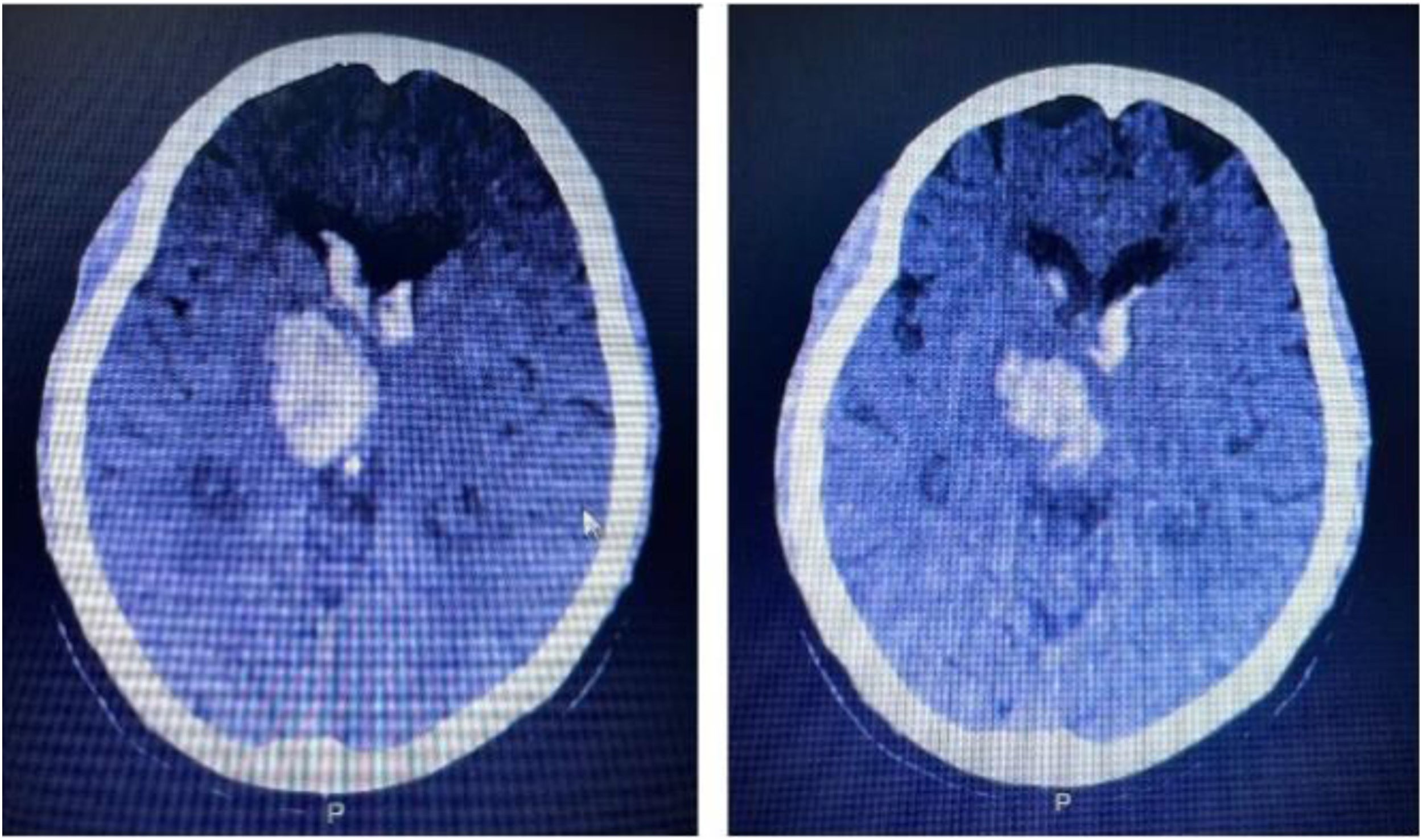
Los pacientes neurocríticos requieren de un manejo específico encaminado a la neuroprotección, por lo tanto, es importante asegurar un reposo evitando esfuerzos respiratorios agresivos como la tos. A continuación, presentamos el caso de una paciente de 72 años con manejo de medidas neuroprotectoras sistémicas como la inhibición del reflejo tusígeno; para ello se permeabiliza la vía aérea artificial con previa instilación de lidocaína. Durante esta intervención no se evidenció un incremento en la vaina del nervio óptico, así como también se inhibió la respuesta ventilatoria espontánea, logrando un acoplamiento ventilatorio y un estado neuroprotector.
Neurocritical patients require specific management aimed at neuroprotection, therefore it is important to ensure and aggressive respiratory efforts such as coughing should be avoided. Here, we present the case of a 72-year-old patient who was treated with systemic neuroprotective measures such as inhibition of the cough reflex; for this purpose, the artificial airway was made patent with prior instillation of lidocaine. During this intervention, no increase in the optic nerve sheath was observed, as well as inhibiting the spontaneous ventilatory response, achieving ventilatory coupling and a neuroprotective state.
Artículo
Socios de la Asociación de Medicina Crítica y Cuidado Intensivo
Para acceder a la revista
Es necesario que lo haga desde la zona privada de la web de la AMCI, clique aquí