La enfermedad de Rosai-Dorfman (ERD), o histiocitosis sinusal con linfadenopatía masiva, es una enfermedad rara, de causa desconocida, caracterizada histológicamente por la infiltración de los ganglios linfáticos por numerosos histiocitos que contienen linfocitos en su citoplasma (emperipolesis)1. En el 40% de los enfermos las manifestaciones pueden ser extraganglionares, siendo la afectación cutánea la más frecuente. La localización tiroidea es poco habitual, encontrando solo 9 casos descritos hasta la actualidad2–5.
Presentamos el caso de una mujer de 58 años que ingresa en octubre de 2010 en el servicio de Neurología por cuadro clínico sugestivo de accidente cerebrovascular, consistente en inestabilidad de la marcha, debilidad generalizada, hemiparesia izquierda, desviación de la mirada conjugada a la derecha y disminución del nivel de consciencia. Tras una mejoría inicial durante la primera semana de ingreso presenta de forma aguda cuadro confusional con incapacidad para reconocer a sus familiares. Como antecedentes personales relevantes presentaba un hipotiroidismo primario en tratamiento sustitutivo con levotiroxina 50mcg/día iniciado en septiembre de 2010. En el ingreso se objetiva perfil tiroideo con TSH 5,51mUI/mL (0,55-4,78mUI/mL); T4L 14,38pmol/L (10-20pmol/L); Ac antiperoxidasa>1.000UI/mL (0-35UI/mL), Ac antitiroglobulina 61,9UI/mL (0-40UI/mL). El estudio inmumológico en sangre (ANA, antiADN, ENA, anticardiolipina y ECA), así como el VIH y RPR fueron negativos. Se realizó una ecografía tiroidea que mostró la presencia de un nódulo de 22×20mm, hipoecogénico en lóbulo tiroideo izquierdo y otro nódulo de 11mm en el lóbulo derecho y adenopatías laterocervicales bilaterales múltiples, siendo la dominante de 17mm sin signos de malignidad. Durante el ingreso se descartó un proceso vascular isquémico, mediante TAC y RMN cerebral donde solo se objetivó una alteración de la señal de la sustancia blanca supratentorial compatible con leucopatía inespecífica, sin signos de enfermedad isquémica aguda. En el electroencefalograma se observó una disminución inespecífica de la actividad eléctrica. El estudio del líquido cefalorraquídeo mostró discreto aumento de las proteínas, siendo el resto de los parámetros y el cultivo negativos, sin realizar determinación de anticuerpos antitiroideos. Se inició tratamiento con prednisona 50mg/día, obteniéndose una buena respuesta clínica y radiológica. Por todo lo anterior y habiéndose descartado de forma razonable otras etiologías se orientó el caso como una posible encefalitis autoinmune con respuesta a corticoides asociada a tiroiditis autoinmune o encefalopatía de Hashimoto, a pesar de que la existencia de esta entidad está muy discutida en la literatura médica.
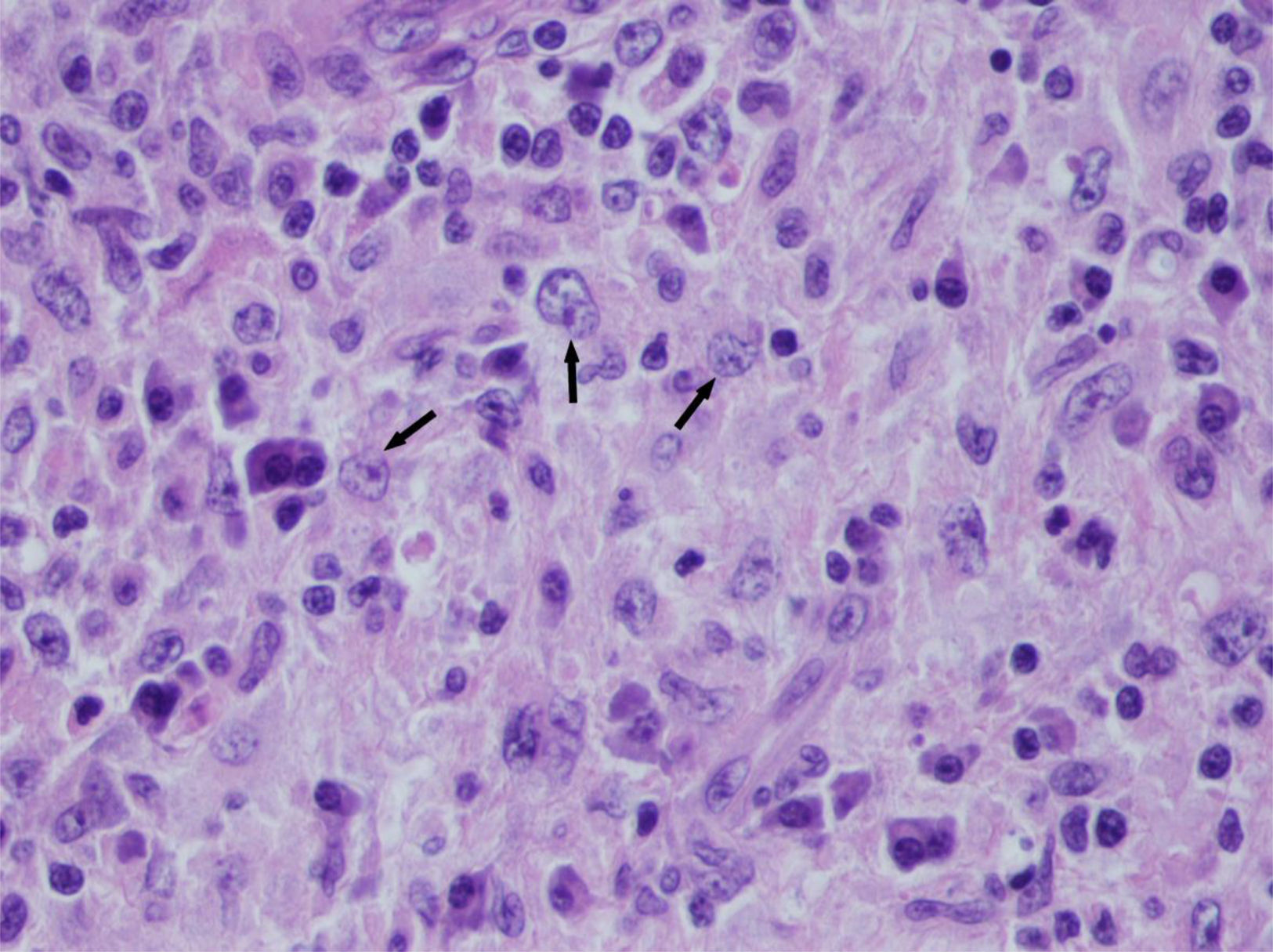
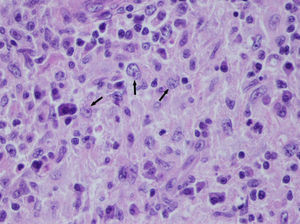
Se inició seguimiento endocrinológico desde consulta externa, con control de perfiles tiroideos, ecografías cervicales y 2 PAAF sucesivas del nódulo dominante, con citología compatible con tiroiditis crónica linfocitaria de Hashimoto. Tras normalizar la función tiroidea con 75mcg/día de levotiroxina sódica, la paciente presentó aumento progresivo del tamaño de los nódulos tiroideos; en febrero de 2014 refirió clínica compresiva y dolor cervical intenso a la movilización del cuello. Una nueva ecografía en ese momento evidenció un aumento del tamaño de la glándula tiroidea a expensas de un nódulo en lóbulo izquierdo de más de 5cm de diámetro con incremento significativo del paquete adenopático laterocervical bilateral, ya observado en la exploración anterior. Una nueva PAAF mostró signos de linfadenitis granulomatosa. Se realizó estudio etiológico diferencial de adenopatías periféricas granulomatosas por parte de Medicina Interna, mediante serología bacteriana y viral (PPD y PCR para tuberculosis, VIH, VHC, VHB, CMV, Toxoplasma gondii, Treponema pallidum, Chlamydia trachomatis, Yersinia spp. y Bartonella quintana), marcadores tumorales y autoinmunidad, todos con resultados negativos. Ante la falta de un diagnóstico concreto se realizó exéresis de una adenopatía; su estudio histológico describía una linfadenopatía granulomatosa con microabscesos. Nueve meses después, una nueva ecografía cervical constató un crecimiento mantenido de toda la glándula tiroidea de aspecto nodular con crecimiento del paquete adenopático cervical bilateral, y se indicó tiroidectomía y vaciamiento ganglionar. La anatomía patológica de la pieza quirúrgica mostró una glándula tiroidea con sustitución casi completa del parénquima por una proliferación histiocitaria. Dichos histiocitos presentaban núcleos y citoplasma amplios, observándose fenómeno de emperipolesis con linfocitos intactos en su citoplasma (fig. 1). El diagnostico histológico fue compatible con una afectación ganglionar y tiroidea por ERD, más tiroiditis de Hashimoto en el escaso tejido tiroideo restante. Se consideró completado el estudio de extensión mediante exploración física de los territorios linfáticos y TAC toracoabdominal realizados durante el periodo de ingreso, sin hallazgos fuera de la zona cervical.
La ERD, o histiocitosis sinusal con linfadenopatía masiva, es un tipo poco habitual de histiocitosis de causa desconocida. La histiocitosis como entidad presenta una incidencia de 1-3 casos por millón de habitantes, siendo la ERD uno de los subtipos menos frecuente. El histiocito es una célula del sistema inmune que incluye, entre otros, a los macrófagos y a las células dendríticas. La fisiopatología de esta entidad consiste en una ocupación progresiva de los sinusoides de los ganglios linfáticos por histiocitos, con la consecuente pérdida de la arquitectura del ganglio linfático. Además de linfocitos, otras células como glóbulos rojos y células plasmáticas pueden aparecer también en el citoplasma de los histiocitos, un fenómeno conocido como emperipolesis6. Aunque la fagocitosis de linfocitos no es específica, es un hecho constante de gran importancia para el diagnóstico. Este fenómeno se puede encontrar en otras entidades como el melanoma maligno, la enfermedad de Hodgkin y otros tipos de histiocitosis. Para completar el diagnóstico diferencial se debe realizar estudio mediante inmunohistoquímica; en la ERD se comprueba positividad de los histiocitos para CD68 y S100. La negatividad de marcadores epiteliales como CAM 5.2 permite excluir una metástasis por carcinoma, mientras que la negatividad para CD1a y langerina permite excluir histiocitosis de Langerhans. En nuestro caso la inmunohistoquímica fue compatible con lo descrito.
La revisión retrospectiva de las muestras iniciales (PAAF y biopsia cervical ganglionares) demostró que no eran suficientes para establecer el correcto diagnóstico debido al escaso material y la ausencia del fenómeno de emperipolesis.
La afectación de órganos endocrinos por ERD tiene una baja incidencia; existen escasos casos descritos en las glándulas suprarrenales7, hipófisis8, páncreas9 y tiroides. El diagnóstico definitivo es siempre histológico e inmunohistoquímico. Además, en la evaluación de un paciente afecto de ERD se debe realizar un estudio de extensión para descartar afectación de otros territorios ganglionares u otros tejidos, ya que estos hallazgos pueden modificar el manejo terapéutico. No existe consenso respecto al tratamiento adecuado, debido a la escasa evidencia científica relacionada con su baja incidencia. En una revisión realizada en 2014 por Dalia et al. se elabora un algoritmo del manejo recogiendo las medidas terapéuticas más utilizadas1. En general, se aconseja actitud expectante en pacientes asintomáticos, resección quirúrgica en los casos con afectación localizada y la administración de glucocorticoides o inmunosupresores en la afectación sistémica o diseminada como tratamientos más frecuentes.