En España, la realización de los exámenes de ecografía, es una competencia exclusiva de los radiólogos y otros médicos especialistas. Existen experiencias aisladas de delegación de la actividad de realización de la ecografía, y obtención de registros gráficos al personal técnico realizadas por la vía de hecho, sin norma de cobertura que las ampare. Estas prácticas hasta la fecha son minoritarias, tienen un carácter personal y ninguna de ellas ha sido documentada desde un punto de vista científico ni de la calidad. Algunas de ellas han tenido una notable contestación por parte de los radiólogos. No obstante, algunos radiólogos de nuestro país han planteado la necesidad de extender y difundir esta delegación y están dispuestos a iniciar experiencias concretas en este campo.
Este informe nace de la necesidad por parte de la Sociedad Española de Ultrasonidos (SEUS) de clarificar esta controversia y mediar en ella. El objeto del mismo no es polemizar, ni condenar, ni tampoco avalar estas prácticas apriorísticamente, sino de analizar lo que están haciendo los países de nuestro entorno, identificando las mejores prácticas, recogiendo los requisitos legales y materiales, y confrontar estos hechos con la situación de nuestro país. Y de estos datos, obtener unas conclusiones y emitir unas recomendaciones que ayuden a aclarar y dar seguridad jurídica en este tema.
En España hay dos tipos de personal colaborador con funciones técnicas, que eventualmente pueden realizar ecografías por delegación de los radiólogos: los Técnicos Superiores en Imagen para el Diagnóstico (anteriormente denominados Técnicos Especialistas en Radiología o TER) y los Diplomados en Enfermería. Las conclusiones y consideraciones de este informe, aunque mencionen habitualmente a los técnicos, son extrapolables a todos ellos.
MetodologíaAnálisis de la legislación en España, Unión Europea, EE.UU. y CanadáSe han consultado diversas fuentes jurídicas:
- •
España:
- ∘
BOE (Boletín Oficial del Estado).
- ∘
Base de datos “Westlaw-Aranzadi”.
- ∘
- •
Unión Europea: Base de datos EUR-Lex.
- •
EE.UU.: Base de datos de “American Law Sources On-line”.
- •
Canadá: Base de datos de “Access to Justice Network Legislative Materials by Jurisdiction”.
- •
Australasia: Base de datos de “Australasian Legal Information Institute”.
Se ha realizado una búsqueda utilizando el buscador Google de enlaces con las siguientes palabras clave: Acreditation, Certification, Delegation, Documents, Guidance, Guidelines, Policies, Protocols, Recommendations, Reports y Statements (con sus correspondientes traducciones al francés, alemán y español).
Se ha revisado la documentación aportada en los enlaces de 28 Sociedades Científicas, Asociaciones de Ecografía y Asociaciones de Técnicos en Ecografía y otros grupos de interés relacionados con la materia: Europeas (11), de Estados Unidos (6), de Canadá (2), de Australasia (3) e internacionales (6).
Estudio de informes elaborados y relacionados con la identificación de buenas prácticas, delegación, sistemas de formación, certificación y acreditación. Se han revisado un total de 33: 4 de España, dos de Francia, 11 del Reino Unido, uno de Portugal, 4 de Estados Unidos, 4 de Canadá, tres de Australasia y 4 de ámbito internacional (anexo 1).
Revisión de la bibliografía científicaSe ha realizado una búsqueda bibliográfica en MEDLINE utilizando los mismos términos expresados en el apartado anterior. Algunas de las publicaciones consultadas se indexan en el texto, y otras en el anexo 2.
Demografía y necesidades de los radiólogosLa principal justificación de la delegación de funciones a los técnicos en ecografía, es la escasez de radiólogos. Este hecho, fruto de la mala planificación de especialistas en España, ha sido un problema real y acuciante en algunos servicios. Como regla general se cubren primero las plazas en grandes hospitales docentes con tecnología punta, por lo que normalmente el déficit se concentra en las zonas rurales y hospitales comarcales. Sin embargo, paradójicamente, la delegación de funciones se ha ensayado habitualmente en grandes centros, lo que plantea dudas acerca del fundamento de esta justificación.
Qué va a suceder en los próximos años, es difícil de augurar, ya que depende de muchos factores, algunos de ellos, como la evolución de las técnicas y de la especialidad, difícilmente predecibles. En los únicos estudios sobre este tema, realizados por el Ministerio de Sanidad en el año 2009, se prevé un equilibrio o una escasez moderada de radiólogos en el período 2008 a 20251,2.
Desarrollo histórico de la figura del técnico de Radiología- 1.
aetapa: 1961. Los enfermeros especialistas en Radiología y Electrología
El Decreto 1153/1961 regulaba por primera vez la especialidad de Radiología y Electrología, para el personal en funciones técnicas. En él mismo se establecía un monopolio de la Enfermería. Todas las funciones eran derivadas y subordinadas3.
- 2.
aetapa: 1978. Una nueva profesión; los Técnicos Especialistas de Radiodiagnóstico (TER)
Aunque el Decreto 707/1976 sobre Ordenación de la Formación Profesional, concedía autorización para impartir especialidades con carácter experimental, es en 1978, cuando la Orden de 1 de septiembre de 1978 crea las enseñanzas de Técnico Especialista de Radiodiagnóstico, dentro del segundo grado de formación profesional4,5.
- 3.
aetapa: 1984. La regulación de funciones de los TER
La primera vez que se regulan las funciones de los TER (tabla 1), es en la Orden de 14 de junio de 1984, incorporada al Estatuto de personal Sanitario no facultativo a través de la Orden 11 de diciembre de 19846-8.
Tabla 1.Funciones TER. Orden 14 de junio de 1984
Todas estas actividades las realizarán bajo la dirección y supervisión facultativa del radiólogo: • Realización de los procedimientos técnicos y su control de calidad. • Colaboración en la información y preparación de los pacientes para la correcta realización de los procedimientos técnicos. • Colaboración en el montaje de nuevas técnicas. • Colaboración y participación en los programas de formación en las que esté implicado el servicio o institución de la que forme parte. • Participar en actividades de investigación relativas a la especialidad técnica a la que pertenezca, colaborando con otros profesionales de la salud en las investigaciones que se realicen. • Inventario, manejo y control, comprobación del funcionamiento y calibración, limpieza y conservación, mantenimiento preventivo y control de las reparaciones del equipo y material a su cargo. • Inventario y control de los suministros de piezas de repuesto y material necesario para el correcto funcionamiento y realización de las técnicas. Es importante remarcar, que el Estatuto Marco del Personal Estatutario de los Servicios de Salud, en su disposición transitoria sexta ordena que se mantengan vigentes, en tanto se procede a su regulación en cada servicio de salud, las disposiciones relativas a categorías profesionales del personal estatutario recogidas en el Estatuto de personal Sanitario no facultativo. En conclusión, las funciones recogidas en la Orden de 14 de junio de 1984, permanecen vigentes, pendientes de regulación por los Servicios de Salud de las Comunidades Autónomas correspondientes9.
- 4.
aetapa: 1995. La reformulación del título y programa formativo de los Técnicos superiores en Imagen para el Diagnóstico
El Real Decreto 545/1995, que establece el título de Técnico superior en Imagen para el Diagnóstico, y el Real Decreto 557/1995, por el que se establece el currículo, reformulan y actualizan las funciones dando una nueva denominación al titulo: Técnico superior en Imagen para el Diagnóstico. Esta normativa, describe de forma global el cometido y sus funciones esenciales10,11. Bajo la supervisión correspondiente del radiólogo pueden:
- -
Obtener registros gráficos del cuerpo humano, con fines diagnósticos de tipo morfológico y/o funcional.
- -
Preparar, manejar y controlar los equipos.
- -
Interpretar y validar los resultados técnicos en condiciones de calidad y de seguridad ambiental.
- -
Cinco Comunidades Autónomas, en atribución de sus competencias, han desarrollado programas formativos. Son: Andalucía (Decreto 381/1996, de 29 de julio), Canarias (Decreto 125/1997, de 11 de julio), Cataluña (Decreto 353/1997, de 25 de noviembre), Galicia (Decreto 49/2006, de 16 de febrero), y Navarra (Decreto foral 344/1998, de 1 de diciembre). Es importante destacar que ninguno de estos programas formativos establece formación en ecografía.
Marco legalDesde el punto de vista del sistema de fuentes normativas, hay dos modelos tanto legal como funcionalmente diferentes. Mientras en Europa (con la excepción de Reino Unido y en menor medida los países escandinavos), la preeminencia la tiene la regulación a través de normas legales, en los países anglosajones el protagonismo lo tienen los sistemas de acreditación y certificación, fijados en estándares y guías clínicas.
A título de ejemplo, llama la atención que las páginas web de las asociaciones anglosajonas están llenas de referencias y enlaces sobre aspectos de “certificación y acreditación”, mientras que en las europeas continentales dominan los enlaces sobre “normativa”, con ausencia casi total de temas de “certificación y acreditación”.
EspañaLa formación de los Técnicos en Radiología en España es una Formación Profesional de Grado Superior que se imparte en centros de Formación Profesional específicos. La duración de los estudios es de dos años, al finalizar los cuales se obtiene un Diploma Técnico Superior que acredita como Técnico Superior en Imagen para el Diagnóstico. El titulado tiene un acceso limitado a primer año de ciertas licenciaturas, mientras que el acceso a segundo ciclo no está contemplado.
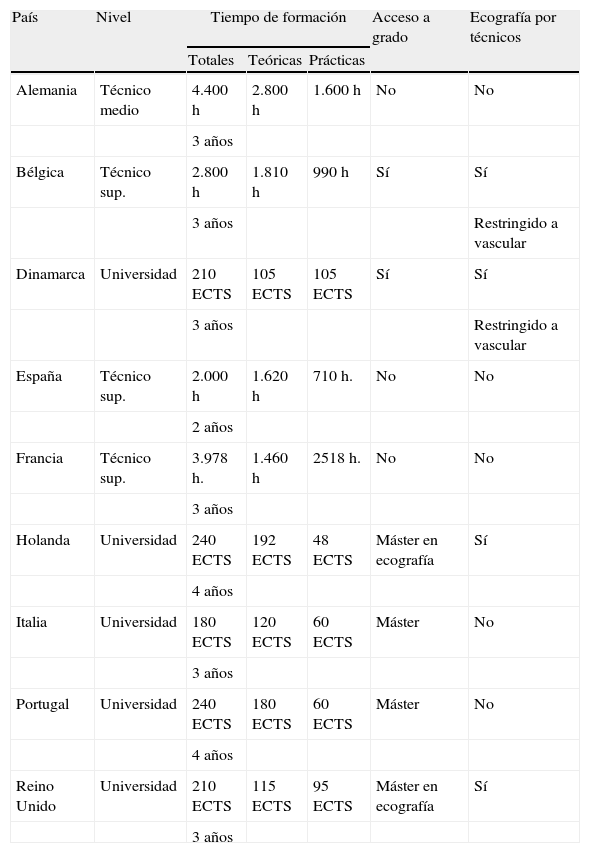
Unión Europea (tabla 2)Nivel de formación
- •
Nivel terciario:
- ∘
En instituciones universitarias: Inglaterra, Portugal e Italia.
- ∘
De formación profesional superior: Bélgica, Dinamarca, Holanda, Francia y España.
- ∘
- •
Nivel post-secundario:Alemania constituye la única excepción, con una titulación de nivel post-secundario, impartida en escuelas profesionales especializadas para personal técnico-sanitario.
Nivel de formación y delegación de la Ecografía en la Unión Europea
| País | Nivel | Tiempo de formación | Acceso a grado | Ecografía por técnicos | ||
| Totales | Teóricas | Prácticas | ||||
| Alemania | Técnico medio | 4.400 h | 2.800 h | 1.600 h | No | No |
| 3 años | ||||||
| Bélgica | Técnico sup. | 2.800 h | 1.810 h | 990 h | Sí | Sí |
| 3 años | Restringido a vascular | |||||
| Dinamarca | Universidad | 210 ECTS | 105 ECTS | 105 ECTS | Sí | Sí |
| 3 años | Restringido a vascular | |||||
| España | Técnico sup. | 2.000 h | 1.620 h | 710 h. | No | No |
| 2 años | ||||||
| Francia | Técnico sup. | 3.978 h. | 1.460 h | 2518 h. | No | No |
| 3 años | ||||||
| Holanda | Universidad | 240 ECTS | 192 ECTS | 48 ECTS | Máster en ecografía | Sí |
| 4 años | ||||||
| Italia | Universidad | 180 ECTS | 120 ECTS | 60 ECTS | Máster | No |
| 3 años | ||||||
| Portugal | Universidad | 240 ECTS | 180 ECTS | 60 ECTS | Máster | No |
| 4 años | ||||||
| Reino Unido | Universidad | 210 ECTS | 115 ECTS | 95 ECTS | Máster en ecografía | Sí |
| 3 años | ||||||
Títulos acreditados
- •
Titulo de licenciatura:
- ∘
Universitaria: Inglaterra, Portugal e Italia.
- ∘
Profesional: Dinamarca y Holanda.
- ∘
- •
Diploma profesional:
- ∘
Francia y España, con un diploma profesional de Técnico superior.
- ∘
Alemania, diploma profesional de grado medio.
- ∘
Planes de estudios
- •
Ciclos formativos de 3-4 años, incluida Alemania, con su correspondiente carga horaria: entre 180 y 240 ECTS (European Credit Transfer System).
- •
Excepciones: España, con ciclos de 2 años.
Es el acto jurídico por medio del cual se transmite parte las funciones a otra persona o estamento profesional concediéndole responsabilidades operativas sin disminuir la responsabilidad del resultado final y manteniendo siempre un control y/o supervisión. La Ley de Ordenación de las Profesiones Sanitarias, por primera vez, establece principios generales de delegación12:
Principio de voluntariedad: supone la aceptación voluntaria por parte del delegado (el técnico, en este caso).
Principio de responsabilidad: aunque se delegue, el radiólogo siempre es responsable del resultado final.
Principio de control: no se pueden delegar actividades y tareas cuyos resultados no se puedan controlar, supervisar y evaluar.
Principio de capacidad: es condición necesaria para la delegación, la capacidad para realizarlo por parte de quien recibe la delegación. La capacidad deberá de ser objetivable, con la oportuna acreditación.
Principio de tipicidad: deben estar previamente establecidas las condiciones, conforme a las cuales dicha delegación pueda producirse. Este principio exige:
- •
Definir claramente qué funciones no son delegables:
- ∘
Por imperativo legal: las funciones no susceptibles de delegación son: la justificación de la indicación de la prueba diagnostica, el establecimiento de criterios de priorización en la lista de espera, el consentimiento informado y la elaboración del informe radiológico.
- ∘
Por nivel de conocimientos y competencia. Conviene recordar que ninguno de los currículos formativos de los TER, establece formación en ecografía.
- ∘
Por cuestiones de oportunidad.
- ∘
- •
Las funciones delegables se deben clasificar por niveles de control-supervisión. Una descripción de los niveles de supervisión ha sido publicada previamente en Radiología13.
- •
Principio de certeza: el acto de delegación ha de ser formal, por escrito. La potestad delegada no se presume, debe probarse.
Principio de limitación: la delegación siempre será parcial. No se podrá delegar el ejercicio total de las funciones (llevaría a pensar en una real sustitución de funciones).
El análisis de las prácticas en los diferentes países donde los técnicos realizan los exámenes de ecografía muestra que en todos los casos gozaron de una formación complementaria especial en ecografía (tabla 2). Como norma general, la ecografía es competencia exclusiva y excluyente de los facultativos. En algunos países hay evidencias de procesos de delegación de competencias, con las siguientes características:
- •
A ciertos técnicos con formación y experiencia.
- •
Exploraciones sencillas y fuertemente protocolizadas, realizadas bajo supervisión y responsabilidad facultativa.
- •
Normativizada: controlada por la autoridad competente.
El grado de delegación y participación de los técnicos es variable, de más a menos:
Reino Unido
Es el país en que la delegación está más implementada. Posee la figura de técnico ecografista (sonographer), con un nivel de formación avanzado: Titulo Máster (1 a 2 años) tras formación de grado universitario (4 años). Estos técnicos especializados realizan exploraciones de forma autónoma y elaboran pre-informes (Reporting Sonographer), elaborando posteriormente el radiólogo un informe final.
Países Bajos
La delegación es una práctica generalizada en la mayoría de hospitales. Los técnicos en ecografía tienen Máster de especialización (60 a 120 ECTS) en Universidades Británicas o Diplomas en técnicas avanzadas de ecografía. La delegación se produce solo en ecos simples, con protocolos detallados. Los técnicos emiten un prediagnóstico, que debe ser validado por facultativo.
Dinamarca y Bélgica
En ambos países la actividad delegada es de perfil bajo, puntual y restringida a ecografía vascular en ciertos hospitales. En Dinamarca se delega la ecografía vascular (Doppler de carótidas y piernas) a técnicos con experiencia y formación, siguiendo protocolos detallados, debido a escasez de especialistas médicos. En Bélgica la delegación es al personal de Enfermería. En ambos países se ha planteado la posibilidad de ampliarla a ecografías abdominales.
Francia y Portugal
Se han realizado experiencias piloto con apoyo y control institucional con elaboración de protocolos para delegación de ecografías simples. No existe, sin embargo consenso con los facultativos.
España
Actividad individual y puntual de algunos servicios, sin norma de cobertura, ni apoyo y control institucional.
Resto de países analizados
No se realiza delegación.
Las prácticas de delegación en Estados Unidos, Canadá y AustralasiaEstados UnidosLas directrices para la acreditación de prácticas, especifican la formación y el entrenamiento mínimos, la experiencia, la titulación previa, y la exigencia de formación continuada. Además, estas normas detallan los requisitos para la seguridad, el mantenimiento, la calibración de equipo, los informes, su registro, y la garantía de calidad. La acreditación se obtiene en una o más de las especialidades siguientes: ultrasonido abdominal, músculo-esquelético, cuello, mama, ginecológico, obstétrico, vascular. Estas prácticas se recertifican cada tres años.
Aunque el “sonographer” pueda desempeñar un papel crítico en la extracción de la información esencial a la hora de elaborar un diagnóstico, la interpretación y el diagnóstico final son atributo exclusivo y responsabilidad del radiólogo.
CanadáAparte de los obligados procesos de acreditación-certificación, debidamente registrados, añaden como novedad el análisis de perfiles competenciales, recogidos en los procedimientos de certificación. Existen tres modalidades de certificación: vascular, generalista y cardiaco.
Australasia (Australia y Nueva Zelanda)Tienen 28 programas acreditados, tres titulaciones (diploma, diploma graduado y máster), impartidos por ocho instituciones.
Requisitos esenciales para la transferencia-delegación de competenciasLa ecografía diagnóstica es muy dependiente del operador. Probablemente la más dependiente de entre las que utilizamos los radiólogos. Si los que la realizan no están adecuadamente formados pueden originar frecuentemente errores diagnósticos14 y generar pruebas en cascada potencialmente peligrosas con las consecuencias médico-legales correspondientes.
Estudios recientes muestran que la delegación de la ecografía, aún en técnicos con alto nivel de formación, puede causar cerca de un 3% de errores que tengan efectos adversos sobre la salud del paciente15. Estudios realizados en entornos con delegación bien establecida demuestran que las ecografías realizadas por técnicos aumentan notablemente las exploraciones no concluyentes frente a las realizadas por médicos, disminuyendo la utilidad y la calidad de la ecografía16.
La delegación puede tener también el efecto de limitar parte de la información que, durante la exploración, es adquirida mediante el contacto directo con el paciente. Estos datos, extremadamente útiles al realizar el informe, no son apreciados si la exploración no se realiza directamente. Esto es especialmente importante en las exploraciones urgentes, en las que las exploraciones realizadas por técnicos son menos fiables que las realizadas directamente por médicos de otras especialidades, incluso con menos experiencia17. Esto supone, sin duda, una pérdida de competitividad con respecto a las exploraciones realizadas por médicos, independientemente de la especialidad que tengan.
Del análisis comparativo realizado, se desprenden los requisitos exigidos para la transferencia-delegación de competencias que se exponen a continuación.
1.La relación entre el radiólogo y el técnico es jerárquicaEl personal colaborador legalmente habilitado realiza la ecografía y el control de calidad, pero esta actividad no es autónoma: la realiza siempre por orden del radiólogo y bajo la dirección y supervisión de éste. Por tanto, siempre es necesaria la presencia física de un radiólogo. Son totalmente rechazables, aquellas prácticas que se desarrollen sin la presencia física y control directo del radiólogo, incluida la telerradiología.
2. FormaciónLa legitimidad de la delegación está ligada a la competencia y la formación del técnico (tabla 2).
Formación básica curricularTodos los técnicos tienen que realizar una formación curricular titulada, adquiriendo conocimientos, destrezas y habilidades en Radiología. En este currículo, los técnicos adquieren una formación elemental en ecografía. La duración usual es entre 3 a 4 años.
España es, de todos los analizados, el país que tiene el nivel más bajo de formación (2 años). Es importante destacar que, con esta formación básica, en ningún país se permite la delegación de la ecografía a los técnicos y que en España el currículo de los técnicos no recoge ningún tipo de formación básica en realización de ecografías.
Formación específica curricularEn los países en los que se practica la delegación, los técnicos están especializados en ecografía, con una formación adicional con nivel de máster de uno a dos años. Además, parten de un título universitario previo. En este ámbito, un técnico en ecografía es un profesional de salud que ha emprendido estudios de postgrado en ecografía en una institución acreditada u homologada o quien ha sido evaluado como competente por los organismos de acreditación y ha obtenido su correspondiente certificación.
Formación continuada acreditada y certificadaLa Ley de Ordenación de las Profesiones Sanitarias12, establece para los profesionales sanitarios la obligatoriedad de mantener su competencia profesional e, incluso, de acreditarla periódicamente. El mantenimiento de la propia competencia es uno de los requisitos de la moderna medicina.
Esto implica que la realización personal de ecografías debe ser parte de la práctica usual de todos los profesionales que utilizan la ecografía en su práctica médica, por lo menos en un volumen adecuado para mantener la propia competencia, la habilidad técnica y capacidad diagnóstica autónoma en esa técnica. La delegación, si se practica, debe incluir siempre, de forma inexcusable, un volumen de las exploraciones sujeto de delegación que deberá ser realizado por el propio especialista radiólogo, suficiente para garantizar el mantenimiento de la competencia profesional.
3. Existencia de radiólogo ecografistaLos estudios de ultrasonido deben ser supervisados e interpretados por un médico con la titulación adecuada y entrenamiento y experiencia en ecografía. En los países anglosajones es obligatoria la certificación y recertificación en áreas especificas de la ecografía.
La intervención del radiólogo no solamente se limita a mero validador de informes finales sino que, como gestor integral del proceso ecográfico, es responsable de todas las fases del mismo, incluyendo por supuesto la realización personal de ecografías. Con un doble nivel de exigencia de mantenimiento de la competencia a través de actividad:
- •
Tiempo completo: 3.000 ecografías/año (unas 16 exploraciones/día).
- •
Órgano-sistema: 1.500 ecografías/año (unas 8 exploraciones/día).
En los servicios donde se realiza, esta práctica está validada y controlada, bien por organismos o instituciones de derecho público o privados (sociedades científicas), bien a través del cumplimiento normativo (sujeto a sanción o responsabilidad) o por medio de procesos de acreditación-certificación.
5. Actividad fuertemente protocolizadaEn todos los países donde esta práctica está delegada hay evidencias de una fuerte protocolización de la misma. Estos protocolos están escritos y constan como mínimo de:
- •
Revisión de las solicitudes por el radiólogo, estableciendo criterios de delegación de las mismas.
- •
Establecimiento de protocolos personalizados por parte del radiólogo.
- •
Puesta en marcha, control de calidad del aparato de ecografía y control de su buen funcionamiento.
- •
Realización de la técnica de exploración según protocolos precisos preparados por los radiólogos.
- •
Obtención de todos los registros gráficos protocolizados, con las imágenes y el soporte informático complementario.
- •
El técnico remite al radiólogo un informe del procedimiento de exploración que servirá, con las imágenes y junto el soporte informático complementario, para la realización de una interpretación e informe final por el radiólogo responsable.
- •
El radiólogo, “a la menor duda, debe completar el examen ecográfico antes de la salida del enfermo”.
Normalmente circunscrita a las exploraciones más simples. Nunca se delegan todas las exploraciones, ya que de hacerlo rutinariamente estaríamos ante una dejación de funciones, con la consiguiente responsabilidad profesional.
7.Obligatoriedad del radiólogo de emitir un diagnóstico finalAunque en algunos países (Reino Unido) los técnicos realizan informes preliminares (que no se ponen a disposición de los clínicos), es el radiólogo el responsable de emitir el diagnóstico final.
En España, hay obligación jurídica de realizar informes. La Ley de Autonomía del Paciente18 obliga a dejar constancia de la información obtenida en todos los procesos asistenciales y que los informes de exploraciones complementarias formen parte del contenido mínimo de la historia clínica.
8.Garantía de calidadEl proceso ecográfico, como cualquier proceso en Radiología, está sometido a estándares de calidad, relacionados con cada uno de sus subprocesos: gestión de solicitudes, generación de imágenes, diagnóstico y envío de información.
Formación MIREl programa de formación de la especialidad de Radiodiagnóstico incluye entre las competencias a adquirir por los residentes: la realización y el informe de ecografías convencionales y Doppler y de procedimientos guiados por ecografía. Y lo incluyen en las subespecialidades de radiología abdominal, torácica, musculoesquelética, vascular e intervencionista, pediátrica, mamaria, neurorradiología y radiología de urgencias. Incluso señala para cada una de éstas un número mínimo de estas exploraciones que deberá ser realizado personalmente por cada residente19.
Por tanto, los servicios con residentes deben proporcionar a éstos, entrenamiento en la realización de forma personal de todas y cada una de las exploraciones ecográficas incluidas en la especialidad. No es adecuado que este entrenamiento sea proporcionado por técnicos, debido a dos principios formativos:
- •
Principio de jerarquía: el entrenamiento no debe ser proporcionado por alguien cuyo nivel de competencia es inferior al que debe alcanzar el residente en formación. El entrenamiento debe ser siempre proporcionado por alguien que posee el nivel de competencia al que el residente aspira, es decir, por un especialista.
- •
Principio de colaboración profesional: es necesario evitar la aparición de conflictos profesionales. El técnico nunca debe poder competir con el residente en la realización de exploraciones necesarias para adquirir la formación, en un caso, o mantener la cualificación, en otro.
Por otra parte, el decreto 183/2008 por el que se clasifican las especialidades en Ciencias de la Salud y se desarrollan aspectos del sistema de formación especializada establece taxativamente que la supervisión de residentes de primer año será de presencia física y se llevará a cabo por los especialistas de los servicios por los que rota20. Esta es una función que no se puede delegar. Eso supone que, al menos durante el primer año, los especialistas de los servicios docentes tienen que acompañar físicamente al residente mientras éste realiza la exploración.
Formación de técnicos ecografistasLa formación curricular y de postgrado de los técnicos ecografistas, en todos los países donde se da esta delegación, es una actividad reglada y controlada. Es llevada a cabo y dirigida por radiólogos con experiencia y actividad contrastada en ecografía. Los técnicos, certificados y acreditados para ello, pueden y deben colaborar en esta formación. Sin embargo, esta actividad no es autónoma y la formación del técnico por otros técnicos, sin la dirección, control y supervisión de un radiólogo, es ilegal.
Conclusiones y recomendaciones- -
La delegación de funciones a técnicos en ecografía es una práctica restringida a países donde estos profesionales tienen perfiles de especialización avanzada: máster con uno o dos años de formación, añadido al título de grado universitario y sometida a rígidos procesos de acreditación-certificación.
- -
Se observan cinco requisitos esenciales: experiencias acumuladas de éxito, controladas y monitorizadas en los campos específicos en que se produce la delegación, fuerte protocolización de las tareas y actos transferidos, supervisión facultativa de presencia física, existencia de radiólogos ecografistas, garantía de una formación adecuada de los residentes y control y garantía de la calidad de las exploraciones.
- -
La delegación de funciones en ecografía al personal técnico es una práctica que en la actualidad en España no cumple con los requisitos de formación, requisitos esenciales, ni condiciones materiales de delegación.
- -
Jurídicamente es una práctica de riesgo, sin normativa de formación curricular de cobertura.
- -
La SEUS, mientras se den estas condiciones, desaconseja esta delegación.
- -
En los casos de las instituciones que tengan en sus servicios de Radiología desarrollada e implantada esta práctica, es aconsejable que estas entidades certifiquen la formación de los técnicos (dos años como mínimo). Asimismo, se debe cumplir con los requisitos legales de delegación de la Ley de Ordenación Sanitaria y los requisitos esenciales de buena práctica.
Los autores declaran no tener ningún conflicto de intereses.
Informes elaborados sobre la materia y páginas web que han sido estudiados para este informe
España
- •
Osteba. Servicio de Evaluación Tecnologías Sanitarias. Departamento de Sanidad del gobierno Vasco. Ultrasonidos Diagnósticos en Régimen Ambulatorio en la CAPV: Estado actual, recomendaciones de uso y práctica. Vitoria-Gasteiz. Gobierno Vasco. Departamento de Sanidad. Dirección de Planificación y Evaluación Sanitaria. 1998.
- •
Ministerio de Sanidad y Consumo - Instituto de Salud Carlos III - Agencia de Evaluación de Tecnologías Sanitarias (AETS). Ecografía en Atención Primaria. Madrid: AETS - Instituto de Salud Carlos III; Diciembre de 1998.
- •
Rivadeneyra A. Artundo C. Informe de síntesis: La profesión de Técnico Especialista de Laboratorio Clínico y Radiología Médica en Europa. Situación actual y principales tendencias de evolución”. Ministerio de Sanidad y Consumo. Agosto 2006.
- •
Documento sobre Control de Calidad de las exploraciones ecográficas. Sociedad Española de Ultrasonidos. Sociedad Española de Radiología Médica. Consultado 4/1/2007. Disponible en: http://www.seram.es/seus
Francia
- •
Berland Y. Cooperation des professions de sante: le transfert de taches et de competences. Ministere de la Sante, de la famille et des personnes. Octobre 2003. Consultado 20/3/2010. Disponible en: ww.sante.gouv.fr/htm/actu/berland/rapport_complet.pdf
- •
Les médecins. Estimations au 1er janvier 2007, DREES, document de travail, Série Statistiques n° 115, août-septembre 2007. Consultado 20/3/2010 Disponible en: http://www.sante.gouv.fr/drees/seriestat/index.htm
Reino Unido
- •
Board of Faculty of Clinical Radiology, The Royal College of Radiologists. Guidance for the training in ultrasound of medical non-radiologists. London: The Royal College of Radiologists; 1997.
- •
Clinical Governance in Ultrasound. Guidelines Prepared by the National Ultrasound Steering Group (NUSG). Consultado 16/4/2010. Disponible en: www.bmus.org/policies/ClinicalGovernanceInUltrasound-061108.pdf
- •
UKAS. Guidelines for Professional Working Practice. UKAS, London. 1996. United Kingdom Association of Sonographers. 1996.
- •
UKAS. Guidelines for Professional Working standards. UKAS, London. 1996. United Kingdom Association of Sonographers. October 2008. Consultado 6/3/2010 Disponible en: www.bmus.org/SoR-Professional-Working-Standards-guidelines.pdf
- •
Extending the provision of ultrasound services in the UK. Consultado 7/2/2010. Disponible en: http://www.bmus.org/policies-guides/pg-protocol01.asp
- •
The Royal College of Radiologist. Ultrasound Training. Recommendations for Medical and Surgical Specialties. The Royal College of Radiologists, 2005. Consultado 6/4/2010. Disponible: http://www.bmus.org/ultrasound-training/ut-home.asp
- •
The Royal College of Radiologist. Ultrasound Training by Radiology Departments for other Medical Specialties. The Royal College of Radiologist, 2007. Consultado 9/1/2010 Disponible en: http://www.rcr.ac.uk/publications.aspx?PageID=310&PublicationID=246
- •
The College of Radiographers (2001) Professional Standards for those working as Independent Practitioners. London: The College of Radiographers. Consultado 2/4/2010. Disponible en: www.sor.org/public/sor_statements_professional_conduct.pdf
- •
The Society of Radiographers A Strategy for Continuing Professional Development (2003). London: The Society of Radiographers. Consultado 2/4/2010. Disponible en: www.sor.org/public/sor_strategy_professional_development.pdf
- •
The Royal College of Radiologists (2002), Clinical Radiology: A Workforce in Crisis, BFCR (02) 01, Royal College of Radiologists, Londres.
- •
The Royal College of Radiologist. Medical image interpretation by radiographers: Guidance for radiologists and healthcare providers. London: The Royal College of Radiologist, 2010. Consultado 1/5/2010. Disponible en: http://www.rcr.ac.uk/publications.aspx?PageID=310&PublicationID=318
Portugal
- •
Associação portuguesa dos técnicos de radiologia. A formação em radiologia radioterapia e medicina nuclear face à implementação do processo de Bolonha em portugal. ATARP, 07-2004. Consultado 4/02/2010. Disponible en: www.atarp.pt/pdf/perfilprof072004.pdf
Otros países europeos
- •
Associação portuguesa dos técnicos de radiologia. A formação em radiologia radioterapia e medicina nuclear face à implementação do processo de Bolonha em portugal. ATARP, 07-2004. Consultado 4/02/2010. Disponible en: www.atarp.pt/pdf/perfilprof072004.pdf
ESTADOS UNIDOS
- •
AIUM. Ultrasound Practice Accreditation. The Measureof Excellence. Consultado 29/4/2010. Disponible en: www.aium.org/accreditation/brochure.pdf
- •
Standards and Guidelines for the Accreditation of Ultrasound Practices. Approved November 14, 2009 AIUM. Consultado 27/2/2010. Disponible en: http://www.aium.org/publications/statements.aspx
- •
Sonography Certification. The American Registry of Radiologic Technologists. 2008. Consultado 29/4/2010. Disponible en: www.arrt.org/publications/SONbooklet.pdf
Canadá
- •
An Overview of the Development of National Competency Profiles and Certification Procedures for Canadian Sonographers. July 2008. Consultado 14/4/2010. Disponible en: http://www.cardup.org/rsc.php?pg=ncp
- •
National Competency Profiles Canadian Sonographers: Generalist Sonographer, Cardiac Sonographer, Vascular Sonographer. Version 4.2. Approved by the boards of cardup & csdms, november 2008. Consultado 14/4/2010. Disponible en: http://www.cardup.org/abt.php?pg=nws
- •
Guide d’application de la nouvelle loi sur les infirmières et infirmiers et de la loi modifiant le Code des Professions et d’autres dispositions législatives dans le domaine de la Santé. Avril 2003 Code National des infirmières et infirmiers du Québec. Consultado 14/4/2010. Disponible en: www.oiiqoorg
- •
Glenda Lewe Consulting. Essential Skills Profile: Diagnostic Medical Sonographers. NOC 3216. Developed through a focus group of diagnostic medical sonographers in Montreal in September, 2003. It was validated in November, 2003. Consultado 14/4/2010. Disponible en: www.csdms.com/about_csdms.php?page=standards
Australasia
- •
The Royal Australian and New Zealand College of Radiologists Guidelines for Medical Practitioners Performing and Interpreting Diagnostic Ultrasound. Intercollegiate Consensus Statement. June 1998. Consultado 6/4/2010. Disponible en: http://www.ranzcr.edu.au/documents
- •
Australasian sonographer Accreditation Registry Limited. Program Accreditation Guidelines. April 2010. Consultado 6/4/2010. Disponible en: www.asar.com.au
- •
Parkes J. Jolly B. The Accreditation and Assessment Pack. Australian Sonographers Association (ASA). 2008. Consultado 6/4/2010. Disponible en: www.asar.com.au
Ámbito internacional
- •
Mamoyagabo A. Human resource development in radiography education. A search for excellence in a time the change. University of Pretoria. November 2005. Consultado 28/4/2010. Disponible: http://upetd.up.ac.za/thesis/available/etd-12202006-123023/unrestricted/00dissertation.pdf
- •
The EFSUMB Guidelines for Minimum Training Recommendations for the Practice of Medical Ultrasound in Europe. EFSUMB; European Federation of Societies for Ultrasound in Medicine and Biology. Educational & Professional Standards Committee, January 2003. Consultado 8/1/2010. Disponible en: http://www.efsumb.org
- •
Training and accreditation: A report from the EFSUMB Education and Professional Standards Committee. EFSUMB Newsletter 2000: 14; 20. Consultado 8/1/2010. Disponible en: http://www.efsumb.org
- •
Conditions for education of Radiographers within Europe, ISRRT 2003. Consultado 19/2/2010. Disponible en: www.isrrt.org
- •
Training in Diagnostic Ultrasound: Essentials, Principles and Standards: Report of WHO Study Group 1998. WHO technical report series: 875. Consultado 19/2/2010. Disponible en: whqlibdoc.who.int/trs/WHO_TRS_875.pdf
Otra bibliografía consultada
- •
Industry standards for the prevention of work related musculoskeletal disorders in sonography. Dallas: Society of Diagnostic Medical Sonography; 2003.
- •
Abuhamad AZ, Benacerraf BR, Woletz P, Burke BL. The accreditation of ultrasound practices: impact on compliance with minimum performance guidelines, J Ultrasound Med. 2004;23:1023-1029.
- •
Alderson CJ, Hogg P. Advanced radiographic practice - the legal aspects. Radiography. 2003;9:305-314.
- •
Anderson K. Agenda for Change and the Reporting Sonographer. Ultrasound. 2005;13:133.
- •
Bates JA. The Troubled future of ultrasound in Primary Care. National Association of Primary Care Review; 2003. p. 75-77.
- •
Board of the Faculty of Clinical Radiology. The Royal College of Radiologists. Ultrasound Training. Recommendations for Medical and Surgical Specialties. Londres: Royal College of Radiologists; 2005.
- •
Board of the Faculty of Clinical Radiology. The Royal College of Radiologists. Good Practice Guide for Clinical Radiologists. Londres: Royal College of Radiologists; 1999.
- •
Bude RO, Fatchett JP, Lechtanski TA. The use of Additionally Trained Sonographers as Ultrasound Practitioners – Our First-year Experience, J Ultrasound Med. 2006;25:321-327.
- •
Centre for Research in Allied Health professions, London South Bank University, University of Hertfordshire. Modernising the Clinical Ultrasound Service. Londres: South West London Workforce Development Confederation 2003.
- •
Commission for Health Improvement. Diagnostic Imaging Services–Barnet & Chase Farm Hospitals NHS Trust. Londres: TSO (The Stationery Office); 2002.
- •
Connor SE, Banerjee AL. General practitioner requests for upper abdominal ultrasound: their effect on clinical outcome. Br J Radiol. 1998;71:1021-1025.
- •
Cowling C. A global overview of the changing roles of radiographers. Radiography. 2008;14 Suppl 1:e1-e95.
- •
Dubbins PA. Ultrasound in Primary Care, Optimising Management. National Association of Primary Care Review; 2003. p. 79-81.
- •
Friedenberg RM. The role of the supertechnologist. Radiology. 2000;215:630-633.
- •
Gerencia de Atención Primaria de Mallorca. INSALUD Baleares. Respuesta a la carta del Doctor Herrera sobre la canalización del diagnóstico por imagen en Mallorca. [Respuesta a la carta de Herrera M.] Radiología. 1998;40:355-356.
- •
Heer IM, Strauss A, Müller-Egloff S, Hasbargen U. Telemedicine in ultrasound: new solutions. Ultrasound Med Biol. 2001;27:1239-1243.
- •
Herrera M. Atención primaria y la banalización del diagnóstico por imagen en Mallorca. Denuncia de una situación. Radiología. 1997;39:731-732.
- •
Kontaxakis G, Sakas G. Mobile tele-echography systems: TeleInViVo - a case study. En: Istepanian R, Laxminarayan S, Pattichis CS. M-Health: Emerging Mobile Health Systems. Berlin: Springer; 2006. p. 445-460.
- •
Paterson AM, Price RC, Thomas A, Nuttall L. Reporting by radiographers: A policy and practice guide. Radiography. 2004;10:205-212.
- •
Price RC, Miller LR, Mellor F. Longitudinal changes in extended roles in radiography. Radiography. 2002;8:223-234.
- •
Stoyles T, Harrison G. A National Survey of Sonographers and their Reporting Practices in the General Medical Ultrasound Field. Ultrasound. 2006;14:109-114.
- •
The Royal College of Radiologists. Advice on Delegation of Tasks in Departments of Clinical Radiology Londres: Royal College of Radiologists; 1996.
- •
The Royal College of Radiologists/Society & College of Radiographers. Interprofessional Roles and Responsibilities in a Radiology Service. Londres: The Royal College of Radiologists; 1998. United Kingdom Association of Sonographers. Guidelines for professional working standards. Ultrasound practice. UKAS, Londres: United Kingdom Association of Sonographers; 1996.
Existe una versión ampliada de este documento en la página web de la SEUS: http://www.seus.org/publicaciones.