INTRODUCCION
El traumatismo escrotal puede suponer una dificultad diagnóstica, incluso para clínicos con experiencia, debido a la inespecificidad de los síntomas y a la dificultad de explorar un escroto edematoso y doloroso. Es necesario seleccionar con certeza y celeridad aquellos pacientes que requieren cirugía precoz (rotura testicular, torsión de cordón postraumática, isquemia testicular por compresión de grandes hematomas o de epididimitis severas) y evitar exploraciones quirúrgicas innecesarias, que se producen, no obstante, en más del 50% de los casos clínicamente equívocos.
La ecografía doppler (ED) es uno de los métodos de imagen actualmente disponibles para el estudio del escroto y su contenido. La posibilidad de valorar simultáneamente en tiempo real la anatomía, la vascularización y el flujo escrotal constituye una ventaja indiscutible frente a la ecografía convencional, con la que se complementa. La gammagrafía ha sido utilizada clásicamente para valorar la perfusión testicular, con una sensibilidad superior al 90%. Sin embargo, tiene el inconveniente de ser una técnica ionizante con una escasa resolución espacial1. Hoy en día la resonancia magnética (RM) puede contribuir al diagnóstico, pero es vital llegar a resultados rápidos, y estas dos técnicas no se tienen siempre disponibles en el área de Urgencias.
El interés del estudio de la patología escrotal aguda traumática mediante ED radica en la posibilidad de diagnosticar estas alteraciones con seguridad y rapidez. Los procesos que cursan con isquemia testicular presentan un patrón doppler avascular o bien hipovascular característico de alta resistencia, consistente en una ausencia, disminución o inversión del flujo arterial diastólico intratesticular. Ello les diferencia claramente del patrón vascular de baja resistencia del teste sano normalmente perfundido y de la hiperemia de los procesos inflamatorios. Por otra parte, la ED puede valorar la perfusión de las lesiones focales o difusas intra o extratesticulares, distinguiendo fácilmente los hematomas (avasculares) de las epididimoorquitis (hipervasculares).
Se ha señalado la dificultad para demostrar flujo testicular normal en los niños pequeños, lo que depende tanto del volumen testicular como de la experiencia del radiólogo explorador. También depende de la sensibilidad del equipo doppler empleado para detectar flujo lento, así como del momento clínico evolutivo en que se realice el estudio. Todos estos factores pueden resultar decisivos ante el diagnóstico urgente de los casos equívocos de escroto agudo traumático con sospecha clínica de isquemia testicular. El bajo volumen y la baja velocidad del flujo vascular testicular, sobre todo en pacientes prepuberales, hacen que este hecho deba ser evaluado rigurosamente, con las características técnicas muy bien ajustadas y con la máxima meticulosidad por parte del explorador2. En cualquier caso, la ecografía doppler como cualquier otro test dinámico de perfusión únicamente valora el estado de la circulación sanguínea durante el tiempo del estudio. La presencia de flujo en ese momento no excluye que haya habido episodios previos de isquemia transitoria ni garantiza la presencia de un flujo normal en las horas siguientes.
Los últimos avances en doppler (power color, ecopotenciadores de señal) pueden incrementar la sensibilidad para detectar vasos de pequeño calibre y flujo lento. No obstante, un examen doppler normal debe interpretarse con rigor y cautela e ir seguido de observación clínica del paciente hasta confirmar una adecuada evolución. Si persiste la discrepancia clínico-ecográfica se optará por la exploración quirúrgica del teste3-6.
OBJETIVOS
En nuestro trabajo pretendemos ilustrar y revisar los conocimientos en la realización e interpretación de la ecografía modo B y doppler del traumatismo escrotal agudo.
MATERIAL Y MÉTODO
Se estudian 17 pacientes con traumatismo escrotal, de edades comprendidas entre 2 y 65 años (media: 27 años).
Se presenta la técnica de exploración por ecografía modo B y doppler. Se estudia un amplio espectro de patología traumática, que incluye: inflamación aguda, hematoma, torsión de cordón, rotura testicular y complicaciones.
En cada patología concreta se analiza su semiología ecográfica y posible aportación del doppler al diagnóstico diferencial y a la orientación terapéutica.
Técnica ecográfica
Se ha empleado un ecógrafo de alta resolución en tiempo real, con triple función: modo B, doppler power color y dúplex-doppler, con sondas multifrecuencia (3 a 12 MHz).
En la mayoría de los pacientes se utilizó un transductor lineal de 7,5 MHz, completando el estudio, en ocasiones, con sondas de baja frecuencia cuando se necesitó mayor penetración.
El estudio se realizó con el paciente en decúbito supino. El examen comenzó siempre por el teste sano, que sirvió de control y modelo comparativo con el teste afectado, así como para ajustar los parámetros de sensibilidad del equipo doppler.
Se realizó una valoración morfológica en modo B y posteriormente se ajustó el equipo a condiciones de flujo lento, capaces de detectar la perfusión de baja velocidad de los pequeños vasos testiculares: bajar escala de velocidad, PRF (frecuencia de repetición de pulso) y los filtros de pared y subir la ganancia de color hasta conseguir una señal óptima sin artefactos.
Se practicaron cortes oblicuos a través de los planos vasculares para optimizar la visualización de los vasos mediante doppler color y estudiar así la presencia, grado y distribución de la vascularización. Mediante un dúplex-doppler se estudió el flujo intratesticular, capsular y extratesticular de las diferentes estructuras anatómicas, así como la perfusión de las lesiones focales o difusas. Se analizó la morfología de la curva espectral y, en nueve casos, se obtuvo el índice de resistencia (IR) de las ondas arteriales en función de su velocidad máxima y mínima. Igualmente se observó el comportamiento del flujo venoso en reposo y con maniobras de Valsalva.
Las señales arteriales de baja resistencia (flujo pulsátil, con diástole alta y mantenida) en el centro del teste se consideraron una evidencia de perfusión testicular normal. El examen se consideró fallido o no concluyente si no se consiguió demostrar un flujo normal en el teste sano (ningún caso).
Los hallazgos encontrados en el examen doppler se correlacionaron con la cirugía y/o la anatomía patológica, en los casos que requirieron intervención quirúrgica, y con la evolución clínico-ecográfica tras tratamiento médico o simple observación en los casos restantes.
RESULTADOS
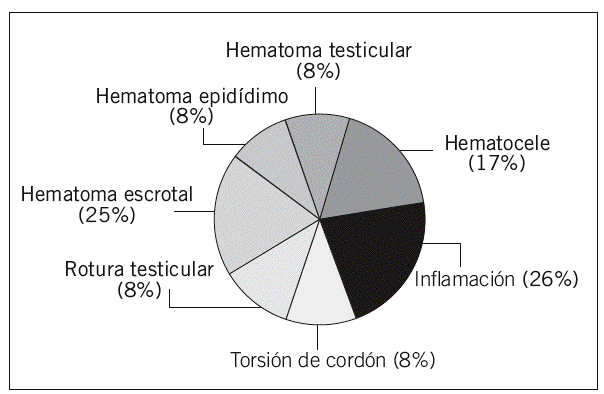
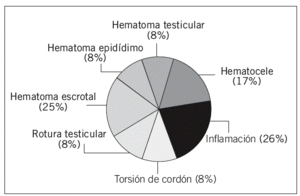
Las lesiones traumáticas más frecuentes fueron los edemas postraumáticos (26%) y los hematomas de pared escrotal (25%), seguido de los hematoceles que representaron un 17% de los casos (fig. 1). Las complicaciones más frecuentes fueron la isquemia testicular (3 casos) y la sobreinfección con formación de abscesos (2 casos). Las urgencias quirúrgicas fueron la torsión (8%) y la rotura testicular (8%) (figs. 2-7).
Fig. 1.--Distribución en frecuencia de las lesiones escrotales postraumáticas.
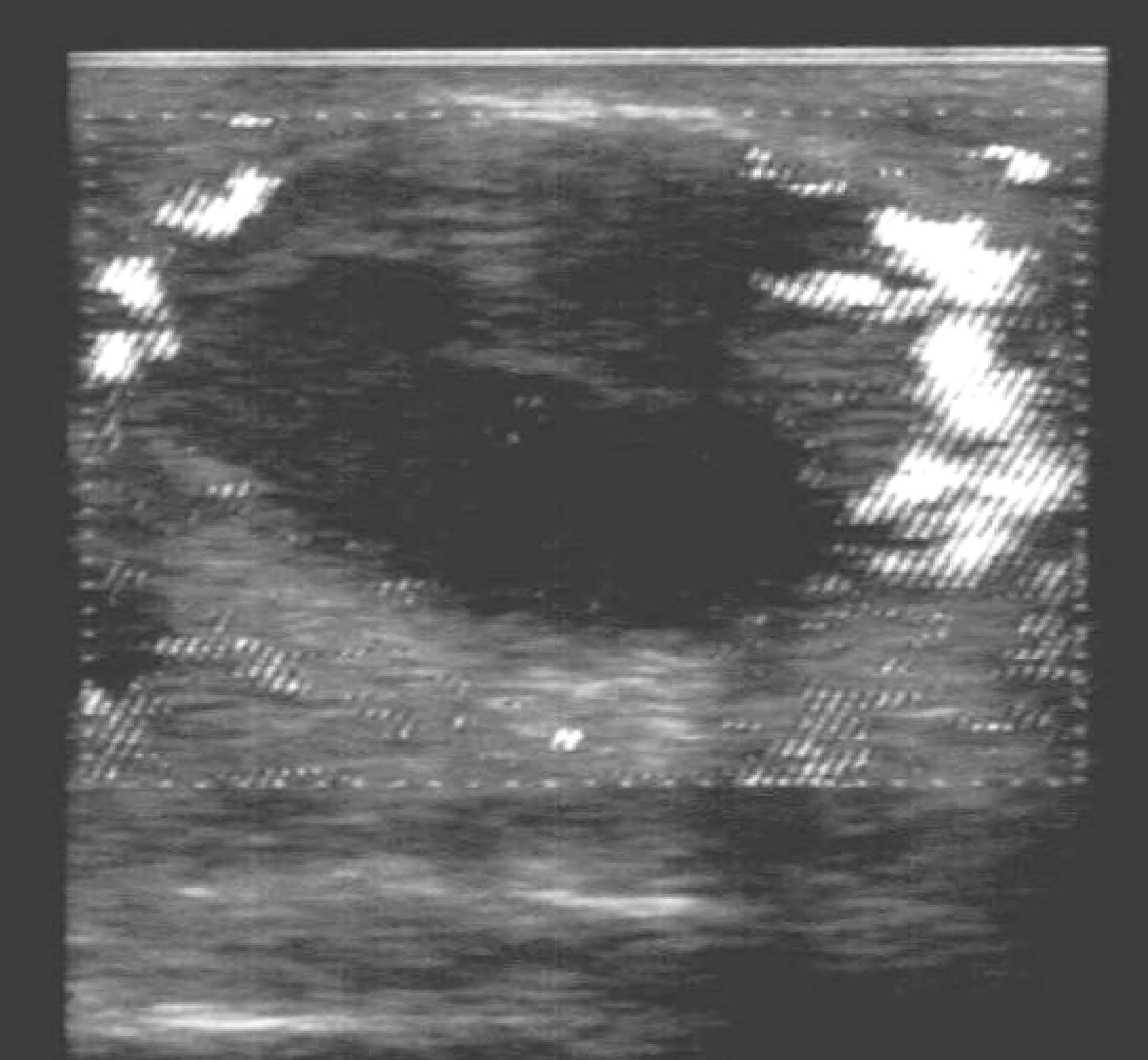
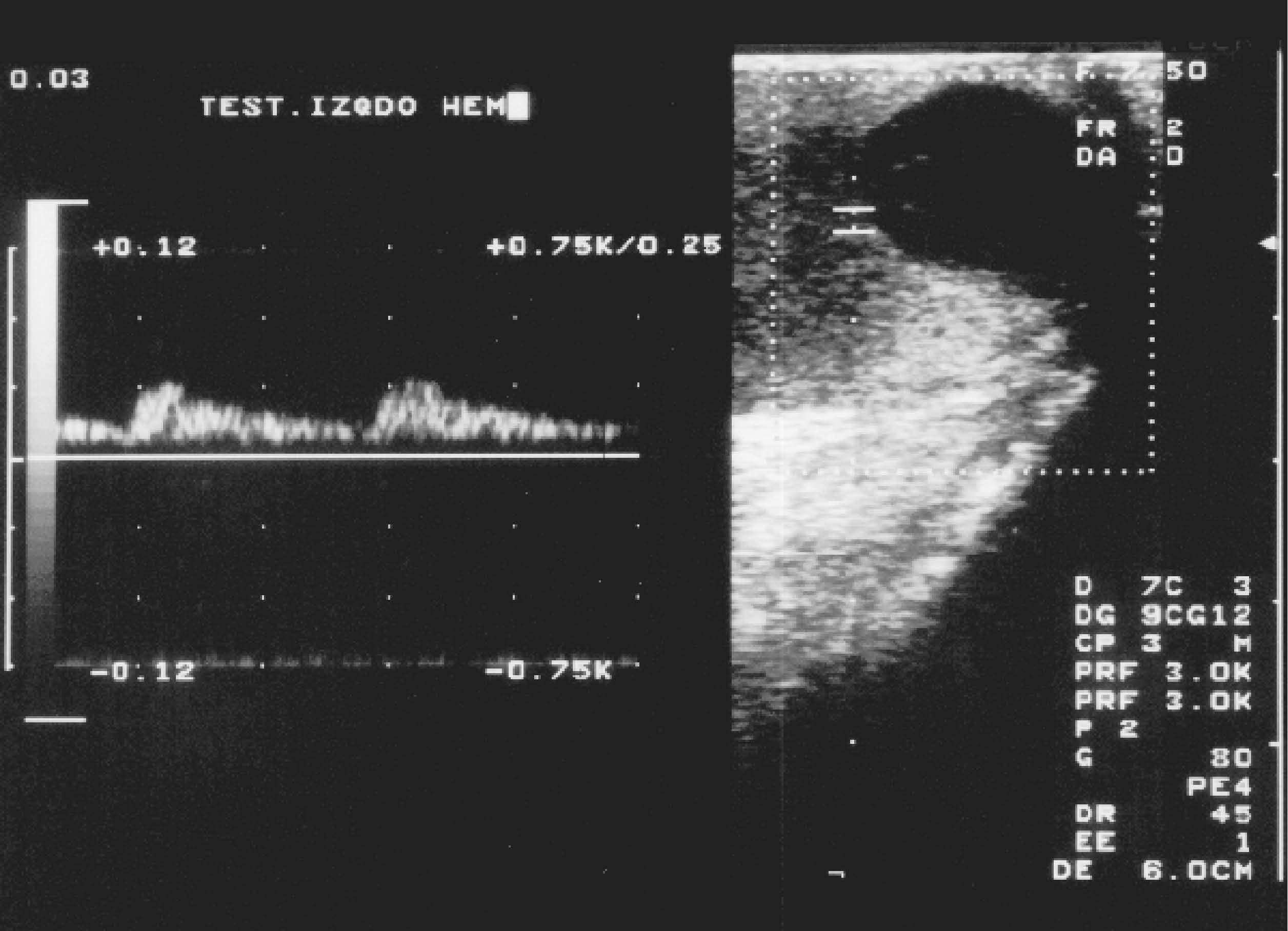
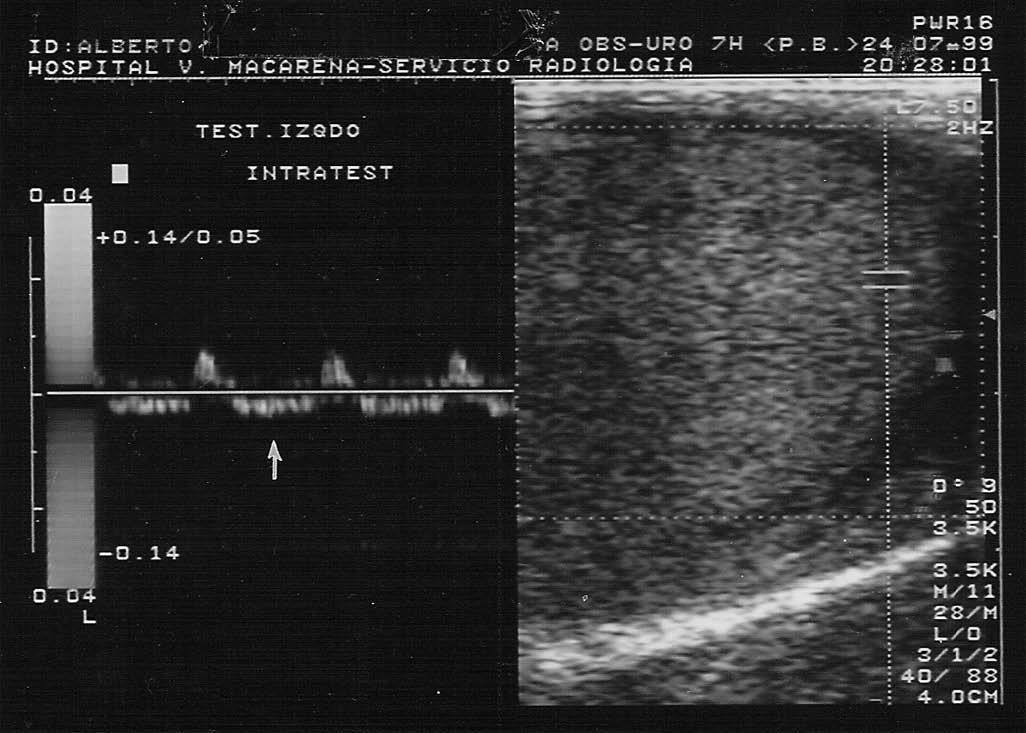
Fig. 2.--Torsión testicular subaguda. Doppler-power color. Testículo agrandado y heterogéneo, con áreas parcheadas avasculares de infarto y necrosis. Corona hiperémica peritesticular por circulación colateral reactiva de la pared escrotal.
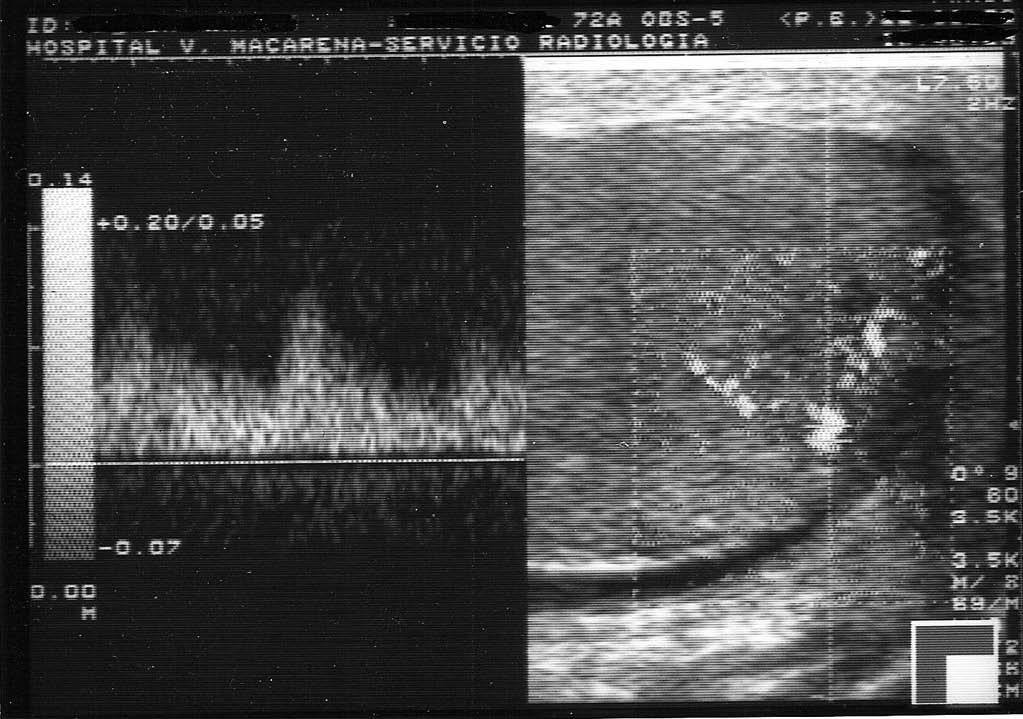
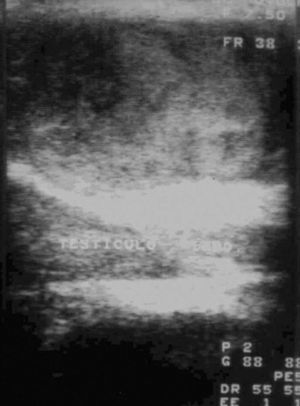
Fig. 3.--Rotura testicular con disrupción de la túnica albugínea. Ecografía modo B. Teste desestructurado con solución de continuidad en la superficie testicular. No se detectó flujo mediante ecografía doppler.
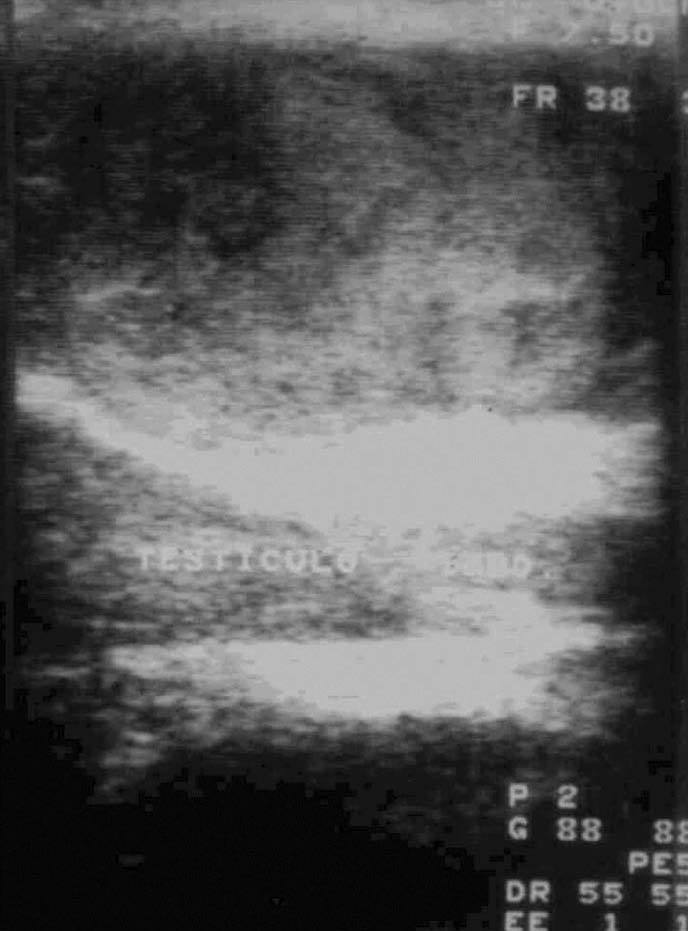
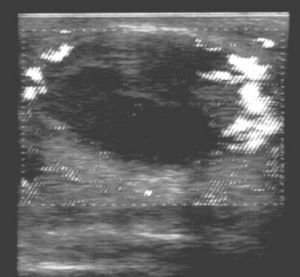
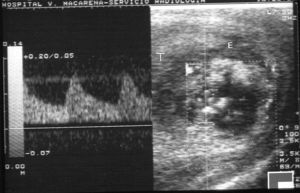
Fig. 4.--Hematoma intratesticular. Dúplex-doppler color. Imagen nodular sonolucente y avascular (H) bien circunscrita, en el tercio inferior del teste. Flujo normal en el parénquima sano restante (T) lo que descarta el compromiso vascular gonadal.
Fig. 5.--Orquitis focal. Dúplex-doppler color. Área hipoecoica intratesticular mal definida, con marcada hiperemia inflamatoria e intenso flujo de baja resistencia.
DISCUSION
Los traumatismos escrotales suelen provocar lesiones muy variadas, similares en ocasiones a las del escroto agudo no traumático, que abarcan desde el simple edema reactivo, hasta la rotura testicular. La patología traumática no guarda generalmente relación con la edad de los pacientes y su mecanismo más frecuente es la agresión directa, seguida de los accidentes y la cirugía.
En la torsión de cordón postraumática, la ecografía modo B muestra un teste y epidídimo normales en fase muy precoz, o agrandados y difusamente hipoecoicos y homogéneos en fase aguda viable, o bien heterogéneos, como en nuestro caso, con áreas hiper e hipoecoicas que indican daño tisular irreversible en fase subaguda y crónica. Suele haber hidrocele y edema de cubiertas escrotales (igual que en la epididimitis). La ecografía doppler demuestra silencio vascular en el teste afectado, incluso antes de los cambios en modo B. Así mismo, el flujo extratesticular es normal al principio del cuadro, y más tarde está aumentado con patrón de baja resistencia por suplencia colateral de la pared escrotal intentando suplir la isquemia del teste, como ocurrió en uno de nuestros pacientes (fig. 2).
La principal indicación quirúrgica urgente en los traumatismos escrotales agudos es la rotura del teste con fractura de la túnica albugínea y extrusión del parénquima testicular desestructurado. La ecografía modo B identifica la pérdida de integridad de la albugínea con teste agrandado, heterogéneo, con líneas de fractura hipoecogénicas que lo atraviesan hasta quebrar la continuidad de la superficie testicular, que muestra un contorno deformado, interrumpido y polilobulado, como ocurre en nuestro caso (fig. 3). La ecografía doppler nos ayuda a determinar la existencia de disrupción del pedículo vascular del teste7-12.
Otras lesiones traumáticas, visibles en nuestra serie, se han identificado, localizado y caracterizado mediante ecografía modo B, mientras que la ecografía doppler ha sido útil para analizar su vascularización. En nuestra serie los hematomas se han comportado como lesiones focales avasculares de diferente ecogenicidad según el tiempo de evolución. Las epididimoorquitis postraumáticas se presentaron como alteraciones focales o difusas hipoecoicas e hipervasculares (figs. 4 y 5).
Al igual que otros autores13-18 recomendamos controlar las lesiones focales postraumáticas hasta su completa resolución, para confirmar que no se trate de la primera manifestación de una neoplasia subyacente.
Puede sospecharse la evolución flemonosa de una lesión ante signos doppler de hipervascularización periférica mal delimitada. En nuestros casos, una vez establecido el absceso escrotal se caracteriza en la ecografía doppler por la presencia de un área focal de ecogenicidad mixta (por la presencia de detritus), avascular internamente, rodeada de una pared hiperémica gruesa y bien circunscrita, que se acompaña de un halo hipoecoico de hipervascularización perilesional (fig. 6). El absceso puede extenderse por contigüidad a túnicas y cubiertas escrotales. También puede romperse a la piel a través de un trayecto fistuloso o extenderse al pene y periné. Según los autores consultados, los abscesos testiculares deben seguirse estrechamente mediante ecografía hasta su curación tras el tratamiento. Si no se resuelven, debe considerarse la exploración quirúrgica escrotal para resolver el problema e investigar la posibilidad de una neoplasia sobreinfectada13-18.
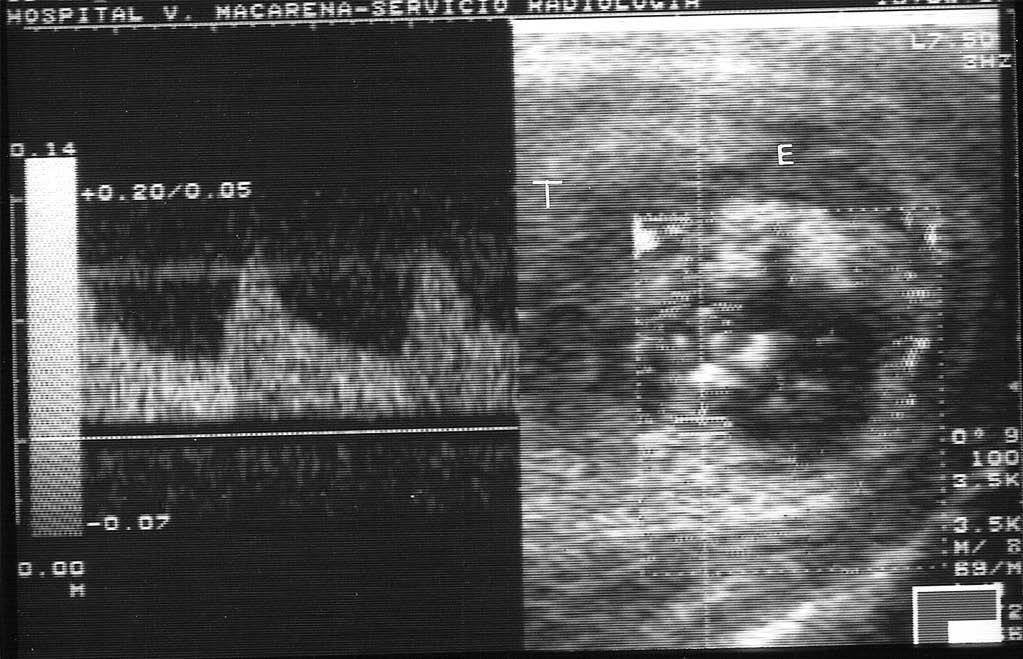
Fig. 6.--Absceso epididimario. Dúplex-doppler color. Imagen nodular hipoanecoica, en la cola del epidídimo (E), con abundantes ecos internos complejos avasculares y anillo hipervascularizado con señal de baja resistencia. Halo de edema perilesional que comprime al testículo (T) por contigüidad.
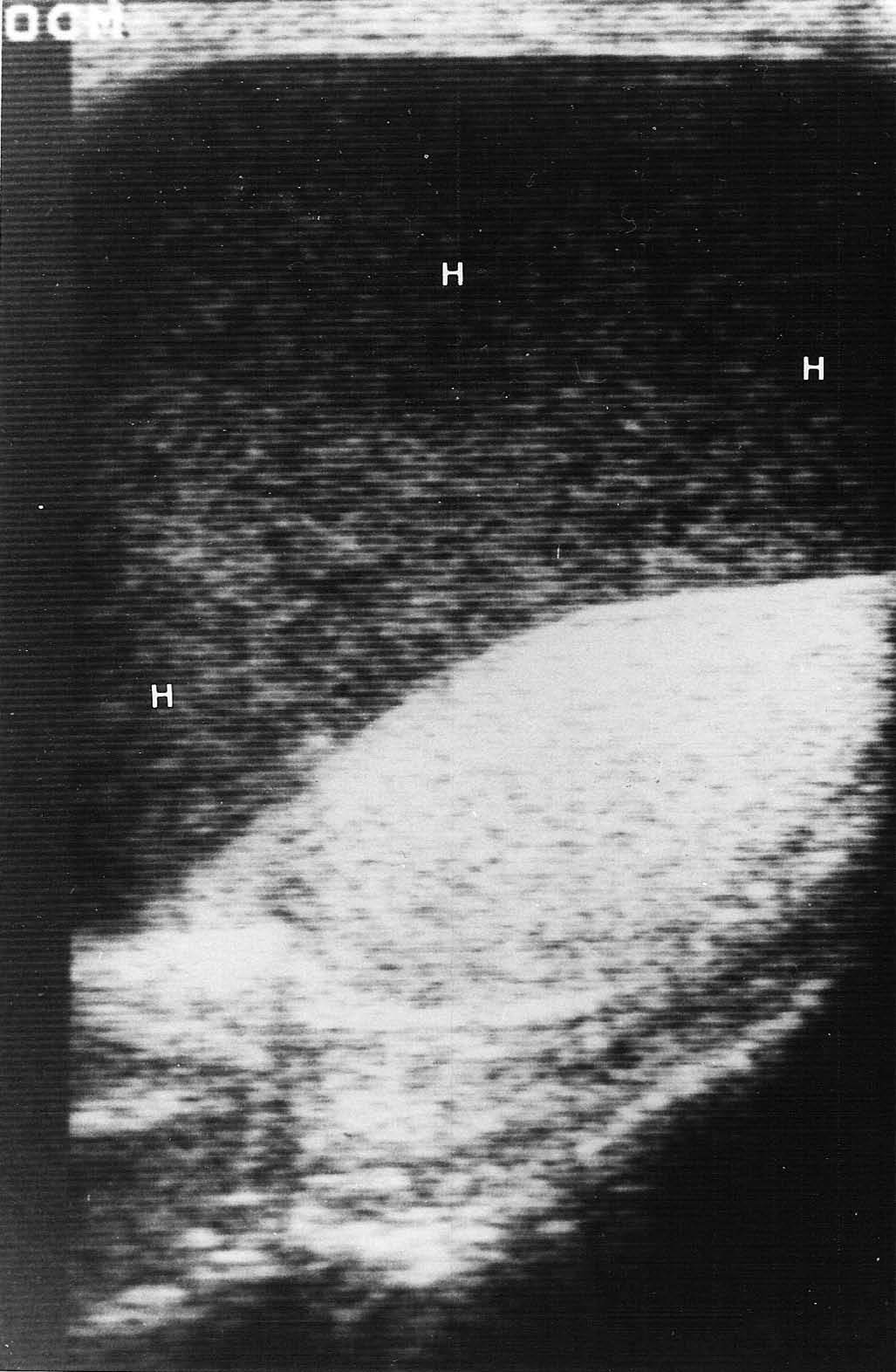
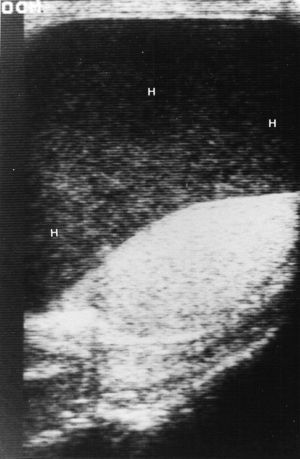
Fig. 7.--Isquemia testicular secundaria a compresión extrínseca de hematocele a tensión. (A) Ecografía modo B. (B) Dúplex-doppler color. Ocupación del espacio vaginal por abundante líquido denso (H) con testículo oprimido y rechazado, cuyo flujo débil de alta resistencia y diástole invertida (flecha) indica sufrimiento vascular.
La isquemia testicular por epididimoorquitis severa o por grandes hematomas es secundaria a la compresión extrínseca de los vasos del cordón espermático. En nuestros casos se sospechó la isquemia aguda ante una evolución clínica tórpida y por la presencia de un flujo testicular anormal de alta resistencia con diástole disminuida, ausente o invertida por dificultad al retorno venoso, que precede al compromiso arterial (fig. 7). Es importante su detección precoz ya que, sin tratamiento antibiótico agresivo o descompresión quirúrgica, la evolución espontánea es infausta para la gónada, cursando hacia la formación de zonas de necrosis testicular19-22.
La proporción de las distintas patologías escrotales traumáticas agudas encontradas en nuestra serie, así como los hallazgos en ED, se acercan bastante a las descritas en la bibliografía revisada, observándose una aparición de complicaciones similar23-25.
Asimismo, se demuestra la utilidad del estudio ecográfico en modo B a la hora de evidenciar hallazgos de origen traumático y sus posibles complicaciones.
Un adecuado estudio del patrón de flujo valorado mediante ecografía doppler puede influir en las actitudes diagnósticas y terapéuticas en pacientes con traumatismo escrotal agudo.
CONCLUSIONES
Los traumatismos escrotales pueden provocar lesiones muy variadas, cuya evaluación clínica y radiológica puede resultar difícil y apremiante, especialmente en los casos que requieren cirugía urgente. La utilización combinada de ecografía modo B y doppler resulta fundamental para establecer un diagnóstico rápido y fiable.
El radiólogo debe ser capaz de realizar e interpretar adecuadamente este tipo de exploraciones, emitiendo con la mayor celeridad posible un informe claro, concreto y orientador de la actitud terapéutica, siempre en estrecha relación con el médico responsable del paciente.
AGRADECIMIENTOS
A M.ª Isabel Rangel Villalobos, hermana de la segunda autora del presente artículo por su inestimable e incondicional ayuda en la transcripción y traducción de éste y otros trabajos.