Introducción
El blastoma pleuropulmonar (BPP) es un tumor pulmonar maligno primario excepcional, que ocurre exclusivamente en la edad pediátrica, sobre todo en menores de 6 años1. Descrito por primera vez en 1952 por Barnard2, se trata de una entidad diferente al blastoma pulmonar del adulto. El BPP es un tumor disembriogénico análogo al tumor de Wilms, al neuroblastoma y al hepatoblastoma en niños1,3-5, que se origina del mesénquima toracopulmonar.
Puede aparecer sobre lesiones congénitas pulmonares, como la malformación adenomatoidea quística (MAQ). No han sido identificados marcadores genéticos específicos, aunque hasta en un 25% de las ocasiones puede presentarse en familias asociados a otros tipos de neoplasias como quistes pulmonares, nefromas quísticos, sarcomas, meduloblastomas, displasias tiroideas, tumor de células germinales, neoplasias hematológicas o histiocitosis de células de Langerhans1,3-5.
La forma de presentación más frecuente es la de una masa solitaria de gran tamaño, localizada en la periferia del pulmón sin sintomatología precoz.
Hay pocos artículos que describan los hallazgos por imagen, y son pocas las series recogidas de BPP en niños, por ello el objetivo de este estudio es revisar los hallazgos radiológicos y la presentación clínica de tres casos de BPP en niños de edad comprendida entre un año y medio y 4 años, introduciendo nuestra experiencia en la edad pediátrica.
Material y métodos
Se analizaron retrospectivamente tres casos de BPP, diagnosticados y confirmados patológicamente entre los años 1992 y 2006. En el estudio inicial se valoraron la edad del paciente, la presentación clínica y los hallazgos por imagen en la radiografía de tórax, la tomografía computarizada (TC) y la resonancia magnética (RM).
A todos se les hizo radiografía de tórax, evaluando la localización, extensión de la masa, morfología de los márgenes, desplazamiento mediastínico y de la línea paraespinal, destrucción ósea, derrame pleural, neumotórax y presencia de enfermedad quística pulmonar.
En los tres pacientes se realizó TC torácica (Siemens Somatom Volume Acces) con cortes de 5 mm de grosor, sin y con contraste yodado intravenoso (2 cc/kg). Los parámetros evaluados en la TC incluyeron la localización, el origen (mediastínico, pulmonar o pleuropulmonar), homogeneidad y atenuación de la masa, presencia de derrame o engrosamiento pleural, neumotórax, desplazamiento mediastínico, invasión de pared torácica, asociación con enfermedad quística pulmonar, presencia de calcificaciones y metástasis. Se consideró que una masa tenía un componente pleural si estaba localizada periféricamente y engrosaba la pleura. Se consideró que tenía componente pulmonar si existía afectación parenquimatosa, y componente mediastínico si tenía una localización medial y desplazaba estructuras mediastínicas.
En dos de los tres niños se hizo RM con un equipo de 1,5 Tesla (Siemens Symphony-Avanto). A dos se les realizó biopsia prequirúrgica. Dos pacientes fueron intervenidos tras recibir quimioterapia y al otro se le practicó antes una lobectomía del lóbulo medio por la existencia de una malformación adenomatoidea, recibiendo posteriormente quimioterapia.
La enfermedad metastásica fue evaluada mediante ecografía abdominal, TC con contraste de tórax, abdomen, pelvis y cráneo, RM y Medicina Nuclear para estudio óseo.
Resultados
Presentamos tres pacientes pediátricos, dos varones y una niña, con edades comprendidas entre un año y medio y 4 años, con una media de 2 años y 10 meses.
Los hallazgos clínico-radiológicos están descritos en la tabla 1.
Caso 1
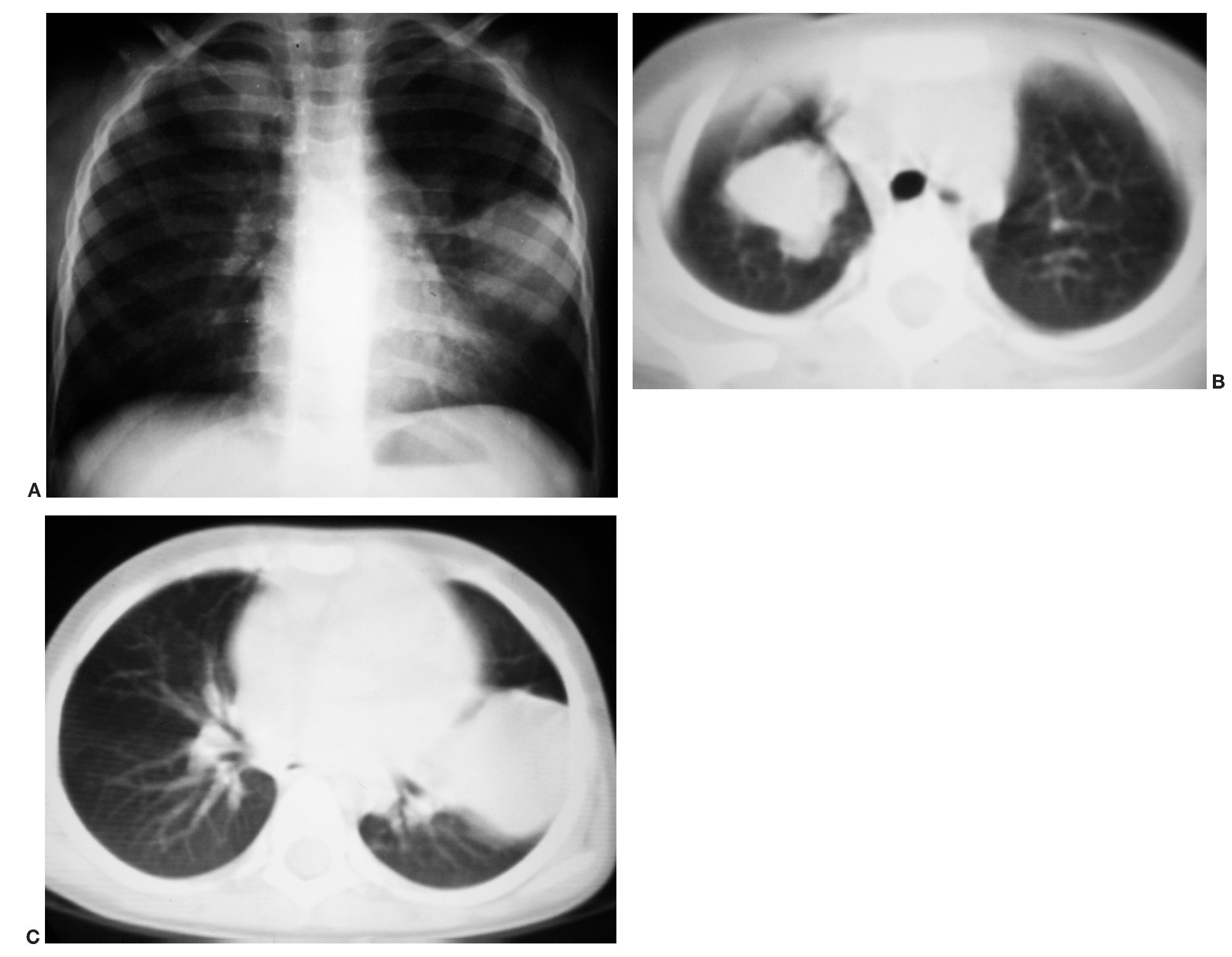
Se trata de una niña de 3 años y 10 meses, a la que se le practicó una radiografía de tórax en la que se halló de forma incidental dos masas pulmonares sólidas, una en el lóbulo superior derecho y otra en la língula (fig. 1). La TC confirmó la presencia de las dos masas, de localización pulmonar, homogéneas y de bordes bien definidos. No presentaba otros hallazgos radiológicos ni enfermedad metastásica. Se realizó una biopsia pulmonar que mostró una tumoración con células pequeñas, redondas y azules en un estroma mixoide. Las células expresan vimentina y focalmente desmina, siendo compatible con BPP tipo III. Tras tres ciclos de quimioterapia se intervino. Actualmente se encuentra estable y libre de enfermedad tras 14 años.
Fig. 1. Caso 1. (A) Radiografía anteroposterior de tórax. (B) y (C) Tomografía computarizada de tórax, cortes axiales con ventana pulmonar. Masas pulmonares sólidas, bilaterales, bien delimitadas, una en el vértice superior derecho
y otra de mayor tamaño en la língula; ambas se mostraban hipocaptantes y homogéneas (no mostrado). Ausencia de infiltración de la pared torácica.
Caso 2
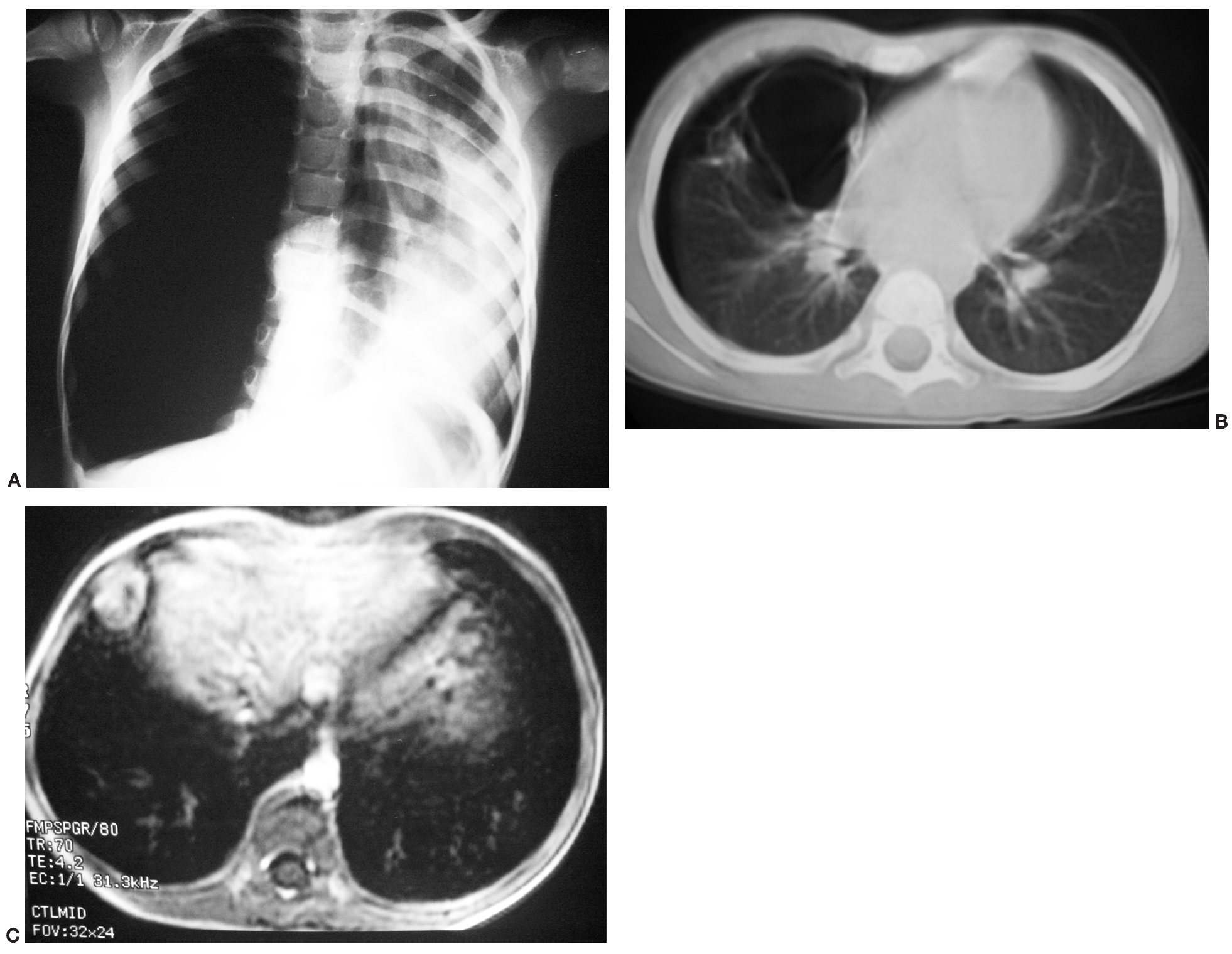
Se trata de un niño de 3 años de edad que comienza con neumotórax derecho a tensión (fig. 2A). Tras el drenaje del mismo se observa la existencia de una lesión quística en la base pulmonar derecha. En la TC de tórax se confirma la lesión quística en el lóbulo medio que se interpreta como una MAQ (fig. 2B). Se realiza lobectomía con diagnóstico histológico de BPP tipo I. A los 4 meses presenta una metástasis pleuropulmonar en el hemitórax derecho, que se resuelve tras quimioterapia y cirugía. Un año después presenta una nueva recidiva, con metástasis subpleural basal derecha (fig. 2C); se le realiza una tercera toracotomía para la escisión lesional, confirmándose de nuevo su naturaleza metastásica. Después de 6 años de evolución el paciente se encuentra estable y libre de enfermedad.
Fig. 2. Caso 2. (A) Radiografía anteroposterior de tórax. Neumotórax derecho a tensión con desplazamiento contralateral de estructuras mediastínicas. (B) Tomografía computarizada de tórax, corte axial. Masa pulmonar quística localizada en el lóbulo medio que correspondió a un blastoma pleuropulmonar tipo I. (C) Resonancia magnética abdominal en secuencia potenciada en T1 con gadolinio, corte axial al nivel hepático. Lesión metastásica subpleural hipercaptante.
Caso 3
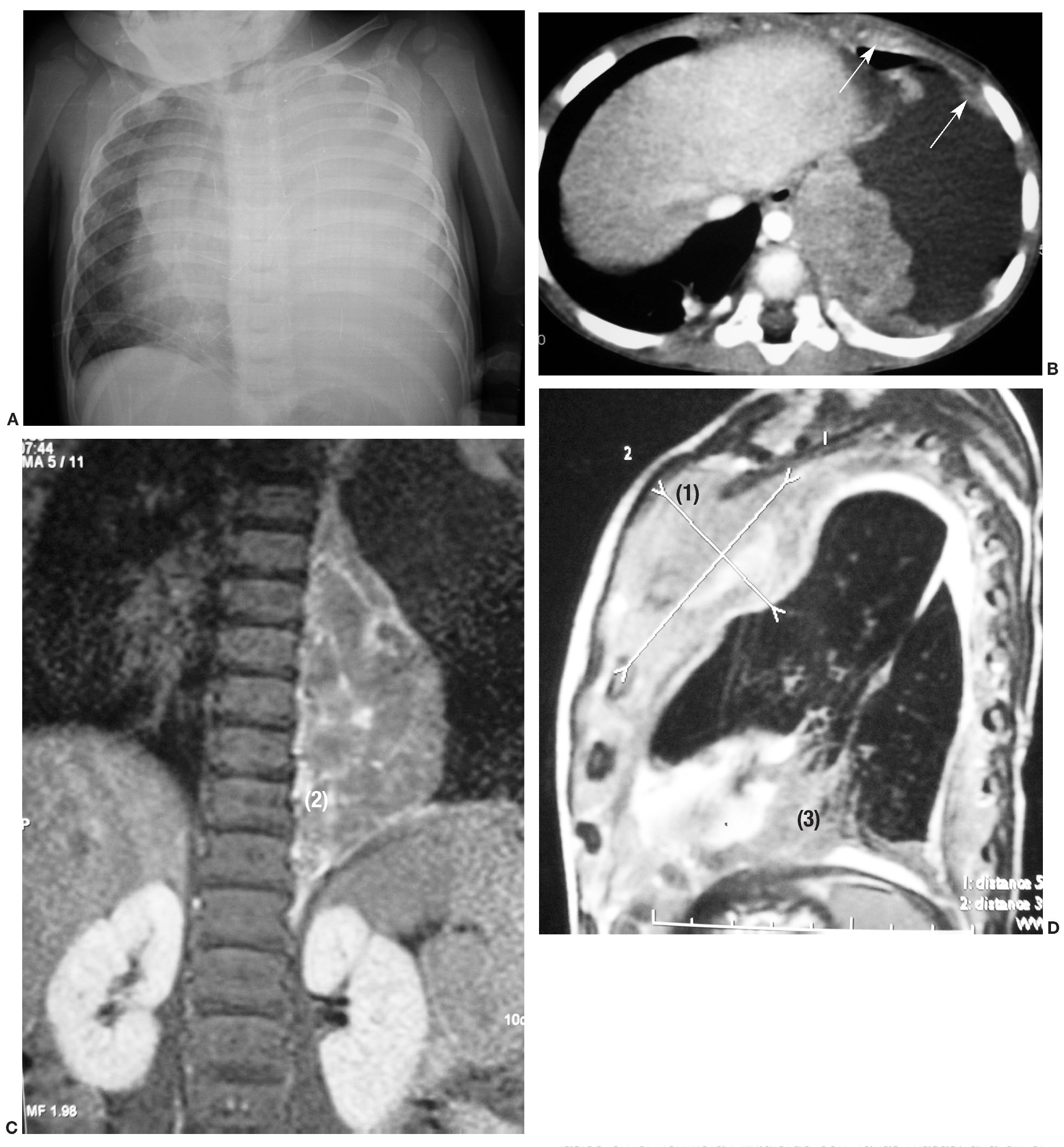
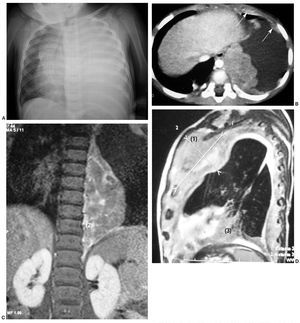
Presentamos el caso de un niño de 20 meses con antecedentes de prematuridad y enfermedad de membrana hialina, que comienza con disnea y mal estado general. En la radiografía torácica se observa una opacificación del hemitórax izquierdo por derrame pleural masivo (fig. 3A). Tras realizar un drenaje pleural se extraen 500 ml de líquido hemático. Se le realiza una TC en la que se observa una gran masa torácica paravertebral izquierda, sólida, polilobulada, con extensión desde D3 a D10, y con semiología radiológica de lesión extrapulmonar que depende fundamentalmente de la pleura. Presenta un patrón de captación discreto y homogéneo, y no muestra signos de afectación del canal raquídeo ni de la pared torácica (fig. 3B). Se realiza biopsia de la lesión con diagnóstico histológico de tumor de células azules, redondas y pequeñas, con diferenciación muscular, compatible con BPP tipo III. La evolución es tórpida, a pesar del tratamiento con quimioterapia y tres intervenciones quirúrgicas. En la RM de control se observa un engrosamiento pleural difuso metastásico en el hemitórax izquierdo (figs. 3C y 3D). La afectación tumoral prosigue, presentando finalmente un colapso pulmonar, invasión mediastínica y de pared torácica anterior, metástasis orbitarias y diseminación abdominal. Fallece a los dos años del diagnóstico.
Fig. 3. Caso 3. (A) Radiografía inicial. Derrame pleural izquierdo masivo y desplazamiento mediastínico contralateral. (B) Tomografía computarizada de tórax con contraste tras drenaje del derrame pleural; corte axial. Masa extrapulmonar paravertebral izquierda, dependiente de pleura, con lesiones nodulares en cavidad pleural (flechas) y sin extensión al canal medular ni afectación de pared costal. Resonancia magnética en secuencias T1 + Gd (C) y T2 (D). Engrosamiento pleural difuso metástasico en el hemitórax izquierdo con varias masas, una en el ápex pulmonar izquierdo con extensión al mediastino anterosuperior y que abomba la pared torácica anterior (1), otra paravertebral izquierda (2) y la tercera en el seno costofrénico anterior izquierdo (3).
Discusión
El BPP es un tumor pulmonar maligno primario y extremadamente raro, que afecta a niños por debajo de los 6 años, distinto del blastoma pulmonar del adulto (en el niño no se observa ninguna diferenciación epitelial). Posee un origen mesodérmico, con tres tipos histológicos según la clasificación propuesta por Dehner6,7: el tipo I, predominantemente quístico, es el más frecuente, de mejor pronóstico, que afecta sobre todo a menores de 10 meses1,8,9, siendo el único que se ha observado en estudios prenatales10; el tipo II es mixto y el tipo III, puramente sólido, es el de peor pronóstico y afecta fundamentalmente a niños mayores de 4 años. Los tipos II y III tienen menos de un 35% de supervivencia a los 5 años. La mortalidad aumenta conforme mayor es el tipo histológico8,10,11, por lo que el curso clínico dependerá fundamentalmente del resultado anatomopatológico.
Aunque el BPP tipo I puede presentar hallazgos radiológicos similares a otras enfermedades quísticas congénitas benignas1,3,4, los quistes congénitos pulmonares no degeneran ni progresan hacia un BPP; sin embargo, el BPP tipo I puede progresar hacia los tipos II y III, mucho más agresivos8,12. Por ello, hay autores que abogan por una actitud quirúrgica temprana sobre estos quistes pulmonares congénitos o, al menos, por un seguimiento clínico muy cercano13-15.
La sintomatología respiratoria inespecífica suele ser la forma de presentación clínica inicial, por lo que el diagnóstico con frecuencia se hace cuando la masa es de gran tamaño y los síntomas iniciales no se resuelven a pesar del tratamiento. Priest et al1 documentaron una amplia serie de 50 casos, en la que el 70% de éstos se localizaban en el hemitórax derecho, y el 20% estaban confinados al diafragma o al mediastino. La supervivencia media a los dos años fue del 63% (80% tipo I, 73% tipo II y 48% tipo III) y del 45% a los 5 años. En nuestra limitada serie de tres casos no hubo predilección en la localización: dos casos fueron pulmonares y otro pleuropulmonar. Un paciente falleció por progresión de la enfermedad y los dos restantes viven sanos, fuera de tratamiento, más de 5 años.
Hay pocos artículos que describan los hallazgos por imagen11,16-19 y son pocas las series recogidas11,20,21. Es interesante destacar la buena evolución de uno de los pacientes (caso 1), cuya presentación inicial fue excepcional, y donde la bilateralidad tumoral y la histología que demostró un BPP tipo III no se asociaron a mal pronóstico; los casos publicados en la literatura de BPP bilateral tipo I10,13,22 han sido, en general de mejor pronóstico. El neumotórax es una presentación frecuente en las formas quísticas tipo I23,24, tal y como se observó en el caso 2, donde el neumotórax derecho a tensión fue el hallazgo inicial, viéndose tras el drenaje del mismo la lesión quística subyacente. El BPP es altamente agresivo en su forma sólida tipo III, siendo la recurrencia y la metástasis la regla. Las metástasis más frecuentes se dan dentro del propio tumor, en el sistema nervioso central o en el sistema músculo-esquelético; el caso 3, que se inició con una gran masa sólida pleuropulmonar, desarrolló enfemedad metástasica a distancia. Según Seballos25 el peor pronóstico de los BPP debe esperarse en los tumores que recidivan, los que son mayores de 5 cm, los que tienen afectación mediastínica y pleural y los que tienen metástasis en el momento del diagnóstico. Aunque las recidivas y las metástasis se dieron dentro de los primeros 12 meses, la frecuencia de recurrencias tardías hace necesario un seguimiento cercano de estos pacientes.
La TC mostró las masas sólidas homogéneas con discreta captación de contraste, la compresión pulmonar, el desplazamiento mediastínico, el derrame pleural y los nódulos dentro de la cavidad pleural; en ningún caso hubo afectación de pared torácica ni extensión al canal raquídeo. El diagnóstico diferencial de una masa pleuropulmonar de gran tamaño en un niño pequeño debe hacerse con el sarcoma de Ewing, el tumor de Askin, el neuroblastoma y el rabdomiosarcoma. En todos estos existe mayor o menor afectación de la pared torácica, lo que no ocurre en los BPP.
En conclusión, el BPP es un tumor torácico excepcional que aparece en niños menores de 6 años; presenta manifestaciones radiológicas diversas, se puede asociar a patología pulmonar quística congénita y comenzar con un neumotórax.
Ante la presencia de una masa sólida pleuropulmonar de gran tamaño en un niño de corta edad, y ausencia de invasión de la pared torácica, debe considerarse el diagnóstico de BPP. La TC es la técnica de elección, la RM es útil para demostrar el origen de la masa, sus relaciones y la afectación de estructuras adyacentes. Los hallazgos radiológicos no son suficientes para un diagnóstico específico.
En nuestra experiencia la bilateralidad de la tumoración tipo III no estuvo asociada a mal pronóstico.
Declaración de conflicto de intereses.
Declaramos no tener ningún conflicto de intereses.
Correspondencia:
RAÚL MUT PONS.
Plaza del Ejército Español, n.º 12, 2-4. Gandía. Valencia. España.
raulmut@hotmail.com
Recibido: 29-V-07
Aceptado: 1-VIII-07