Las subcategorías BI-RADS®4A/B/C comprenden amplios rangos de valores predictivos positivos (VPP) y no se ha definido su correlación con descriptores específicos. Nuestro objetivo es analizar el VPP de las subcategorías y los descriptores asignados a ellas en lesiones mamográficas y ecográficas.
Material y métodoAnalizamos 880 lesiones confirmadas histológicamente y subclasificadas prospectivamente como BI-RADS®4A/B/C entre 2003-2010. El estudio estadístico incluyó pruebas de significación, tablas de contingencia y estudio de riesgos relativos (RR) sobre 545 lesiones mamográficas y 627 ecográficas.
ResultadosLos VPP por subcategoría fueron 8,8%-4A, 18,9%-4B y 58,3%-4C. La correlación entre VPP y lesiones fue la esperada, excepto: VPP 4A>4B en nódulos ecográficos irregulares/márgenes no circunscritos y microcalcificaciones con distribución segmentaria, asignación de BI-RADS®4 a lesiones BI-RADS®3 y consideración de lesiones idénticas en distintas subcategorías.
En el estudio por tablas de contingencia, las lesiones mamográficas estuvieron en rangos de 4B/C y las ecográficas en 4B. Los RR fueron significativos en nódulos mamográficos para morfología irregular (RR=3,205) y márgenes espiculados (RR=2,469), y para microcalcificaciones pleomórficas (RR=2,531), amorfas (RR=0,334) y distribución segmentaria (RR=1,895). En la ecografía, los RR fueron significativos en todos los descriptores, con valores mayores de uno en morfología irregular (RR=1,977) y márgenes no circunscritos (RR=2,277).
ConclusionesNuestros resultados concuerdan con los publicados. Las excepciones encontradas pueden justificarse por aspectos relacionados con la variabilidad y factores no radiológicos con posible influencia en la categorización y VPP. Es necesario elaborar modelos matemáticos que permitan la categorización objetiva e incluyan factores no relacionados con la imagen.
The positive predictive values (PPV) of the subcategories of BI-RADS® 4 lesions (A/B/C) vary widely, and their correlation with specific descriptors has yet to be defined. We aimed to analyze the PPV of the subcategories and of the mammographic and ultrasonographic descriptors assigned to each.
Material and methodsWe analyzed 880 histologically confirmed lesions prospectively classified as BI-RADS® 4 A/B/C between 2003 and 2010. The statistical analysis included significance tests, contingency tables, and relative risk (RR) ratios, calculated for 545 mammographic lesions and 627 ultrasonographic lesions.
ResultsThe PPV was 8.8% for subcategory 4A, 18.9% for subcategory 4B, and 58.3% for subcategory 4C. The correlation between PPV and lesions was what we expected, with three exceptions: a) the PPV of 4A was greater than that of 4B in nodules that were irregular or had uncircumscribed margins on ultrasonography and in microcalcifications with segmental distribution on mammography, b) BI-RADS® 3 lesions classified as BI-RADS® 4, and c) identical lesions classified in distinct subcategories.
In the contingency table analysis, the mammographic lesions were 4B/C and the ultrasonographic lesions were 4B. On mammography, the RR was significant for nodules with irregular shape (RR=3.205) and for those with spiculated margins (RR=2.469), as well as for microcalcifications that were pleomorphic (RR=2.531) or amorphous (RR=0.334), and for those with segmental (RR=1.895). On ultrasonography, the RR were significant for all the descriptors, with values greater than 1 for irregular shape (RR=1.977) and uncircumscribed margins (RR=2.277).
ConclusionsOur results corroborate previous reports. The exceptions can be explained by aspects related to variability and nonradiological factors that might influence the classification and PPV. Mathematical models should be developed to enable the objective classification and these should include factors not related to imaging.
La subdivisión de la categoría BI-RADS®4 fue introducida en la 4.a edición del Breast Imaging Reporting and Data System del Colegio Americano de Radiología (ACR)1, como respuesta a la necesidad de estratificación del riesgo en un amplio rango de lesiones comprendidas entre las categorías 3 y 5, con valores predictivos positivos (VPP) entre el 3 y el 94%. La categoría BI-RADS®4 («Anomalía sospechosa-debe considerarse el realizar biopsia») se reserva para hallazgos sin la clásica apariencia de malignidad, pero que tienen un amplio rango de probabilidad de carcinoma superior a la categoría BI-RADS®3. La subcategoría BI-RADS®4A se aplica a hallazgos que requieren biopsia pero con baja sospecha de malignidad (VPP 3-10%); la BI-RADS®4B a lesiones con una sospecha intermedia de malignidad (VPP 11-50%), en las que es importante establecer una estrecha correlación radiopatológica; y la subcategoría BI-RADS®4C a hallazgos de sospecha moderada pero no clásica de malignidad (VPP 51-94%). Aunque la recomendación en todas ellas es la caracterización histológica, la subcategorización permite orientar a radiólogos, clínicos y patólogos en la interpretación de los resultados y la toma de decisiones en función de la congruencia radiopatológica tras la punción. Sin embargo, y aunque la nueva subclasificación ha sido bien aceptada por la comunidad radiológica, no está exenta de las limitaciones e incertidumbres planteadas al conjunto del sistema desde su introducción. La primera es la variabilidad, inherente a cualquier sistema de descripción basado en la percepción. La segunda es la falta de correlación de las subcategorías con los descriptores mamográficos y ecográficos. El ACR recomienda la asignación de la categoría BI-RADS®4 por exclusión (VPP mayor que la categoría BI-RADS®3, pero menor que la BI-RADS®5) y deja abierta la consideración de cada subcategoría a la experiencia individual de cada centro1. Aunque algunas series han abordado el análisis específico del VPP por tipo de lesión y descriptores en la mamografía y la ecografía2–4, todavía no se ha podido establecer una correlación objetiva de los factores que determinan la probabilidad de carcinoma, por lo que la asignación de las subcategorías sigue siendo subjetiva, dependiente de la experiencia del radiólogo y probablemente influida por factores no radiológicos. Por otra parte, la realización de estudios de validación, apoyados o no en modelos matemáticos5–8, precisa de series muy amplias de lesiones con confirmación histológica y, en cualquier caso, la variabilidad supone una limitación en el análisis de los resultados.
El objetivo de este trabajo es presentar nuestra experiencia en el análisis del VPP asociado a las subcategorías BI-RADS®4A/B/C asignadas a descriptores mamográficos y ecográficos.
Material y métodoSe ha realizado un estudio multicéntrico en el que se han analizado 880 lesiones mamarias consecutivas (705 asintomáticas y 175 con signos clínicos asociados), clasificadas como categorías BI-RADS®4A/B/C entre los años 2003 y 2010. Se siguieron las normas establecidas por cada centro para la recogida de la información y, dado que el estudio no implicaba actuaciones experimentales fuera de la práctica estándar en enfermedad mamaria, no se consideró necesario el permiso del comité de ética.
La asignación de la subcategoría fue prospectiva, con confirmación histológica posterior por punción-biopsia en todas las lesiones (aguja gruesa de calibre 12 G en 383, asistida por vacío de calibres 10-11 G en 331 y ambas en 166). Los lesiones confirmadas como malignas tras la punción recibieron tratamiento (180 casos). Se indicó la biopsia quirúrgica en 73 casos: 58 por resultado histológico de alto riesgo para estudiar una posible infraestimación, con la que se confirmaron 10 carcinomas, y 15 por incongruencia radiopatológica, con confirmación de 3 carcinomas. De las 15 lesiones consideradas incongruentes, 11 correspondieron a nódulos, 2 a microcalcificaciones, una a un ducto con contenido sólido y una a una asimetría focal con microcalcificaciones asociadas; las subcategorías asignadas fueron 4A en 3, 4B en 4 y 4C en 8 (los 3 carcinomas se confirmaron en esta subcategoría). Ocho lesiones benignas se trataron quirúrgicamente por deseo de la paciente, con resultado final de benignidad en todos los casos.
En las 619 lesiones no intervenidas con resultado benigno en la punción se instauró un protocolo de seguimiento entre 6-24 meses, sin que se haya confirmado ningún carcinoma.
Se identificaron únicamente en mamografía 253 lesiones (28,8%), en ecografía 335 (38%) y en ambas técnicas 292 (33,2%), por lo que se dispuso de información de características mamográficas en 545 lesiones y ecográficas en 627. Todas las imágenes ecográficas se valoraron en tiempo real.
La asignación de las subcategorías se basó exclusivamente en la experiencia de los radiólogos, ya que el sistema no hace referencia explícita a los descriptores que corresponden a cada una de ellas y no se llevó a cabo ninguna actividad de consenso entre los radiólogos previamente a la recogida de la información. Cada caso fue interpretado por un único radiólogo de un equipo de 5, con dedicación exclusiva a imagen mamaria (diagnóstica y programa de cribado) y experiencia en diagnóstico mamario de 1-12 años. El 84,7% de los casos fue categorizado por 2 lectores con experiencia superior a 10 años. En los casos identificados en mamografía y ecografía, ambas técnicas fueron valoradas por el mismo radiólogo, que asignó una única subcategoría por lesión considerando las características de mayor sospecha. En el momento de la categorización, los radiólogos disponían de información sobre la edad de la paciente, el motivo de consulta, sus antecedentes y las características clínicas en casos diagnósticos, aunque en esta fase del estudio no se ha medido su posible influencia en la categorización.
Ya que cada caso fue evaluado por un único radiólogo, en un contexto de actividad asistencial a lo largo de 7 años, no se ha realizado un estudio específico de variabilidad.
Metodología de análisisComprende 2 aspectos
- 1.
Análisis del VPP para carcinoma de las subcategorías BI-RADS®4 en la serie:
Estudio de la probabilidad de carcinoma total y por subcategoría asignada de forma prospectiva, para cada tipo de lesión en mamografía y ecografía (microcalcificaciones, nódulos, distorsión de la arquitectura y asimetría focal en mamografía y nódulos en ecografía), así como para los descriptores mamográficos y ecográficos, de acuerdo con la 4.a edición del sistema1. En el análisis de las características mamográficas se han aplicado los descriptores correspondientes a nódulos y microcalcificaciones. En los nódulos vistos en la ecografía se han considerado los descriptores de morfología, margen y patrón ecográfico. El resto de descriptores ecográficos no se ha analizado debido a que parte de la serie fue anterior a la publicación del léxico ecográfico y a la falta de recogida sistemática posterior a 2004. Por este motivo, no ha sido posible analizar la influencia de estos descriptores en la categoría final. Para facilitar el análisis, se han agrupado los descriptores de morfología en no irregular e irregular, y los de márgenes en circunscritos y no circunscritos.
- 2.
Estudio retrospectivo de la probabilidad de carcinoma para descriptores individuales y en combinación en la totalidad de la serie:
En este punto, se han analizado los VPP tras la confirmación histológica de los descriptores individuales y en combinación (con independencia de la subcategoría asignada prospectivamente), para microcalcificaciones en la mamografía, y para nódulos en la mamografía y la ecografía. Se han considerado como subcategoría BI-RADS®4A los descriptores individuales y en combinación con VPP entre 3-10%, como BI-RADS®4B, los descriptores con VPP comprendidos entre 11-50% y como BI-RADS®4C los VPP comprendidos entre 51-94%.
Se han calculado los riesgos relativos (RR) para cada tipo de lesión en la mamografía y para los descriptores considerados de mayor sospecha o con mayor frecuencia de presentación, tanto en la mamografía como en la ecografía. El RR para cada tipo de lesión se ha calculado tomando como grupo de referencia el conjunto de lesiones que no cumplen la condición analizada (por ejemplo, RR de carcinoma cuando la lesión es un nódulo respecto al resto de lesiones), y en descriptores, el RR del descriptor analizado respecto al resto de descriptores del mismo grupo (por ejemplo, RR de carcinoma para margen espiculado en nódulos en la mamografía, respecto al resto de márgenes).
Estudio estadísticoLos datos se han recogido en tablas Excel y se han analizado mediante el programa estadístico SPSS. Se ha aplicado la prueba ji al cuadrado de Pearson en el estudio de la significación estadística. También se ha utilizado el coeficiente de contingencia para medir el grado de asociación entre las variables de interés, para lo que se ha estratificado el riesgo de menor a mayor grado de sospecha de los descriptores analizados de la siguiente forma:
- -
Nódulos en la mamografía: morfología (redondeada-ovalada-lobulada-irregular), margen (circunscrito-oscurecido-microlobulado-mal definido-espiculado) y densidad (baja densidad con contenido graso-baja densidad pero no contiene grasa-isodenso-alta densidad).
- -
Microcalcificaciones en la mamografía: morfología (puntiformes-amorfas-pleomórficas finas-lineales/ramificadas) y distribución (difusa-regional-en grupo-lineal-segmentaria).
- -
Nódulos en la ecografía: morfología (no irregular-irregular), margen (circunscrito-no circunscrito) y patrón ecográfico (hiperecoico-heterogéneo-hipoecoico).
En el estudio de los VPP se ha indicado el intervalo de confianza al 95% (IC 95%), para poder establecer si existen diferencias significativas entre ellos.
En el cálculo de los RR se ha asociado el IC 95% y aquellas características con valores superiores a 1, se han considerado como de riesgo incrementado de carcinoma respecto al resto de características en el mismo grupo (tipos de lesiones y descriptores).
ResultadosAnálisis del valor predictivo positivo para carcinoma de las subcategorías BI-RADS®4De las 880 lesiones, 465 se clasificaron como subcategoría BI-RADS®4A (52,8%), 228 como 4B (25,9%) y 187 como 4C (21,3%).
Se confirmaron histológicamente un total de 193 carcinomas (180 en punción percutánea y 13 en biopsia quirúrgica), lo que supone un VPP del 21,9% para la totalidad de la serie (IC 95% [0,192; 0,248]). Por subcategorías, los VPP fueron de 8,8% en 4A (41/465, IC 95% [0,064; 0,118]), 18,9% en 4B (43/228, IC 95% [0,140; 0,246]) y 58,3% en 4C (109/187, IC 95% [0,509; 0,655]).
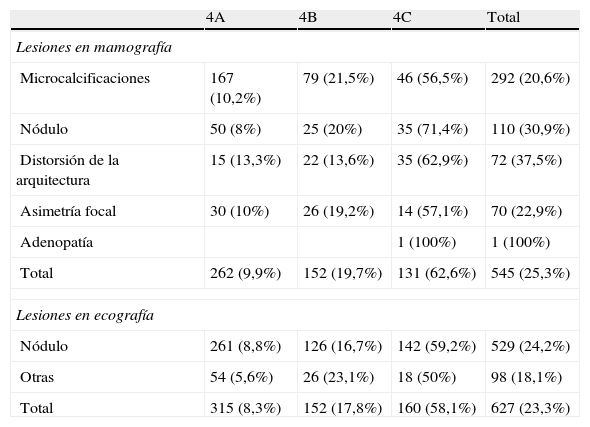
Lesiones en la mamografíaLa más frecuente fueron las microcalcificaciones (53,6%,292/545), seguida por nódulos (20,2%,110/545), distorsión de la arquitectura (13,2%,72/545) y asimetría focal (12,8%,70/545). En la tabla 1 se recoge el número de lesiones asignadas a cada subcategoría, con los VPP por tipo de lesión y subcategoría. El estudio estadístico demostró una asociación significativa entre la subcategoría asignada y el VPP (coeficiente de contingencia 0,424 y p<0,001).
Lesiones en la mamografía y la ecografía: número de lesiones y valores predictivos positivos totales y por subcategoría
| 4A | 4B | 4C | Total | |
| Lesiones en mamografía | ||||
| Microcalcificaciones | 167 (10,2%) | 79 (21,5%) | 46 (56,5%) | 292 (20,6%) |
| Nódulo | 50 (8%) | 25 (20%) | 35 (71,4%) | 110 (30,9%) |
| Distorsión de la arquitectura | 15 (13,3%) | 22 (13,6%) | 35 (62,9%) | 72 (37,5%) |
| Asimetría focal | 30 (10%) | 26 (19,2%) | 14 (57,1%) | 70 (22,9%) |
| Adenopatía | 1 (100%) | 1 (100%) | ||
| Total | 262 (9,9%) | 152 (19,7%) | 131 (62,6%) | 545 (25,3%) |
| Lesiones en ecografía | ||||
| Nódulo | 261 (8,8%) | 126 (16,7%) | 142 (59,2%) | 529 (24,2%) |
| Otras | 54 (5,6%) | 26 (23,1%) | 18 (50%) | 98 (18,1%) |
| Total | 315 (8,3%) | 152 (17,8%) | 160 (58,1%) | 627 (23,3%) |
VPP para cada tipo de lesión y subcategoría, entre paréntesis.
El VPP total fue del 20,6% (60/292, IC 95% [0,161; 0,257]) (tabla 1). En el estudio estadístico se demostró una relación significativa de la morfología con la subcategoría asignada (coeficiente de contingencia 0,556 y p<0,001) y la probabilidad de carcinoma (coeficiente de contingencia 0,31 y p<0,001). La relación de la distribución con la subcategoría y la probabilidad de carcinoma no fue estadísticamente significativa (coeficientes de contingencia 0,236 y 0,146, con p=0,11 y p=0,12 respectivamente).
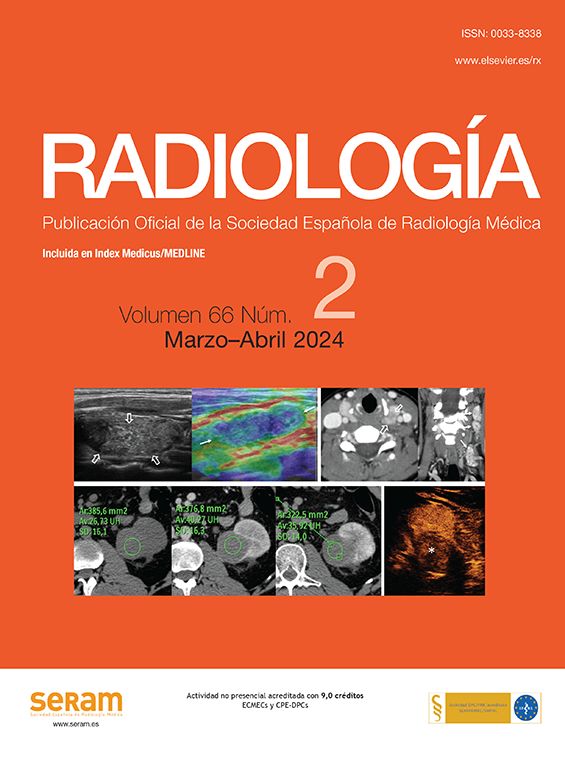
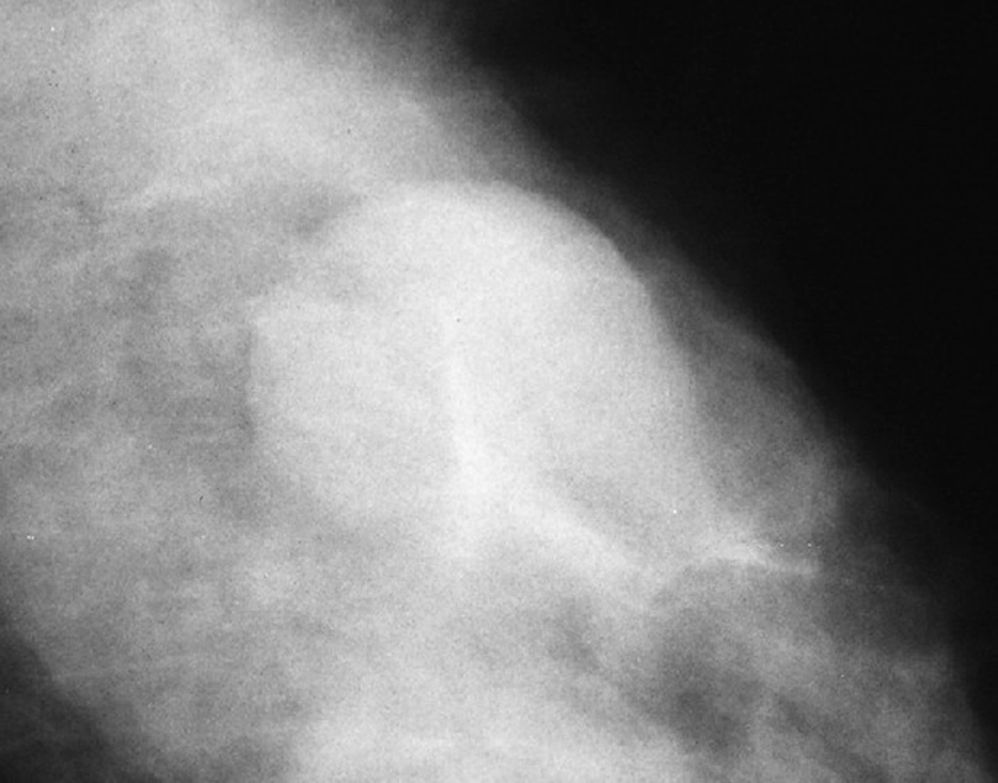
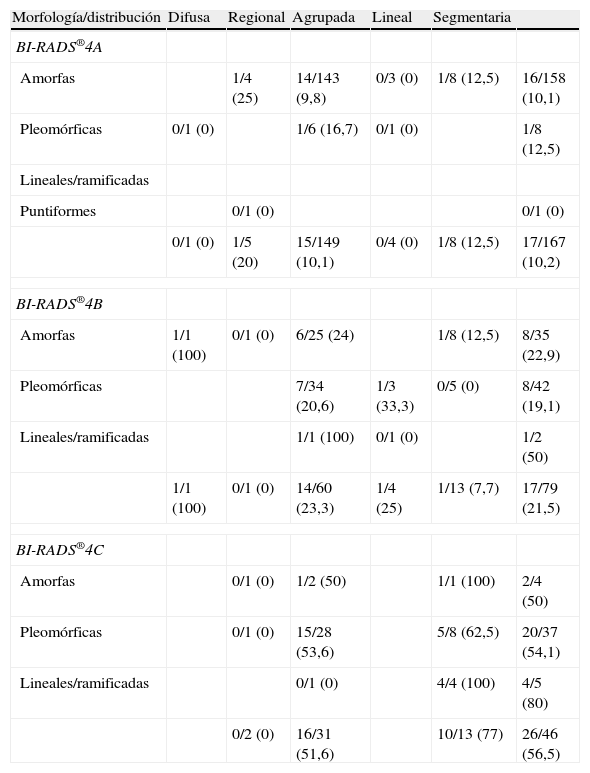
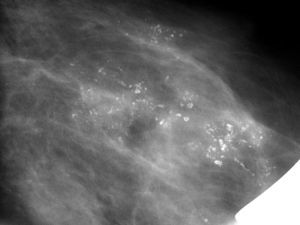
Subcategoría BI-RADS®4AEn esta subcategoría se clasificaron 167 lesiones, con un VPP del 10,2% (17/167, IC 95% [0,061; 0,158]) (tabla 2). Las más frecuentes fueron las microcalcificaciones amorfas de distribución agrupada (85,6%, 143/167) con un VPP del 9,8% (14/143, IC 95% [0,055; 0,159]) (fig. 1).
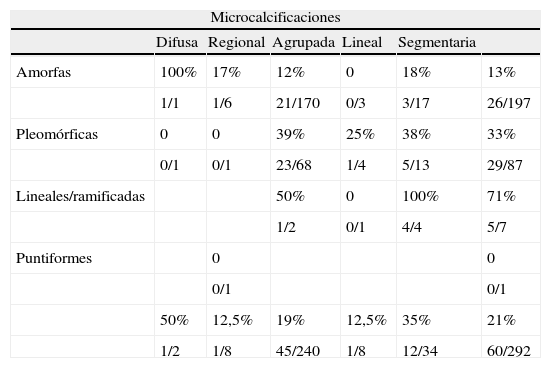
Microcalcificaciones en la mamografía: distribución por subcategorías y descriptores de morfología y distribución
| Morfología/distribución | Difusa | Regional | Agrupada | Lineal | Segmentaria | |
| BI-RADS®4A | ||||||
| Amorfas | 1/4 (25) | 14/143 (9,8) | 0/3 (0) | 1/8 (12,5) | 16/158 (10,1) | |
| Pleomórficas | 0/1 (0) | 1/6 (16,7) | 0/1 (0) | 1/8 (12,5) | ||
| Lineales/ramificadas | ||||||
| Puntiformes | 0/1 (0) | 0/1 (0) | ||||
| 0/1 (0) | 1/5 (20) | 15/149 (10,1) | 0/4 (0) | 1/8 (12,5) | 17/167 (10,2) | |
| BI-RADS®4B | ||||||
| Amorfas | 1/1 (100) | 0/1 (0) | 6/25 (24) | 1/8 (12,5) | 8/35 (22,9) | |
| Pleomórficas | 7/34 (20,6) | 1/3 (33,3) | 0/5 (0) | 8/42 (19,1) | ||
| Lineales/ramificadas | 1/1 (100) | 0/1 (0) | 1/2 (50) | |||
| 1/1 (100) | 0/1 (0) | 14/60 (23,3) | 1/4 (25) | 1/13 (7,7) | 17/79 (21,5) | |
| BI-RADS®4C | ||||||
| Amorfas | 0/1 (0) | 1/2 (50) | 1/1 (100) | 2/4 (50) | ||
| Pleomórficas | 0/1 (0) | 15/28 (53,6) | 5/8 (62,5) | 20/37 (54,1) | ||
| Lineales/ramificadas | 0/1 (0) | 4/4 (100) | 4/5 (80) | |||
| 0/2 (0) | 16/31 (51,6) | 10/13 (77) | 26/46 (56,5) | |||
Carcinomas/casos. VPP para cada combinación de descriptores entre paréntesis.
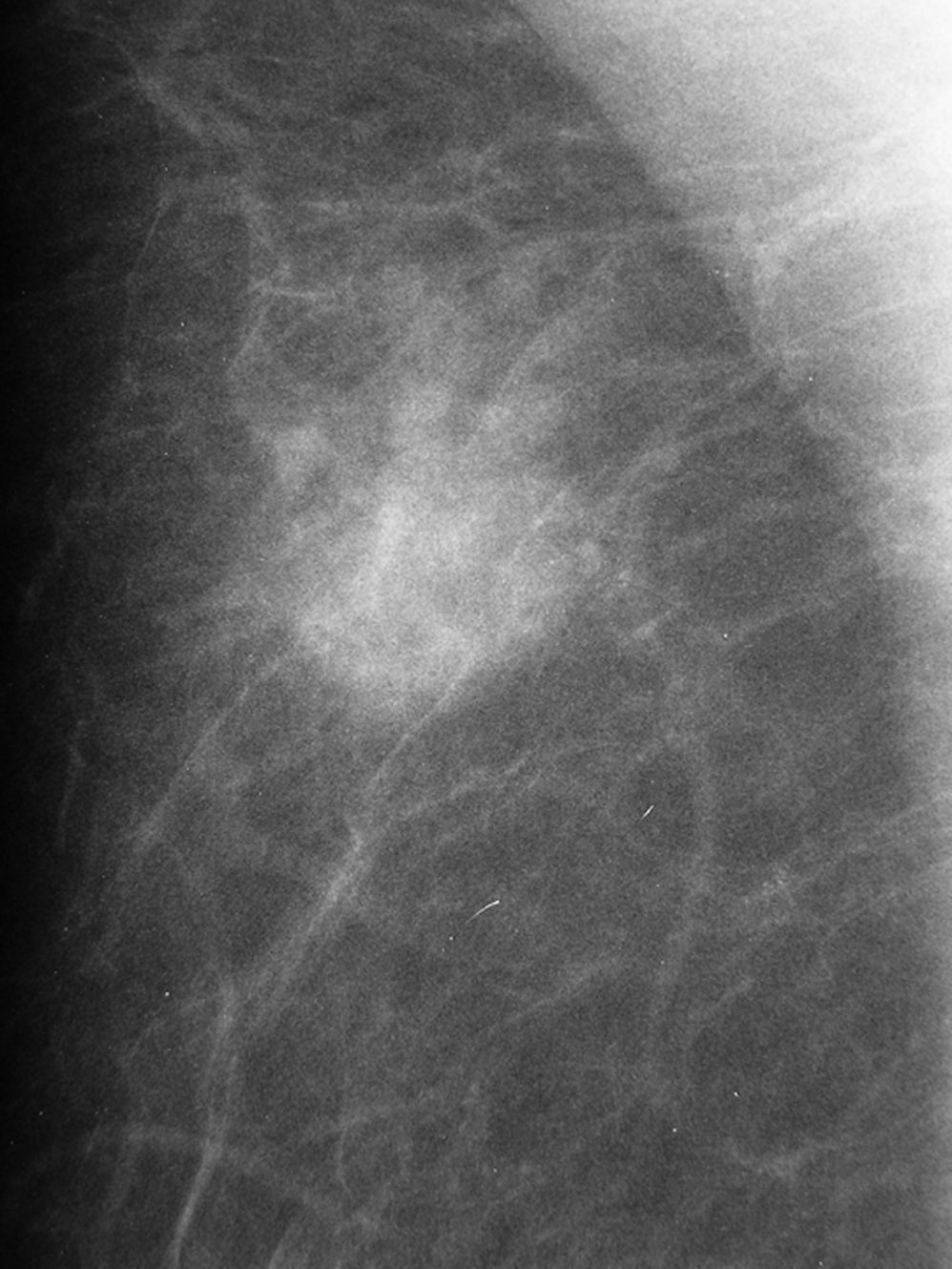
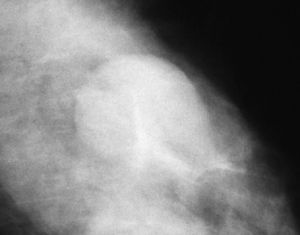
El número total fue de 79 lesiones, con un VPP del 21,5% (17/79, IC 95% [0,130; 0,322])(tabla 2). Las microcalcificaciones pleomórficas de distribución agrupada fueron las más frecuentes (43%, 34/79), con un VPP del 20,6% (7/34, IC 95% [0,087; 0,379]) (fig. 2), seguidas de amorfas agrupadas (31,6%, 25/79), con un VPP del 24% (6/25, IC 95% [0,0936; 0,451]). El VPP de la distribución segmentaria con independencia de la morfología fue del 7,7% (1/13, IC 95% [0,002; 0,36]), inferior al obtenido para el mismo descriptor en la 4A (12,5%, 1/8, IC 95% [0,003; 0,526]).
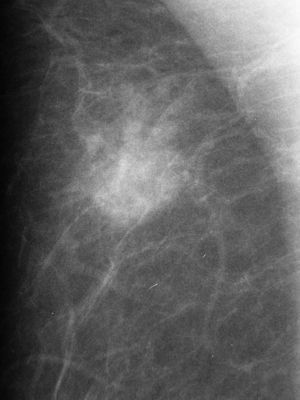
Subcategoría BI-RADS®4CSe subclasificaron 46 lesiones, con un VPP del 56,5% (26/46, IC 95% [0,411; 0,710]). Predominaron las microcalcificaciones pleomórficas de distribución agrupada (60,9%, 28/46), con un VPP del 53,6% (15/28, IC 95% [0,339; 0,725]). Los descriptores individuales de mayor sospecha fueron la morfología lineal/ramificada con un VPP del 80% (4/5) y la distribución segmentaria (fig. 3) con un 77% (10/13). En ambos casos los IC 95% fueron muy amplios por el reducido número de casos ([0,28; 0,99] y [0,46; 0,95], respectivamente), por lo que no se consideraron representativos.
NódulosSe han considerado conjuntamente los nódulos sin y con microcalcificaciones. El VPP total fue del 30,9% (34/110, IC 95% [0,224; 0,404]) (tabla 1). Hemos encontrado diferencias estadísticamente significativas en los descriptores de morfología y margen para la subcategoría asignada (coeficientes de contingencia 0,511 y 0,55 respectivamente, con p<0,001) y la probabilidad de carcinoma (coeficientes de contingencia 0,383 y 0,31, con p<0,001 y p=0,02 respectivamente). Los resultados no han sido significativos para la densidad en ninguno de los 2 aspectos (coeficientes de contingencia 0,191 y 0,032, con p=0,124 y p=0,736 para subcategoría y probabilidad de carcinoma respectivamente).
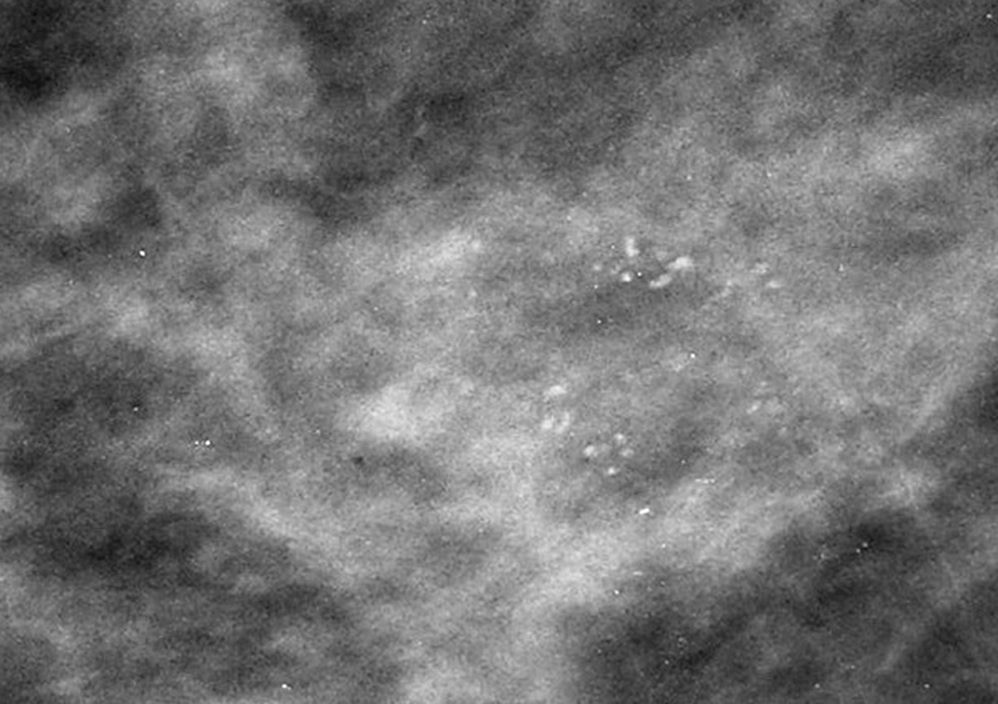
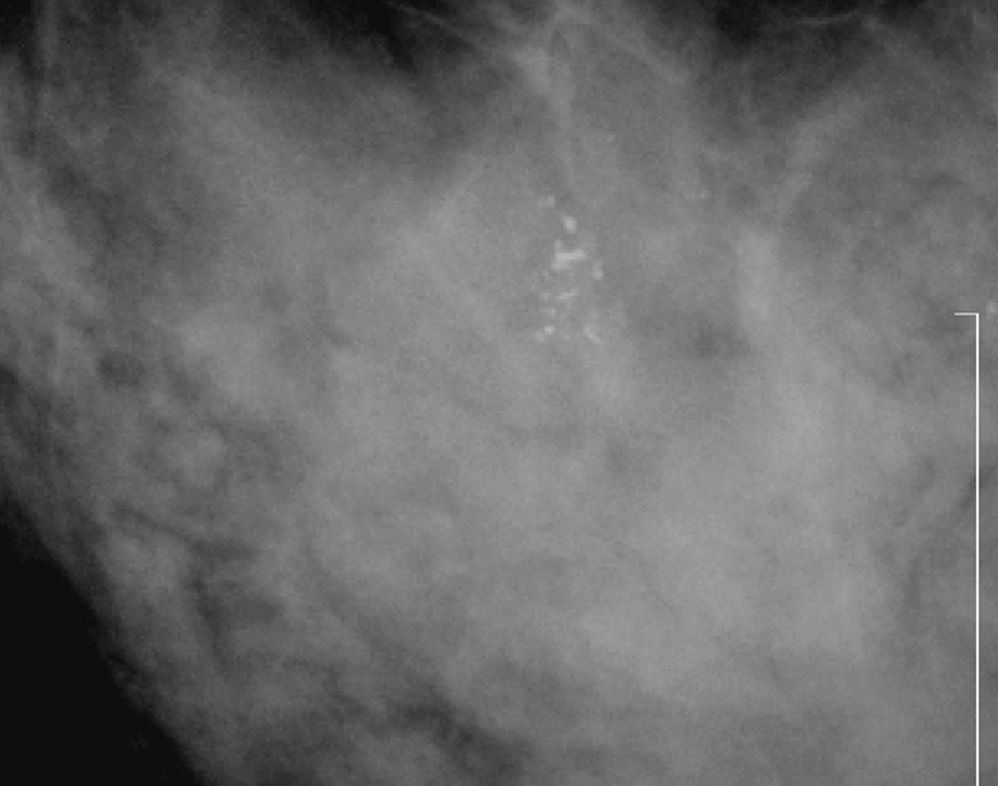
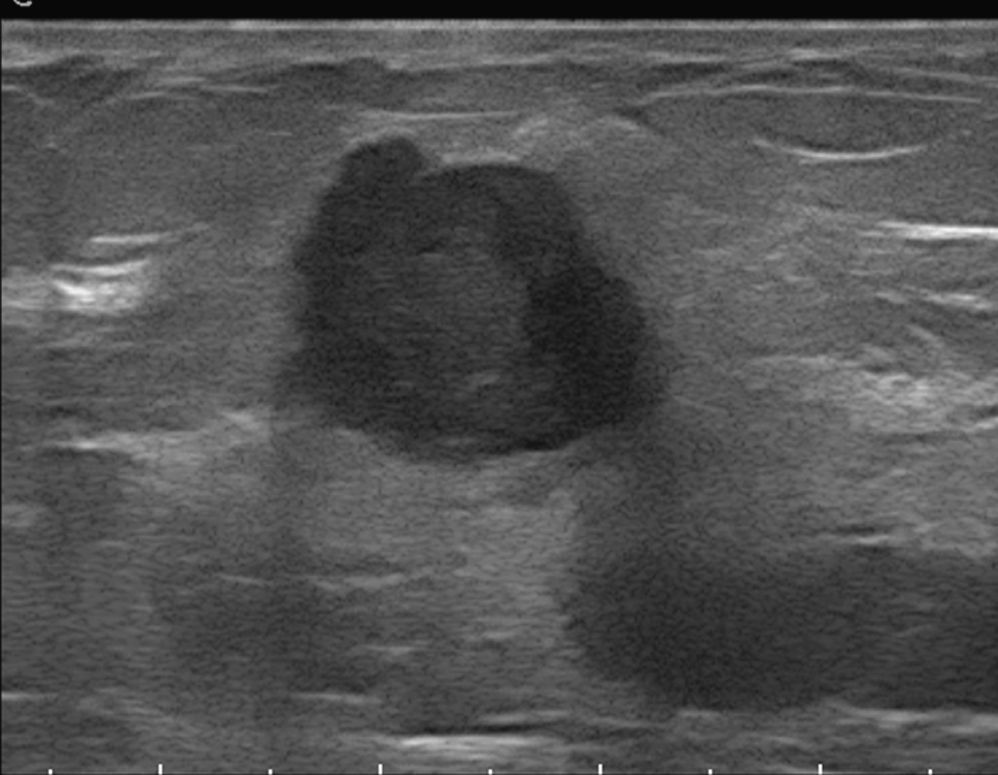
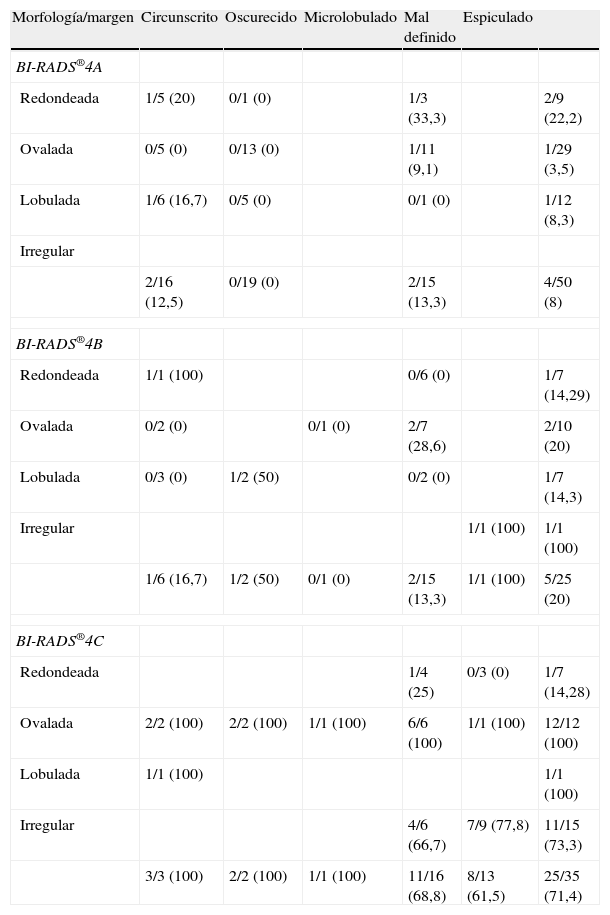
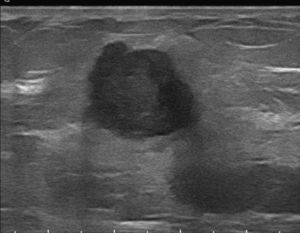
Subcategoría BI-RADS®4ASe consideraron en esta subcategoría 50 nódulos (tabla 3), con un VPP del 8% (4/50, IC 95% [0,0222; 0,192]). Las combinaciones más frecuentes fueron las morfologías redondeada/ovalada/lobulada con márgenes circunscritos/ocultos (70%, 35/50), con un VPP del 5,7% (2/35, IC 95% [0,007; 0,19]) (fig. 4). Le siguieron en frecuencia las mismas morfologías con márgenes mal definidos (30%, 15/50), con un VPP del 13,3% (2/15, IC 95% [0,017; 0,404]) (fig. 5).
Nódulos en la mamografía: distribución por subcategorías y descriptores de morfología y margen
| Morfología/margen | Circunscrito | Oscurecido | Microlobulado | Mal definido | Espiculado | |
| BI-RADS®4A | ||||||
| Redondeada | 1/5 (20) | 0/1 (0) | 1/3 (33,3) | 2/9 (22,2) | ||
| Ovalada | 0/5 (0) | 0/13 (0) | 1/11 (9,1) | 1/29 (3,5) | ||
| Lobulada | 1/6 (16,7) | 0/5 (0) | 0/1 (0) | 1/12 (8,3) | ||
| Irregular | ||||||
| 2/16 (12,5) | 0/19 (0) | 2/15 (13,3) | 4/50 (8) | |||
| BI-RADS®4B | ||||||
| Redondeada | 1/1 (100) | 0/6 (0) | 1/7 (14,29) | |||
| Ovalada | 0/2 (0) | 0/1 (0) | 2/7 (28,6) | 2/10 (20) | ||
| Lobulada | 0/3 (0) | 1/2 (50) | 0/2 (0) | 1/7 (14,3) | ||
| Irregular | 1/1 (100) | 1/1 (100) | ||||
| 1/6 (16,7) | 1/2 (50) | 0/1 (0) | 2/15 (13,3) | 1/1 (100) | 5/25 (20) | |
| BI-RADS®4C | ||||||
| Redondeada | 1/4 (25) | 0/3 (0) | 1/7 (14,28) | |||
| Ovalada | 2/2 (100) | 2/2 (100) | 1/1 (100) | 6/6 (100) | 1/1 (100) | 12/12 (100) |
| Lobulada | 1/1 (100) | 1/1 (100) | ||||
| Irregular | 4/6 (66,7) | 7/9 (77,8) | 11/15 (73,3) | |||
| 3/3 (100) | 2/2 (100) | 1/1 (100) | 11/16 (68,8) | 8/13 (61,5) | 25/35 (71,4) | |
Carcinomas/casos. VPP para cada combinación de descriptores entre paréntesis.
Se categorizaron un total de 25 nódulos (tabla 3), con un VPP del 20% (5/25, IC 95% [0,068; 0,407]). Predominaron las combinaciones de morfologías redondeada/ovalada/lobulada con márgenes mal definidos (60%, 15/25), en las que el VPP fue del 13,3% (2/15, IC 95% [0,0165; 0,404]).
Subcategoría BI-RADS®4CSe clasificaron en esta subcategoría 35 nódulos (tabla 3), con un VPP del 71,4% (25/35, IC 95% [0,537; 0,853]). Las combinaciones más frecuentes fueron los márgenes mal definidos/espiculados para cualquier morfología (82,8%, 29/35), con un VPP de 54,3% (19/35, IC 95% [0,367; 0,712]).
Distorsión de la arquitectura y asimetría focalEl VPP total fue del 37,5% para la distorsión de la arquitectura (27/72, IC 95% [0,264; 0,497]) y del 22,9% para la asimetría focal (16/70, IC 95% [0,137; 0,345]) (tabla 1). Por subcategorías 4A/B/C, los VPP fueron del 13,3% (2/15, IC 95% [0,016; 0,404]), 13,6% (3/22, IC 95% [0,0289; 0,349]) y 62,9% (22/35, IC 95% [0,450; 0,786]) respectivamente para la distorsión de la arquitectura, y del 10% (3/30, IC 95% [0,0211; 0,265]), 19,2% (5/26, IC 95% [0,065; 0,393]) y 57,1% (8/14, IC 95% [0,288; 0,823]) respectivamente para la asimetría focal.
Lesiones en la ecografía (tabla 1)El tipo de lesión predominante fue el nódulo, que constituyó el 84,4% del total (529/627). El restante 15,6% (98/627) comprendió un grupo heterogéneo de lesiones (enfermedad ductal, quistes complejos, adenopatías y otras lesiones), que debido al reducido número en cada una de ellas no se consideraron representativas.
NódulosSe han considerado conjuntamente los nódulos sin y con microcalcificaciones. El VPP fue del 24,2% (128/529, IC 95% [0,206; 0,281]). Los resultados han sido estadísticamente significativos para la morfología y los márgenes, tanto en relación con la subcategoría (coeficientes de contingencia 0,339 y 0,422 respectivamente, con p<0,001), como con la probabilidad de carcinoma (coeficientes de contingencia 0,2 y 0,195, con p=0,045 y p=0,028 respectivamente). En cuanto al patrón ecogénico, encontramos una relación estadísticamente significativa con la subcategoría (coeficiente de contingencia 0,223 con p=0,017) y no significativa con la probabilidad de carcinoma (coeficiente de contingencia 0,075, con p=0,52).
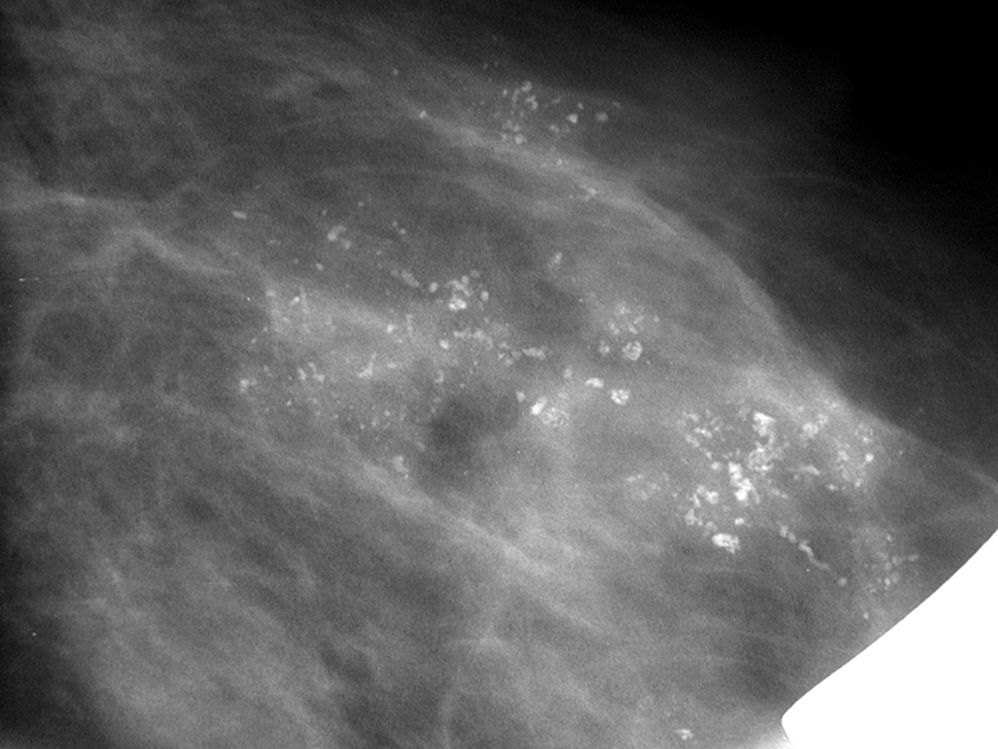
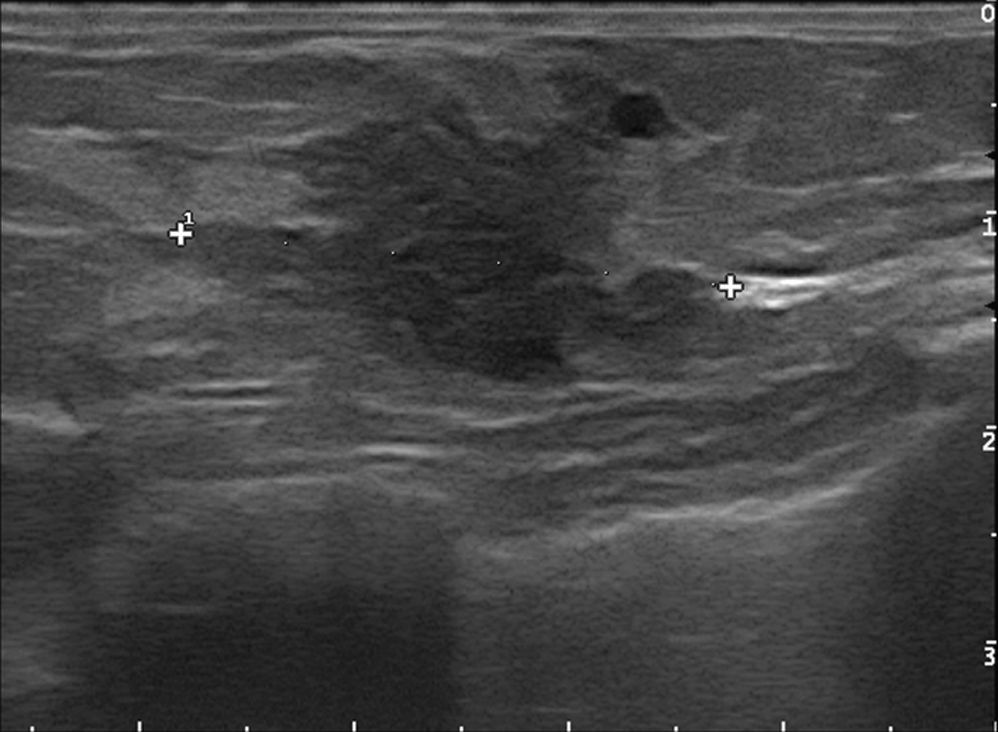
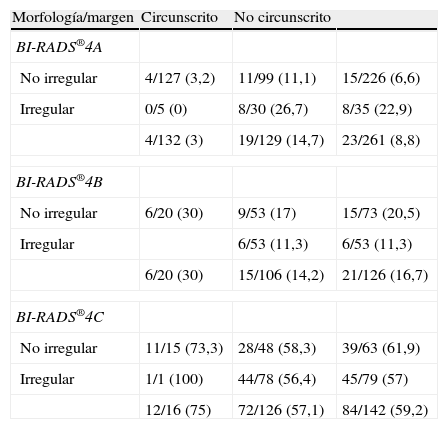
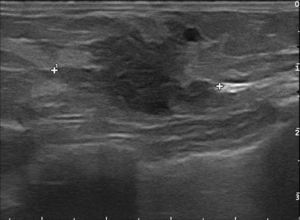
Subcategoría BI-RADS®4ASe han clasificado 261 nódulos (tabla 4), con un VPP del 8,8% (23/261, IC 95% [0,057; 0,129]). La combinación más frecuente fue la morfología no irregular con márgenes circunscritos (48,7%, 127/261), con el VPP más bajo de la serie (3,2%, 4/127, IC 95% [0,009; 0,079]). Le siguió en frecuencia la morfología no irregular con margen no circunscrito (fig. 6), en el 37,9% (99/261), con un VPP del 11,1% (11/99, IC 95% [0,0567; 0,190]).
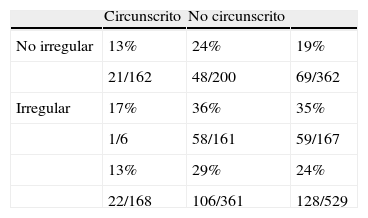
Nódulos en la ecografía: distribución por subcategorías y descriptores de morfología y margen
| Morfología/margen | Circunscrito | No circunscrito | |
| BI-RADS®4A | |||
| No irregular | 4/127 (3,2) | 11/99 (11,1) | 15/226 (6,6) |
| Irregular | 0/5 (0) | 8/30 (26,7) | 8/35 (22,9) |
| 4/132 (3) | 19/129 (14,7) | 23/261 (8,8) | |
| BI-RADS®4B | |||
| No irregular | 6/20 (30) | 9/53 (17) | 15/73 (20,5) |
| Irregular | 6/53 (11,3) | 6/53 (11,3) | |
| 6/20 (30) | 15/106 (14,2) | 21/126 (16,7) | |
| BI-RADS®4C | |||
| No irregular | 11/15 (73,3) | 28/48 (58,3) | 39/63 (61,9) |
| Irregular | 1/1 (100) | 44/78 (56,4) | 45/79 (57) |
| 12/16 (75) | 72/126 (57,1) | 84/142 (59,2) | |
Carcinomas/casos. VPP para cada combinación de descriptores entre paréntesis.
Se categorizaron 126 nódulos (tabla 4), con un VPP del 16,7% (21/126, IC 95% [0,107; 0,244]). La combinación más frecuente fue el margen no circunscrito para cualquier morfología, que supuso el 84,13% de la subcategoría (106/126), con un VPP del 14,2% (15/106, IC 95% [0,082; 0,223]). En el análisis comparativo de los VPP de los mismos tipos de lesiones entre las subcategorías 4A-4B, encontramos que los nódulos irregulares con márgenes no circunscritos presentaron un menor VPP cuando se les asignó la subcategoría 4B (11,3%, 6/53, IC 95% [0,0426; 0,230]) respecto a la 4A. De igual forma, los VPP para los márgenes no circunscritos con independencia de la morfología estuvieron en rangos similares en ambas subcategorías (tabla 4).
Subcategoría BI-RADS®4CSe clasificaron 142 nódulos (tabla 4), con un VPP del 59,2% (84/142, IC 95% [0,506; 0,674]). La combinación más frecuente fue el margen no circunscrito para cualquier morfología en el 88,7% (126/142), con un VPP del 57,1% (72/126, IC 95% [0,480; 0,659]) (fig. 7).
Estudio retrospectivo de la probabilidad de carcinoma para descriptores individuales y en combinación en la totalidad de la serieLesiones en la mamografíaLos VPP de los descriptores mamográficos se recogen en la tabla 5. La probabilidad de carcinoma asociada a descriptores individuales y en combinación se encontró en rangos correspondientes a las subcategorías 4B-4C.
Valor predictivo positivo por combinación de descriptores de microcalcificaciones y nódulos en la mamografía
| Microcalcificaciones | ||||||
| Difusa | Regional | Agrupada | Lineal | Segmentaria | ||
| Amorfas | 100% | 17% | 12% | 0 | 18% | 13% |
| 1/1 | 1/6 | 21/170 | 0/3 | 3/17 | 26/197 | |
| Pleomórficas | 0 | 0 | 39% | 25% | 38% | 33% |
| 0/1 | 0/1 | 23/68 | 1/4 | 5/13 | 29/87 | |
| Lineales/ramificadas | 50% | 0 | 100% | 71% | ||
| 1/2 | 0/1 | 4/4 | 5/7 | |||
| Puntiformes | 0 | 0 | ||||
| 0/1 | 0/1 | |||||
| 50% | 12,5% | 19% | 12,5% | 35% | 21% | |
| 1/2 | 1/8 | 45/240 | 1/8 | 12/34 | 60/292 | |
| Nódulos | ||||||
| Circunscrito | Oscurecido | Microlobulado | Mal definido | Espiculado | ||
| Redondeada | 33% | 0 | 15% | 0 | 17% | |
| 2/6 | 0/1 | 2/13 | 0/3 | 4/23 | ||
| Ovalada | 22% | 13% | 50% | 38% | 100% | 29% |
| 2/9 | 2/15 | 1/2 | 9/24 | 1/1 | 15/51 | |
| Lobulada | 20% | 14% | 0 | 15% | ||
| 2/10 | 1/7 | 0/3 | 3/20 | |||
| Irregular | 67% | 80% | 75% | |||
| 4/6 | 8/10 | 12/16 | ||||
| 24% | 13% | 50% | 33% | 64% | 31% | |
| 6/25 | 3/23 | 1/2 | 15/46 | 9/14 | 34/110 | |
Carcinomas/casos.
Por tipos de lesiones, los resultados fueron estadísticamente significativos en los nódulos (RR=1,573, IC 95% [1,183; 2,091], p<0,002) y las microcalcificaciones (RR=0,666, IC 95% [0,498; 0,892], p<0,006).
En los descriptores individuales encontramos resultados significativos en la morfología pleomórfica (RR=2,531, IC 95% [1,699; 3,769], p<0,001), la amorfa (RR=0,334, IC 95% [0,222; 0,502], p<0,001) y la distribución segmentaria (RR=1,895, IC 95% [1,163; 3,087], p<0,017) en las microcalcificaciones. En los nódulos, fueron significativos la morfología irregular (RR=3,205, IC 95% [2,018; 5,088], p<0,001) y los márgenes espiculados (RR=2,469, IC 95% [1,474; 4,135], p<0,004). En el resto de lesiones los resultados no fueron significativos.
Lesiones en la ecografíaLos VPP de los descriptores de nódulos se encontraron dentro del rango de la subcategoría BI-RADS®4B (tabla 6). Los RR fueron estadísticamente significativos (p<0,001) para todos los descriptores individuales, con valores > 1 en la morfología irregular (RR=1,977, IC 95% [1,462; 2,673]) y los márgenes no circunscritos (RR=2,277, IC 95% [1,492; 3,476]), y<1 en la morfología no irregular (RR=0,506, IC 95% [0,374; 0,684] y los márgenes circunscritos (RR=0,439, IC 95% [0,288; 0,67]).
DiscusiónLa categoría BI-RADS®4 comprende un amplio espectro de lesiones en las que está indicada la caracterización histológica. Desde la primera edición del sistema BI-RADS®, numerosas series han demostrado un importante solapamiento de las lesiones asignadas a cada categoría, con mayor variabilidad en las intermedias (BI-RADS®3-4) respecto a las extremas (BI-RADS®2 y 5)9. La definición de las características específicas de las lesiones BI-RADS®3 propuestas por Sickles10 y Varas et al.11 ha constituido un paso importante en el establecimiento de criterios objetivos de sospecha, pero su aplicación no es estricta y sigue existiendo confusión en la práctica clínica. La consecuencia fue el planteamiento de la necesidad de una subdivisión de las categorías intermedias, con objeto de reducir el amplio rango de sospecha. Mendez et al.12 propusieron subdividir la categoría BI-RADS®3 en 3A-3B. En la 3A la recomendación sería el seguimiento a corto plazo (nódulos con VPP menor de 3%), y en la 3B, biopsia (microcalcificaciones con un VPP habitualmente superior al 3% según estos autores).
La respuesta a esta demanda por parte del ACR fue la subdivisión de la categoría BI-RADS®4 en 4A/B/C en la 4.a edición del sistema1, especificando un rango de VPP entre el 3 y el 94%, aunque sin definir los VPP ni las características en cada subcategoría, por lo que los criterios de asignación siguen siendo subjetivos y dependientes de la experiencia individual. Al igual que en ediciones anteriores, el sistema recomienda el estudio histológico inicial y da un mayor peso a las subcategorías en la decisión de actuación en función de la correlación radiopatológica.
La serie presentada es la más amplia en nuestro conocimiento, centrada específicamente en el análisis de las subcategoría BI-RADS®4. Los VPP obtenidos por subcategoría son estadísticamente significativos y están dentro de los rangos publicados para lesiones mamográficas y ecográficas13–16. Sin embargo, en el análisis detallado de los resultados, hemos encontrado 3 aspectos destacables: la obtención de resultados «paradójicos» entre la subcategoría BI-RADS®4A/B para determinados descriptores, la consideración de lesiones mamográficas y ecográficas con características BI-RADS®3 dentro de las subcategorías BI-RADS®4 y la asignación de distinta subcategoría a las mismas lesiones y combinaciones de descriptores.
Los resultados «paradójicos» se han encontrado entre las subcategorías 4A y 4B en la distribución segmentaria de las microcalcificaciones y en los descriptores de morfología irregular y márgenes no circunscritos de forma individual o en combinación en la ecografía. En ambos, el VPP de la subcategoría 4A fue superior a las mismas características subcategorizadas como 4B. Aunque la justificación de estas diferencias es probablemente multifactorial, estudios de variabilidad han demostrado una menor concordancia inter e intraobservador en estos descriptores. Los valores de índice kappa publicados para la distribución de microcalcificaciones oscilan entre moderados-pobres (especialmente en la segmentaria), sin que se demuestre una mejora significativa tras la formación13,17,18. En los márgenes de nódulos mamográficos y ecográficos, los valores de índices kappa se describen como moderados-pobres13,14,19,20. Es posible que la falta de concordancia demostrada en la literatura médica refleje la mayor dificultad en el reconocimiento de estos descriptores y en la correcta asignación del grado de sospecha. En la serie presentada, cada caso fue interpretado por un único radiólogo y dado que se recogió la información de casos consecutivos, en un entorno de trabajo asistencial y de forma prospectiva, el estudio no se diseñó para considerar la posible influencia de la variabilidad en los resultados.
El número de casos con características típicas probablemente benignas categorizados como BI-RADS®4 fue bajo, pero en todos ellos los VPP fueron superiores al 2%, incrementándose a los porcentajes esperados para cada subcategoría. De forma paralela, lesiones radiológicamente «idénticas» han sido asignadas a distintas subcategorías con una buena correlación con los VPP. Conceptualmente, el sistema BI-RADS® basa la asignación de categorías en criterios morfológicos y hasta el momento no ha planteado la posibilidad de incluir criterios no radiológicos. Sin embargo, numerosas series han estudiado la posible influencia de factores no radiológicos, como la presencia de clínica, cambios en la evolución o antecedentes de riesgo. La presencia de sintomatología (fundamentalmente lesión palpable) no se ha demostrado que influya en la probabilidad de carcinoma en lesiones BI-RADS®316,21,22, aunque sí parece influir dentro de la categoría BI-RADS®4. De acuerdo con los resultados de Kim et al.23, sobre una serie de 519 lesiones clasificadas como BI-RADS®4, el VPP en las palpables fue del 54%, respecto al 16,8% en las no palpables, lo que justificaría la asignación de una subcategoría distinta en función de la presencia de sintomatología.
Los resultados no son tan claros cuando se analiza la posible influencia de los cambios ocurridos en el seguimiento. Así, Lehman et al.24 no encuentran diferencias significativas de VPP en lesiones BI-RADS®3, mientras que sobre un total de 4.514 casos procedentes de 3 series25, el 16,9% de las lesiones probablemente benignas que aumentaron de tamaño fueron malignas, con VPP dentro de los rangos de la subcategoría 4B. Este incremento es más significativo en el caso de las microcalcificaciones, en las que el aumento en el seguimiento puede suponer VPP entre 32%-37%, frente al 0%-12% en las estables26,27. La diferencia entre las series puede estar en relación con la heterogeneidad en la aplicación de criterios probablemente benignos, aunque la mayoría resaltan la importancia de valorar los cambios evolutivos para la estimación del riesgo. La edad, el estado menopáusico y los antecedentes familiares también se ha demostrado que influyen de forma significativa en la probabilidad de carcinoma24 y en la estimación de riesgo por parte del radiólogo28. Otro factor estudiado recientemente es la diferencia en VPP de nódulos detectados en estudios de estadificación locorregional, en función de su localización respecto al carcinoma. Kim et al.29 demuestran un incremento de los VPP de lesiones BI-RADS®3 entre el 4,2 y el 21,2% y de BI-RADS®4 entre el 22,6 y el 61,1% en función de que la localización sea en la mama contralateral o en el mismo cuadrante del carcinoma.
Aunque no se ha estudiado específicamente la influencia de factores no radiológicos, es posible que nuestros resultados reflejen el componente subjetivo que dichos factores pudieron tener en la categorización por parte del radiólogo (que disponía de información clínica en el momento del estudio), de lesiones similares en distintas subcategorías, con una buena correlación con el VPP esperado.
Las tablas de contingencia son herramientas útiles para la asignación de categorías, ya que permiten calcular prospectivamente el VPP de descriptores individuales o en combinación, según los resultados de series amplias de casos confirmados. Desde las series publicadas por Liberman et al.2 y Orel et al.3, numerosos estudios han abordado el análisis de la probabilidad de carcinoma aplicando tablas de contingencia, con resultados similares en cuanto a la identificación de características con mayores VPP o VPN.
En nuestra serie, la mayoría de descriptores individuales y en combinación de nódulos y microcalcificaciones en la mamografía y la totalidad de los nódulos ecográficos están dentro de VPP correspondientes a la subcategoría 4B. Aunque en número reducido, se han clasificado como BI-RADS®4 lesiones con características consideradas típicas de alta sospecha (morfología irregular con margen espiculado en nódulos, y morfología lineal/ramificada en microcalcificaciones), sin embargo, los VPP han sido en todos los casos inferiores al 95%.
El estudio de RR ha sido de utilidad para identificar las lesiones y los descriptores que pueden considerarse factores de riesgo para malignidad (valores de RR e IC 95% > 1 con significación estadística) o como de bajo riesgo en comparación con el resto de lesiones y/o descriptores en su mismo grupo (RR e IC 95%<1, con significación estadística). Por tipo de lesión en la mamografía, los nódulos presentan valores de RR e IC 95% > 1, lo que indica una probabilidad de carcinoma significativamente superior cuando la lesión clasificada como BI-RADS®4 es un nódulo que cuando corresponde a microcalcificaciones, con RR e IC 95%<1. Respecto a los descriptores individuales, los RR e IC 95% son superiores a uno con significación estadística para morfología pleomórfica y distribución segmentaria en el caso de las microcalcificaciones, y para morfología irregular y márgenes espiculados de los nódulos, por lo que los consideramos como factores de riesgo incrementado en las lesiones en las que se presentan. Sin embargo, las microcalcificaciones amorfas, aunque son las más frecuentemente clasificadas como BI-RADS®4, presentan unos valores de RR e IC 95%<1 por lo que su identificación indicaría un grado de sospecha inferior respecto a otras morfologías de microcalcificaciones, siempre y cuando no asociasen una distribución segmentaria.
En la ecografía, la agrupación de descriptores de morfología y márgenes de los nódulos ha sido de utilidad para obtener resultados significativos en todos los descriptores individuales, por lo que podemos considerar la morfología irregular y los márgenes no circunscritos como factores de riesgo incrementado y la morfología no irregular y los márgenes circunscritos como de bajo riesgo.
Con independencia de las ventajas que aportan las tablas de contingencia, probablemente su mayor utilidad esté en el contexto del diseño de modelos matemáticos de predicción de riesgo. Se han descrito múltiples modelos basados en redes neuronales artificiales (ANN), bayesianas o ratios de probabilidad. Todos tienen en común la necesidad de disponer de bases de datos amplias, con posibilidad de crecimiento y «aprendizaje»5–8,30. La mayoría de los modelos se apoyan en datos puramente radiológicos; sin embargo, la incorporación de factores clínicos, epidemiológicos o de opinión del radiólogo, están demostrando una mejor correlación con el grado de sospecha31, por lo que la tendencia es al diseño de modelos mixtos. Los resultados obtenidos en esta serie constituyen la base para el diseño de un modelo mixto que comprenda el espectro completo de categorías BI-RADS®3-5 en mamografía y ecografía.
Nuestro estudio tiene 4 limitaciones. La primera es el diseño prospectivo no orientado a la valoración de la concordancia, por lo que no es posible determinar su grado de influencia en los resultados. La variabilidad es un fenómeno inevitable, relacionado con la percepción y con la falta de precisión de la terminología utilizada. Así, términos como «amorfas» o «pleomórficas» son de difícil concreción y justifican en parte la falta de concordancia entre observadores2. La segunda es la limitación en el número de casos, que ha imposibilitado la obtención de resultados significativos para ciertas características. La disponibilidad de series amplias es la mayor limitación en las series publicadas, con mayor dificultad cuanto mayor es el número de posibles combinaciones. Este hecho se refleja en nuestro estudio en los amplios IC 95% en VPP con un reducido número de casos, lo que hace que algunos resultados no sean representativos. La tercera limitación es la consideración conjunta de las características mamográficas y ecográficas en la asignación de un grado de sospecha único, en lesiones identificadas en ambas técnicas, lo que ha podido influir en los VPP por subcategoría. Por último, la cuarta limitación es que no se ha recogido de forma sistemática la totalidad de descriptores ecográficos y no se han considerado factores no relacionados con la imagen, lo que sin duda ha limitado las posibilidades del estudio.
En conclusión, la subdivisión de la categoría BI-RADS®4 es útil y los resultados son reproducibles tanto en VPP, como por lo que respecta a las características de las lesiones. Sin embargo, existe un importante componente subjetivo muy probablemente asociado a factores no relacionados con la imagen, que influyen en la categorización y determinan el VPP en cada subcategoría, aunque hasta el momento no han sido considerados por el ACR, ni se recogen de forma sistemática en la práctica clínica. Es necesario por tanto la realización de estudios sobre series más amplias que incluyan también las categorías 3 y 5, diseñados sobre modelos matemáticos que incluyan tanto características radiológicas como factores no relacionados con la imagen, que puedan servir como herramienta de apoyo a la toma de decisiones para la selección de indicaciones de biopsia y en la actitud adoptada tras el resultado histológico.
Autorías- 1.
Responsable de la integridad del estudio: MTT.
- 2.
Concepción del estudio: MTT.
- 3.
Diseño del estudio: MTT, JMCR, PVC, SMSG, JCS, EEMM y MSM.
- 4.
Obtención de los datos: MTT, JMCR, PVC, SMSG, JCS, EEMM y MSM.
- 5.
Análisis e interpretación de los datos: MTT, JMCR, SMSG y MSM.
- 6.
Tratamiento estadístico: JMCR.
- 7.
Búsqueda bibliográfica: MTT.
- 8.
Redacción del trabajo: MTT.
- 9.
Revisión crítica del manuscrito con aportaciones intelectualmente relevantes: JMCR, SMSG y MSM.
- 10.
Aprobación de la versión final: MTT, JMCR, PVC, SMSG, JCS, EEMM y MSM.
Los autores declaran no tener ningún conflicto de intereses.