La prescripción de tratamiento con bloqueadores beta (BB) en pacientes ancianos con insuficiencia cardíaca (IC) es muy baja y está condicionada en gran medida por el temor a sus efectos secundarios. El objetivo de nuestro estudio ha sido determinar la seguridad y la tolerancia de los BB en pacientes ancianos con IC tratados en servicios de medicina interna.
Material y métodosEs un estudio observacional prospectivo, en condiciones de actuación según la práctica clínica habitual, en el que se incluyó a 119 pacientes mayores de 70 años con IC, atendidos en 10 servicios de medicina interna, que iniciaron tratamiento con un fármaco BB (carvedilol o bisoprolol) en el último mes. A los 6 meses de seguimiento se analizó el porcentaje de pacientes que continuaban en tratamiento BB, la dosis alcanzada y las causas de retirada de la medicación.
ResultadosAl final del estudio, 100 pacientes (84%) continuaban bajo tratamiento con BB y 10 pacientes lo habían suspendido (8,4%). Se produjeron 3 muertes (2,5%), ninguna atribuida al tratamiento BB, y 6 pérdidas (5%). En total, el 38,7% de los pacientes alcanzó la dosis máxima. Los efectos adversos que motivaron la suspensión del tratamiento fueron hipotensión sintomática (3 casos [2,5%]), hipotensión asintomática (un caso [0,8%]), IC (2 casos [1,7%]), bradicardia (2 casos [1,7%]), broncoespasmo (un caso [0,8%]) y causa desconocida (un caso [0,8%]).
ConclusionesLa seguridad y la tolerancia del uso de BB en los pacientes ancianos con IC tratados en la práctica clínica del internista son excelentes.
Prescription of beta-blockers (BB) in elderly patients with heart failure (HF) is very low, and it probably owes to an excessive concern about the risk of adverse reactions. The objective of our study was to determine the safety and tolerance of BB in elderly patients with HF in an Internal Medicine clinical practice.
Material and methodsThis observational prospective study of clinical practice included 119 patients older than 70 years with HF evaluated in 10 Internal Medicine services. Patients must have started treatment with BB (carvedilol or bisoprolol) within the last month. After 6 months of follow-up, the percentage of patients on BB, the dose achieved and the causes of withdrawal were analyzed.
ResultsAt the end of the study, 100 patients (84%) were on BB treatment. There were 3 deaths (2.5%), none related to BB use, and 6 losses to follow-up (5%). The treatment was stopped in 10 patients (8.4%). Maximum dose was achieved in 38.7% of the patients. Adverse reactions responsible for treatment withdrawal were: symptomatic hypotension (3 cases; 2.5%); asymptomatic hypotension (1 case; 0.8%); heart failure (2 cases; 1.7%); bradycardia (2 cases; 1.7%); bronchospasm (1 case; 0.8%); and unknown cause (1 case; 0.8%).
ConclusionsBB are excellently tolerated in elderly patients with HF treated in an Internal Medicine setting.
La insuficiencia cardíaca (IC) es un problema sanitario de gran magnitud y estrechamente relacionado con el envejecimiento de la población. En España, más del 80% de los casos diagnosticados acontece en pacientes con edad superior a los 65 años y su prevalencia alcanza el 10% en la población mayor de 70 años; representa la primera causa de hospitalización en este grupo de edad1. Asimismo, es una de las principales causas tanto de ingresos como de reingresos hospitalarios en los servicios de medicina interna2.
Los bloqueadores beta (BB) constituyen actualmente uno de los pilares del tratamiento de la IC con disfunción sistólica3–9. Su beneficio se estima en una disminución de la mortalidad del 30% y de hospitalización del 40%10. Por esto, las actuales guías clínicas de IC aconsejan el empleo de BB (carvedilol, metoprolol, bisoprolol, nebivolol, etc.) con un grado de recomendación clase I11,12. En la IC diastólica, apenas existen evidencias científicas sobre su tratamiento. No obstante, teniendo en cuenta sus bases fisiopatológicas, se aconseja ampliamente el uso de BB en estos enfermos por sus acciones cronotrópicas negativas, antiisquémicas y antihipertensivas11–13. En las guías se preconiza su uso en la IC con disfunción diastólica como recomendación de clase IIb11.
Sin embargo, en general existe reluctancia a prescribir esta clase de fármacos a pacientes ancianos14,15, en parte quizá relacionada con la escasa representación de esta población en la mayoría de los grandes ensayos y también por el temor a la aparición de efectos adversos. A pesar de ello, la evidencia de su utilidad en el paciente anciano es cada vez mayor16,17, así como de su tolerancia a éste18.
En nuestra opinión, la primera medida por adoptar para corregir la escasa utilización de BB en ancianos con IC es superar la excesiva aprensión que existe a su uso por los efectos secundarios. En este sentido, planteamos la realización de un estudio dirigido a evaluar la seguridad y la tolerancia del tratamiento BB en estos pacientes, en condiciones de práctica clínica habitual, según las recomendaciones de las guías clínicas. En concreto, los objetivos fueron los siguientes: a) determinar el porcentaje de pacientes que continuaban en tratamiento con BB al final del período de seguimiento; b) analizar el porcentaje de la dosis máxima alcanzada; c) evaluar las causas de retirada de la medicación, y d) analizar la frecuencia de efectos adversos asociados al tratamiento BB.
Material y métodos:PacientesSe trata de un estudio nacional multicéntrico postautorización, observacional, prospectivo, en condiciones de actuación según la práctica clínica habitual, realizado en 10 servicios de medicina interna españoles, tanto en el área de hospitalización como en la de consulta. Los criterios de inclusión utilizados fueron: a) sujetos mayores de 70 años con el diagnóstico de IC confirmado por un facultativo especialista, independientemente del tipo de disfunción ventricular que presentase, y b) inicio del tratamiento con alguno de los BB autorizados en el momento de la realización del estudio (carvedilol o bisoprolol). El médico estableció la indicación del tratamiento BB según su criterio personal. Se definieron, asimismo, unos criterios de exclusión: a) toma de tratamiento BB durante un tiempo superior a 30 días previo a la inclusión; b) imposibilidad de realizar un seguimiento por inadecuadas condiciones personales (demencia avanzada), sociosanitarias o familiares; c) comorbilidad respiratoria que dificultase el diagnóstico de IC: obesidad mórbida (índice de masa corporal superior a 40kg/m2), insuficiencia respiratoria crónica con oxígeno crónico domiciliario y enfermedad pulmonar obstructiva crónica grave; d) valvulopatía conocida de grado moderado-grave o grave (estenosis moderada-grave o grave e insuficiencia grado III–IV o IV; la insuficiencia tricúspide no fue criterio de exclusión), y e) enfermedad del pericardio con repercusión hemodinámica significativa (taponamiento pericárdico y pericarditis constrictiva).
Todos los pacientes dieron su consentimiento informado y los comités éticos de investigación clínica de los centros participantes y los organismos autonómicos correspondientes aprobaron el estudio.
Seguimiento y recogida de datosEn cada paciente se realizaron 3 evaluaciones: basal, a los 3 meses (tiempo en el que se previó la finalización del escalonamiento de la dosis) y a los 6 meses. Se consideró fin de seguimiento cualquiera de los siguientes episodios: suspensión del tratamiento BB, fallecimiento o pérdida de seguimiento. Se registraron parámetros demográficos, hemodinámicos, analíticos, electrocardiográficos así como la clase funcional y la puntuación en las escalas de Pfeiffer, de Barthel y de calidad de vida (esta última predefinida de forma simple y categórica con 5 valores: muy mal, mal, regular, bien y muy bien). Se recogió también el tratamiento concomitante de su IC por grupo terapéutico y la dosis recibida, clasificada como alta, media o baja, según tablas de valores normalizadas. A los 3 meses y al final del seguimiento se constató el BB recibido, la dosis administrada y la evolución de posibles efectos adversos relacionados con el tratamiento BB (síntomas congestivos y de bajo gasto, broncoespasmo, claudicación intermitente y manifestaciones depresivas), que se cuantificaron según una escala con 5 valores: mucho peor, peor, igual, mejor y mucho mejor. Se contabilizaron el número de visitas a urgencias y los ingresos por IC, así como las muertes acontecidas, la causa de muerte, la suspensión del tratamiento y el motivo de ésta.
Análisis estadísticoEn el análisis descriptivo se utilizó la media y la desviación estándar (DE) para aquellas variables continuas que se ajustaban a una distribución normal, o bien la mediana y el recorrido intercuartílico para aquellas variables cuantitativas que no siguieran una distribución normal. Para las variables categóricas se calcularon las frecuencias absolutas y relativas. Se efectuó un análisis univariante para determinar los factores predictivos relacionados con la dosis máxima y la suspensión del tratamiento BB. Asimismo, se realizó un análisis univariante para evaluar los cambios clínicos y funcionales, al principio y al final del seguimiento, aplicando el test de Wilcoxon para muestras emparejadas. Las diferencias entre las variables se consideraron estadísticamente significativas con un valor de p<0,05. Todo el análisis estadístico de los datos se realizó con la herramienta informática SPSS versión 13.0 para Windows (SPSS Inc., Chicago, IL, EE. UU.).
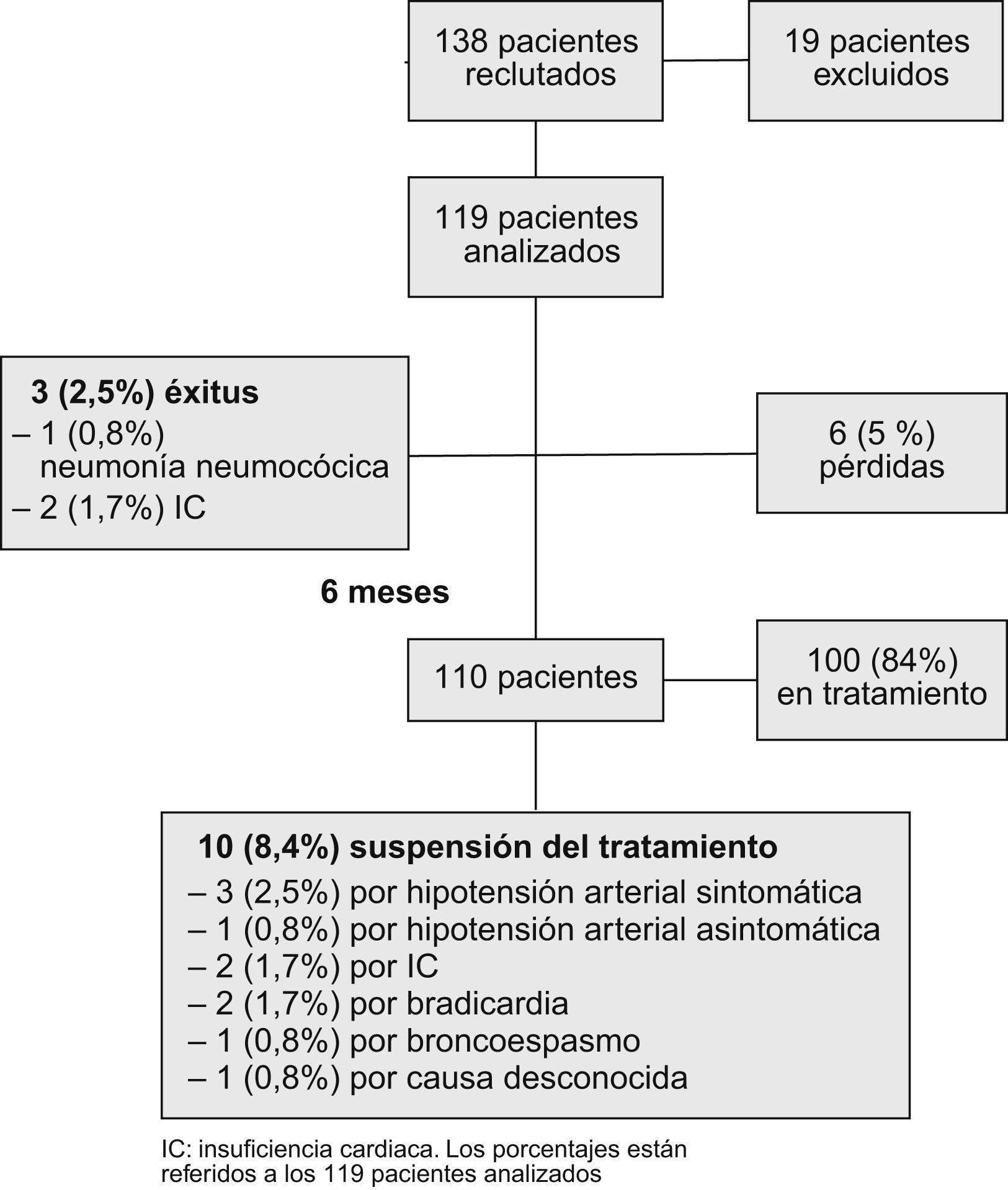
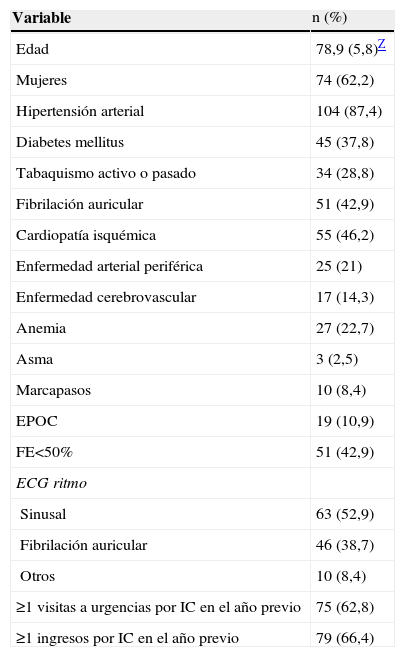
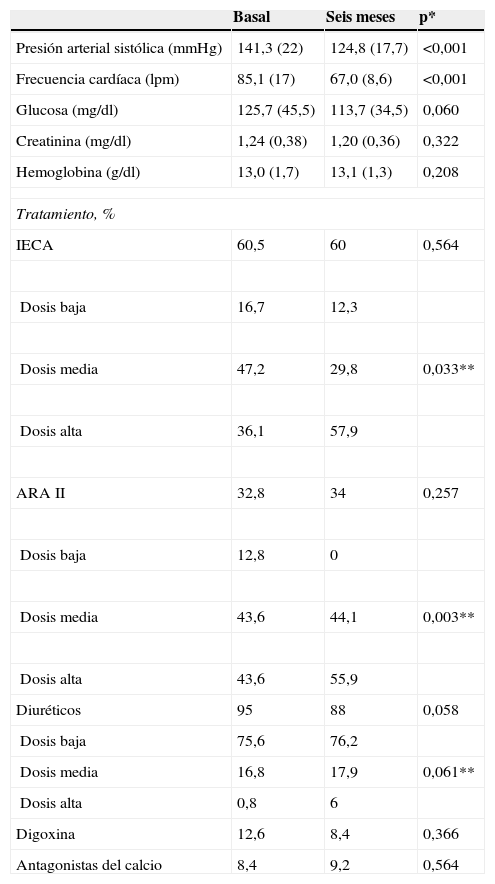
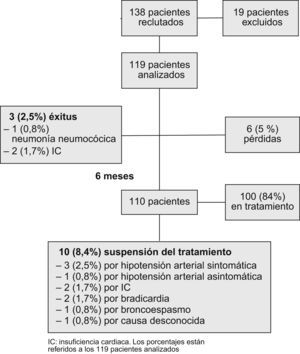
ResultadosEn la figura 1 se expone el diagrama del estudio. Se incluyó inicialmente un total de 138 pacientes, de los que se excluyó a 19 por confirmarse posteriormente la presencia de algún criterio de exclusión (valvulopatía grave, ausencia de un ecocardiograma basal que permitiera descartar una lesión valvular o tratamiento con BB previo durante más de un mes). La edad media de los 119 pacientes restantes analizados fue de 78,9 años (DE: 5,8) y el 62,2% eran mujeres. Los datos demográficos y los antecedentes médicos se recogen en la tabla 1. En la tabla 2 se describen los parámetros hemodinámicos y analíticos así como la medicación recibida al inicio y a los 6 meses. Se observó un descenso muy significativo de la presión arterial sistólica (141,3 frente a 124,08mmHg; p<0,001) y la frecuencia cardíaca (85,1 frente a 67 latidos/min; p<0,001) al final del seguimiento. En relación con el tratamiento sin BB, no hubo diferencias a los 6 meses con respecto al inicio en cuanto al porcentaje global de pacientes tratados. No obstante, se apreció un incremento significativo de la dosis de inhibidores de la enzima conversiva de la angiotensina (p=0,033) y de antagonistas del receptor de angiotensina de tipo II (p=0,003) al final del seguimiento.
Datos demográficos y antecedentes¿
| Variable | n (%) |
| Edad | 78,9 (5,8)Z |
| Mujeres | 74 (62,2) |
| Hipertensión arterial | 104 (87,4) |
| Diabetes mellitus | 45 (37,8) |
| Tabaquismo activo o pasado | 34 (28,8) |
| Fibrilación auricular | 51 (42,9) |
| Cardiopatía isquémica | 55 (46,2) |
| Enfermedad arterial periférica | 25 (21) |
| Enfermedad cerebrovascular | 17 (14,3) |
| Anemia | 27 (22,7) |
| Asma | 3 (2,5) |
| Marcapasos | 10 (8,4) |
| EPOC | 19 (10,9) |
| FE<50% | 51 (42,9) |
| ECG ritmo | |
| Sinusal | 63 (52,9) |
| Fibrilación auricular | 46 (38,7) |
| Otros | 10 (8,4) |
| ≥1 visitas a urgencias por IC en el año previo | 75 (62,8) |
| ≥1 ingresos por IC en el año previo | 79 (66,4) |
ECG: electrocardiograma; EPOC: enfermedad pulmonar obstructiva crónica; FE: fracción de eyección; IC: insuficiencia cardíaca.
Evolución de parámetros hemodinámicos y analíticos y tratamiento concomitante
| Basal | Seis meses | p* | |
| Presión arterial sistólica (mmHg) | 141,3 (22) | 124,8 (17,7) | <0,001 |
| Frecuencia cardíaca (lpm) | 85,1 (17) | 67,0 (8,6) | <0,001 |
| Glucosa (mg/dl) | 125,7 (45,5) | 113,7 (34,5) | 0,060 |
| Creatinina (mg/dl) | 1,24 (0,38) | 1,20 (0,36) | 0,322 |
| Hemoglobina (g/dl) | 13,0 (1,7) | 13,1 (1,3) | 0,208 |
| Tratamiento, % | |||
| IECA | 60,5 | 60 | 0,564 |
| Dosis baja | 16,7 | 12,3 | |
| Dosis media | 47,2 | 29,8 | 0,033** |
| Dosis alta | 36,1 | 57,9 | |
| ARA II | 32,8 | 34 | 0,257 |
| Dosis baja | 12,8 | 0 | |
| Dosis media | 43,6 | 44,1 | 0,003** |
| Dosis alta | 43,6 | 55,9 | |
| Diuréticos | 95 | 88 | 0,058 |
| Dosis baja | 75,6 | 76,2 | |
| Dosis media | 16,8 | 17,9 | 0,061** |
| Dosis alta | 0,8 | 6 | |
| Digoxina | 12,6 | 8,4 | 0,366 |
| Antagonistas del calcio | 8,4 | 9,2 | 0,564 |
Los valores se expresan como media (desviación estándar) o porcentaje de pacientes. Dosis baja: inferior o igual al 25% de la dosis máxima 25%. Dosis media: superior al 25 e inferior al 75% de la dosis máxima. Dosis alta: superior o igual al 75% de la dosis máxima.
*Significación estadística según el test de Wilcoxon para datos emparejados. **Significación estadística entre los 3 subgrupos de dosis.
ARA II: antagonista del receptor de la angiotensina II; IECA: inhibidor de la enzima conversiva de la angiotensina.
El BB empleado fue carvedilol en 95 pacientes (79,8%) y bisoprolol en 24 pacientes (20,2%). La dosis media alcanzada en los pacientes con carvedilol fue de 30,38mg y con bisoprolol de 7,86mg. Esta variable no se relacionó significativamente con la edad (p=0,072), el sexo (p=0,98), la presencia o la ausencia de disfunción sistólica (p=0,087) o el tipo de BB (p=0,10).
Durante el estudio se produjeron 6 pérdidas (5%) y 3 muertes (2,5%), ninguna de ellas relacionada con el tratamiento BB (fig. 1). Dos fueron por IC y una por neumonía neumocócica. Al final del seguimiento se recogieron, por tanto, los datos de 110 pacientes (92,4%). En ese momento, 100 pacientes (84%) continuaban bajo tratamiento con BB y 10 pacientes (8,4%) lo habían suspendido. Las causas de suspensión fueron las siguientes: hipotensión sintomática (3 casos [2,5%]), hipotensión asintomática (un caso [0,8%]), IC (2 casos [1,7%]), bradicardia (2 casos [1,7%]), broncoespasmo (un caso [0,8%]) y, finalmente, causa desconocida (un caso [0,8%]). La suspensión del tratamiento no se asoció significativamente a la edad (p=0,315), al sexo (p=0,09), al tipo de BB empleado (p=0,683) ni a la presencia o a la ausencia de disfunción sistólica (p=0,194).
Por otra parte, se observó la aparición o el agravamiento de síntomas que pudieran tener relación con el tratamiento BB (pero no motivaron la suspensión de la medicación) sólo en 7 pacientes: por síntomas de bajo gasto (3 casos [2,4%]), por síntomas congestivos (2 casos [1,7%]), por claudicación intermitente (un caso [0,8%]) y por broncoespasmo (un caso [0,8%]). Finalmente, no se detectó aparición o empeoramiento de síntomas depresivos.
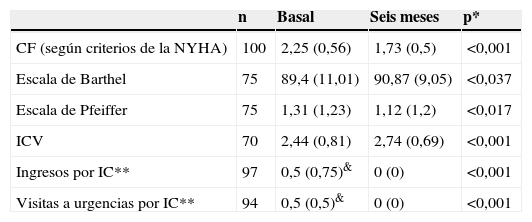
Aunque no fue un objetivo de este estudio, se recogieron también los cambios clínicos, los cambios funcionales, la frecuentación a urgencias y la hospitalización al final del seguimiento en relación con la situación previa a la inclusión en el estudio (tabla 3). Se observó al cabo de los 6 meses de tratamiento una mejoría significativa de la clase funcional (p=0,000), el índice de Barthel (p=0,037), el índice de Pfeiffer (p=0,017) y el índice de calidad de vida (p=0,001), así como una disminución significativa de la frecuentación a urgencias (p=0,000) y a hospitalizaciones (p=0,000).
Cambios clínicos y funcionales al final del seguimiento
| n | Basal | Seis meses | p* | |
| CF (según criterios de la NYHA) | 100 | 2,25 (0,56) | 1,73 (0,5) | <0,001 |
| Escala de Barthel | 75 | 89,4 (11,01) | 90,87 (9,05) | <0,037 |
| Escala de Pfeiffer | 75 | 1,31 (1,23) | 1,12 (1,2) | <0,017 |
| ICV | 70 | 2,44 (0,81) | 2,74 (0,69) | <0,001 |
| Ingresos por IC** | 97 | 0,5 (0,75)& | 0 (0) | <0,001 |
| Visitas a urgencias por IC** | 94 | 0,5 (0,5)& | 0 (0) | <0,001 |
Los valores están expresados como media (desviación estándar).
*Significación estadística según el test de Wilcoxon para datos emparejados.
**Mediana (rango intercuartílico) del número de episodios por paciente.
& Ponderado a 6 meses, según el número de episodios durante el año previo.
CF: clase funcional; IC: insuficiencia cardíaca; ICV: índice de calidad de vida; NYHA: New York Heart Association.
Los resultados de nuestro estudio demuestran que alrededor del 80% de los pacientes ancianos con IC en los que se indicó tratamiento BB presentó una excelente seguridad y tolerancia a éste después de 6 meses de seguimiento e independientemente de la disminución o no de la fracción de eyección.
A pesar de que los BB constituyen una medida terapéutica básica de la IC, se ha observado una escasa utilización de este grupo farmacológico, especialmente en pacientes ancianos14,15. Las razones que justifican esta baja implementación en pacientes mayores son fundamentalmente las siguientes: a) la escasa inclusión de pacientes ancianos en la mayoría de los ensayos clínicos3–7; b) la ausencia de evidencias consistentes para el tratamiento de la IC con fracción de eyección preservada, que es el tipo predominante en este grupo de edad, y c) la comorbilidad y la polifarmacia frecuente, con el supuesto riesgo de aparición de efectos adversos y disminución de la tolerancia.
A pesar de todo ello, en los últimos años se han obtenido evidencias firmes en cuanto a la utilidad y a la tolerabilidad de los BB en pacientes ancianos con IC. En este sentido, en el ensayo clínico SENIORS se demostró el beneficio del nebivolol, específicamente en pacientes mayores de 70 años (edad media de 76 años) y con cifras de fracción de eyección dentro de un amplio rango. El tratamiento con nebivolol disminuyó la mortalidad total y los ingresos de causa cardiovascular en un 11,8% con respecto a placebo. En este ensayo, tras 6 meses, continuó bajo tratamiento con nebivolol el 82,9% de los pacientes16. Asimismo, en el estudio observacional COLA II, diseñado para evaluar la tolerancia del tratamiento BB en pacientes con IC mayores de 70 años, el 80% de los casos alcanzó una dosis de cavedilol igual o mayor a 12,5mg/día18.
En nuestro estudio se han incluido casos que reflejan el perfil del paciente atendido por IC en los servicios de medicina interna: edad avanzada, comorbilidad marcada y predominio de mujeres con fracción de eyección conservada19–22. Si consideráramos sólo a los pacientes que inician tratamiento con carvedilol y se utilizara el mismo criterio de tolerancia empleado en el estudio COLA II (estar bajo tratamiento con carvedilol en una dosis igual o mayor a 6,25mg, 2 veces al día a los 6 meses)18, se obtendría en nuestra cohorte un valor a los 6 meses del 73,7% (datos no mostrados), cercano al 80% obtenido en ese estudio. Sin embargo, a diferencia de nuestra serie, en el estudio COLA II se incluyeron fundamentalmente casos con disfunción sistólica18. Por otra parte, un 38,7% de nuestros pacientes alcanzó la dosis máxima proyectada. Este grado de tolerancia observado es similar al publicado en los ensayos clínicos de referencia, como COPERNICUS o CIBIS II, en los que se incluyó a pacientes sensiblemente más jóvenes y exclusivamente con disfunción sistólica.
Debe también reseñarse que sólo en el 8,4% de los casos la medicación se retiró como consecuencia de la aparición de efectos adversos, similar al porcentaje observado en la mayoría de los ensayos clínicos3. Estos efectos fueron los esperados y no difirieron de los descritos en todos estos estudios3–6. Ninguno de los factores que se estudiaron resultaron predictores de la suspensión del tratamiento o de alcanzar la dosis máxima. Sin embargo, dado el número de pacientes finalmente seleccionados, no podemos extraer conclusiones definitivas sobre diferencias en seguridad y tolerancia al tratamiento BB en subgrupos de pacientes.
Conviene subrayar que no podemos conocer con exactitud la representatividad de nuestro estudio con respecto a la población global de ancianos con IC, ya que desconocemos las características de los pacientes que se excluyeron y el porcentaje que significó nuestra muestra con respecto al total de los pacientes que evaluaron los investigadores que participaron en el estudio. No obstante, los resultados del presente trabajo demuestran que, una vez que se decide la prescripción del BB en estos pacientes, su tolerancia es excelente. Este grado de tolerancia fue similar a otra serie retrospectiva publicada en nuestro país que recogió la experiencia de una unidad multidisciplinaria de IC23.
Por otra parte, se constató al final del seguimiento una mejoría significativa, tanto en la clase funcional como en los índices de Barthel, Pfeiffer y de calidad de vida, así como una disminución significativa del número de hospitalizaciones y visitas a urgencias. Este dato es especialmente relevante en los casos con fracción de eyección conservada, en los que apenas existen evidencias sobre la utilidad del empleo de BB24. No obstante, teniendo en cuenta las características de nuestro estudio y la falta de un grupo control, no podemos atribuir de manera consistente la mejoría de estos parámetros exclusivamente al tratamiento BB. Es factible que otros factores, como la optimización del tratamiento de base y un mejor tratamiento global con un seguimiento más estrecho de los pacientes, también contribuyesen a estos resultados. En cualquier caso, la valoración del beneficio del tratamiento BB no fue el objetivo de nuestro estudio.
En resumen, no existen razones fundamentadas para la escasa utilización de BB en pacientes ancianos con IC sin contraindicaciones para el uso de éstos. Es necesario promover la aplicación de programas que favorezcan la implementación de este tratamiento en la práctica clínica.
Queremos expresar nuestro agradecimiento a Ana Royuela y a Javier Zamora de la Unidad de Bioestadística del Hospital Universitario Ramón y Cajal por su asesoramiento en el análisis estadístico del estudio.
Miembros del estudio BETANIC: F. Amorós Martínez (Orihuela), J.C. Arévalo Lorido (Zafra), T. Cámara (Cuenca), J. Carretero Gómez (Zafra), J.M. Cepeda (Torrevieja), J.M. Cerqueiro González (Lugo), L. Cornide Santos (Arganda del Rey), D. Chivite Guillén (Viladecans), M. Duran (Barcelona), E. Ferreira (Talavera), J. Grau Amorós (Badalona), L. Manzano (Madrid), E. Mena (Barcelona), J.J. Moreno Palomares (Segovia), J. Nieto (Cuenca), J. Recio (Barcelona), P. Román Sánchez (Requena), A. Serrado Iglesias (Badalona), M. Yebra Yebra (Madrid).